Introducción
El ligamento colateral medial (LCM) es la estructura ligamentosa de la rodilla más frecuentemente lesionada(1). Anatómicamente se diferencia en LCM superficial (LCMs), LCM profundo (LCMp) y ligamento posterior oblicuo (LPO)(2).
Dependiendo del porcentaje de compromiso ligamentoso y la inestabilidad medial de la rodilla, las lesiones del LCM se dividen en los grados I, II y III, correspondiendo las lesiones de grado III a la disrupción completa de las fibras ligamentosas(3). Las lesiones de grado III están asociadas a otras lesiones ligamentosas en el 80% de los casos. De estas lesiones asociadas, el 95% corresponde a lesiones del ligamento cruzado anterior (LCA)(4). El mecanismo de lesión implica la carga en valgo de la rodilla, rotación externa o un vector de fuerza combinado que requiere la flexión de la rodilla(5,6,7).
El manejo de las lesiones de LCM depende del grado del compromiso ligamentoso. En lesiones asiladas de grado I y II el tratamiento no quirúrgico, con rehabilitación funcional precoz, es ampliamente aceptado. En lesiones de LCM de grado III, especialmente en asociación con lesión de LCA, el tratamiento es controvertido(8,9,10,11,12).
Múltiples autores consideran que el tratamiento aislado del LCA en lesiones asociadas de LCA y LCM es suficiente para restaurar la estabilidad de la rodilla(13,14,15). Sin embargo, existe evidencia de que en lesiones asociadas de LCA y LCM de grado III, la reparación aislada del LCA se relaciona con mayor carga mecánica sobre el LCA reconstruido, aumentando el riesgo de falla y de inestabilidad crónica sintomática en valgo de la rodilla(16,17,18).
La reconstrucción simultánea de LCA y LCM en lesiones asociadas ha sido descrita con buenos resultados funcionales(8,19,20).
Los pacientes deportistas con lesiones asociadas de LCA y LCM de grado III son un grupo poco analizado en la literatura(21). Existe evidencia de que los pacientes con lesiones ligamentosas operados en el periodo agudo retoman su actividad deportiva de forma precoz, demostrando mejores resultados funcionales(22).
El objetivo de este trabajo es analizar los resultados a corto plazo de pacientes deportistas con lesión asociada de LCA y LCM de grado III tratados en forma aguda con reconstrucción simultánea de ambas lesiones ligamentosas. Analizamos el retorno al deporte en el postoperatorio y las complicaciones. Nuestra hipótesis es que este tratamiento combinado mejora los resultados funcionales, especialmente en pacientes deportistas.
Material y métodos
Se realizó un análisis retrospectivo de pacientes deportistas intervenidos entre marzo de 2006 y enero de 2014 por lesiones asociadas de LCA y LCM de grado III agudas (menos de 6 semanas de evolución). El diagnóstico se realizó mediante examen físico y resonancia magnética nuclear objetivando disrupción completa de las fibras de ambas estructuras ligamentosas. Posterior al diagnóstico los pacientes fueron tratados con férula articulada y movilidad pasiva sin cargar peso durante 4 semanas. Al disminuir la inflamación aguda, los pacientes fueron evaluados nuevamente presentando en todos los casos inestabilidad rotacional, anteroposterior (Lachman, pivot shift), sumada a inestabilidad de grado III en valgo objetivada en radiografía con estrés en valgo a 20°, demostrando una diferencia con el lado contralateral mayor de 10 mm(23). Fueron excluidos pacientes con otras lesiones asociadas (ligamento cruzado posterior, ligamento colateral lateral, etc.), pacientes con cirugías previas y pacientes que no fueran deportistas.
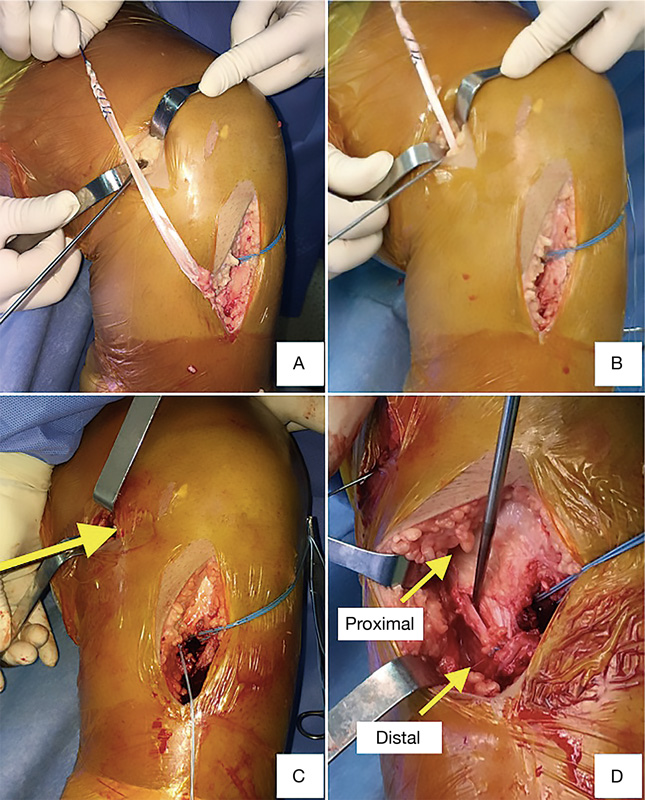
Todos los pacientes fueron operados por el mismo equipo quirúrgico, bajo anestesia raquídea y utilizando torniquete. Se realizó en primer término la reconstrucción del LCA en todos los casos, utilizando injerto autólogo de hueso-tendón rotuliano-hueso de la misma rodilla. El punto medio del túnel tibial en la superficie articular se localizó en promedio 2-3 mm anterior al borde posterior del cuerno anterior del menisco externo y 7-8 mm anterior al ligamento cruzado posterior. El centro del túnel femoral se colocó en hora 10 para la rodilla derecha y en hora 2 para la rodilla izquierda, preservando 5 mm del borde posterior del cóndilo femoral; para ello, se colocó la rodilla a 120° de flexión. La fijación tibial y femoral del LCA de reconstrucción se realizó mediante tornillos interferenciales metálicos. Posterior a la reconstrucción del LCA se realizó la reconstrucción del LCM. Se identificó el tendón del semitendinoso en su inserción tibial; mediante un extractor de isquiotibiales abierto, se desinsertó el semitendinoso de su inserción proximal. Para reproducir la inserción distal anatómica del LCMs se redireccionó a posterior el extremo distal del semitendinoso hacia el límite con el borde posterior de la tibia y se fijó a 5-6 cm de la superficie articular de la tibia mediante una grapa metálica de 5 × 20 mm. Posteriormente, el tendón fue tunelizado por debajo de la fascia del sartorio para alcanzar el sitio de inserción femoral descrito a 3,2 mm proximal y 4,8 mm posterior al epicóndilo medial(2). La fijación femoral se realizó mediante una grapa metálica de 5 × 20 mm. Finalmente, se realizó otro punto de anclaje reproduciendo la inserción proximal del LCMs a 12 mm de la superficie articular de la tibia, mediante un anclaje de 3,5 con suturas no reabsorbible (FiberWire®). (Figura 1). No se reconstruyó el ligamento oblicuo posterior debido a que no presentaban inestabilidad rotacional posteromedial y a que se trató de casos subagudos.
Figura 1. Reconstrucción del ligamento colateral medial. A: desinserción proximal de semitendinoso con extractor de isquiotiables abierto, manteniendo inserción distal; B: tunelización de semitendinoso; C: sitio de fijación femoral (grapa); D: sitio de fijación tibial. Distal a 6 cm de superficie articular (grapa). Proximal a 1,5 cm de superficie articular (sutura).
Posterior a la cirugía, todos los pacientes utilizaron una férula articulada por 6 semanas, con ejercicios de rango de movilidad pasivos, fortalecimiento de cuádriceps desde el día 2 del postoperatorio. Se indicó no cargar peso durante 2 semanas, carga parcial con la utilización de muletas desde la semana 2 a la semana 5 y, posteriormente, carga completa. Todos los pacientes fueron incluidos en un programa de rehabilitación ambulatorio 3 veces por semana durante 8 semanas.
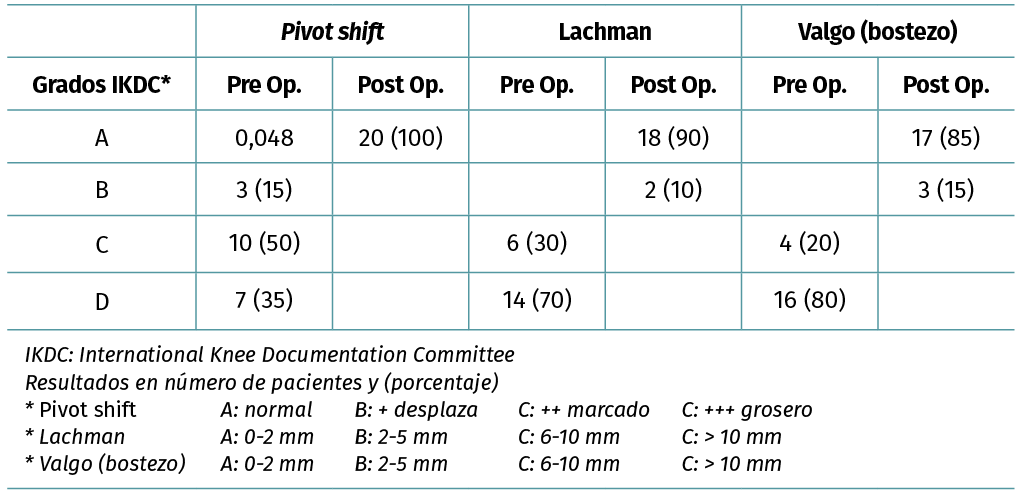
Se evaluaron los resultados funcionales mediante los scores subjetivos de IKDC (International Knee Documentation Committee)(24) y Lysholm (Lysholm Knee Scoring Scale)(25). Se realizó una evaluación objetiva de la estabilidad y del rango de movilidad utilizando la escala objetiva del IKDC(26). Se analizó la estabilidad rotacional y anteroposterior mediante las pruebas de Lachman (A: 0-2 mm; B: 3-5 mm; C: 6-10 mm; D: > 10 mm) y pivot shift (A: normal; B: + leve; C: ++ marcado; D: +++ grosero). La estabilidad en valgo fue evaluada mediante la maniobra de bostezo en valgo (A: 0-2 mm; B: 3-5 mm; C: 6-10 mm; D: > 10 mm). Se realizó una comparación de los valores del preoperatorio con los del último control postoperatorio. Se registró la capacidad de retornar al deporte (Tegner) y el nivel deportivo alcanzado en el postoperatorio. Se analizaron los datos utilizando el software STATA versión 13 (Stata Corporation, College Station, Texas, USA). Se consideró como estadísticamente significativo una p < 0,05. El análisis fue aprobado por el comité de ética de nuestra institución.
Resultados
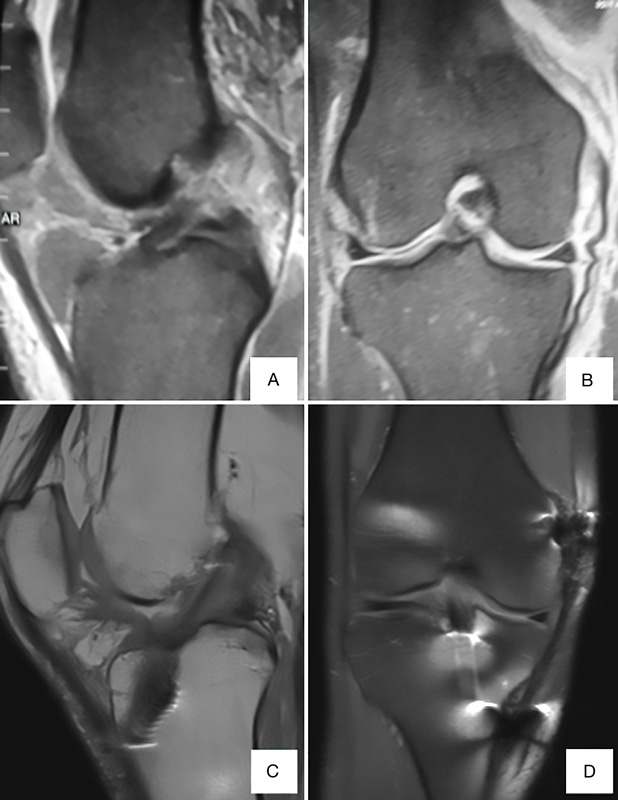
Veinte pacientes fueron incluidos. Ocho mujeres, 12 hombres, con una edad promedio de 22 años (rango: 18-35 años). Once presentaron lesión en la rodilla derecha, nueve en la izquierda. El 85% presentó compromiso del miembro inferior dominante. El seguimiento mínimo fue de 24 meses (promedio: 41 meses) (Figura 2).
Figura 2. Resonancia magnética correspondiente a paciente de 23 años con lesión asociada de ligamento cruzado anterior (LCA) y ligamento colateral medial (LCM) de grado III. A y B: resonancia preoperatoria donde se observa lesión completa del LCA (A) y lesión de LMC de grado III proximal (B).
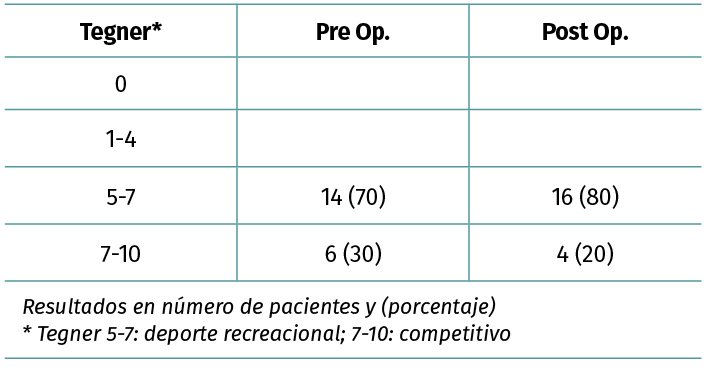
El nivel deportivo previo a la lesión se analizó con la escala de Tegner, siendo 14 pacientes deportistas recreacionales (Tegner 5-7) y 6 pacientes deportistas de competición (Tegner 7-10).
Todos los pacientes presentaron una mejoría significativa en los scores funcionales y las maniobras de estabilidad en el último control postoperatorio. El score subjetivo del IKDC preoperatorio promedio fue de 37,7 ± 12,9 (21-69) y el postoperatorio promedio fue de 88,21 ± 4,47 (80-96) (p < 0,05). El score de Lysholm preoperatorio promedio fue de 40,44 ± 10,58 (27-65) y en el postoperatorio fue de 90,83 ± 3,38 (84-95) (p < 0,05).
Al analizar la estabilidad anteroposterior, rotacional y en valgo en el postoperatorio, mediante las pruebas de Lachman, pivot shift y estrés en valgo, todos los pacientes presentaron estabilidad normal (IKDC A: 92%) o casi normal (IKDC B: 8%) (Tabla 1).
El rango de movilidad en el último control postoperatorio fue normal/casi normal (IKDC A o B) (Tabla 1).
Tabla 1. Estabilidad
Todos los pacientes retomaron la actividad deportiva (20/20 pacientes) (Tabla 2) y el 90% alcanzó el nivel previo a la lesión ligamentosa. El tiempo promedio para alcanzar el máximo nivel deportivo en el postoperatorio fue de 17 meses (8-24 meses). Del grupo de deportistas recreacionales (14/20 pacientes), todos lograron retomar este nivel deportivo. Tres de estos pacientes cambiaron el tipo de deporte. Dos pacientes que realizaban fútbol de manera recreacional antes de la lesión (Tegner 7) cambiaron su deporte a maratón 2 veces por semana, alcanzando su nivel deportivo previo a la lesión (Tegner 7).
Tabla 2. Nivel deportivo
Del grupo de deportistas de competición (6/20 pacientes) (Tegner 7-10), 2 pacientes bajaron el nivel deportivo de competitivo a recreacional. Un paciente que realizaba rugby de manera competitiva (Tegner 9) cambió su deporte a ciclismo recreacional (Tegner 5), refiriendo temor a una nueva lesión. Un paciente que realizaba fútbol a nivel competitivo (Tegner 9) bajó su nivel deportivo a fútbol recreacional (Tegner 7) por motivos laborales. Dos futbolistas y dos jugadores de rugby retomaron su nivel competitivo previo (Tegner 9), siendo el 66% de este grupo (4/6 pacientes).
Tres pacientes presentaron complicaciones (15%). Una paciente presentó rigidez postoperatoria; fue tratada con movilización bajo anestesia al tercer mes postoperatorio. Dos pacientes presentaron irritación en relación con la osteosíntesis a nivel femoral. Se realizó extracción de la grapa a los 26 y los 30 meses postoperatorios, respectivamente.
Discusión
El resultado principal de esta serie es que en pacientes deportistas con lesiones asociadas de LCA y LCM de grado III, la reconstrucción simultánea de ambas lesiones utilizando injertos autólogos de la misma rodilla se relacionó con buenos resultados funcionales y estabilidad. Todos los pacientes retomaron la actividad deportiva, logrando el 90% retomar el mismo nivel previo a la lesión.
La asociación de una lesión de LCA y LCM es la lesión multiligamentosa de la rodilla más frecuente(1). Si bien las lesiones aisladas del LCM tienen alto poder de cicatrización(27), relacionándose con buenos resultados con tratamiento no quirúrgico(11,28), el tratamiento de las lesiones completas del LCM (grado III) asociadas a lesión del LCA es un punto controvertido.
Existen autores que describen el tratamiento no quirúrgico de ambas lesiones como una opción aceptable(29,30). Otros autores consideran que solo la reconstrucción aislada del LCA es suficiente para restaurar la estabilidad en lesiones asociadas de LCA y LCM de grado III(14,31). Así también, múltiples autores describen el tratamiento quirúrgico de ambas lesiones ligamentosas simultáneamente como tratamiento adecuado(8,21,32,33).
Por otro lado, el momento de realizar la intervención quirúrgica, ya sea en agudo o diferido, también es un punto de controversia(7,14). Grant et al.(13), en una revisión sistemática, recomiendan tomar la decisión quirúrgica una vez pasado el periodo de inflamación aguda, habiendo recobrado el rango de movilidad completa. En caso de existir inestabilidad en valgo en este periodo, los autores sugieren realizar el tratamiento quirúrgico de ambas lesiones ligamentosas. En nuestra serie aplicamos un manejo similar al propuesto por este algoritmo, ya que consideramos fundamental evitar el dolor y la inestabilidad residual en valgo, que podrían presentar estos pacientes en caso de realizar aisladamente la reconstrucción del LCA.
La técnica quirúrgica a utilizar en la lesión del LCM es un tema de debate(8,16,17,21,33,34,35,36). La reconstrucción del LCM utilizando injerto autólogo de isquiotibiales ha sido reportada con buenos resultados funcionales en pacientes con lesiones crónicas del LCM. Yoshiva et al.(20) analizaron 12 pacientes a los que se les realizó una reconstrucción simultánea de ambas lesiones ligamentosas, utilizando injerto de semitendinoso autólogo para el LCM y tendón rotuliano para el LCA. Con un seguimiento mínimo de 2 años, los autores reportaron una movilidad normal/casi normal en todos sus pacientes, con una función normal/casi normal en el 92% mediante la escala de IKDC.
En nuestra serie y en concordancia con publicaciones actuales, la reconstrucción de la lesión del LCM y del LCA se realizó en el periodo agudo(35,37), teniendo en cuenta que el LCM durante el periodo agudo presenta un alto potencial de cicatrización, siendo esta característica utilizada como favorecedora para la integración de la reconstrucción ligamentosa, logrando la estabilidad en valgo en el postoperatorio.
Al analizar el retorno a la actividad deportiva es importante tener en cuenta que existen múltiples factores que influyen en este suceso independientemente de los buenos resultados funcionales: la edad del paciente, el nivel deportivo previo a la lesión, los miedos a una nueva lesión, motivos personales, laborales, familiares, entre otros; son factores que tienen una influencia determinante en el retorno al deporte y el nivel deportivo posterior a una cirugía ligamentosa. Tjong et al.(38) analizaron mediante un cuestionario subjetivo a 31 pacientes, con buenos resultados funcionales (IKDC A-B), identificando que el miedo a presentar una nueva lesión y las prioridades personales son puntos fundamentales considerados por los pacientes a la hora de retornar al deporte. Ardern et al.(39) analizaron 7.556 pacientes en una revisión sistemática donde incluyeron 69 artículos sobre retorno al deporte posterior a cirugía de reconstrucción del LCA. Reportaron que el 81% de los pacientes retorna al deporte y el 65% logra el mismo nivel deportivo previo. Los autores describen que los principales factores relacionados con el retorno al deporte son el sexo masculino, la edad menor a 20 años, los deportistas de alto rendimiento y la actitud positiva. Osti et al.(21) evaluaron los resultados funcionales y la capacidad del retorno al deporte en 22 pacientes con lesión crónica de LCA/LCM, tratados con reconstrucción de LCA utilizando isquiotiables de la rodilla contralateral y reparación del LCM, reportando que el 92% de los pacientes lograron el mismo nivel deportivo previo a la lesión.
Si bien son resultados alentadores, cabe destacar que 5 de 20 pacientes (25%) bajaron el nivel deportivo (2/20) o cambiaron el deporte manteniendo el nivel deportivo (3/20).
La complicación más frecuente en la cirugía de reconstrucción del LCM es la artrofibrosis. Existen múltiples reportes que describen esta complicación, todos ellos en pacientes inmovilizados en extensión completa por un periodo promedio de 3 semanas en el postoperatorio con el objetivo de lograr cierto grado de cicatrización previo al inicio de la movilidad y prevenir la elongación de las fibras reconstruidas, evitando la inestabilidad residual(13).
En nuestra serie, con el objetivo de evitar esta complicación, se estableció un protocolo de movilidad precoz, siguiendo lo reportado previamente en la literatura(33,36). La complicación más frecuente en nuestros pacientes fue relacionada con la irritación producida por la osteosíntesis a nivel del fémur distal; este análisis generó en los autores el cambio del sistema de fijación a nivel femoral en pacientes posteriores, no incluidos en esta serie por corto seguimiento.
Esta serie presenta como limitación principal el escaso número de pacientes y el no disponer de un grupo de comparación. Teniendo en cuenta la heterogeneidad de las series en la literatura en cuanto a la indicación quirúrgica, estrategia de reparación vs. reconstrucción a utilizar y el tiempo de realización de la intervención, el planteo de un grupo control se torna dificultoso. Otra limitación es que no se utilizaron herramientas de medición de estabilidad. Sin embargo, el hecho de que existe escasa información sobre el manejo de pacientes deportistas con lesiones asociadas del LCA y LCM de grado III le otorga relevancia a los datos obtenidos de esta serie.
Conclusión
En deportistas con lesiones agudas de LCA y LCM de grado 3, la reconstrucción simultánea de ambas lesiones en el periodo subagudo se asoció a una mejoría significativa de la estabilidad medial y sagital de la rodilla. Los pacientes presentaron excelentes resultados funcionales, logrando retomar el nivel deportivo previo a la lesión en el 90% en un análisis a corto plazo.