Introducción
Las raíces meniscales son las únicas partes de los meniscos que se insertan en el hueso, lo que hace que su lesión afecte profundamente a la biomecánica de la rodilla(1); esto puede dar lugar al desarrollo de alteraciones degenerativas en la articulación(2).
Se considera lesión de la raíz a la avulsión de la misma del hueso con o sin fragmento óseo (Figura 1), o bien a la rotura (normalmente radial) de la región adyacente al mismo (< 1 cm) (Figura 2)(3). Esta puede ser de naturaleza degenerativa o traumática (generalmente asociada a lesiones ligamentosas de la rodilla).
Figura 1. Avulsión de la raíz posterior del menisco lateral (ML) con fragmento óseo (flecha: fragmento óseo avulsionado).
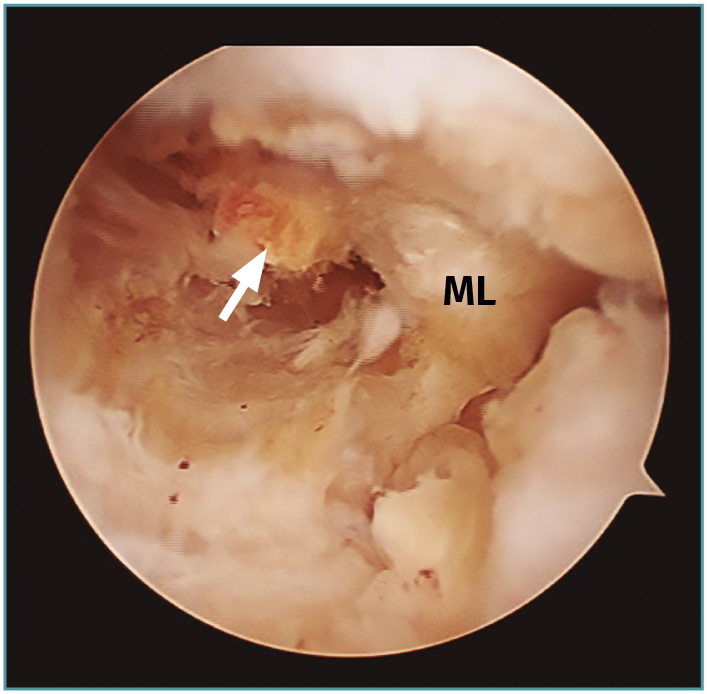
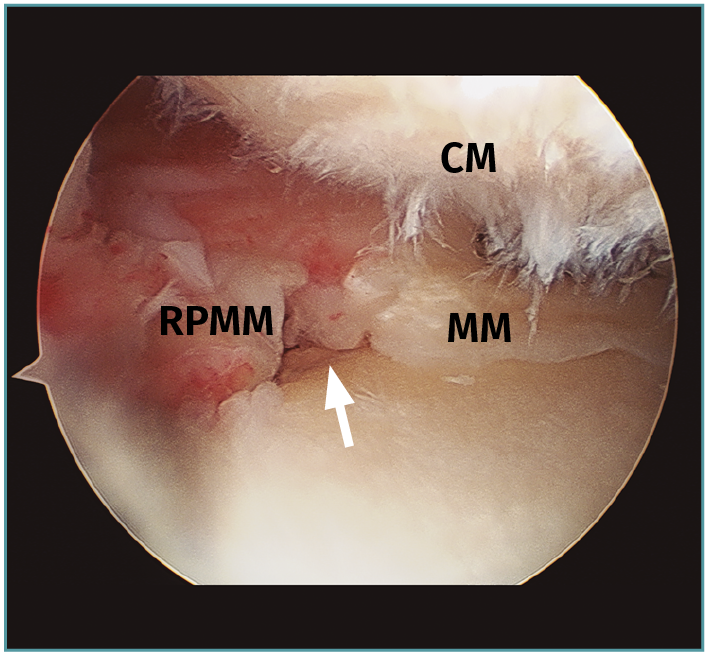
Figura 2. Rotura radial de la raíz posterior del menisco medial (MM). CM: cóndilo medial con condropatías; RPMM: raíz posterior del MM. Flecha: zona de rotura radial.
Las consecuencias de esta lesión han sido ampliamente estudiadas, especialmente para la raíz posterior de ambos meniscos, habiéndose encontrado aumento de la presión y disminución de la superficie de contacto(1). Igualmente, también se ha demostrado la influencia de esta lesión en los desplazamientos y rotaciones de la articulación tibiofemoral, tanto en el menisco medial(4) como en el lateral(5,6,7).
Últimamente, también han aparecido trabajos demostrando alteraciones en la presión y la superficie de contacto(8), y la posibilidad del desarrollo de artrosis(2) tras la lesión de las raíces anteriores.
El diagnóstico clínico de la lesión no está definido por no presentar un cuadro específico, aunque últimamente se ha avanzado en la detección de la lesión de las raíces mediante la resonancia magnética (RM)(9), estableciéndose el diagnóstico definitivo mediante la visualización artroscópica.
Clásicamente, el tratamiento de estas lesiones ha consistido en la meniscectomía pero, dado el conocimiento de las consecuencias de la misma, últimamente se aboga por la reparación de la lesión, habiendo surgido múltiples técnicas de reinserción(10,11,12).
En el presente trabajo se realiza una revisión de la anatomía y la biomecánica de las raíces meniscales, así como del diagnóstico de la lesión y de las estrategias y técnicas de tratamiento.
Epidemiología
Las lesiones de las raíces meniscales son relativamente frecuentes, aunque no siempre son diagnosticadas. Como en otras lesiones de los meniscos, la naturaleza de las mismas puede ser traumática o degenerativa. Normalmente, las traumáticas ocurren en el contexto de lesiones ligamentosas(13). Son mucho más frecuentes las de las raíces posteriores que las de las anteriores.
El desgarro de la raíz posterior del menisco lateral (RPML) se asocia frecuentemente al del ligamento cruzado anterior (LCA). Se ha descrito una incidencia de entre el 5(13) y el 12%(14).
Por otra parte, Koo et al.(15), en un estudio de la incidencia de las lesiones de las raíces meniscales, encontraron que, de 20 casos de rotura de la RPML, 19 estaban asociadas a una lesión del LCA. En otro estudio se encontró que únicamente el 1% de las lesiones de la RPML se asociaba con la del LCA(16).
Las lesiones de la raíz posterior del menisco medial (RPMM) se presentan con una incidencia del 10 al 21% en la cirugía meniscal (meniscectomía o reparación meniscal)(17,18) y se ha descrito que hasta en un tercio de los casos pueden pasar desapercibidas en estudios de RM(17). Son con mucha mayor frecuencia de naturaleza degenerativa (Figura 2), habiéndose encontrado una incidencia de asociación de la misma con lesiones condrales 5,8 veces mayor que con la del menisco lateral(19). En un estudio de Hwang et al., se describe que las personas con rotura de la RPMM tienen significativamente mayor edad, predominaba el sexo femenino, presentaban mayor índice de masa corporal (IMC), Kellgren-Lawrence incrementado, mayor alineación en varo de la extremidad y más bajo nivel de actividad comparado con otras personas con otro tipo de rotura meniscal(18). En el estudio comparativo de Koo et al., se encontró que, de 22 lesiones de la RPMM, solo 3 estaban asociadas a un desgarro del LCA(15).
La lesión de las raíces anteriores de ambos meniscos es mucho menos frecuente que la de las posteriores, encontrándose pocas publicaciones al respecto. Se ha postulado que esto se debe a su mayor movilidad respecto a las raíces posteriores, lo que hace que estas últimas tengan más tendencia a ser lesionadas(20). Existen algunos artículos sobre la anatomía de las mismas y su relación anatómica con la inserción tibial del LCA(21); también se ha estudiado experimentalmente la posibilidad de consecuencias negativas, demostrando alteraciones en la presión y la superficie de contacto(8), y la posibilidad del desarrollo de artrosis(3) tras la lesión de las raíces anteriores. Sin embargo, en la actualidad sigue habiendo un déficit de información acerca de la incidencia real de estas lesiones.
Clasificación de las roturas de la raíz meniscal
Existen diversos tipos de raíz meniscal según su morfología. El grupo del Laprade et al. clasificó las roturas de la RPMM en 5 tipos(22):
• Tipo 1 (7%): rotura parcial y estable de la raíz posterior.
• Tipo 2 (67,6%): rotura radial completa en los 9 mm proximales a la inserción ósea. Tipo 2A (38%): a menos de 3 mm; tipo 2B (16,9%): entre 3 y < 6 mm; tipo 2C (12,7%): 6-9 mm.
• Tipo 3 (5,6%): rotura meniscal en asa de cubo con desinserción completa de la raíz meniscal.
• Tipo 4 (9,9%): rotura oblicua completa o longitudinal con desinserción completa de la raíz meniscal.
• Tipo 5 (9,9%): avulsión ósea de la inserción de la raíz meniscal.
Por otro lado, Forkel et al.(23) clasificaron específicamente las lesiones de la RPML asociadas a lesión del LCA (más frecuentemente de origen traumático) en función de la integridad de los ligamentos meniscofemorales (LMF):
• Tipo 1: avulsión de la RPML sin afectación de los LMF.
• Tipo 2: rotura radial del cuerno posterior del menisco lateral, entre la RPML y la inserción meniscal de los LMF.
• Tipo 3: rotura completa de la raíz meniscal y de los LMF.
Bin et al.(24) clasificaron las lesiones de la RPMM (generalmente de origen degenerativo) en función del desplazamiento encontrado durante la cirugía artroscópica y lo correlacionaron con la extrusión hallada en RM previamente:
• Tipo I: sin desplazamiento.
• Tipo II: solapamiento de ambos extremos de la rotura.
• Tipo III: amplio desplazamiento.
En los tipos I y II no se encontró extrusión meniscal en RM o esta fue mínima, mientras que en el tipo III se encontró una extrusión marcada. Asimismo, las rodillas con rotura de la RPMM de tipo III presentaron mayor proporción de signos artrósicos en el compartimento medial (tanto en tibia como en fémur) que las rodillas con lesiones de tipo I y II.
Anatomía
Se denomina raíces meniscales a las inserciones de ambos meniscos en la tibia. Dichas raíces presentan una morfología ligamentosa oval (excepto en la anteromedial, donde es plana) y se insertan en la tibia a través de fibrocartílago, constituyendo una entesis(25); el cuerpo meniscal presenta un patrón de fibras relativamente desorganizado que se ordena en una zona de suave transición hasta un patrón de fibras de colágeno con alto grado de organización en paralelo a las fuerzas de tensión en la propia raíz meniscal. La citada zona de transición supone el punto más débil de la estructura de la raíz meniscal y parece ser más débil en las raíces posteriores que en las anteriores, lo que se correlaciona con la mayor frecuencia de rotura meniscal en dicha localización(26).
Raíz anterior del menisco medial
(Figuras 3A y 3E)
La raíz anterior del menisco medial (RAMM) se sitúa proximal a la zona superior del borde medial de la tuberosidad tibial anterior y medial y proximal al centro del borde superior de dicha tuberosidad(21). Asimismo, el centro de la RAMM se sitúa anterior al ápex de la espina tibial medial, anterolateral al borde más cercano de cartílago articular del platillo tibial medial, anteromedial al borde más cercano y al centro del LCA. Cuando está presente, el ligamento intermeniscal se inserta en la zona posteromedial del cuerno anterior del menisco medial(21).
La zona de inserción de la RAMM incluye fibras suplementarias de menor densidad. El área total de la inserción tibial de la RAMM tiene de media 110 mm2, pero solo el 50% pertenece a las fibras centrales, que son más densas(21). Asimismo, el ligamento oblicuo conecta la región posterior del cuerno anterior del menisco medial con la región anterior del LCA(27).
La RAMM corresponde a la zona I de la clasificación de Smigielski(27). De acuerdo con Berlet(28), existen 4 patrones de inserción diferentes en dicha raíz: el tipo I, el más frecuente, presenta su inserción en la región intercondilar plana de la meseta tibial. El tipo II presenta una inserción más medial y cercana a la superficie articular tibial. El tipo III tiene una inserción más anterior, en la pendiente anterior tibial; y el tipo IV no presenta una fijación sólida, siendo las fibras coronales las únicas responsables del control de la estabilidad meniscal.
Raíz posterior del menisco medial
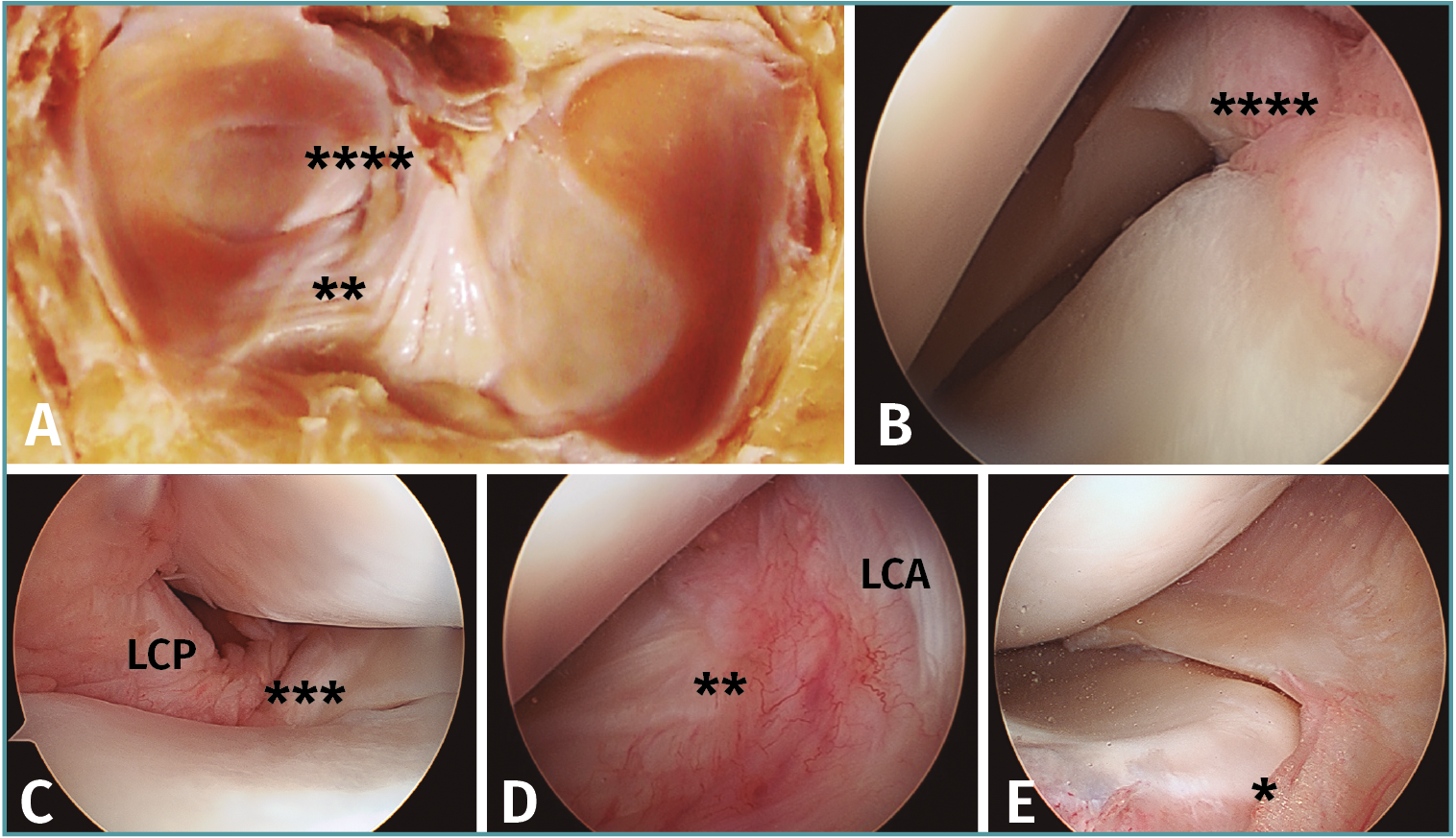
Figura 3. A: corte anatómico en visión axial de una rodilla normal; B: imagen artroscópica de la zona posterior del compartimento lateral de la rodilla; C: imagen artroscópica de la zona posterior del compartimento medial de la rodilla; D: imagen artroscópica de la zona anterior del compartimento lateral de la rodilla; E: imagen artroscópica de la zona anterior del compartimento medial de la rodilla. *: raíz anterior del menisco medial; **: raíz anterior del menisco lateral; ***: raíz posterior del menisco medial; ****: raíz posterior del menisco lateral. LCA: ligamento cruzado anterior. LCP: ligamento cruzado posterior.
(Figuras 3A y 3C)
La RPMM se sitúa posterior a la espina tibial medial, lateral al borde del cartílago del platillo tibial medial, anteromedial respecto a la inserción tibial del ligamento cruzado posterior (LCP) y posteromedial a la RPML. Cuantitativamente, se sitúa 9,6 mm posterior y 0,7 mm lateral al ápex medial de las espinas tibiales, 3,5 mm lateral al punto de transición del cartílago articular del platillo tibial medial y 8,2 mm anterior al punto de fijación más superior de la inserción tibial del LCP(29). Corresponde a la zona V de la clasificación de Smigielski(27) y presenta un área de inserción de 30,4 mm2. Existen unas fibras brillantes blancas(30) que discurren entre la RPMM y la zona anteromedial a la banda anterolateral del LCP; dichas fibras suponen una inserción más débil de la RPMM y ocupan una huella de 47,3 mm2(29).
Raíz anterior del menisco lateral
(Figuras 3A y 3D)
La raíz anterior del menisco lateral (RAML) contiene fibras que se insertan en profundidad bajo la inserción tibial del LCA. Al contrario que en el menisco medial, todas las fibras presentan la misma densidad. La RAML presenta un área de inserción de 140,7 mm2 de media, con un solapamiento de 88,9 mm2 (el 63,2% de la RAML y el 40,7% de la inserción tibial del LCA)(29).
El centro de la RAML se sitúa anteromedial al ápex de la espina tibial lateral, anteromedial al borde del cartílago articular más cercano del platillo tibial lateral, anterolateral al centro de la inserción tibial del LCA y anterior al borde más cercano a la RPML. Cuando está presente, el ligamento intermeniscal se inserta en la zona anterolateral de la RAML(29).
Raíz posterior del menisco lateral
(Figuras 3A y 3B)
Se sitúa posteromedial al ápex de la tuberosidad tibial lateral, medial al borde lateral del cartílago articular, anterior a la inserción tibial del LCP y anterolateral a la RPMM. Existe una continuación de las fibras posteriores que se dirigen a la región posterior del margen lateral de la espina tibial medial(29).
El centro de la RPML está a 5,3 mm (4,2 mm medial y 1,5 mm posterior) del ápex de la tuberosidad tibial lateral. Se encuentra 4,3 mm medial al borde más cercano del cartílago de la meseta tibial lateral, 12,7 mm superior a la inserción del LCP y a 10,1 mm de la esquina posteromedial de la RAML. El área de inserción de la RPML es de 39,2 mm2(29).
Importancia de las raíces meniscales y de su reparación en la biomecánica de la rodilla
Debido al perfil triangular de los meniscos, en contacto con el fémur, la carga transmitida en la rodilla genera un componente radial que tiende a sacar al menisco del espacio interarticular. Las raíces dan continuidad a las fibras longitudinales del menisco y lo anclan fuertemente al hueso de la tibia impidiendo su extrusión y permitiendo que el menisco se comporte como un anillo cerrado. De esta forma, las cargas radiales son transformadas en esfuerzos circunferenciales soportados por las fibras longitudinales(31).
Este papel de las raíces como principales restrictores de la extrusión del menisco resulta fundamental para la integridad funcional del menisco, ya que le permite conservar su posición relativa entre las superficies óseas articulares, posibilitando el aumento de la congruencia y la disminución del nivel de las presiones a las que está sometido el cartílago articular durante la transmisión de cargas en la rodilla.
Consecuencias biomecánicas de las lesiones de la raíz del menisco
Diversos estudios han analizado la influencia de esta lesión y de su reparación en la transmisión de cargas y en la estabilidad articular. Respecto a la transmisión de las cargas, en el menisco medial numerosos trabajos analizan las alteraciones del contacto articular debidas a la lesión de su raíz posterior, habiéndose constatado que, para un rango de flexión de 0 a 90°, la lesión produce disminuciones del área de contacto (17-64%) y aumentos de las presiones media (13-26%) y máxima (25-64%) en el compartimento dañado similares a los encontrados con la meniscectomía total(4,32,33). Los resultados indican que la reinserción de la raíz restaura los valores de área de contacto y presiones articulares a niveles de intacto para ángulos de flexión bajos (0-30°), pero solo de forma parcial a mayores ángulos (60-90°). LaPrade et al.(33) comprobaron la importancia de una reparación anatómica al constatar que una reinserción de la raíz a 5 mm en dirección posteromedial de la localización original no restaura completamente los valores de los parámetros de contacto.
Los estudios relativos a la desinserción de la RPML son algo más recientes(1,34,35,36,37,38) y muestran variaciones en los parámetros de contacto similares a las descritas anteriormente en el menisco medial (Figura 4).
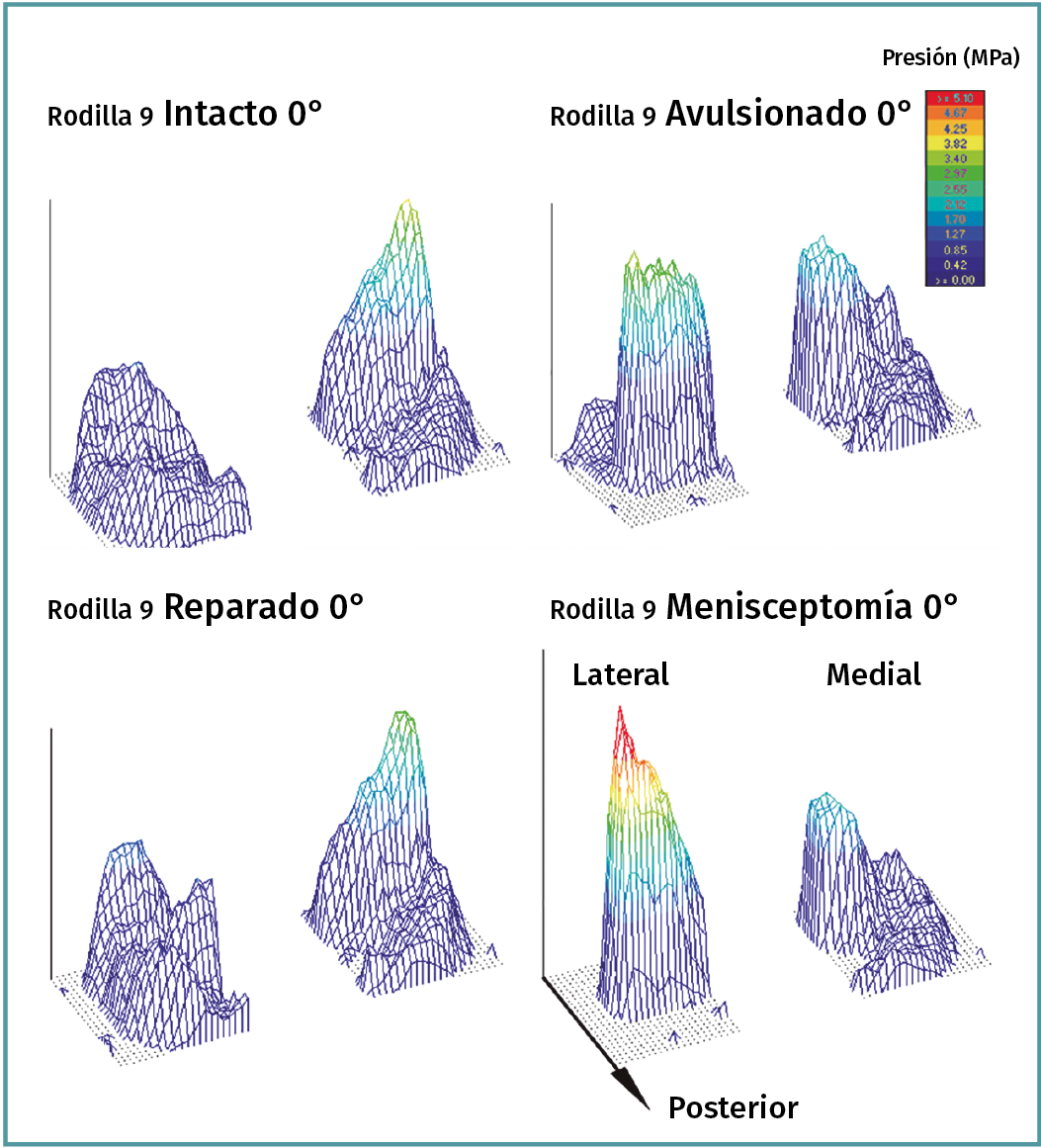
Figura 4. Distribución de presiones en la articulación tibiofemoral de la rodilla humana intacta, con avulsión de la raíz posterior del menisco lateral (RPML) y tras su reparación. Reproducido con permiso de Perez-Blanca A, et al. Arthroscopy. 2016 Apr;32(4):624-33(38).
Los cambios son más acusados cuando además se seccionan los LMF(35,36,37). Cuando se repara la lesión, los niveles de restauración del contacto alcanzados a cada ángulo de flexión en los distintos estudios son controvertidos, posiblemente debido a importantes diferencias en los diseños experimentales utilizados (modelo porcino vs. humano, niveles de carga aplicados, método de sujeción de los especímenes o técnicas de sutura).
En la reparación de la raíz mediante métodos transtibiales, los desplazamientos de la raíz reinsertada antes de la cicatrización de la intervención pueden producir una situación similar a la de una reparación no anatómica(33). Estos desplazamientos han sido atribuidos al alargamiento elástico de las suturas(39) y al corte del menisco por la sutura en los puntos de inserción al soportar las cargas a las que se ve sometido durante el periodo postoperatorio inmediato(40). En un intento por minimizar estos desplazamientos se han llevado a cabo diversos análisis biomecánicos de reparaciones comparando el uso de 1 o 2 hilos de sutura, suturas de diversos materiales y aplicadas mediante combinaciones de puntos simples, puntos horizontales y diferentes tipos de bucles(41,42,43,44,45). A partir de los resultados de los ensayos de rotura llevados a cabo en estos trabajos, se ha recomendado el uso de 2 hilos en lugar de 1, para aumentar la rigidez y la resistencia de la fijación(42); el material más utilizado es el polietileno de ultra alto peso molecular, que ha mostrado poseer suficiente resistencia ante las cargas a las que se ve sometido; y, como técnica de aplicación, el método de Mason-Allen modificado, que combina una sutura horizontal con un punto simple, ha resultado el más resistente, seguido de la aplicación de 2 puntos simples como buena alternativa de rigidez similar(44). Por otro lado, también se ha medido el desplazamiento permanente del conjunto menisco-sutura ante las cargas cíclicas de baja intensidad habituales en el periodo postoperatorio inmediato, habiéndose encontrado desplazamientos permanentes superiores a 3 mm(46), lo que indica la necesidad de mejora de la técnica. El uso de cinta de sutura, con mayor sección que el hilo, ha sido sugerido para disminuir el corte del menisco por la sutura(40). Sin embargo, la monitorización de los puntos de inserción de la sutura en el menisco durante los ensayos ha puesto de manifiesto que ese corte no se produce hasta niveles de carga elevados, muy por encima de los que soporta el menisco habitualmente durante la rehabilitación postoperatoria inmediata(47), lo que explica que se encuentre mayor carga de rotura con el uso de cinta pero que no se observe disminución del desplazamiento permanente con cargas cíclicas(47)(Figura 5).
Figura 5. Puntos de inserción del hilo de sutura en el menisco para el espécimen N.º 10 durante el ensayo con carga cíclica entre 10 y 30 N. A: en el primer ciclo de carga; B: en el ciclo de carga 1.000. No se observan signos macroscópicos de corte del menisco por la sutura. Reproducido con permiso de Pérez-Blanca A, et al. Int Orthop. 2018;42(4):811-8(47).
Respecto a la estabilidad articular, se han llevado a cabo algunos estudios cinemáticos in vitro que analizan la influencia de esta lesión en los desplazamientos y rotaciones de la articulación tibiofemoral. En el menisco medial, Allaire et al.(4) encontraron aumentos de la rotación externa y la traslación anterior de la tibia, así como del ángulo de valgo. En el menisco lateral, un trabajo reciente(5) con rodillas humanas sometidas a fuerza de traslación anterior, pivot-shift test y momento interno a distintos ángulos de flexión (entre 0 y 90°) compara la rotación interna y la traslación anterior de la tibia para las rodillas intactas y tras rotura aislada de la raíz posterior, rotura concomitante de LCA y rotura adicional de los LMF. Sus resultados permiten diferenciar un papel de la RPML como estabilizador principal en la rotación interna de la rodilla intacta, sobre todo a altos ángulos de flexión. Además, el estudio confirma el papel estabilizador de la RPML en rodillas con LCA roto, controlando la rotación interna en ángulos de flexión bajos (0 y 30°) y la traslación anterior con pivot-shift en ángulos de flexión altos (75 y 90°), así como la estabilidad adicional de la rotación interna proporcionada por los LMF en casos de rotura concomitante de LCA y RPML. Estos resultados biomecánicos en casos de rotura de la RPML concomitantes con roturas de LCA están en concordancia con los de otros autores(6,7) y con hallazgos clínicos recientemente publicados(14).
La lesión de la raíz anterior ha sido descrita en pocos casos y solo para el menisco medial(23), no habiéndose encontrado estudios radiológicos que la relacionen con signos de afectación articular. En un trabajo reciente, Prince et al. han comprobado experimentalmente alteraciones en la presión y el área de contacto en ambos compartimentos tras la lesión del cuerno anterior del menisco lateral y su restauración tras la reparación de la lesión similares a los demostrados en otros trabajos de las raíces posteriores(8).
Diagnóstico
Historia y exploración clínica
Las lesiones de la raíz meniscal no suelen presentar clínicamente diferencias con las del cuerpo del menisco. En el menisco lateral suele ocurrir con antecedente traumático, en el contexto de una lesión ligamentosa. Sin embargo, en las del medial, en la mayoría de los casos, el paciente no recuerda traumatismo. En el trabajo de Kim et al., el 69% de los pacientes con rotura de la RPMM recordaba un traumatismo mínimo y, de estos, en muy pocas ocasiones se presentó de forma brusca, incluso con más intensidad que en otro tipo de lesiones(48). En raros casos una lesión aislada de la raíz se presenta de forma brusca, con bloqueos y/o derrame articular(49). Por otra parte, Lee et al. informan en su trabajo sobre 21 pacientes con la misma lesión que el 14,3% tenía bloqueos y el 9,5% sensación de fallo(50).
En cuanto a la exploración clínica, se ha informado de un signo de McMurray positivo en el 57% de los casos y derrame articular en el 14,3%(50). En 2011, Seil et al. describieron un signo específico para el diagnóstico de la lesión de la RPMM consistente en aplicar varo forzado con la rodilla en extensión, con lo que se detecta la extrusión del menisco(51). Este signo tiene la limitación de que clínicamente solo fue detectado en un paciente y verificado seccionando el ligamento meniscotibial en el transcurso de una artroplastia de rodilla en 3 pacientes.
Diagnóstico radiológico
A diferencia de las roturas del cuerpo meniscal, los desgarros de la raíz no presentan una semiología específica. Es por ello que los estudios de imagen, y en concreto la RM, juegan un papel fundamental en su detección.
Los estudios de radiografía convencional no permiten visualizar las estructuras meniscales. Son útiles, sin embargo, en la valoración de signos de gonartrosis que frecuentemente acompañan a estas roturas(19), así como de la posible desviación secundaria del eje longitudinal del miembro afectado, realizándose en dichos casos proyecciones anteroposterior en carga y lateral de la rodilla, así como una telerradiografía de miembros inferiores.
Varios autores han propuesto la utilización de los ultrasonidos en la detección de roturas meniscales, de quistes parameniscales, así como de la extrusión meniscal frecuentemente asociada a las roturas de la raíz. Estudios realizados con equipos modernos de ecografía muestran resultados dispares en cuanto a la sensibilidad y especificidad en la detección de desgarros meniscales, por lo que hoy en día no es una prueba de rutina en el diagnóstico de estas roturas, si bien es una técnica útil en la detección del derrame articular, la extrusión meniscal(52) y los quistes parameniscales(53).
La artrografía, en conjunto con la tomografía computarizada (artro-TC), ha sido reemplazada por la RM por la no invasividad y la ausencia de radiaciones ionizantes de esta última. No obstante, presenta alta sensibilidad y especificidad de entre el 86 y el 100% en la evaluación de lesiones meniscales, siendo una técnica adecuada en pacientes con contraindicación para la realización de RM(54).
La RM constituye hoy por hoy la modalidad diagnóstica de imagen de referencia en la detección y la valoración de las roturas meniscales en su conjunto y, por ende, de las que afectan a la raíz meniscal. Esto es debido a su alta resolución de tejidos blandos, la posibilidad de adquisición de múltiples secuencias en todos los planos del espacio (sagital, coronal, oblicuo y/o axial) y la ausencia de radiaciones ionizantes.
Actualmente, las secuencias más precisas para la valoración de los meniscos son las potenciadas en densidad protónica (D) fast-spin echo (FSE) y las potenciadas en T2 FSE(55), presentando una inferior sensibilidad las secuencias potenciadas en T1.
Debido a su infradiagnóstico en el pasado tanto en RM como en artroscopia, estas lesiones han cobrado especial atención en los últimos años. La RM presenta, bajo evaluación de un radiólogo experto, con especial atención a las raíces y realización de diferentes secuencias, una sensibilidad del 86-90% y una especificidad del 94-95%(16). Además, esta técnica permite determinar la extensión de la rotura, su asociación con extrusión o quiste, y la evaluación del cartílago articular y el hueso subcondral, así como el diagnóstico de lesiones ligamentosas asociadas.
La detección de las roturas de la RPMM es de mayor facilidad diagnóstica que la del menisco lateral(56). En la primera, se observa una ausencia o acortamiento de la raíz en las imágenes sagitales, así como una hendidura vertical de líquido en secuencias potenciadas en T2. En la segunda, se apreciarán hallazgos similares a las roturas radiales de otras localizaciones(9,56).
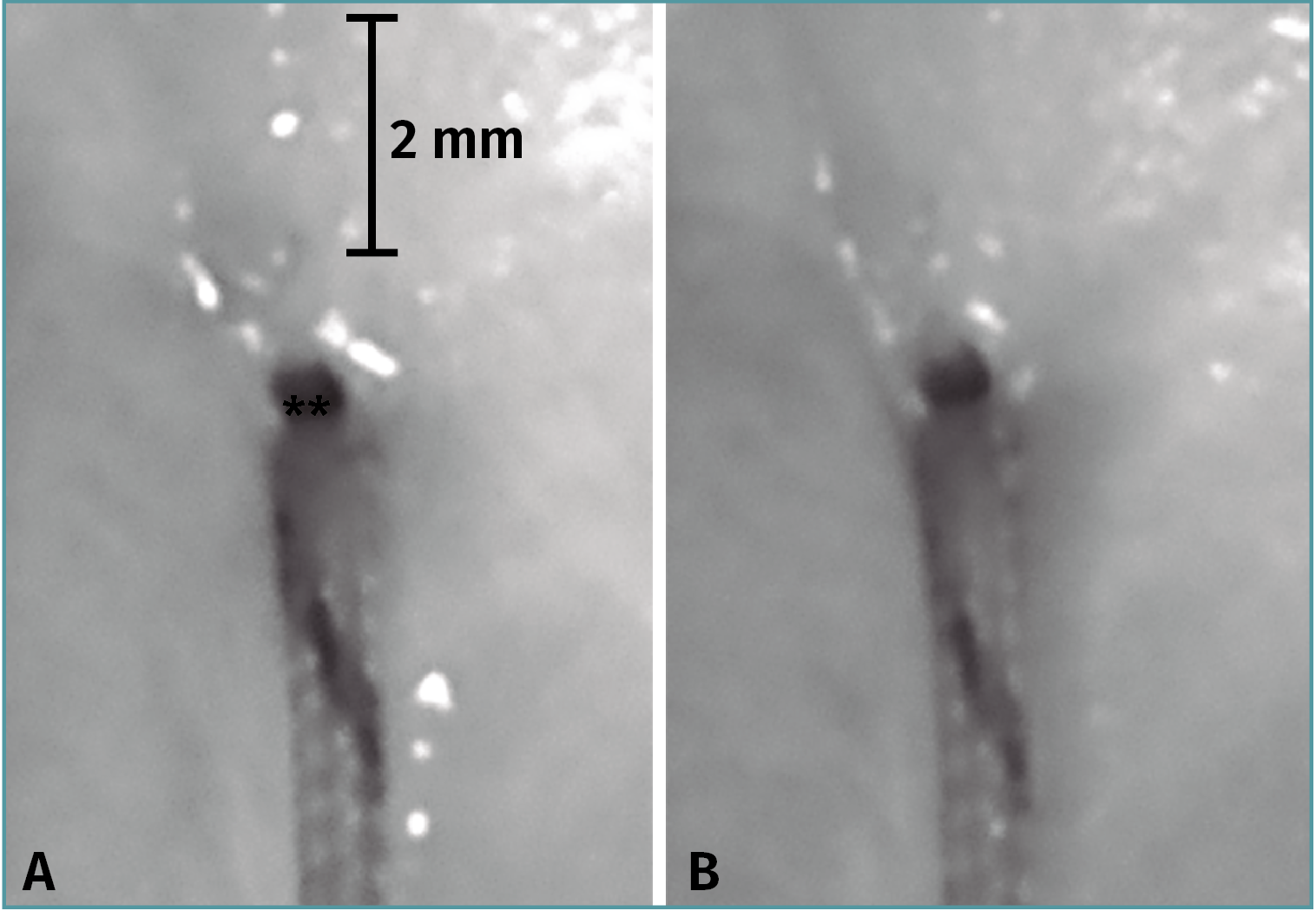
Se han descrito varios signos radiológicos relacionados con las roturas de la raíz y las roturas radiales en general, como son el signo del triángulo truncado, el signo de la hendidura en el plano coronal y el clásico signo del menisco fantasma en el plano sagital(57). El signo del menisco fantasma o del menisco vacío se observa en el contexto de una extensa rotura radial que atraviesa el espesor completo meniscal, o posterior a meniscectomía, cuando el plano de corte se realiza en el plano exacto de la rotura(58)(Figura 6).
Figura 6. Imagen sagital de resonancia magnética en la que puede apreciarse el signo del “menisco fantasma” (flecha).
El signo de la hendidura consiste en la presencia de una grieta o fisura en el plano coronal meniscal a través de la cual se introduce líquido articular(57).
En el plano coronal permite una mejor definición de la raíz, la cual debería discurrir intacta por encima del respectivo platillo tibial en al menos una imagen(2,16).
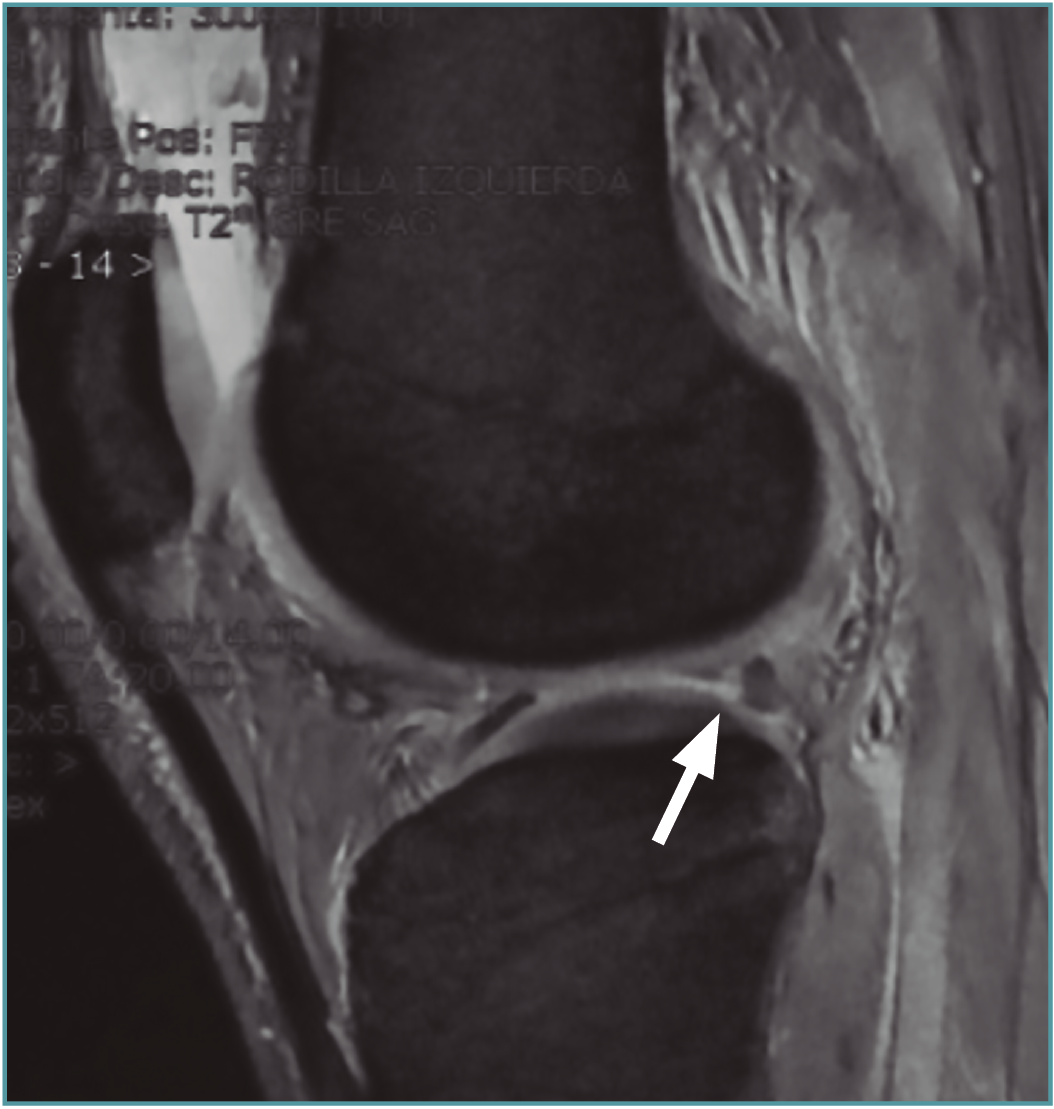
Además, este plano es óptimo para la valoración de la extrusión meniscal o desplazamiento del menisco sobre el borde del platillo tibial, la cual es significativa cuando es superior a 3 mm del menisco sobre el borde tibial(59)(Figura 7). Dicha extrusión, si bien puede aparecer en las roturas horizontales, es de menor entidad en comparación con los desgarros radiales, en especial con las roturas completas, siendo más frecuente en la afectación del menisco medial(59). Esto último es debido a que el menisco lateral se encuentra estabilizado por los LMF, por lo que para que aparezca una extrusión del mismo es necesaria una rotura asociada de dichos ligamentos.
Figura 7. Imágenes coronales de resonancia magnética de una rodilla con rotura de la raíz posterior del menisco medial. A: corte a nivel del cuerno posterior, donde se aprecia la rotura (flecha); B: corte a nivel del cuerpo del menisco, donde puede apreciarse la extrusión del mismo (flecha).
En el plano sagital, las raíces posteriores del menisco medial y lateral deben aparecer, respectivamente, en la imágenes medial y lateral al LCP(16). Es decir, se debe sospechar rotura de la RPMM si no se sitúa inmediatamente medial al LCP(2,16). Asimismo, en el contexto de rotura parcial o completa del LCA, se deben descartar roturas de la RPML(2,16,60).
Desgarros de la RPMM pueden aparecer en pacientes con esguinces de grado III del ligamento colateral interno e integridad de los ligamentos meniscocapsulares(61). Si bien pueden ser debidos a diferentes mecanismos, se cree que la mayoría de las roturas radiales son de etiología crónica(62), cobrando especial importancia la valoración del cartílago articular en dichos casos. En el contexto de rotura aguda, se asocian a lesiones ligamentosas, fundamentalmente de los LMF.
Existen varias circunstancias que pueden confundir en el diagnóstico por imagen de las raíces meniscales:
• La RAMM puede insertarse en el margen anterior de la tibial, lo que no debe confundirse con extrusión meniscal(59,60).
• La RAML presenta apariencia estriada que puede simular lesión(59).
• El ligamento transverso meniscal puede simular una rotura de la raíz anterior en las imágenes sagitales(62).
Opciones de tratamiento e indicaciones
A la hora de plantear el tratamiento de las lesiones de las raíces meniscales es necesario tener en cuenta el estado articular y el meniscal, el eje de carga, el IMC, las expectativas del paciente y la posibilidad de adherencia al programa rehabilitador.
Tratamiento conservador
Aunque con este tratamiento no se consigue modificar la alteración biomecánica articular, ni se prevendrán la reducción del espacio articular y el desarrollo de gonartrosis que se producen en estas lesiones(63), puede ser la opción de elección en pacientes de edad avanzada, en pacientes que no se puedan someter a la agresión quirúrgica y en aquellos con cambios degenerativos avanzados en el compartimento afectado (Outerbridge 3 o 4). En estos casos, se deben manejar estas lesiones de manera sintomática mediante analgésicos, infiltraciones y ortesis(64,65,66).
Tratamiento quirúrgico
Dentro de las opciones quirúrgicas disponibles para el tratamiento de las roturas de las raíces meniscales, se encuentran la meniscectomía o la reparación de las mismas. Cuando existen desalineaciones del miembro, se puede asociar una osteotomía a la reparación meniscal o a la meniscectomía (en caso de que la lesión no sea reparable).
Meniscectomía
Clásicamente, ha sido la opción de tratamiento más utilizada en estos casos. El auge en técnicas de reparación meniscal y el conocimiento más profundo de las repercusiones biomecánicas y consecuencias degenerativas que tienen estas lesiones(32,38) han hecho que aumenten las indicaciones de reparación de las raíces meniscales. No obstante, existen pacientes que se pueden beneficiar de una meniscectomía (como son aquellos con artrosis en los que el tratamiento conservador ha fracasado) o aquellos con una lesión parcial (tipo I)(22).
Reparación meniscal
Dentro de las indicaciones para la reparación de la raíz meniscal se encuentran: pacientes con una lesión reciente con cartílago normal o casi normal, así como pacientes con lesiones crónicas, pero sin cambios degenerativos avanzados. Como contraindicaciones, se encuentran las lesiones condrales de grado 3 y 4, las desalineaciones mecánicas no corregidas, las lesiones de las raíces con degeneración meniscal y la obesidad (IMC > 30)(67).
Existen diferentes técnicas para tratar las lesiones de las raíces meniscales, que pueden variar según el abordaje quirúrgico, el tipo de sutura y el sistema y la técnica de fijación. Los 2 principales grupos de técnicas de reparación de la raíz meniscal son las técnicas transtibiales y las de fijación in situ. Ambas pueden utilizarse tanto para la reinserción de las raíces anteriores como de las posteriores:
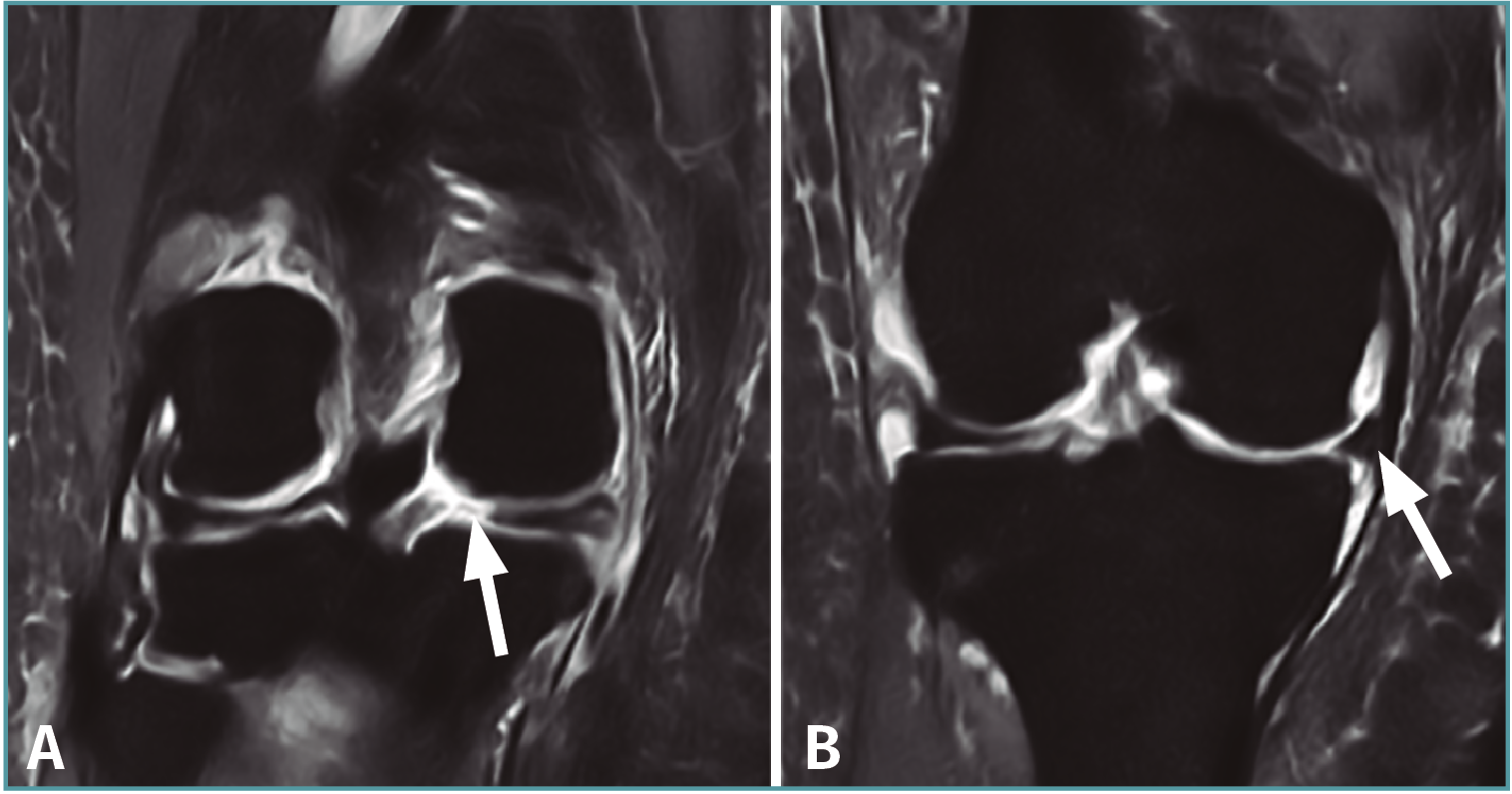
• Técnicas transtibiales: son las técnicas más utilizadas para la realización de la raíz posterior por su mayor facilidad de realización respecto a las técnicas in situ. Para su aplicación se realiza un túnel transóseo desde la cortical tibial anterior hasta la zona de inserción anatómica de la raíz en cuestión con la ayuda de una guía de LCA (Figura 8) desde una incisión accesoria anteromedial o anterolateral (en función del menisco afectado se utiliza una u otra, desde el lado contralateral para seguir la dirección de las fibras de inserción de la raíz intervenida); en caso de reconstrucción asociada de LCA, se puede utilizar la misma incisión anteromedial; algunos autores incluso proponen la utilización del mismo túnel para la reconstrucción del LCA y de la raíz meniscal(68). Los hilos con los que se realiza la sutura meniscal se introducen a través del túnel tibial para realizar la fijación dentro del túnel(68) y/o en la cara anterior de la tibia, mediante puente óseo (realizando doble túnel)(69), con un botón(11), con un implante sin hilos(12) o a un poste(70).
Figura 8. Colocación de la aguja-guía para la realización del túnel tibial en una reinserción transósea de la raíz posterior del menisco lateral. A: imagen exterior; B: imagen artroscópica. LFC: cóndilo femoral lateral; LTP: platillo tibial lateral. Reproducido con permiso de Espejo-Baena A, et al. Arthrosc Tech. 2017 May 22;6(3):e621-e626(12).
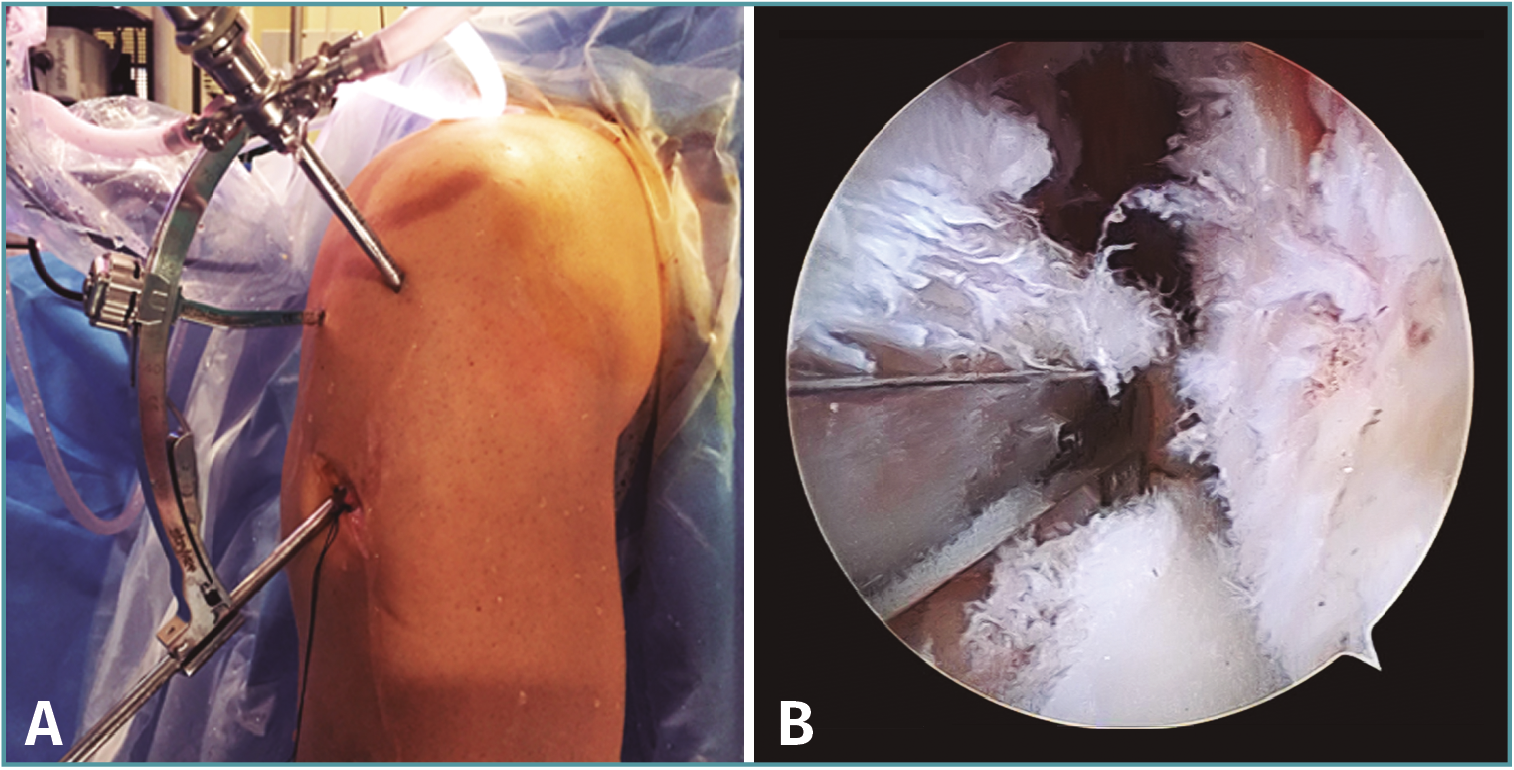
• Técnicas in situ: son las más frecuentemente utilizadas para la reinserción de las raíces anteriores; se coloca un implante directamente en la zona de inserción anatómica sobre el cual se reinserta la raíz meniscal, que debe ser previamente cruentada, preparándose un lecho para la inserción del implante (Figura 9). Se realiza el paso de las suturas a través de la raíz meniscal con gancho de sutura, pasador de sutura directo/indirecto o con ayuda de una aguja de espinal con un hilo monofilamento insertado para traccionar del hilo del anclaje (Figura 10). Las ventajas teóricas de esta técnica son que evita la realización de túneles tibiales que podrían interferir con los túneles de reconstrucción del LCA y que evita la necesidad de una fijación adicional en la cortical anterior tibial(60); no obstante, existe la posibilidad de que falle el sistema de anclaje y técnicamente son más demandantes(48). La fijación artroscópica de las raíces meniscales con el uso de anclajes fue descrita originalmente por Engelsohn en las raíces posteriores con el uso de un portal accesorio posteromedial(71).
Figura 9. Imágenes artroscópicas de la colocación de un anclaje para la reinserción de la raíz anterior del menisco lateral. A: colocación del anclaje; B: hilos del anclaje colocado en la zona de inserción previamente cruentada.
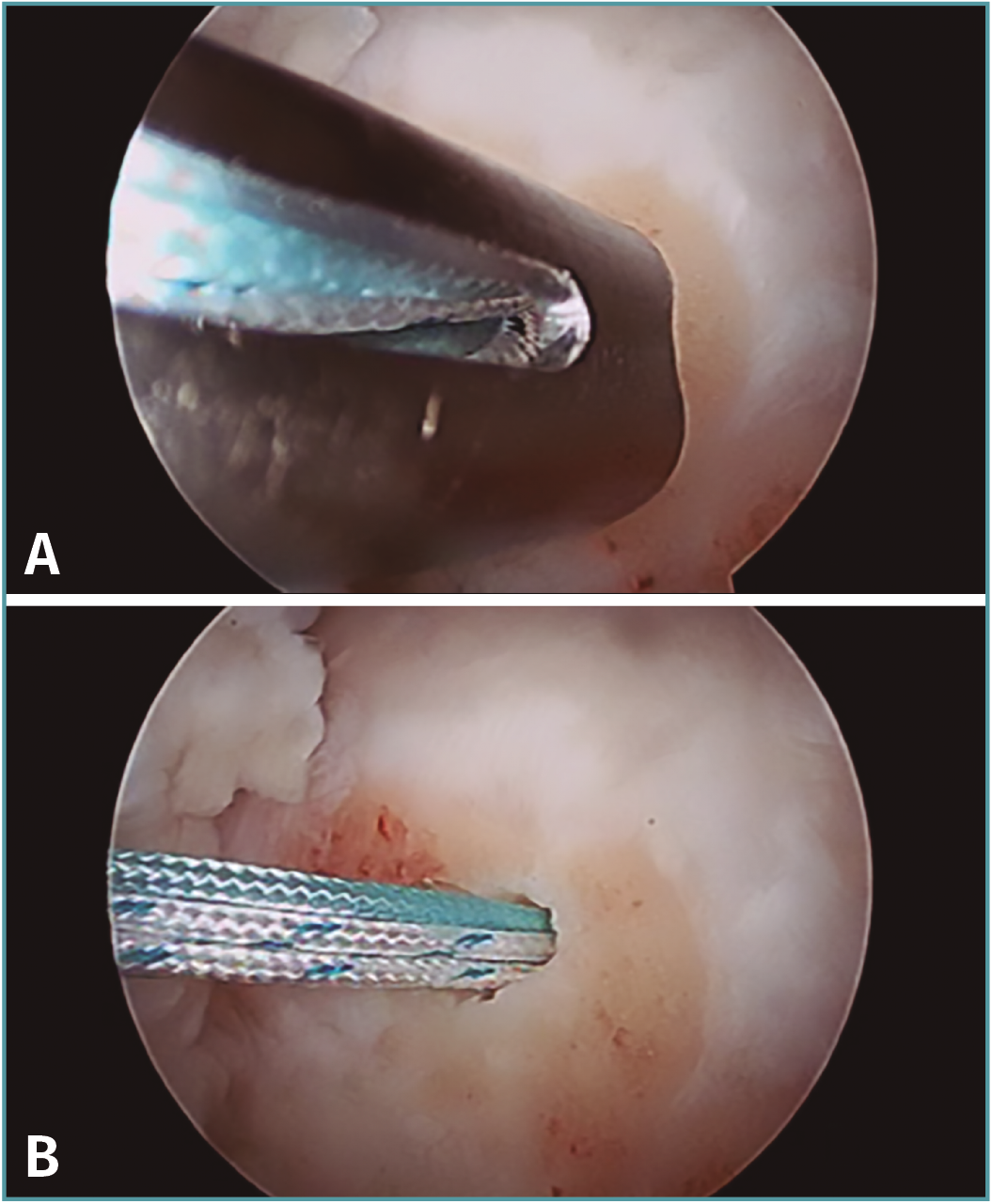
Figura 10. Imagen artroscópica del paso del hilo monofilamento insertado en una aguja espinal perforando la raíz anterior del menisco lateral en el que se enlazará el hilo del anclaje y traccionar del mismo para la reinserción de dicha raíz.
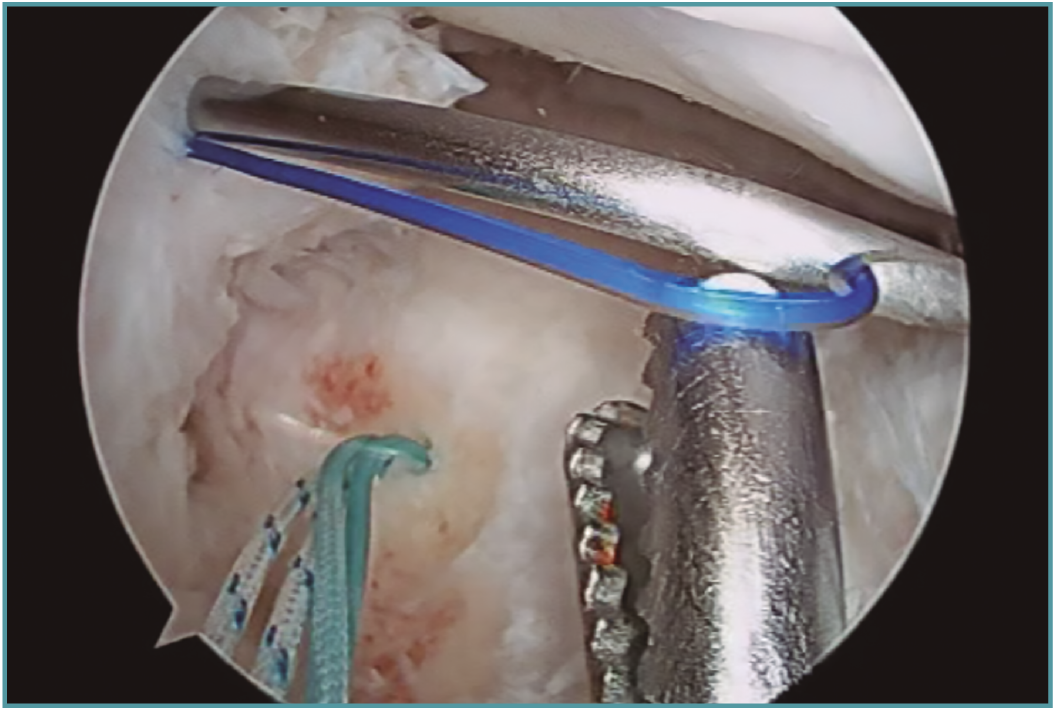
• Técnicas mixtas: utilizan ambas opciones para la reinserción de la raíz(72).
Estas técnicas varían en función del método utilizado para realizar la sutura –pinza directa(10,11), gancho curvo(73), aguja directa a través del túnel(12)(Figura 11)–. Otra posible variante técnica es el tipo de sutura: se aconseja la utilización de suturas de ultra alta resistencia(74); asimismo, se ha propuesto el uso de cinta de sutura de ultra alta resistencia en lugar de hilo, tras demostrar una mejora en las propiedades biomecánicas respecto a este, lo cual puede ser beneficioso especialmente para el periodo postoperatorio inmediato(47). Entre las diferentes técnicas de sutura disponibles, en la literatura se encuentran la sutura simple, la doble, la simple deslizante, la deslizante bloqueada, la de Kessler modificada y la modificada de Mason-Allen(41,43,45).
Figura 11. Esquema de la técnica de reinserción transósea de la raíz posterior del menisco lateral con el pasador de sutura a través del túnel tibial. La punta del dispositivo está perforando la raíz meniscal. Reproducido con permiso de Espejo-Baena A, et al. Arthrosc Tech. 2017 May 22;6(3):e621-e626(12).
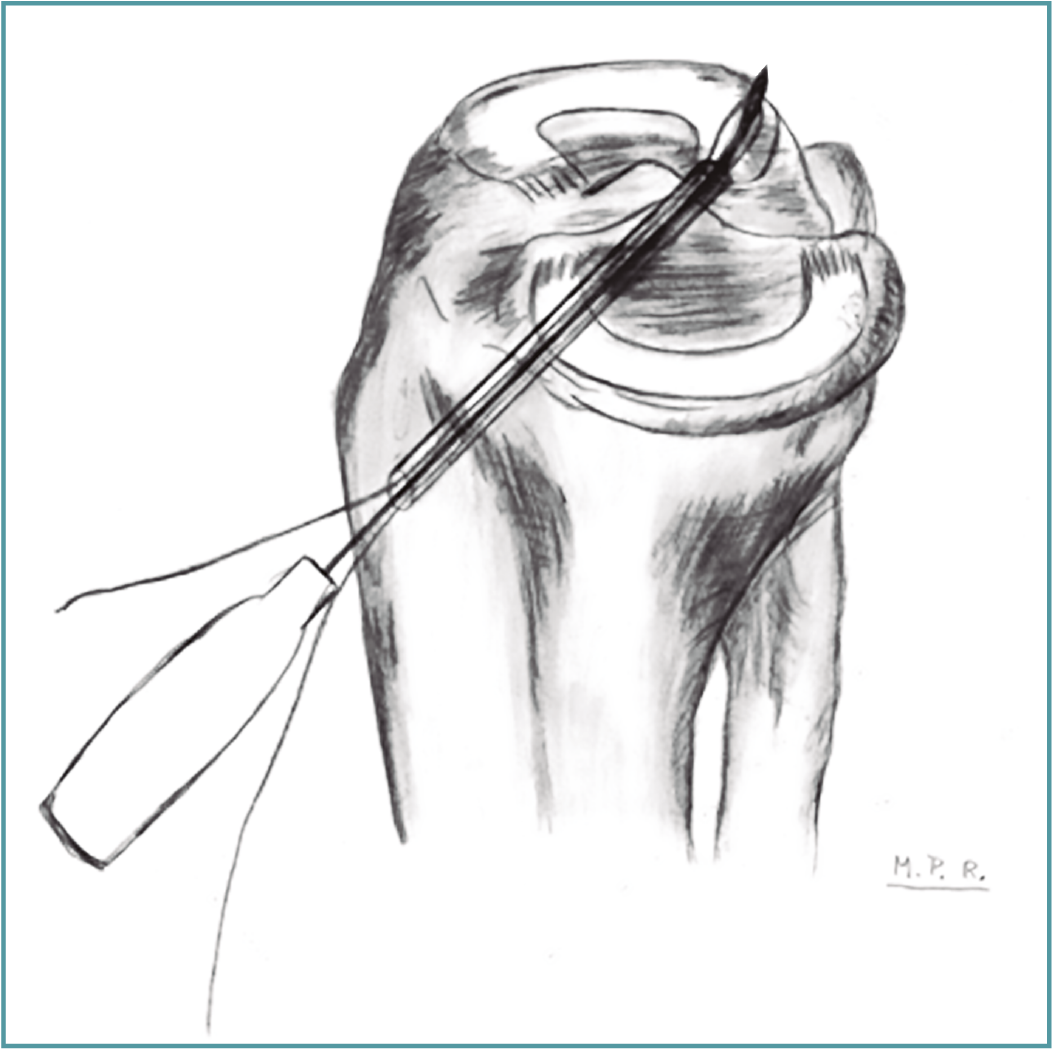
Rehabilitación postoperatoria
Existen varios protocolos de rehabilitación, pero no existe suficiente evidencia para elegir uno u otro. Se tomará como ejemplo el del grupo de LaPrade(75): se basa en 5 fases y se deben cumplir unos requisitos para pasar de una fase a otra.
• Fase 1: reparación quirúrgica y recuperación del balance articular. Se mantiene descarga las primeras 6 semanas para evitar la tensión en el menisco. Se permite la movilización pasiva limitada a 90° de flexión de manera inmediata durante las 2 primeras semanas, autorizándose posteriormente la flexión libre hasta ganar el arco de movilidad completa. La articulación patelofemoral, el cuádriceps y el tendón rotuliano se movilizan inmediatamente, para evitar adherencias. Para pasar a la fase 2, se debe obtener una movilidad completa (comparándola con la contralateral), así como mínimo derrame y una temperatura normal.
• Fase 2: a partir de la 7.ª semana, se realizan actividades para la preparación a la marcha. Se permite una carga del 25% del peso corporal y se va aumentando según la tolerancia del paciente. Para pasar a la fase 3, el paciente debe sentirse cómodo andando 25 minutos.
• Fase 3: se llevan a cabo ejercicios basados en un mayor número de repeticiones y periodos más cortos para promover la resistencia muscular. Los ejercicios con ambas piernas progresan a ejercicios de una sola pierna. Las sentadillas progresan hasta 70°, según la tolerancia. En la semana 12, se permite el ejercicio en bicicleta estática, la natación estilo libre y caminar en la cinta.
• Fase 4: el cuádriceps se fortalece para lograr al menos el 80% de la fuerza de la extremidad contralateral. Se inician ejercicios multiplanares para permitir el control neuromuscular.
• Fase 5: esta fase varía de acuerdo con las exigencias del paciente. En la semana 22, se anima a los pacientes a regresar a las actividades de carrera, agilidad y cambio de dirección. La vuelta a la competición se autoriza de manera individual, en función de la capacidad del paciente.
Resultados
Los resultados clínicos que comparan las distintas opciones de tratamiento son poco concluyentes, pues la mayoría presenta series pequeñas y diferentes criterios de inclusión, ausencia de grupo control y poco nivel de evidencia.
La meniscectomía parcial, muy utilizada anteriormente como tratamiento de elección, presenta resultados contradictorios. Ozkoc et al.(17) analizaron meniscectomías parciales en una muestra donde aproximadamente el 80% de los pacientes eran mayores de 50 años y obesos. La escala de Lysholm mejoró de 53 a 67 puntos. Sin embargo, a pesar de la relativa satisfacción del paciente, las radiografías mostraron una progresión de la artrosis. Han et al.(76), en 46 casos con 5 años de seguimiento, encuentran signos degenerativos radiológicos en 16 pacientes y solo el 56% mejoró en las escalas de dolor, a pesar de una mejoría significativa en la escala de Lysholm.
Lee(50) analizó los resultados a corto plazo, tanto clínicos como radiológicos, en 21 reparaciones de la RPMM, usando una técnica transtibial. Observó una mejoría significativa en la escala HSS y Lysholm. Se observó progresión artrósica solamente en un caso. A pesar de las altas tasas de curación descritas con las técnicas transtibiales, Cho et al.(77) encontraron 4 casos completamente curados y 8 parcialmente en las 13 rodillas a las que se realizó un second-look. La escala de Lysholm aumentó de 34,7 a 75,6 y la HSS de 33,5 a 82,2. Chung et al.(78) dirigieron un metaanálisis para valorar los resultados clínicos de la reparación de la RPMM y observaron una mejoría significativa en el Lysholm, aunque no obtuvieron datos de mejoría en la extrusión meniscal y la progresión artrósica fue inevitable. En una revisión sistemática reciente de Feucht(79), se incluyeron 7 estudios y 172 pacientes tratados con técnica transtibial, demostrando mejoría funcional tras el procedimiento. En los casos en que se realizó second-look, el 48% presentaba una curación completa, el 42% parcial y el 10% fracaso del tratamiento. Se produjo avance de al menos un grado radiológico de la clasificación de Kellgren-Lawrence en al menos el 16% de los pacientes. Kim et al.(80) compararon la fijación transtibial y la fijación con implantes: no encontraron diferencias significativas en el IKDC, Lysholm y HSS, al igual que en la progresión artrósica entre ambos grupos. Si se comparan la meniscectomía parcial con las técnicas de reparación, estas últimas muestran las puntuaciones más altas en el Lysholm y las menores progresiones artrósicas. Según Chung(81), de los 20 pacientes a los que se les realizó meniscectomía, 7 requirieron una prótesis total de rodilla. Sin embargo, ninguno de los 37 pacientes a los que les reinsertaron la raíz requirió una artroplastia.
Conclusiones
Las lesiones de las raíces meniscales son relativamente frecuentes y deben ser tenidas en cuenta. Las del menisco medial son con mayor frecuencia de naturaleza degenerativa y las del lateral suelen estar asociadas a roturas ligamentosas, especialmente del LCA. Las consecuencias de estas lesiones pueden ser equiparables a las de una meniscectomía. Los pacientes que se someten a una cirugía de reparación de la raíz del menisco presentan mejores escalas funcionales y clínicas que los que se someten a una meniscectomía, por lo que es recomendable la reinserción. No obstante, son necesarios estudios de mayor nivel de evidencia para establecer la relación entre la utilización de estas técnicas y el progreso a artrosis a largo plazo.