Introducción
Las lesiones condrales de espesor completo son una patología frecuente en pacientes sometidos a cirugía artroscópica de rodilla. Su distribución porcentual se concentra principalmente en cóndilos femorales (43,7%), patela (34,6%), tróclea (11,4%) y platillos tibiales (10,3%)(1). Después del cóndilo femoral medial, la patela es el segundo sitio de localización más común de ocurrencia de lesiones condrales clasificadas por la International Cartilage Repair Society (ICRS) como grados III y IV(2).
Las lesiones condrales sintomáticas generan dolor, inflamación, síntomas mecánicos e inestabilidad, que pueden conducir a cambios degenerativos precoces y artrosis.
El tratamiento óptimo para lesiones focales del cartílago en la rodilla permanece en controversia. Hasta el momento, solo existen estudios de baja calidad de evidencia comparando las distintas técnicas, por lo que no existe un patrón de oro para el manejo específico de lesiones condrales dependiendo de su tamaño y/o ubicación(3,4,5,6,7). A esto debemos agregar los factores dependientes del paciente, que complican aún más la toma de decisiones (edad, nivel de actividad, cronicidad de síntomas, índice de masa corporal, entre otros).
El trasplante osteocondral autólogo (OAT, por sus siglas en inglés) es una opción quirúrgica para pacientes activos con lesiones condrales focales pequeñas (< 2 cm2) y medianas (< 4 cm2) de grado III y IV, así como también en trastornos del hueso subcondral, siendo la más estudiada la osteocondritis disecante(8,9,10,11,12).
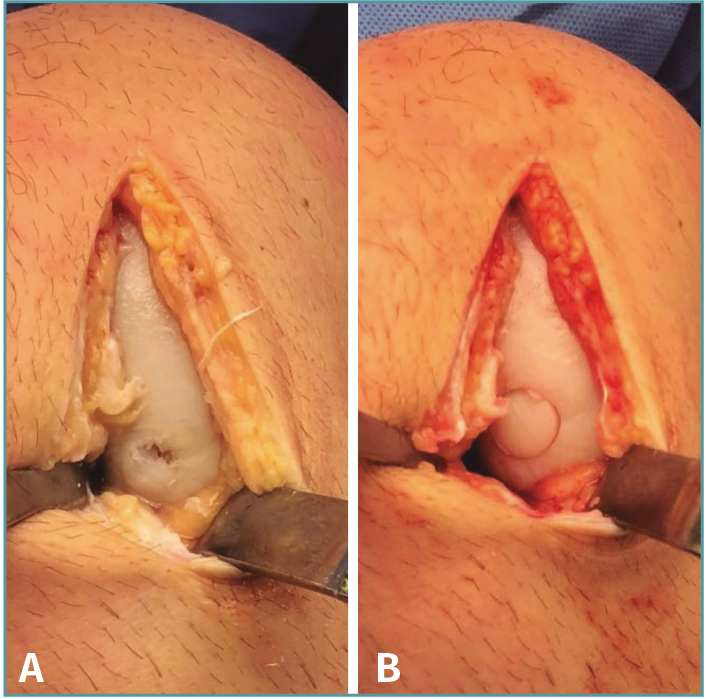
La técnica fue popularizada por Hangody(13,14) a principios de los noventa y ha sido modificada para incluir la alternativa artroscópica o mediante mini-incisión. En el procedimiento, uno o más injertos osteocondrales autólogos son extraídos desde un sitio donante (típicamente una zona de mínima carga de peso dentro de la articulación) y trasplantados al área de daño condral (Figura 1).
Figura 1. Trasplante osteocondral autólogo. A: lesión condral contenida en zona de carga del cóndilo femoral medial de la rodilla izquierda ICRS (International Cartilage Repair Society) IV de 10 mm de diámetro; B: tras desbridamiento de la lesión y obtención de bordes acantilados (perpendiculares al hueso subcondral), se realiza transferencia de un cilindro osteocondral obtenido de la tróclea femoral (zona dadora) hacia el defecto, logrando una fijación por presión adecuada del injerto y una superficie articular congruente.
Sus ventajas incluyen ser un procedimiento en una única etapa, que restablece cartílago hialino en la superficie articular, permitiendo la integración del cilindro óseo entre las 8 y las 10 semanas(14) y una carga de peso precoz(15). El reintegro deportivo se logra en promedio a los 6 meses(16). Las desventajas incluyen la disponibilidad de sitios donantes y su morbilidad tras la toma del injerto. El procedimiento es técnicamente demandante y las lesiones más grandes requieren de múltiples cilindros osteocondrales (mosaicoplastia), lo que puede aumentar las complicaciones.
Para optimizar los resultados funcionales, se requiere un estudio y una corrección estricta de inestabilidades ligamentosas, malalineamiento de extremidades inferiores, inestabilidad patelofemoral o insuficiencia meniscal. El número de cirugías previas se correlaciona inversamente con el retorno a niveles funcionales prelesionales.
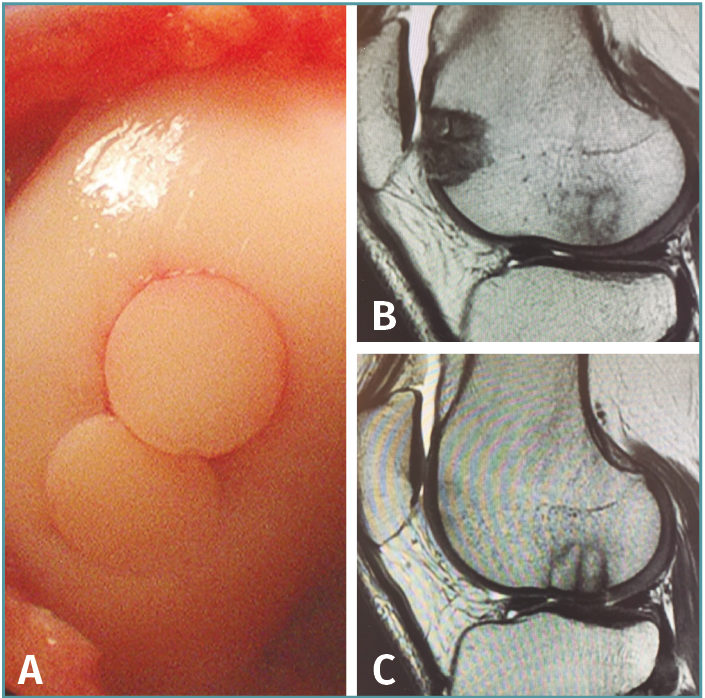
Estudios clínicos recientes han demostrado resultados superiores de OAT versus microfractura en el seguimiento a mediano y largo plazo (2 a 17 años ) con tasas de éxito promedio de entre el 70 y el 90%(17-24) debido a la restauración de cartílago hialino en lugar de fibrocartílago (Figura 2). Ambas técnicas han demostrado ser costo-efectivas como primera línea de tratamiento en lesiones condrales pequeñas (< 2 cm2) al seguimiento a largo plazo (promedio: 8,7 años) con tasas acumuladas de reoperación que alcanzan el 28,6% para microfracturas versus 12,5% para OAT(25).
Figura 2. Restauración del cartílago articular de la rodilla tras trasplante osteocondral autólogo. A: visión con artroscopio de procedimiento finalizado tras trasplante osteocondral autólogo (OAT) en zona de carga del cóndilo femoral lateral mediante 2 cilindros osteocondrales obtenidos de la tróclea femoral; B: resonancia magnética de rodilla tras 6 meses de evolución postoperatoria. Corte sagital que muestra la zona dadora en la región de la tróclea femoral con relleno de los defectos mediante fibrocartílago; C: corte sagital en la zona receptora. Nótese la integración del hueso subcondral a nivel de los cilindros y la intensidad de señal homogénea en la superficie articular respecto al cartílago hialino circundante.
En relación con terapias regenerativas como el implante autólogo de condrocitos y la implantación de condrocitos inducida por matriz (ACI y MACI, respectivamente, por sus siglas en inglés), estudios clínicos contemporáneos reportan resultados similares al OAT a corto y medio plazo, los cuales decaen para este último al seguimiento a largo plazo traducido en recurrencia de síntomas y aumento en las tasas de reoperación(17,19,26). Se han reportado altas tasas de reintegro deportivo al seguimiento a 3,5 años para OAT de 91% respecto a microfracturas (66%) y ACI (67%)(27). A largo plazo (seguimiento a 10,2 años) la tasa para OAT se mantiene elevada (85%)(28).
Los factores que afectan el resultado funcional son variados. Se requiere un adecuado entendimiento de las indicaciones, la técnica y las limitaciones del procedimiento para mejorar los resultados en nuestros pacientes.
Indicaciones y sus limitaciones
Localización de la lesión
Actualmente, el OAT puede ser utilizado como tratamiento primario para lesiones condrales pequeñas y medianas del cóndilo femoral, patela y tróclea, que presenten contención de sus bordes y sean unipolares. Además, mediante un abordaje retrógrado se puede realizar en lesiones del platillo tibial. Como procedimiento de salvataje, es de utilidad para el tratamiento de una microfractura fallida en las mismas localizaciones.
En general, los resultados clínicos a largo plazo (10 años de seguimiento en 831 procedimientos) evidencian buenos y excelentes resultados en la serie de Hangody et al.(13,14), con tasas de éxito del 92% a nivel condilar femoral, del 87% en superficie tibial y del 74% en patela o tróclea.
Cuando se trata una lesión focal patelar o troclear central, debe tenerse en consideración que existirá una incongruencia entre el grosor de la superficie de cartílago de los sitios donante y receptor(29,30). El cartílago patelar es el de mayor espesor en el cuerpo, alcanzando dimensiones de entre 5 y 10 mm, mientras que el cartílago que se logra obtener de la zona dadora (tróclea femoral o surco intercondíleo) no alcanza más de 2 mm de espesor(31), sometiendo a los injertos a altas presiones de contacto a consecuencia de las elevadas cargas cíclicas de la articulación patelofemoral, que pueden alcanzar 6,5 veces el peso corporal. Del mismo modo, el escalón que se crea en la porción subcondral del cilindro producto de la incongruencia del espesor condral puede generar inestabilidad mecánica con aflojamiento del injerto, penetración de líquido sinovial y subsecuentemente formación de quistes subcondrales(29). Finalmente, es técnicamente difícil lograr obtener una adecuada congruencia articular en la articulación patelofemoral en comparación con la tibiofemoral a consecuencia de su morfología más heterogénea. Estos factores son los que hacen que el rendimiento del procedimiento en esta localización tenga en general resultados menos favorables. Sin embargo, existen varios estudios que avalan la técnica en patela, con resultados satisfactorios al seguimiento a corto y medio plazo(32,33,34,35,36).
A diferencia de otras localizaciones, no se encuentra disponible literatura numerosa respecto a los resultados del OAT en la superficie del platillo tibial. Sin embargo, estudios recientes evidencian que el procedimiento artroscópico retrógrado presenta buenos resultados funcionales(37,38). Este abordaje, incorporado por Matsusue et al.(39) el año 2001, permite acceder a lesiones tibiales con poca morbilidad y a regiones más posteriores de la tibia. Mediante visualización artroscópica, se identifica la lesión condral tibial y se desbrida para identificar sus bordes. Luego, se realiza una incisión longitudinal en el borde lateral o medial de la tuberosidad anterior de la tibia según la ubicación del defecto. Con una guía tibial de ligamento cruzado se introduce una aguja Kirschner sobre el centro de la lesión, que luego se trefina, generando un túnel tibial completo. Se puede utilizar una planificación intraoperatoria basada en radioscopia con el fin de determinar el ángulo de inclinación del cilindro necesario para cubrir el defecto condral, insertando un dilatador radiopaco en el túnel (zona receptora) y, mediante una proyección lateral de rodilla, se estima la inclinación anteroposterior del dilatador respecto a la superficie articular con un goniómetro. Wajsfisz et al.(38) utilizan un sistema de guías anguladas estándar incorporadas en un kit comercial (OATS®, Arthrex, Naples, FL). De acuerdo con el ángulo requerido, se extrae un cilindro de forma oblicua desde la tróclea femoral, que luego se inserta mediante la técnica de fijación por presión sobre la ventana tibial de forma retrógrada, nivelando la superficie articular mediante visualización artroscópica. Si la estabilidad del cilindro es insuficiente, se agrega un tornillo interferencial para contener el espacio remanente.
Tamaño de la lesión
Son indicaciones para el OAT defectos sintomáticos de 1 a 2 cm de diámetro o de 1 a 4 cm2 en área. El tratamiento de defectos < 1 cm es controvertido, ya que a menudo no progresan o son mínimamente sintomáticos. Las lesiones de < 2 cm2, traumáticas y aisladas, que no requieren de un procedimiento correctivo concomitante, están asociadas a los mejores resultados con esta técnica(40).
Defectos > 2 cm en diámetro o 4 cm2 en área requieren múltiples injertos, los que estarán limitados principalmente por la disponibilidad del sitio donante y pueden ser tratados de mejor manera por otras modalidades como el trasplante osteocondral alogénico o mediante técnicas regenerativas (ACI o MACI).
El volumen de cartílago reparado juega un rol crítico en la durabilidad de los resultados funcionales. La limitación en la integración periférica del cilindro osteocondral respecto al cartílago circundante aumenta el estrés vertical cizallante entre el cartílago reparado y nativo, lo que promueve la degeneración. Así como también la incongruencia de grosor existente entre el cartílago donante y receptor tras la transferencia osteocondral, especialmente en población que participa regularmente en actividades de alto impacto.
Profundidad de la lesión
El OAT está indicado para el tratamiento de lesiones condrales sintomáticas ICRS (International Cartilage Repair Society) III o IV en un paciente fisiológicamente activo. Lesiones de bajo grado pueden ser tratadas con observación o condroplastia, en el caso de lesiones superficiales inestables de tipo flap.
El OAT es el tratamiento de elección para defectos de espesor condral completo con clara alteración de la placa ósea subcondral. Además, puede ser el tratamiento primario, sobre la microfractura, en lesiones con placa subcondral intacta, pero con edema óseo significativo(40).
Selección del paciente
El OAT está indicado en lesiones condrales en las que ha fallado el tratamiento conservador como primera línea de manejo por un periodo que puede variar de 6 semanas a 6 meses dependiendo de la respuesta del paciente (rehabilitación física, fármacos antiinflamatorios, infiltraciones).
Los pacientes a menudo presentan dolor en la localización de la lesión, derrame y síntomas mecánicos.
Debido a la disminución en la capacidad biológica de reparación, actividad metabólica y síntesis de matriz en el cartílago reparado, Hangody señala como el límite superior recomendado para la realización del procedimiento la edad de 50 años(13,14).
Similares a otros tratamientos condrales, las contraindicaciones relativas para el OAT asociadas a malos resultados incluyen: edad > 50 años, índice de masa corporal > 30 kg/m2, gonartrosis Kellgren-Lawrence de grado 2 o superior. Mientras que contraindicaciones absolutas son: historia de infección articular, tumores o artritis inflamatoria y pacientes que no son capaces de cumplir con el protocolo de rehabilitación postoperatorio.
Recientemente, Pareek et al.(28) realizaron una revisión sistemática de los resultados a largo plazo de OAT (promedio de seguimiento: 10,2 años) acumulando 610 pacientes con un promedio de edad de 27 años al momento de la cirugía, demostrando tasas de éxito del 72% a largo plazo con un incremento significativo en los scores clínicos postoperatorios. La necesidad de reoperación fue del 19%. El incremento en la edad, cirugías previas y el tamaño del defecto se correlacionaron positivamente con el incremento del riesgo de fracaso.
En 2018, Pestka et al.(41) publicaron un estudio sobre el registro alemán de cirugías de reparación del cartílago, evidenciando que los factores de riesgo específicos del paciente para presentar una cirugía de revisión condral a los 12 meses de evolución eran el número de cirugías previas en la misma rodilla y el sexo femenino. Solheim et al.(42), en un estudio de seguimiento a largo plazo, combinaron factores de riesgo, encontrando que pacientes ≥ 40 años con defectos ≥ 3 cm2 y de sexo femenino presentaban las más altas tasas de fracaso (83%) con esta técnica.
La duración de los síntomas entre la lesión y el tratamiento definitivo ha sido otro factor relevante en los resultados funcionales. Diversos estudios han reportado un límite de 12 meses desde la lesión para incrementar significativamente las tasas de retorno deportivo tras la intervención(27).
El retorno deportivo a niveles recreacionales es menor que a nivel competitivo. Se han sugerido como potenciales causas el retraso en el diagnóstico e intervalos preoperatorios prolongados(27). Pacientes de menor edad con alta motivación para retornar al deporte profesional y con mejor acceso a rehabilitación postoperatoria probablemente contribuyen a este hecho, mientras que el cambio en las demandas sociales y evitar lesiones adicionales pueden contribuir al menor retorno en deportistas recreacionales.
Pánics et al.(43) realizaron una evaluación prospectiva con seguimiento promedio de 9,6 años a una serie de 61 futbolistas profesionales tratados con OAT, evidenciando un 89% de buenos y excelentes resultados en el score de la ICRS. Del total, un 67% logró retornar al mismo nivel deportivo previo. De ellos, un 89% eran jugadores de élite (primera división en sus ligas) versus un 62% de jugadores de nivel competitivo. El promedio de retorno al deporte fue de 4,5 meses. Los pacientes con los mejores resultados fueron los < 30 años y con lesiones < 2,2 cm2.
Procedimientos concomitantes
El estricto reconocimiento y la corrección de malalineamientos, inestabilidad ligamentosa e insuficiencia meniscal son importantes para optimizar los resultados funcionales.
La estabilidad ligamentosa es crítica para la reparación del cartílago, ya que ayuda a normalizar el estrés de contacto y las fuerzas cizallantes dentro de la articulación, que pueden dañar el tejido trasplantado. La reparación y/o reconstrucción ligamentosa se realiza típicamente en el momento del OAT.
La corrección del malalineamiento mejora los resultados y la supervivencia del injerto. La osteotomía puede realizarse de forma concomitante al procedimiento condral o como parte de la primera etapa de la intervención.
El menisco es responsable de la dispersión de fuerzas, de otorgar una apropiada área de contacto articular y tiene un rol lubricante. La insuficiencia meniscal genera incremento severo de las fuerzas de contacto, generando progresión de las lesiones osteocondrales e inestabilidad articular. Adicionalmente, se interrumpe la dinámica apropiada del fluido sinovial, la cual es normal con la apropiada compresión meniscal, en detrimento de la nutrición del cartílago.
Técnica quirúrgica
Generalidades
Hay 2 tipos de procedimiento de trasplante autólogo: el cilindro simple y la mosaicoplastia.
En la técnica de cilindro simple se realiza el trasplante de un injerto osteocondral de entre 6 y 10 mm de diámetro que se utiliza para rellenar la totalidad de un defecto condral. Su ventaja es el restablecimiento de la superficie articular lesionada con cartílago hialino congruente. La principal desventaja es la limitada disponibilidad de sitios donantes y el tamaño de la lesión.
La mosaicoplastia consiste en la generación de múltiples cilindros osteocondrales de diámetro pequeño. La ventaja de usar varios cilindros pequeños es que permite un ajuste facilitado del contorno de la superficie del defecto y la posibilidad de extraer cilindros desde múltiples sitios donantes. Las desventajas incluyen la generación de espacios entre los injertos, lo que induce el crecimiento de fibrocartílago en su interior, que compromete sus características biomecánicas.
Sitio donante
Hay 3 sitios disponibles para la extracción de injertos osteocondrales en la rodilla: superficies lateral y medial de la tróclea femoral y el aspecto lateral del surco intercondíleo. Estas zonas se escogen por su baja demanda funcional y propiedades geométricas tales como la curvatura, lo que reduce la incongruencia en el sitio receptor. De los 3 sectores, aquel con mayor área de superficie y mínimas presiones de contacto es la tróclea femoral lateral, por encima del sulcus terminalis.
A menudo, el surco intercondíleo provee injertos de 6 mm de diámetro, la tróclea femoral medial de 8 mm y la tróclea femoral lateral de 10 mm(44). En general, el cartílago femoral de los sitios receptores (2,49 ± 0,64 mm) es significativamente más grueso que el de los sitios donantes (1,79 ± 0,43 mm) a consecuencia de su condición local de carga, siendo el surco intercondíleo anterolateral significativamente el más delgado (1,3 ± 0,29 mm), por lo que no debiese ocuparse de forma prioritaria(31).
Se ha sugerido que el sitio donante debiera ser opuesto al sitio receptor, con el fin de localizar de forma sencilla el origen de un eventual dolor postoperatorio (por ejemplo, defectos del cóndilo femoral medial debiesen cubrirse con injertos obtenidos de la tróclea lateral)(44).
El extractor de cilindros osteocondrales se ajusta al diámetro deseado del injerto (generalmente 6 a 10 mm) y debe colocarse perpendicular al sitio donante de tal forma que quede a nivel con el cartílago articular. La perpendicularidad es importante para la integridad del injerto y evitar escalones en el sitio receptor tras la implantación. Extender uno de los portales artroscópicos o realizar una mini-artrotomía puede ser necesario para asegurar un posicionamiento adecuado. Esto es particularmente importante en la patela, debido a la orientación de su superficie articular, que requiere ser evertida para lograr perpendicularidad en la preparación de las superficies para su tratamiento (Figura 3). A continuación, el extractor de cilindros osteocondrales es impactado con un martillo a una profundidad de entre 12 y 15 mm para lesiones condrales femorales o perforado a 10 mm para lesiones patelares. Es importante adquirir un mínimo de 10 mm de profundidad para asegurar un cilindro osteocondral adecuado, que permita anclaje e integración. Una vez que se ha alcanzado la profundidad deseada, se gira 180° el extractor para cortar y desenganchar en injerto del sitio donante. Deben evitarse los movimientos de palanca durante este paso para no generar la fractura o creación de incongruencias en el cilindro.
Si se obtienen múltiples cilindros osteocondrales, debe existir una separación entre cada uno de ellos de al menos 2 mm para asegurar la perpendicularidad de cada toma. Esto puede lograrse flectando o extendiendo la rodilla y alternando el punto de entrada y la angulación del extractor de cilindros osteocondrales.
El sitio donante puede dejarse in situ, con la probabilidad de que se rellene con cantidades variables de fibrocartílago, injertado con el cilindro óseo del sitio receptor (Figura 2B) o rellenado con injerto de hueso esponjoso en defectos mayores. De forma alternativa, los injertos donantes pueden obtenerse de la rodilla contralateral, aunque esta no es la opción ideal, ya que se agrega morbilidad potencial en una rodilla asintomática.
Consideraciones en la técnica quirúrgica del cilindro osteocondral simple
Se identifica el defecto, se mide su área de superficie y profundidad utilizando un abordaje artroscópico o mini-incisión. A través de un abordaje artroscópico, se puede evaluar el ángulo disponible para la inserción del cilindro osteocondral con una aguja espinal, con la finalidad de lograr la perpendicularidad requerida para un posicionamiento óptimo. La mini-artrotomía se utiliza generalmente en lesiones más grandes y más posteriores, ya que obtener un ángulo de inserción apropiado por vía artroscópica puede ser difícil en este escenario. Una artrotomía extendida puede realizarse para defectos patelares con el fin de evertirla (Figura 3). Se puede utilizar con mayor seguridad una visualización artroscópica para defectos pequeños en la porción media del aspecto anterior de los cóndilos femorales. Se utiliza un extractor de cilindros osteocondrales en el sitio receptor para cortar y remover hueso con el fin de crear un lecho para el injerto donante. Este debe ser posicionado perpendicular a la superficie articular e impactado a la profundidad creada en el lecho receptor (Figura 4).
Figura 3. Procedimiento de trasplante osteocondral autólogo (OAT) en patela. A: inserción de cilindro osteocondral de 10 mm de largo de forma perpendicular al defecto patelar central tras su eversión con 2 agujas Kirschner. Nótese la forma más compleja de la superficie articular normal en esta zona; B: inicio del procedimiento de reducción de la patela a su posición normal tras la fijación por presión del cilindro osteocondral cubriendo la totalidad del defecto.
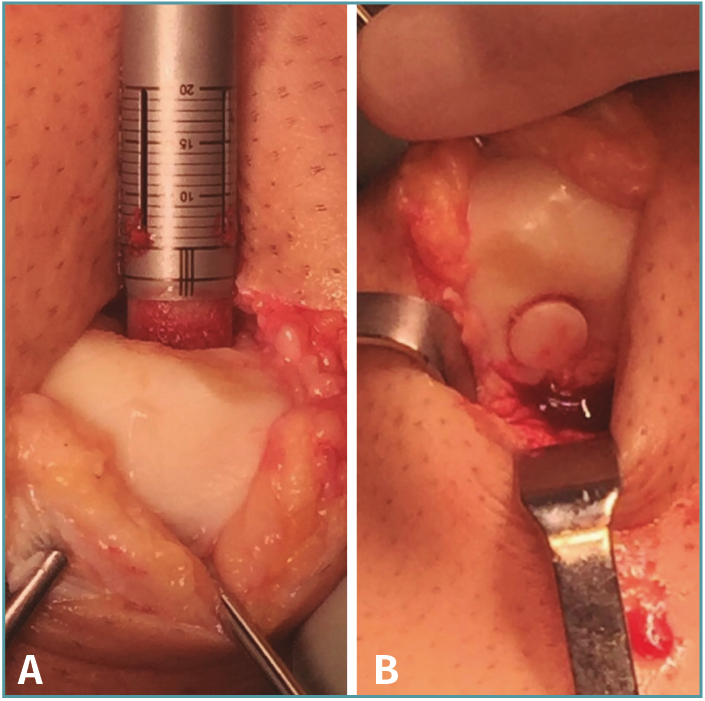
Figura 4. Técnica quirúrgica del cilindro osteocondral simple. A: preparación del lecho en el sitio receptor; B: liberación del injerto osteocondral de forma perpendicular al lecho de la lesión desde el extractor de cilindros osteocondrales; C; resultado final, con cilindro osteocondral simple a nivel de la superficie articular circundante y firme mediante fijación por presión.
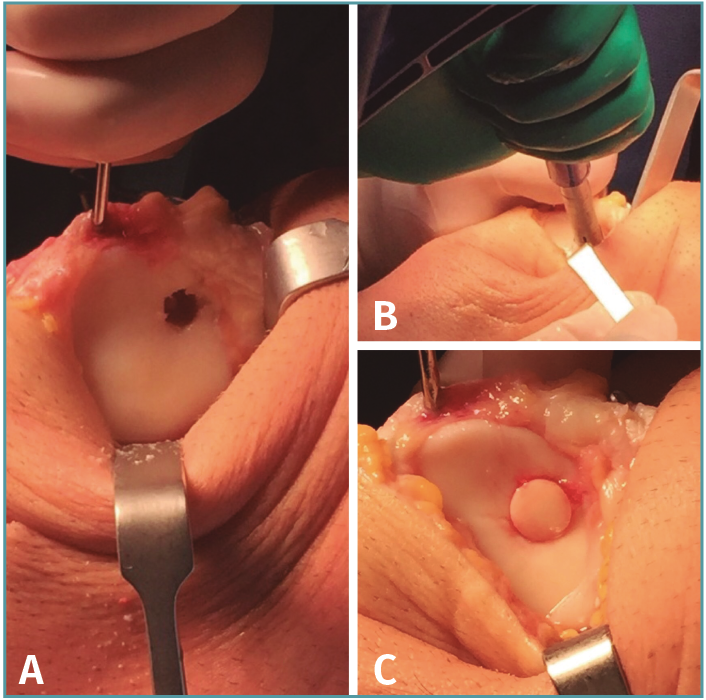
Se puede utilizar una cureta o bisturí con el fin de suavizar los bordes del defecto condral. El sitio receptor debe prepararse con el objetivo de lograr una pared circular y perpendicular alrededor del defecto que permita una adecuada fijación por presión del cilindro osteocondral, asegurando una consolidación ósea adecuada de la interfaz donante-receptor (Figura 2C).
El injerto osteocondral debe liberarse del extractor de cilindros hasta quedar a nivel con el cartílago nativo que rodea el defecto. Con el tiempo, un injerto sobresaliente es improbable que se adecúe a la superficie articular y la incongruencia puede alterar de forma permanente la biomecánica de la rodilla, acelerando su fracaso. Se puede utilizar un impactor para comprimir suavemente el cilindro osteocondral hasta lograr el emparejamiento de la superficie articular. Sin embargo, debe utilizarse la menor fuerza posible durante la inserción, debido a que el uso de un martillo puede resultar en fractura y daño del cilindro osteocondral.
La viabilidad de los condrocitos implantados y la incorporación del injerto se correlacionan directamente con los resultados de la técnica. Se ha estudiado cómo influyen la impactación y las características del injerto en la viabilidad condral. Borazjani et al.(45) concluyeron que la inserción de un cilindro osteocondral mediante impactación repetitiva genera muerte celular significativa que alcanza hasta el 47% del espesor condral. Patil et al.(46) concluyeron, en otro estudio controlado en laboratorio, que injertos donantes con un largo 2 mm mayor que la profundidad del lecho receptor generan fuerzas de impactación significativamente elevadas (rango: 240-1.114 N) con una viabilidad celular que podía reducirse hasta un 50% a las 48 h. Recientemente, Walczak et al.(47) concluyeron que las fuerzas de inserción del cilindro osteocondral están influidas por su longitud. Controlando el diámetro y la densidad ósea, 1 mm de incremento en el largo está asociado a un 13,1% de mayor impactación y un 17,1% más de fuerza utilizada, lo que generó un detrimento en la viabilidad celular en injertos mayores de 10 mm.
Respecto a la importancia de la congruencia del injerto en el sitio receptor, se ha demostrado biomecánicamente que la estabilidad primaria del OAT en el periodo inicial postimplantación es mayor cuando el largo del injerto y del sitio receptor son iguales(48). Cilindros osteocondrales deprimidos < 1 mm pueden lograr engrosarse a expensas de cartílago hialino(49), mientras que defectos > 1 mm se nivelan con fibrocartílago para obtener una superficie congruente. Por su parte, cilindros osteocondrales protruyentes 1 mm e incluso 0,5 mm incrementan la presión de contacto articular en un 57 y un 48%, respectivamente, en comparación con injertos nivelados(48). Por lo tanto, la depresión como la protrusión de la superficie articular en el sitio receptor son factores de mal pronóstico para el resultado final del procedimiento.
Desde el punto de vista tribológico, estudios en modelos animales in vitro confirman que los coeficientes de fricción articular son 4 veces más elevados en cilindros osteocondrales protruyentes que en el cartílago normal(48). Nishitani el al.(50), en un estudio de cohorte reciente, concluyeron que, realizando una resección con bisturí de la capa condral superficial de cilindros protruyentes con el fin de conseguir su nivelación, no afectó los resultados funcionales de los pacientes al seguimiento promedio de 4 años.
Existe controversia en la literatura respecto a cómo obtener de mejor forma injertos perpendiculares en la zona dadora y congruentes en el sitio receptor cuando se utiliza la técnica OAT para manejo de defectos osteocondrales condilares en fémur(51,52,53). Teniendo en consideración la escasa evidencia disponible, no existen diferencias significativas entre la técnica mini-open versus artroscópica respecto a visualización y precisión para la toma de injerto en tróclea femoral lateral y surco intercondíleo. Sin embargo, es preferible utilizar la técnica abierta cuando se requiere injerto de la tróclea medial, ya que es un área anatómicamente pequeña y difícil de visualizar artroscópicamente. Desde un punto de vista práctico, el procedimiento artroscópico es técnicamente más demandante. Estudios basados en artroscopia asistida por navegación computacional versus tradicional confirman la mayor precisión y reproducibilidad de la técnica asistida(54,55).
Consideraciones en la técnica quirúrgica de mosaicoplastia
Se realiza el mismo procedimiento descrito previamente hasta lograr rellenar al menos el 80% del defecto. La inserción de cada cilindro osteocondral debe realizarse con el fin de restablecer la curvatura del defecto condral. Con el fin de lograrlo, la parte más profunda de cada cilindro debe ser dirigida hacia el centro del sitio receptor. Si en lugar de esto los injertos son posicionados paralelos entre sí, la superficie será plana en lugar de convexa en el defecto condilar femoral. Asimismo, los cilindros de mayor tamaño deben posicionarse más centrales, con los pequeños en su periferia. El uso de esta técnica puede mejorar el contorneado del defecto en el sitio receptor, pero a expensas de disminuir la cobertura del área a reparar.
Por otra parte, los injertos cilíndricos clásicos generan espacios muertos que luego se rellenan con fibrocartílago. Recientemente, se presentaron resultados promisorios de un sistema experimental de toma de injertos hexagonal, lo cual se ha demostrado matemáticamente como la manera más eficiente de construir una superficie con una mínima cantidad de tejido y sin espacios libres, tomando como referencia en la naturaleza la construcción de panales de abeja(56). La estabilidad y congruencia de este constructo es mayor que la que se consigue con cilindros, ya que se obtiene un contacto lineal en todo el contorno del hexágono.
Otras limitaciones
Disponibilidad de sitios donantes
Estos son limitados debido a las condiciones que se requieren para su elegibilidad (áreas de bajo estrés de contacto, similar convexidad y grosor que el defecto).
Morbilidad del sitio donante
Se ha comprobado que injertos de mayor diámetro (> 8 mm) generan mayor morbilidad que aquellos de menor tamaño(57). Además, una técnica de extracción inadecuada y espacio insuficiente entre sitios donantes generan mayor morbilidad. La complicación postoperatoria más frecuente es el sangrado del sitio donante. Los cilindros osteocondrales del sitio receptor insertados en el sitio donante representan una aceptable solución teórica a este problema, a la vez que sirven como sustento para la formación local de fibrocartílago (Figura 2B).
Hangody et al.(58) reportan una frecuencia del 5% de dolor patelofemoral en el sitio donante en relación con la toma de injerto, que se resuelve en el 95% de los casos al año de seguimiento. Existen métodos para disminuir esta complicación. Nishida et al.(59) reportaron que la tróclea femoral proximal lateral tiene la más baja densidad ósea de la articulación patelofemoral, siendo el sitio ideal para la toma de injertos.
Una revisión sistemática reciente respecto al tema, que incluyó 1.472 pacientes sometidos a mosaicoplastia de rodilla, encontró una morbilidad del sitio donante del 5,9%, traducida principalmente en dolor patelofemoral y síntomas mecánicos, no encontrando correlación significativa de esta complicación con el tamaño del defecto, número o tamaño de los cilindros osteocondrales(60).
Incongruencia del cilindro osteocondral en el sitio receptor
La extracción de injertos desde un área en que la curvatura no es uniforme con el sitio del defecto puede conducir a malos resultados. Esto es especialmente prevalente en lesiones patelares. En un estudio experimental, se demostró que defectos cubiertos con cilindros osteocondrales que fueron congruentes con la superficie articular o con hundimientos no mayores a 1 mm presentaban mantenimiento del cartílago hialino. Sin embargo, aquellos con más de 1 mm de hundimiento o prominentes mostraban altas tasas de reabsorción, necrosis y peores resultados(49).
Otro problema es la variación del contorno de la superficie articular del cóndilo femoral, lo que dificulta el pareo de la forma de la superficie del sitio donante y receptor. Nishizawa et al.(61) investigaron los perfiles articulares de los sitios donantes y receptores para OAT en fémur utilizando un método de escaneo láser 3D en rodillas cadavéricas, logrando generar un mapa de sitios de toma de injerto ideales según la zona de carga a trasplantar, concluyendo que para defectos del cóndilo femoral anterior se debe seleccionar el área intermedia de la tróclea, mientras que para defectos femorales posteriores se debe utilizar la tróclea femoral más periférica.
La mosaicoplastia es un procedimiento técnicamente demandante en lesiones de mayor tamaño. La potencial incongruencia de la superficie articular, el espacio entre cilindros osteocondrales con ocupación de fibrocartílago y la morbilidad del sitio donante hacen que su uso con más de 2 a 3 cilindros no sea recomendable, debiéndose preferir otra técnica.
Conclusiones
Las propiedades biomecánicas del cartílago hialino son únicas. Su lesión genera progresión a artrosis temprana a consecuencia de su baja capacidad de reparación. Los tratamientos de defectos focales en áreas de apoyo intentan reproducir las cualidades del cartílago nativo. El avance que generó la técnica de microfracturas ha demostrado ser insuficiente en pacientes activos a consecuencia de la formación de fibrocartílago con características diferentes al cartílago articular. Las técnicas regenerativas como ACI o MACI son promisorias. Sin embargo, su alto costo y las dificultades técnicas que implican su desarrollo han impedido su uso masivo. La técnica de OAT ha logrado suplir las desventajas de los métodos previamente descritos, siendo la alternativa ideal en el paciente activo que desea retornar a actividades físicas. Dentro de sus múltiples ventajas se encuentra lograr una unidad osteocondral viable de cartílago hialino, de fácil integración y mediante un procedimiento en una sola etapa. Sus limitaciones se basan principalmente en la elección adecuada del paciente y de las características específicas del defecto condral, mediante una técnica quirúrgica depurada, lo que reduce el riesgo de fracasos y complicaciones.