Introducción
La estabilidad glenohumeral (habilidad de la cabeza humeral para permanecer centrada en relación con la cavidad glenoidea) depende de la conjunción de diversos factores agrupados en capsuloligamentosos o pasivos y musculotendinosos o dinámicos. Tras la aparición de los trabajos de Turkel se otorgó una especial consideración a los elementos capsuloligamentosos, pasivos, como principales estabilizadores de la articulación glenohumeral, responsabilizando a su lesión o insuficiencia del origen de la patología por inestabilidad del hombro(1).
También se han ido conociendo los mecanismos de propiocepción articular del hombro que condicionan la respuesta de los estabilizadores musculares, dinámicos. Estudios histológicos en piezas anatómicas han confirmado la presencia de las correspondientes terminaciones aferentes (corpúsculos de Ruffini y Pacini) y su distribución en el complejo capsuloligamentoso del hombro(2).
La estabilidad dinámica de la articulación está coordinada por el control que la cortical central ejerce sobre las unidades locales musculotendinosas, proveyendo una función de estabilidad directa al generar una reacción conjunta y óptima de la musculatura escapulohumeral a partir de la señal propioceptiva que se origina en dichos receptores o feedback(3).
En el hombro inestable se produce una lesión y/o insuficiencia de los elementos estabilizadores pasivos capsuloligamentosos que son soporte de las terminaciones aferentes sensitivas. Por dicha lesión se produce una perturbación en la detección de señales de presión, tensión y elongación que se transmite alterada a través de los canales sensitivos de aferencia, condicionando el retardo y/o falta de coordinación de la correspondiente respuesta muscular, estabilizadora dinámica, y permitiendo la pérdida de la congruencia articular(4,5).
El desarrollo de las técnicas de reconstrucción de las lesiones óseas en el hombro inestable y su adaptación a la artroscopia parecen haber relegado a un segundo plano la consideración de la lesión capsular y, con ello, el papel que la propiocepción juega en el equilibrio de la articulación. Sin embargo, sabemos que la alteración del mecanismo de propiocepción articular, que se desarrolla en los procesos de inestabilidad, sería tanto más severa cuanto extensa sea la lesión capsulolabral y amplio el receso capsular(5,6).
Para la medición de la función propioceptiva podemos valernos, según se ha descrito, de la medición de potenciales corticales somatosensoriales evocados (PCSE), realizando la estimulación de las estructuras a estudiar mediante la selectiva colocación de un electrodo bajo control de artroscopia en cada una de dichas estructuras(4). La disfunción de la propiocepción obedecería en todo caso a un retraso en el desencadenamiento de la señal provocada por una alteración estructural capsular y que no produce ninguna lesión significativa de los detectores capsulares en los procesos de inestabilidad, como se ha estudiado(5).
Con la hipótesis de que en los procesos de inestabilidad de hombro los receptores de propiocepción no se encuentran alterados, hemos pretendido confirmar esta teoría y valorar la influencia de otros factores no estudiados como la edad, la posición del brazo y/o la propia intervención.
El propósito de este trabajo se centra en actualizar estos conceptos y, con ello, avalar la decisión de asociar, a la intervención seleccionada de reconstrucción, una reducción del volumen capsular. Dicha reducción o plicatura, descrita de forma clásica por cirugía abierta(6), se puede realizar perfectamente según las técnicas más actuales de artroscopia.
Material y métodos
Se evaluaron los hombros de 30 pacientes mediante el uso de PCSE durante la realización de cirugía artroscópica (Tabla 1). Los pacientes correspondían a 2 grupos de patología: el grupo I incluía 20 pacientes con inestabilidad y el grupo II correspondía a otros 10 pacientes con patología del espacio subacromial sin inestabilidad (DSA). El grupo I lo integraban 13 pacientes varones y 7 mujeres con edad media de 21 años (rango: 17 a 53) y el grupo II estaba integrado por 7 pacientes mujeres y 3 varones con una edad media de 58 años (rango: 52 a 68). Por el inicio de la inestabilidad: 6 pacientes del grupo I presentaban un traumatismo mayor (TM) como mecanismo desencadenante, 4 recordaban el comienzo tras un traumatismo menor (Tm) y los 10 restantes no recordaban traumatismo desencadenante y se consideraron como de carácter atraumático (IAT). En 4 de estos últimos el origen se relacionó con actividad física intensa (escalada, gimnasia, piragüismo, etc.) con requerimiento repetido de la musculatura del hombro por encima de 90°.
Tabla 1. Datos de la serie de pacientes
Criterios de inclusión: se pretendió que, por su origen, hubiera una proporción entre los diversos posibles orígenes. Para eliminar el factor de dominancia, se completó el grupo I con un número igual (10) de pacientes afectos del brazo derecho dominante que del izquierdo no dominante. De forma análoga se procedió para seleccionar los pacientes del grupo II: 5 derechos y 5 izquierdos. Por estos motivos no se incluyeron pacientes de forma correlativa.
Criterios de exclusión: 3 pacientes inicialmente seleccionados para el estudio tuvieron que ser descartados al haberse realizado una anestesia de plexo que pensamos podía desvirtuar la uniformidad del estudio.
Junto con el resto de la exploración habitual, se valoraron especialmente los signos de laxitud poliarticular (LP) y la laxitud aislada de los hombros o del hombro afecto de patología. Se consideró como hipermovilidad (HM) positiva la presencia de rotación externa en aducción superior a 85° y el signo de Gagey positivo(7).
Durante la exploración artroscópica, se anotaron las lesiones propias de la inestabilidad, dando especial importancia a constatar la presencia de alteraciones estructurales de la cápsula. Para ello empleamos la medición del desplazamiento de la cabeza humeral en relación con el centro de la glena, según un método previamente validado(8).
Los pacientes se intervinieron en posición de decúbito lateral, empleando los portales habituales posterior, anterosuperior y anteromedial. El tipo de anestesia fue general, evitando gases de efecto narcótico que podían influir en las respuestas.
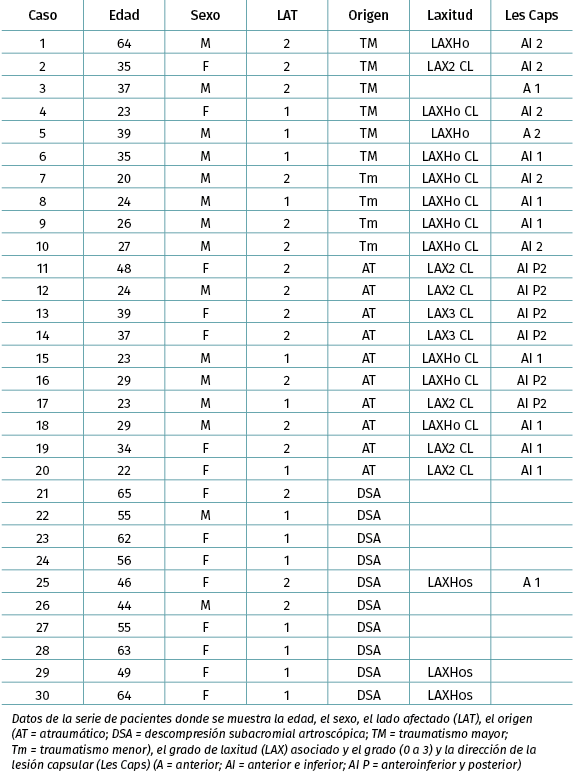
Figura 1. Estimulación del ligamento glenohumeral inferior en su banda anterior (LGHIA) mediante electrodo monopolar introducido por el abordaje anterior convencional de artroscopia en un hombro izquierdo. Visión desde el portal posterior. A: aspecto del electrodo introducido; B: estimulación del LGHIA.
En todos los pacientes la estimulación se obtuvo con un electrodo monopolar introducido por el abordaje anterior convencional de artroscopia. Dicho electrodo monopolar se adaptó a partir de un terminal de bisturí eléctrico (0014A, Megadyne®, Draper, Utah, 84020 USA) que se aisló mediante una funda de teflón salvo en su punta (Figura 1).
Se estimularon de forma secuencial las siguientes estructuras capsulares en posición de abducción de 60° (Tabla 2): 1) el ligamento glenohumeral inferior (LGHI) en su banda anterior (LGHIA) y en rotación neutra; 2) ídem pero en rotación externa máxima; 3) el receso capsular inferior; 4) la cápsula en su zona posterior; 5) la fascia articular del supraespinoso; y 6) el intervalo rotador por detrás del tendón del bíceps (Figura 1). Se anotaron los valores de amplitud en microvoltios (µV) y de latencia en milisegundos (ms) por cada uno de estos puntos. En los hombros con inestabilidad se realizó la cirugía practicando una técnica de plegamiento capsular artroscópica (PCA). A continuación, en estos hombros, se volvió a introducir el electrodo de estimulación con una profundidad de 2 a 3 mm y se realizó una 7.ª valoración sobre el LGHIA sujeto a la técnica de plegamiento.
Tabla 2. Puntos de estimulación de la estructura capsular

Protocolo de electromiografía
Todas las mediciones fueron realizadas con electrodos en el cuero cabelludo; se valoraron la amplitud y la latencia de los potenciales obtenidos. La corriente de estimulación empleada en todos los casos fue decidida por el especialista neurofisiólogo clínico en función de la masa corporal, situándose entre 100 y 200 V con una intensidad de 8 a 10 mA y con una frecuencia de 1-2 Hz.
El estudio se llevó a cabo mediante el empleo de un aparato modelo EMG Medelec SynergyTM N-EP de 5 canales (Medelek Elektronik-Bilgisayar; Cihazlari San. Tic. Ltd. Şti.).
Estudio estadístico
Se utilizaron métodos estadísticos no paramétricos para el análisis de los datos, comparando los datos diferentes a la normalidad. Se utilizó el test de Kruskal-Wallis para comparar los grupos de distribución. Las diferencias entre los diferentes puntos de estimulación fueron evaluadas mediante el método ANOVA (análisis de varianza) y el test de Student. Un valor de p < 0,05 indicaba una diferencia estadísticamente significativa.
Resultados
En la exploración (Tabla 1): de los 6 pacientes con inestabilidad tras TM, uno de ellos presentaba signos de LP de grado 2 incluyendo HM del hombro contralateral; 2 más, signos de HM de ambos hombros y otros 2 HM únicamente del hombro afecto, tratándose de los 2 pacientes con mayor número de episodios de recidiva (superior a 10). El caso restante no presentaba ningún signo de HM o LP. Los 4 pacientes con comienzo tras Tm presentaban signos de HM de hombro, todos ellos de carácter bilateral. Por último, los 10 pacientes de IAT presentaban signos de HM de ambos hombros y 5 de ellos presentaban además LP, 5 de grado 2 y 2 de grado 3. En el grupo DSA, 3 pacientes presentaban signos de HM de ambos hombros.
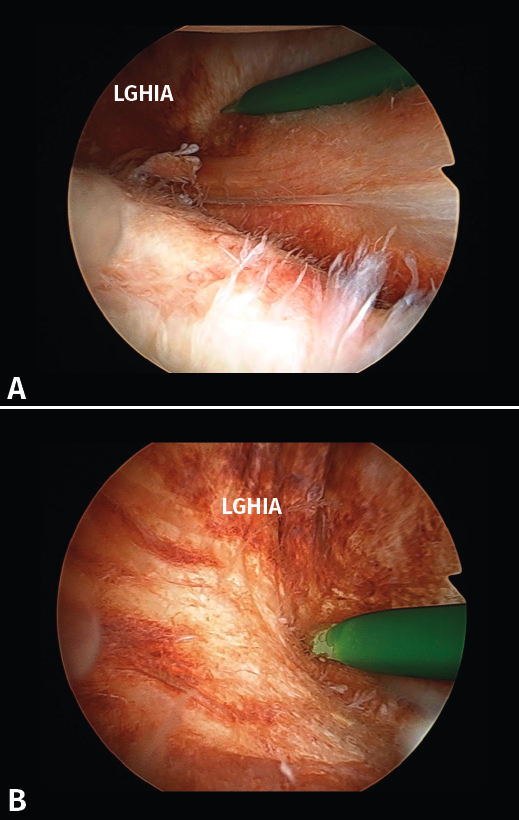
Figura 2. Hombro izquierdo que muestra la distensión capsular posterior y de la banda posterior del ligamento glenohumeral inferior (LGHIp) en un hombro con inestabilidad de dirección anterior. Véase el destalle de la lesión de Hill-Sachs (H-S). La visión se realiza desde el portal anterolateral superior.
En la artroscopia (Tabla 1): de los 6 pacientes con inestabilidad tras TM, 2 de ellos presentaban signos de deformidad capsular únicamente en dirección anterior, uno de grado 1 y otro de grado 2; los 4 restantes, deformidad capsular en dirección anterior y también inferior, 3 de grado 2 y uno de grado 1. Los 4 pacientes con comienzo tras Tm presentaban deformidad capsular en dirección tanto anterior como inferior, 2 de ellos de grado 2 y los otros 2 de grado 1. Por último, los 10 pacientes de IAT presentaban deformidad capsular en dirección anterior, inferior y también posterior (Figura 2), 6 de ellos de grado 2 y los 4 restantes, de grado 1. En el grupo DSA únicamente un paciente presentaba deformidad capsular en dirección anterior de grado 1.
Figura 3. Diagrama que muestra los resultados sin diferencias significativas de la medición ANOVA (análisis de varianza) de los potenciales corticales somatosensoriales evocados (PCSE) de forma comparativa en los 3 grupos: de origen traumático (T), atraumático (AT) y de control DSA. A: refleja los datos de la amplitud expresados en µV; B: los de la latencia se expresan en ms.
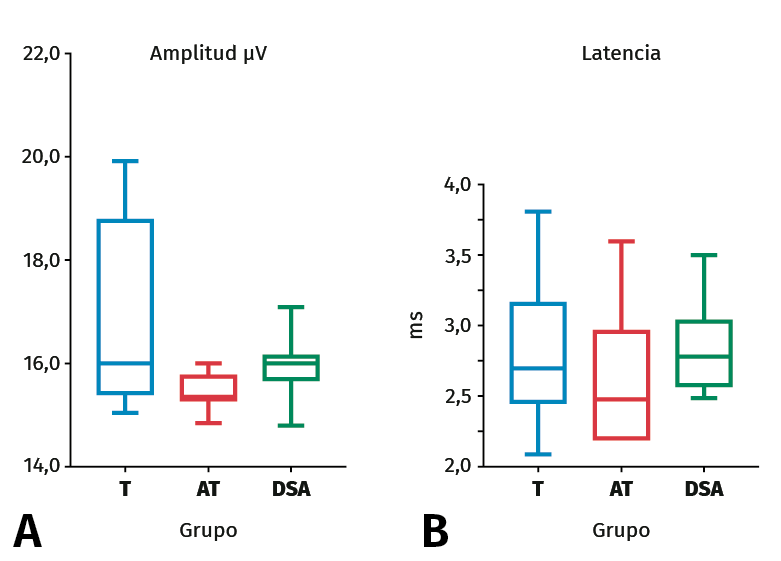
Al comparar la amplitud y los tiempos de latencia entre los 2 grupos explorados (inestabilidad y patología subacromial), no se encontraron diferencias significativas. Tampoco hubo diferencias significativas entre los subgrupos por su origen en el grupo con inestabilidad (Figuras 3A y 3B). Los valores hallados fueron homogéneos en los 2 grupos con amplitud entre 2,0 y 3,9 µV y tiempos de latencia entre 15,05 y 20,0 ms. Así, la amplitud media en el grupo de inestabilidad traumática (IT) fue de 16,17 µV (rango intercuartílico –RIC–: 0,7625), en los pacientes con IAT de 16,275 µV (RIC: 0,675) y en pacientes del grupo DSA de 15,95 µV (RIC: 0,175) (diferencia no significativa –DNS–). El tiempo de latencia medio en el grupo de IT fue de 2,79 ms (RIC: 0,35), en los pacientes IAT de 2,66 ms (RIC: 0,475) y en pacientes del grupo DSA de 2,79 ms (RIC: 0,25) (DNS). No se encontraron diferencias significativas en relación con la edad ni, especialmente, con las variaciones de posición del brazo explorado (Figura 4). Tampoco se detectaron disminuciones significativas de latencia tras el tratamiento de la cápsula (Figura 5). Así, la amplitud media tras la reparación de Bankart en los pacientes con IT fue de 16,162 µV (RIC: 0,6) y en pacientes con IAT fue de 16,285 µV (RIC: 0,675) (DNS). El tiempo de latencia medio tras la capsuloplastia en los pacientes con IT fue de 2,84 ms (RIC: 0,425) y en pacientes con inestabilidad atraumática fue de 2,7 s (RIC: 0,45) (DNS).
Figura 4. Diagrama que muestra los resultados de la medición ANOVA (análisis de varianza) realizada de forma comparativa entre los 2 subgrupos de inestabilidad en posición de rotación neutra (T N, AT N) frente a posición en rotación externa (T RE, AT RE). Son datos de latencia expresados en ms.
Figura 5. Diagrama que muestra los resultados de la medición ANOVA (análisis de varianza) sin diferencia significativa realizada de forma comparativa entre los 2 grupos de inestabilidad y control-DSA en posición de rotación neutra tras acabar la intervención. Son datos de latencia expresados en ms.
Discusión
No existen trabajos recientes que establezcan la importancia de la lesión capsular en la patogenia de la inestabilidad de hombro. Los principales trabajos corresponden a hace dos décadas, dejaban algunos interrogantes sin responder y parecen algo olvidados(4,5). Los resultados del presente estudio nos permiten confirmar que, efectivamente, no se producen de forma general lesiones de los detectores capsulares de propiocepción en los procesos de inestabilidad. Tampoco parecen hallarse significativamente alterados por la edad, la posición del brazo o por el tratamiento quirúrgico. La presencia de lesiones capsulares en nuestros pacientes con inestabilidad, sin que se hallen alterados los valores de amplitud y tiempo de latencia medidos, así lo demuestra. La disfunción de la propiocepción se produciría, en todo caso, por un retraso en la inducción de la señal. La alteración estructural de la cápsula condicionaría este retraso sin que se vieran afectados los receptores de propiocepción. Nuestro trabajo confirmaría así la hipótesis de otros previos en este mismo sentido(4,5).
Es un hecho probado que en los pacientes con hombros inestables se produce una alteración de la función propioceptiva; numerosos estudios clínicos muestran que dichos hombros presentan un retraso en la detección de los movimientos pasivos, especialmente de la rotación externa. A grandes rasgos, 2 son las teorías propuestas para explicar dicha alteración: a) existiría una lesión o alteración de los elementos neurológicos que integran el arco reflejo de la función propioceptiva, bien de los propios receptores (mecanorreceptores) o de las motoneuronas que completan el arco reflejo; y b) la lesión y/o insuficiencia de los elementos estabilizadores pasivos capsuloligamentosos que son soporte de las terminaciones aferentes sensitivas. Debido a esta lesión se produciría una perturbación en la detección de señales de presión, tensión y elongación que se transmitiría alterada a través de los canales sensitivos de aferencia, conllevando el retardo o falta de coordinación de la correspondiente respuesta muscular. Si bien no hay trabajos contrastados que prueben la certeza de la primera teoría, la lesión capsular en forma de "redundancia" ya fue originalmente establecida por los trabajos de Neer sobre inestabilidad multidireccional(6).
Son, sin embargo, los estudios de tensión los que han demostrado que se produce una deformación "plástica" e irrecuperable de la estructura capsular y del LGHI antes de que se produzca su ruptura(9). Así, la laxitud capsular encontrada durante la cirugía puede ser de origen: a) congénito o inherente; b) traumático o adquirido; o c) combinado(10,11). De hecho, suele ser de origen traumático –o combinado– y no solamente de tipo congénito, como se pensaba(11). La cápsula puede presentar variaciones congénitas en la proporción de las fibras de colágeno que la integran; ello daría lugar a un verdadero proceso de laxitud congénita (hiperlaxitud articular), generalmente de carácter poliarticular. No obstante, en la mayor parte de los casos de luxación recidivante encontramos únicamente signos de HM del hombro afecto o de ambos hombros más bien producto de formas menos acusadas de laxitud o producto de microtraumatismos repetidos.
Laxitud no es sinónimo de inestabilidad, pero la facilita y, así, puede desencadenarse tras traumatismos de menor entidad o microtraumatismos repetidos en dichos pacientes con laxitud(12,13). Ello permite una gran variabilidad en las formas de presentación y el empleo del término genérico de atraumático puede confundir su clasificación y manejo terapéutico(13). El grupo de Stanmore con su clasificación tripolar establece un tercer origen de la inestabilidad, la disfunción muscular, pero especialmente subgrupos que participarían de más de un origen (traumático, atraumático, muscular) y la posibilidad de que la inestabilidad sea un proceso dinámico que puede cambiar con el tiempo entre uno y otros polos. Establece, también como factor de mala respuesta al tratamiento de rehabilitación, la presencia de alteraciones estructurales capsuloligamentosas(13).
En adición a estos datos, se han descrito alteraciones en los patrones electromiográficos de los pacientes con inestabilidad de hombro. Se encontró una reducción de la actividad neuromuscular del pectoral mayor, subescapular y dorsal ancho en casos de inestabilidad anterior. Paralelamente, se encontraron incrementos en la actividad del bíceps y del supraespinoso, quizás en un intento compensatorio de restaurar la estabilidad. No parece, sin embargo, que estas alteraciones de los electromiogramas respondan a verdaderas lesiones, sino a patrones de “desuso” o compensatorios. Existe también variabilidad conocida en función de los sujetos por su edad o talla y, especialmente, del grado de consciencia, estando poco influida la detección de los PCSE de corta latencia por efecto de la anestesia general(14).
Independientemente de lo antedicho, con nuestro trabajo hemos corroborado el normal funcionamiento de la vía aferente desde el comienzo de la señal en los receptores capsulares hasta su registro en la cortical cerebral, siguiendo un estudio previo de Jerosch et al. en el que llegan a parecidas conclusiones tras registrar la respuesta muscular por estímulo igualmente intraarticular de la cápsula(4). Sin embargo, estos autores realizan la medición únicamente en pacientes con patología del espacio subacromial, por lo que parecía necesario que sus resultados pudieran aplicarse también a verdaderos casos con inestabilidad. Un estudio en este sentido fue publicado Tibone et al.(5). Este señalaba la presencia de HM en algunos de sus casos, pero no establecía una exacta correlación entre los hallazgos de la exploración y el grado de alteración estructural de la cápsula, como se hace en los casos de nuestra serie. De forma análoga, creímos necesario testar todas las zonas donde la cápsula podría sufrir elongación, según el conocido concepto de las lesiones producidas “en círculo”(15).
También creímos conveniente valorar nuevamente la zona del LGHI sobre la que habíamos actuado quirúrgicamente en todos los casos de inestabilidad. La ausencia de diferencias significativas considerando las diferentes patologías, las diferentes zonas exploradas, antes y después de la cirugía, así como las diferentes posiciones, nos permiten confirmar que no parecen existir alteraciones de los elementos de recepción, especialmente en el mayor porcentaje de los hombros que tratamos.
A nivel clínico, descontando la posibilidad de lesión de los receptores capsulares, las características de la lesión capsular constituyen por sí mismas un factor pronóstico que se corresponderá con los datos de la exploración(16,17,18). La importancia de dicha lesión nos permitirá por ello establecer la pauta de tratamiento (rehabilitación vs. quirúrgico) a seguir en casos dudosos o intermedios según la clasificación del grupo de Stanmore a la que hemos aludido(13).
Conclusiones
No existe una alteración significativa de los receptores capsulares de propiocepción en los procesos asociados a la inestabilidad de hombro. Los receptores de propiocepción no se ven alterados por la plicatura capsular realizada para el tratamiento de la inestabilidad de hombro.
De este trabajo se pueden derivar 2 posibles consideraciones clínicas: según la primera, se recomendaría efectuar técnicas de plicatura capsular en aquellos casos en que predomine este tipo de lesión sin necesidad de asociar gestos quirúrgicos más complejos (como técnicas de trasposición de coracoides o topes óseos).
Así, hay trabajos publicados que avalan la recuperación de la propiocepción tras las técnicas de plegamiento capsular, como propugnamos(19,20). En segundo lugar, nos permitiría considerar que el resultado del tratamiento será más efectivo cuanto menor sea la deformidad capsular producida, aconsejando valorar el momento oportuno de tratamiento para cada caso sin esperar a un número importante de episodios(21).
Al corroborar con nuestro trabajo la correlación entre casos de inestabilidad con ausencia de lesión de los receptores capsulares, establecemos como valor de relevancia clínica que una alteración estructural capsular en forma de "deformidad plástica" es un elemento de gran importancia en la patogenia de la luxación recidivante. Su presencia constituiría, como hemos señalado, una indicación para el tratamiento quirúrgico con técnicas de plicatura; actualmente, artroscópicas(22,23). Al contrario, la ausencia de dicha alteración y la presencia de lesiones óseas podrían constituir una oportunidad para el tratamiento con técnicas de trasposición de coracoides o de tope óseo(24), o bien de remplissage(25).
Limitaciones del estudio
El estudio se realiza únicamente mediante la medición de PCSE y no se realiza electromiografía de tipo dinámico. Pero consideramos que no era necesario probar nuevamente que existen alteraciones en los patrones electromiográficos de los pacientes con inestabilidad de hombro (reducción de la actividad de pectoral mayor, subescapular y dorsal ancho) o incrementos en la actividad del bíceps y del supraespinoso, especialmente al considerar que dicha disfunción se origina en la lesión capsular estudiada. Por otra parte, nuestros medios son limitados y se circunscriben a los de detección de PCSE durante la cirugía espinal.
El número de pacientes evaluados podría considerarse pequeño pero, al no esperarse diferencias significativas con el aumento de la serie, se consideró finalmente suficiente.
La anestesia general es un factor conocido que podría alterar los resultados alargando la latencia. Sin embargo, también es conocido que influye de forma menos significativa en la detección de potenciales de corta latencia, como es en este trabajo. Descartamos, por ello, para evitar pérdida de uniformidad, 3 casos en los que se realizó anestesia de plexo braquial.