Introducción
Las lesiones del ligamento cruzado anterior (LCA) presentan una incidencia aproximada de 70 de cada 100.000 personas por año y el gold standard para su tratamiento sigue siendo la reconstrucción del ligamento por vía artroscópica(1,2). La cifra de reconstrucciones del LCA sigue incrementándose cada año pero, a pesar de la mejoría tanto en la técnica quirúrgica como en el conocimiento de la anatomía del ligamento, también ha aumentado de forma paralela el número de cirugías de revisión(3,4). Los resultados funcionales de la cirugía de revisión son buenos en la mayoría de las series publicadas, aunque suelen ser inferiores a los de la cirugía primaria(5,6). Los índices actuales de fracaso de la reconstrucción del ligamento oscilan entre el 4,1 y el 20% según diversos autores(7,8,9,10,11,12,13,14,15). Asimismo, el riesgo de nueva rotura después de la cirugía de revisión puede alcanzar el 8% según los datos recientemente publicados por el registro noruego(16).
Se han descrito múltiples factores de riesgo y causas más frecuentes de rerrotura de la plastia del LCA, entre los que podemos destacar la edad inferior a 20 años y la práctica de deporte de pivotaje y de alto nivel.
Entre los factores técnicos relacionados con la cirugía inicial, los más relevantes son la mala localización de los túneles óseos y errores en la tensión y/o la fijación de la plastia(17).
Análisis de la causa del fracaso
En los últimos años se ha incrementado el número de cirugías de revisión del LCA. Algunos factores epidemiológicos como la edad, el sexo o el índice de masa corporal (IMC) se han identificado como factores de riesgo(18). No obstante, los factores asociados al fracaso de la plastia del LCA se suelen dividir en traumáticos, técnicos o biológicos(19).
El fracaso se considera traumático cuando existe un episodio que claramente reprodujo el mecanismo lesional de la plastia del LCA, independientemente del resto de los factores. Se considera técnico cuando no existe ningún antecedente traumático asociado al fracaso de la plastia y en cambio sí pueden identificarse factores como una mala localización de los túneles óseos. Finalmente, se considera biológico cuando existe un antecedente de infección articular confirmada mediante cultivos o bien cuando no existe ningún antecedente traumático ni técnico al que pueda atribuirse el fracaso(19).
Así pues, debe realizarse en estos casos un correcto análisis de cuál o cuáles fueron las causas del fracaso de la cirugía previa. Prescindir de este paso podría suponer una repetición de los mismos errores que potencialmente se cometieron en la primera cirugía y, por lo tanto, el fracaso de la nueva intervención(20).
Anamnesis
En primer lugar, es importante conocer cuál fue el mecanismo lesional por el cual reapareció la clínica de inestabilidad del paciente. Un nuevo episodio traumático en una rodilla estable y asintomática previamente orienta hacia una nueva rotura de la plastia por este motivo. No obstante, un paciente que presenta una clínica de inestabilidad sin ningún traumatismo asociado debe orientarnos hacia un fracaso de la plastia por otros motivos relacionados con la cirugía inicial.
El tiempo de evolución de la inestabilidad también es un factor a tener en cuenta. Una clínica de años de evolución suele relacionarse con una laxitud progresiva de la plastia. Un paciente intervenido recientemente que manifiesta inestabilidad persistente pocas semanas después de la reconstrucción ligamentosa debería orientarnos hacia un problema técnico en la intervención quirúrgica, una rehabilitación excesivamente agresiva o una lesión ligamentosa asociada previa no diagnosticada.
Exploración física
La exploración deberá ir dirigida no solo a confirmar que existe una inestabilidad debida a la rotura de la plastia del LCA, sino también al diagnóstico de lesiones asociadas que pueden haber pasado desapercibidas en el momento de la lesión inicial. Lesiones del ángulo posteromedial o posterolateral infradiagnosticadas pueden ser una causa frecuente de fracaso de la reconstrucción ligamentosa(2). Asimismo, lesiones meniscales o meniscectomías previas también pueden incrementar el riesgo de rotura de la plastia del LCA(4,10), ya que aumentan el grado de inestabilidad de la rodilla.
Diagnóstico por la imagen
Antes de plantear la cirugía de revisión, es imprescindible realizar estudios de imagen con el objetivo de planificar la intervención. Para ello, serán necesarios tanto la radiología simple como también la tomografía computarizada (TC) y la resonancia magnética (RM).
Figura 1. Imagen radiológica que permite identificar una técnica de reconstrucción transtibial o “monotúnel” (izquierda) respecto a una técnica anatómica (derecha).
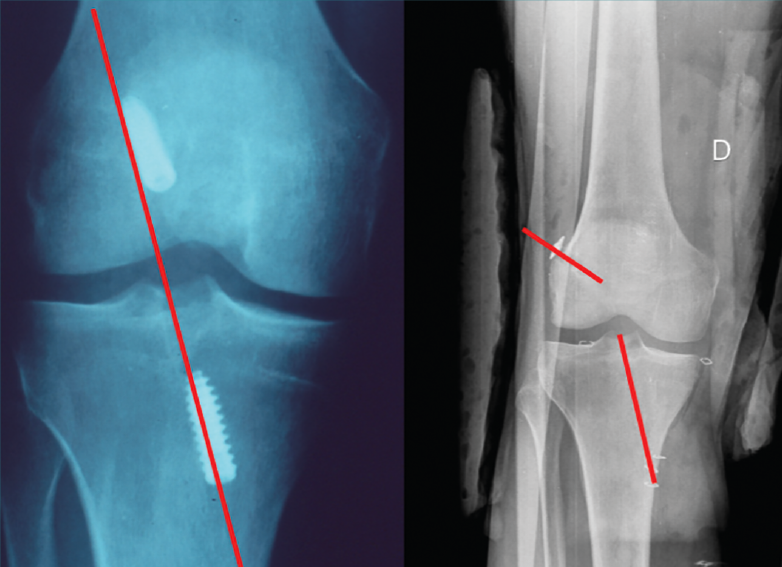
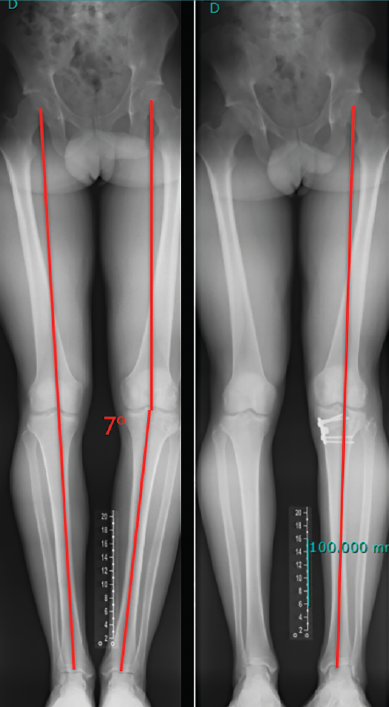
El estudio radiológico recomendado debería incluir proyecciones anteroposteriores y laterales, axiales de rótula, telemétricas de la extremidad inferior y también en posición de Schuss (en carga y con unos 30° de flexión de la rodilla). La radiología simple va a permitir identificar qué técnica quirúrgica se realizó inicialmente y qué material se utilizó para la fijación (Figura 1). La proyección en Schuss permite observar si existen cambios degenerativos en los compartimentos femorotibial interno o externo de la rodilla de forma más precisa que con la radiología simple en decúbito supino. Finalmente, la radiografía telemétrica de las extremidades inferiores va a permitir conocer el eje mecánico de la extremidad. La existencia de deformidades en el plano coronal se ha asociado a un incremento de la solicitación mecánica del LCA y también del riesgo de rotura de la plastia (Figura 2)(21).
Figura 2. Paciente de 21 años con antecedente de reconstrucción anatómica del ligamento cruzado anterior (LCA) y ángulo posteroexterno que requirió cirugía correctiva de un genu varo de 7° después de fracasar la reconstrucción ligamentosa.
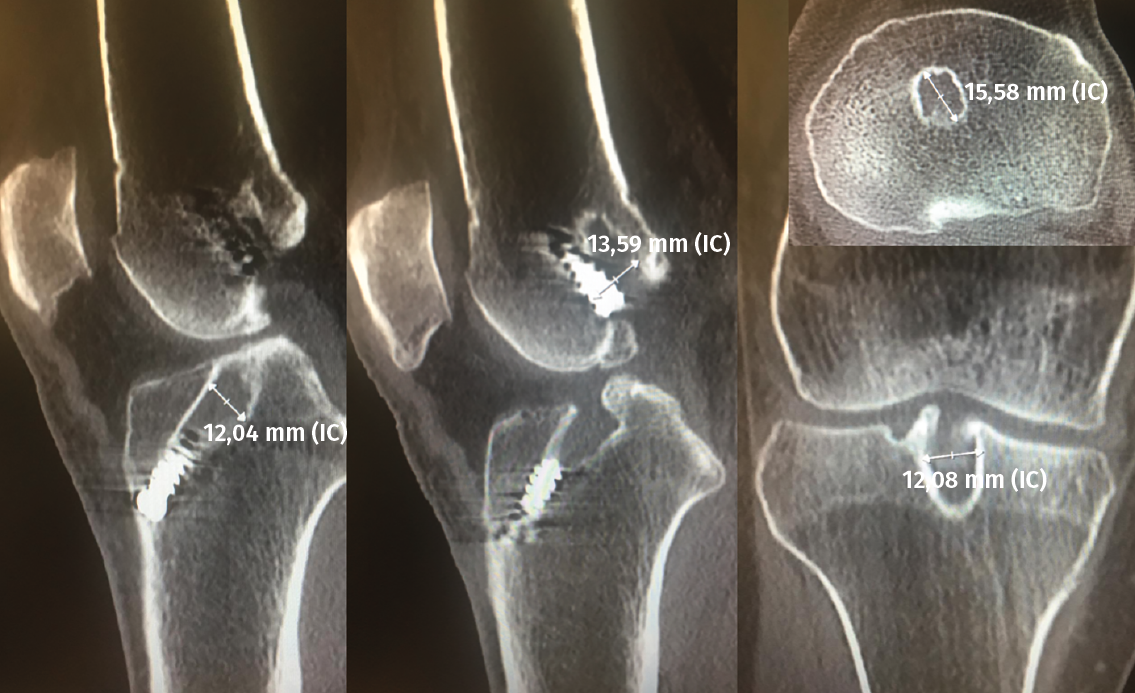
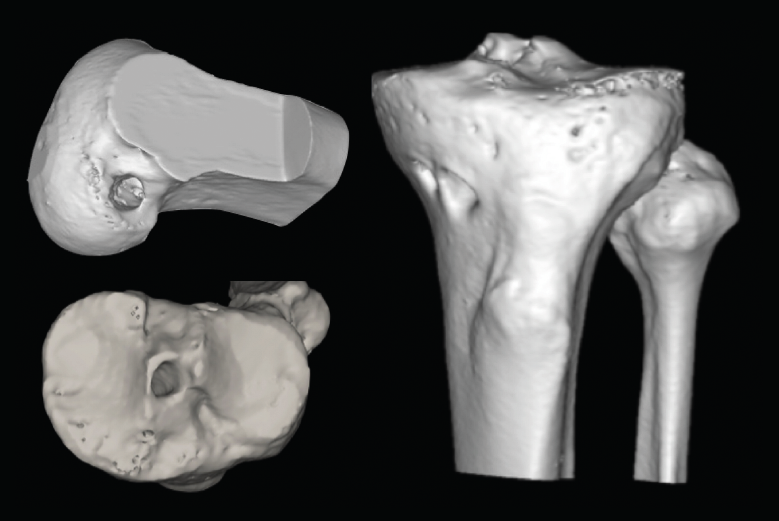
El estudio mediante TC, tanto en 2D como en las reconstrucciones actuales en 3D, va a ser de gran utilidad para poder identificar la posición de los túneles óseos tibial y femoral, la dirección de ambos y, finalmente, el grado de dilatación y la morfología de los mismos. Estos aspectos van a ser claves para poder planificar la cirugía de revisión en uno o dos tiempos (Figuras 3 y 4).
Figura 3. La tomografía computarizada en 2D mediante cortes axiales, coronales y sagitales permite conocer tanto la dirección como la morfología de los túneles previos, así como medir el grado de dilatación de los mismos para planificar la cirugía de revisión.
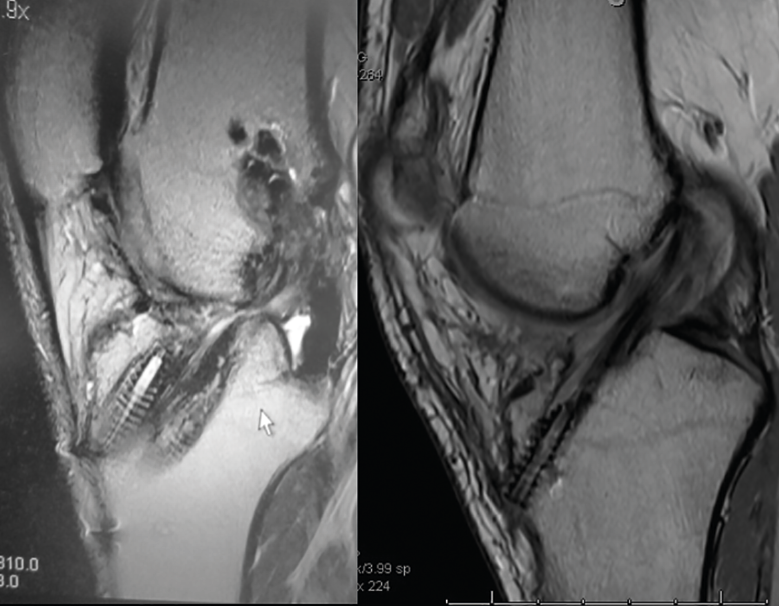
La RM será útil para conocer la situación de las partes blandas intraarticulares: restos de la plastia del LCA previa, valoración de posibles lesiones asociadas, defectos meniscales previos, lesiones condrales, etc. (Figura 5).
Figura 4. Actualmente, la reconstrucción en 3D de la tomografía computarizada permite comprender mejor la localización tridimensional de los túneles óseos.
Cirugía de revisión en uno o dos tiempos
Tomar la decisión de realizar el recambio de la plastia en uno o dos tiempos va a depender de múltiples factores que debemos considerar, ya que actualmente no existe un consenso en cuanto a la indicación de uno u otro procedimiento(22). A continuación, se revisan los factores más importantes.
Figura 5. El estudio mediante resonancia magnética permite evaluar la situación de la plastia del ligamento cruzado anterior, así como del resto de las estructuras intraarticulares.
Rango de movilidad
La rigidez postoperatoria y/o los déficits de flexión o extensión después de la cirugía de reconstrucción del LCA son unas de las complicaciones más frecuentes(23,24). Las causas suelen ser diversas: malposición de los túneles óseos, artrofibrosis o cambios degenerativos intraarticulares(25,26,27). Planificar un recambio de la plastia en un solo tiempo en los casos en los que la rodilla presente un déficit de extensión o flexión significativo requiere del análisis exhaustivo de las causas de esta limitación de movilidad. Cuando en una sola intervención pueden resolverse la causa del déficit de movilidad y la inestabilidad, los resultados funcionales han demostrado ser correctos(25). No obstante, si existen dudas acerca de poder resolver la causa del déficit de movilidad, probablemente es más razonable realizar un primer tiempo de revisión para retirar los restos de la ligamentoplastia previa, el material de fijación, sellar los túneles óseos y realizar una artrolisis para conseguir un balance articular óptimo previo a la segunda intervención.
Cuando la causa de la rigidez es una artrofibrosis o bien cambios degenerativos en la rodilla, probablemente el recambio de la plastia puede no estar indicado(25).
Localización de incisiones previas
Debemos valorar el tamaño, la localización y el estado de las cicatrices previas para poder planificar la cirugía de revisión. Habitualmente, en el caso de las cicatrices, se suelen utilizar las mismas incisiones para minimizar el riesgo de necrosis cutánea durante el postoperatorio. En el caso de los portales artroscópicos, no suelen dificultar la planificación quirúrgica y pueden modificarse si el cirujano lo considera adecuado.
Tipo de injerto
Para evitar la repetición de algunos errores, resulta útil conocer cuál fue el injerto que se utilizó en la cirugía previa. Esta información la podemos obtener por conocimiento del propio paciente, mediante informes previos o a partir de la observación de las cicatrices cutáneas y de los sistemas de fijación utilizados en los estudios de imagen.
Localización y tipo de fijación
Conocer con precisión la localización y el tipo de material que se utilizó para la fijación será útil para planificar una cirugía de revisión en uno o dos tiempos. En los casos en los que se utilizó material reabsorbible, debemos tener presente, en general, la mayor dificultad para retirarlo respecto al material metálico, ya que podemos encontrar cierto grado de osteolisis de los túneles óseos que puede dificultar un recambio en un solo tiempo. Asimismo, la presencia de material como placas de osteosíntesis o de osteotomía puede dificultar la realización de la revisión en un tiempo y, por tanto, habrá que valorar retirar este material en primer lugar y demorar la reconstrucción ligamentosa para la segunda intervención.
Tamaño, morfología y localización de los túneles óseos
Probablemente, este es uno de los factores más importantes que van a determinar si se puede realizar la cirugía de revisión en un tiempo o bien en dos. La incorrecta localización de los túneles óseos es la causa más frecuente de fracaso de las plastias de LCA. Algunos autores han descrito porcentajes de fracasos de causa no traumática debidos a la localización incorrecta del túnel femoral del 80% y tibial del 20-45%(20,28). En los casos en que los túneles óseos se realizaron en la localización anatómica y no presentan una dilatación excesiva, probablemente será factible realizar el recambio de la plastia en una sola cirugía, utilizando un injerto con taco óseo o bien una plastia tendinosa de mayor diámetro.
En cuanto al grado de dilatación de los túneles óseos, la mayoría de los autores consideran que una dilatación de los mismos superior a 12-14 mm hace recomendable realizar la cirugía en dos tiempos(29,30,31). No obstante, algunos trabajos más recientes no observaron diferencias significativas comparando los resultados funcionales en recambios en un solo tiempo con presencia de túneles óseos superiores e inferiores a 12 mm y con un seguimiento de 5 a 15 años(32).
En los casos en que los túneles no se encuentran en la localización correcta y no interfieren en la creación de los nuevos, no suelen suponer una dificultad para realizar el recambio en un tiempo. No obstante, si con la creación de los nuevos túneles corremos el riesgo de comunicarlos, es recomendable realizar un recambio en dos tiempos para evitar una insuficiente integración de la nueva plastia dentro del túnel óseo.
Presencia de lesiones ligamentosas asociadas
Con frecuencia, lesiones del ángulo posterolateral o posteromedial de la rodilla que pasan desapercibidas en el momento del diagnóstico inicial pueden ser causa de fracaso en las reconstrucciones del LCA. Algunos autores han cifrado en un 9% los casos en los que el fracaso de la plastia puede atribuirse a una lesión ligamentosa asociada que pasó desapercibida(33).
En una revisión reciente del registro sueco sobre el riesgo de revisión de las reconstrucciones del LCA, el fracaso de la reconstrucción del LCA parece que se relaciona más con las lesiones del ligamento lateral interno que con las del ligamento lateral externo(34). En estos casos, la cirugía de revisión debe planificarse teniendo en cuenta las lesiones que pasaron desapercibidas en el momento inicial. Dependiendo de qué tipo de reconstrucción ligamentosa se considere (reconstrucción posteromedial, posterolateral, osteotomía…), deberemos valorar si el recambio de la plastia se realizará en uno o dos tiempos.
Pendiente tibial y deformidad en el plano coronal
La pendiente tibial posterior se considera un factor importante a tener en cuenta en los casos de fracaso de la reconstrucción del LCA(35,36). Se ha asociado en numerosos trabajos un incremento de la pendiente tibial por encima de los 10-12° con un aumento de las solicitaciones mecánicas sobre el LCA, tanto nativo como después de su reconstrucción, por lo que se considera un factor a tener en cuenta en los casos de fracaso de la reconstrucción del LCA(37,38,39,40,41,42). En esta línea, algunos autores han atribuido un mayor valor como factor de riesgo a la pendiente tibial posterior del compartimento externo, por su mayor repercusión sobre la estabilidad rotacional de la rodilla(43,44).
Independientemente de las deformidades en el plano axial, las deformidades en el plano coronal, sobre todo el genu varo, se han relacionado también con un incremento de las solicitaciones mecánicas sobre el LCA y secundariamente como factor de riesgo de rotura(45,46).
En los casos en los que se plantee la posibilidad de una osteotomía correctiva, ya sea para modificar la pendiente tibial o el plano coronal (osteotomía valguizante), la combinación con la cirugía de recambio del ligamento aumenta significativamente la complejidad de la cirugía y, por tanto, dependerá del criterio y la experiencia del cirujano realizar la cirugía en uno o dos tiempos(37,38,39,40,41,42).
Técnica quirúrgica
Recambio en un tiempo
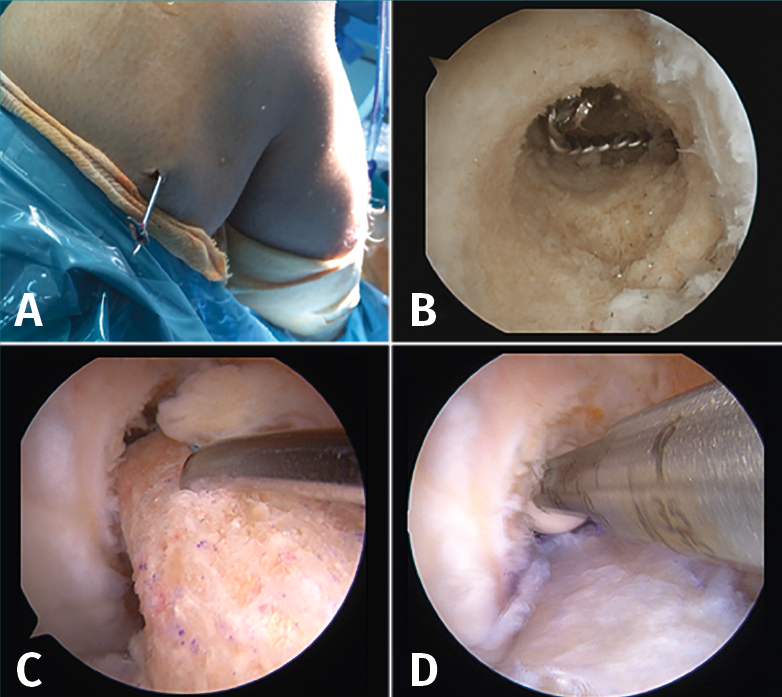
La cirugía de recambio de la plastia en un tiempo se inicia habitualmente con una revisión artroscópica convencional a través de los portales anteromedial y anterolateral. Después de la revisión artroscópica, se realiza la limpieza de los restos de la plastia previa, se retira el material de fijación y, posteriormente, se reconstruye el LCA con la nueva plastia (Figura 6).
Figura 6. Cirugía de revisión del ligamento cruzado anterior (LCA) en un tiempo. A: retirada del material de fijación previo. Casualmente, al utilizar el mismo túnel femoral la aguja guía permitió localizar y extraer el implante de fijación extracortical; B: restos de material en el túnel femoral que deben retirarse previamente a la introducción de la nueva plastia; C-D: el sobredimensionamiento del túnel femoral previo puede compensarse con un taco óseo de mayor diámetro asociado a un tornillo interferencial.
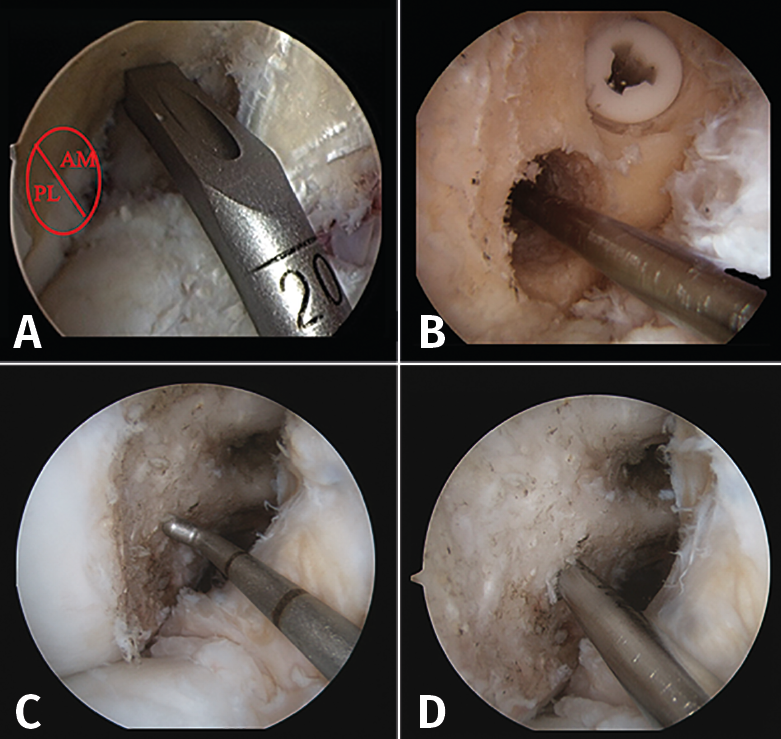
En cuanto al túnel óseo femoral, cuando está localizado en la posición correcta, se suele realizar el nuevo túnel óseo con un diámetro mínimamente superior al previo con el objetivo de retirar los restos de la plastia. La longitud del nuevo túnel dependerá de la plastia que el cirujano haya escogido para la cirugía. En el caso de un injerto con taco óseo, este se ajustará al diámetro del túnel realizado y, posteriormente, se fijará con un tornillo interferencial o bien un sistema de fijación cortical externa en el fémur. Cuando el túnel femoral se encuentre lejos de la localización del nuevo túnel, se puede rellenar el túnel previo con injerto óseo o un tornillo interferencial, con el fin de evitar la fractura de la pared del nuevo túnel. Esto puede suceder cuando se realiza una revisión sobre una técnica de reconstrucción transtibial previa (Figura 7).
Figura 7. Cirugía de revisión en un tiempo en los casos de técnica transtibial previa. A: la guía utilizada habitualmente para la técnica transtibial dirigía el túnel femoral lejos de la huella anatómica femoral del ligamento cruzado anterior (LCA); B: relleno del túnel previo con un nuevo tornillo interferencial; C-D: cuando el túnel femoral previo queda muy alejado de la localización anatómica y no compromete la nueva reconstrucción, no es imprescindible rellenarlo de injerto óseo.
En el caso del túnel tibial, cuando se realiza un recambio en un tiempo suele ser porque el túnel esta correctamente posicionado. Después de realizar el abordaje anterointerno en la tibia proximal, se localiza el punto de entrada del túnel previo en la cortical de la tibia. Con la misma guía con la que realizamos habitualmente el túnel tibial en un LCA primario, se realiza de nuevo el túnel tibial limpiando los restos de la plastia y del sistema de fijación previos. Posteriormente, dependiendo del diámetro final del túnel y del tipo de plastia que se va a utilizar, se realizará la fijación tibial con un nuevo tornillo interferencial, asociándolo en ocasiones a una fijación adicional cortical en la tibia.
En cuanto al tipo de plastia, al igual que en la cirugía primaria, deberemos escoger entre un auto- o aloinjerto. En este sentido, las ventajas e inconvenientes van a ser similares a las de la cirugía primaria del LCA. Diferentes estudios, entre ellos uno del registro danés, con más de 1.600 cirugías de recambio registradas, demuestran un índice de fracaso de la cirugía de revisión 2,2 veces superior cuando se utilizan aloinjertos, además de una mayor laxitud anterior (0,4 mm de media y sin repercusión clínica aparente) respecto al autoinjerto, después de un año de seguimiento(47,48,49).
Recambio en dos tiempos
Cuando la cirugía de recambio de la plastia se realiza en dos tiempos, el objetivo principal de la primera intervención es conseguir que, para la segunda, la reconstrucción sea lo más parecida posible a una cirugía primaria del LCA. No obstante, todavía no existe consenso en las indicaciones para realizar el recambio en dos tiempos(22).
Para ello, se realizan los portales artroscópicos habituales y se retiran todos los restos de la plastia del LCA previa no funcionales.
Para el túnel femoral, cuando está correctamente localizado, habitualmente se realiza un nuevo fresado del túnel aumentando 1 mm el diámetro del mismo con el objetivo de conseguir eliminar todos los restos de la plastia previa y del sistema de fijación femoral, si existe. Para el relleno de los túneles óseos, se han descrito multitud de técnicas: aloinjerto en forma de chips, struts o injerto estructural, autoinjerto de cresta iliaca o incluso, más recientemente, autoinjerto utilizando los sistemas de fresado-irrigación-aspiración endomedular (RIA)(29,31,50,51,52,53,54).
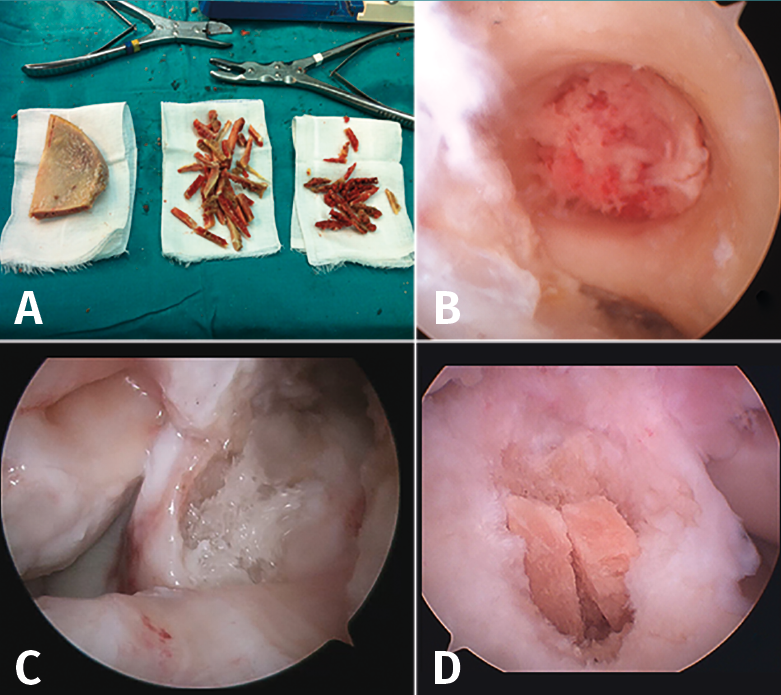
Actualmente, no existe todavía consenso acerca de cuál es el mejor método y el tipo de injerto a utilizar (Figura 8). Algunos trabajos recientes de revisión concluyen que la utilización de autoinjerto óseo para el relleno de los túneles parece relacionarse con un menor índice de reintervenciones que con los aloinjertos(22).
Figura 8. Cirugía de revisión del ligamento cruzado anterior (LCA) en dos tiempos. A-B: aloinjerto preparado y rellenando el túnel femoral; C-D: relleno del túnel tibial con aloinjerto.
Para el túnel tibial, se debe localizar el punto de entrada del túnel previo en la cortical tibial y realizar un nuevo túnel con la guía convencional del LCA con el mismo objetivo de limpiar el túnel óseo de restos de la plastia previa y del sistema de fijación inicial. Posteriormente, se rellena el túnel con aloinjerto.
Después de la primera intervención, no existe un claro consenso acerca del protocolo rehabilitador a seguir, ni el periodo de tiempo entre el primer y el segundo tiempo(22). Habitualmente, la herramienta que se utiliza para comprobar la correcta integración del injerto es la TC(55). Mientras algunos autores aconsejan un periodo aproximado de 3 meses entre ambas intervenciones(56,57), otras series publicadas recomiendan 4 meses(50,58,59) e incluso algunas 6 meses(55,60).
Tanto en el recambio en un tiempo como después de la segunda cirugía en los dos tiempos los pacientes iniciarán la rehabilitación de forma progresiva. Dentro del protocolo de rehabilitación, aunque algunos aspectos siguen siendo controvertidos, estudios recientes con nivel de evidencia I han demostrado que en la cirugía de revisión del LCA puede autorizarse tanto carga progresiva de la extremidad como la movilidad inmediata de la rodilla, sin que esto repercuta en el resultado funcional(61). No obstante, sigue sin existir un consenso al respecto(22).
Conclusiones
La decisión de realizar la cirugía de revisión del LCA en uno o dos tiempos sigue siendo controvertida y actualmente no existe un consenso al respecto. Existen múltiples variables a tener en cuenta, desde el análisis de la causa del fracaso hasta las diferentes opciones técnicas de reconstrucción. En función de estos criterios, cada caso se deberá estudiar de forma personalizada.