Introducción
En la mayoría de los textos sobre los orígenes del ligamento anterolateral (LAL), se referencia a Segond como el autor de la primera descripción de este ligamento. En 1879(1), exploró la causa del sangrado en una rodilla sometida a un mecanismo de estrés rotacional. Durante la autopsia de las rodillas a las que forzó la rotación, encontró evidencia de fracturas que eran causadas por el desgarro de la porción anterolateral (AL) de la meseta lateral de la tibia. En esa misma área, objetivó la presencia de una “banda fibrosa perlada, resistente, que se coloca bajo una tensión extrema cuando la rodilla se gira con fuerza hacia adentro”, pero nunca describió su origen o inserción, ni le dio un nombre a esta estructura. En 1914, Vallois(2), en su tesis Estudio anatómico en la rodilla de los primates describió el ligamento epicondilomeniscal lateral como una “banda fibrosa que se inserta en la parte superior del epicóndilo femoral, por encima de la unión tibial del ligamento colateral lateral y, tomando un curso oblicuo hacia abajo y hacia adelante, termina en el borde superior del menisco lateral”. En la década de 1970, Hughston(3) se interesó de nuevo por la anatomía de la cara lateral de la rodilla realizando una nueva descripción de la misma.
A pesar de los avances técnicos y los conocimientos biomecánicos, los índices de rotura de la plastia tras la reconstrucción del ligamento cruzado anterior (LCA) varían del 1,8 al 18% según las series(4). Desde hace décadas, se ha intentado controlar el pivot residual mediante técnicas de refuerzo periféricas como las realizadas por McIntosh(5), Lemaire(6) y otros. Estas tenodesis extraarticulares laterales (TEL), cuando se realizaban de manera aislada, tenían resultados pobres. Se observó que las técnicas producían una sobrecarga lateral, una posición tibial anormal en reposo en rotación externa y el desarrollo posterior de artrosis(7,8). Esto se ha atribuido a la tensión de los tejidos en una rotación externa excesiva en los casos en los que se utilizó la TEL como el único medio para compensar la insuficiencia del LCA.
Si bien el exceso de restricciones tiene el potencial teórico de aumentar las fuerzas de reacción del compartimento lateral y, por lo tanto, el riesgo de artrosis, actualmente hay pocas pruebas en la literatura de un mayor cambio degenerativo del compartimento lateral cuando la TEL se combina con la reconstrucción del LCA. Una revisión sistemática reciente realizada por Hewison(9) mostró que la adición de una TEL a una reconstrucción del LCA monotúnel produjo una reducción estadísticamente significativa en el pivot shift después de la operación, sin que se observara ninguna diferencia en la tasa de artrosis entre los estudios incluidos.
Se le han dado distintos nombres a esta estructura que forma la capa más profunda del compartimiento lateral: tercio medio del ligamento capsular lateral(3), banda oblicua anterior del ligamento colateral lateral(10) y capa capsuloósea de la cintilla iliotibial(11). La denominación “ligamento anterolateral” no aparecería por primera vez hasta el año 2012, cuando Vicent et al.(12) encontraron el LAL en el 100% de 40 rodillas examinadas (en 30 artroplastias totales y en 10 rodillas cadavéricas). Fue a partir de 2013, con el trabajo de Claes et al.(13), cuando se despertó un renovado interés por esta estructura, habiendo surgido numerosos artículos sobre su anatomía, biomecánica, diagnóstico, indicaciones quirúrgicas y técnicas de reconstrucción AL, que se repasarán a lo largo de este artículo.
Anatomía
El complejo AL de la rodilla está formado por una serie de capas que incluyen diferentes estructuras(14), las cuales juegan un papel importante en la estabilidad rotacional de la rodilla. La capa superficial está formada por el bíceps femoral y una interconexión compleja de estructuras provenientes del tracto iliotibial, incluida la banda iliotibial, la banda iliopatelar y el ligamento patelofemoral lateral(14). La fascia profunda se puede observar tras la reflexión de la banda iliotibial y el bíceps femoral. Existe un alto contenido adiposo en este espacio, con algunas fibras que se envuelven alrededor del gastrocnemio lateral y la cabeza corta del bíceps(14). Profundos al tejido antes descrito se encuentran la cápsula articular y el ligamento LAL de la rodilla.
Los estudios anatómicos reflejan una prevalencia del LAL de entre el 83 y el 100%(15). La inserción femoral es la que más discusión ofrece, presentando 3 localizaciones diferentes según los estudios(13,16,17): sobre el epicóndilo, anterior y distal a este y, la más aceptada hoy en día, proximal y posterior al epicóndilo.
El trayecto del LAL sigue una dirección oblicua describiendo su relación con el ligamento colateral externo tanto superficial(18) como profundo al mismo(19), presentando una fuerte conexión con el menisco externo(13,19).
La inserción tibial ofrece menos debate, localizándose en la mayoría de las ocasiones en la mitad entre una línea que une la cabeza del peroné con el tubérculo de Gerdy(20,21)(Figura 1).
Figura 1. Imagen anatómica de la capa más profunda de la cara anterolateral de la rodilla. CP: cabeza del peroné; LAL: ligamento anterolateral; LLE: ligamento lateral externo desinsertado distalmente y reflexionado proximalmente sobre su inserción epicondílea; ME: menisco externo; TG: tubérculo de Gerdy. Imagen cedida por el Dr. D. García Germán.
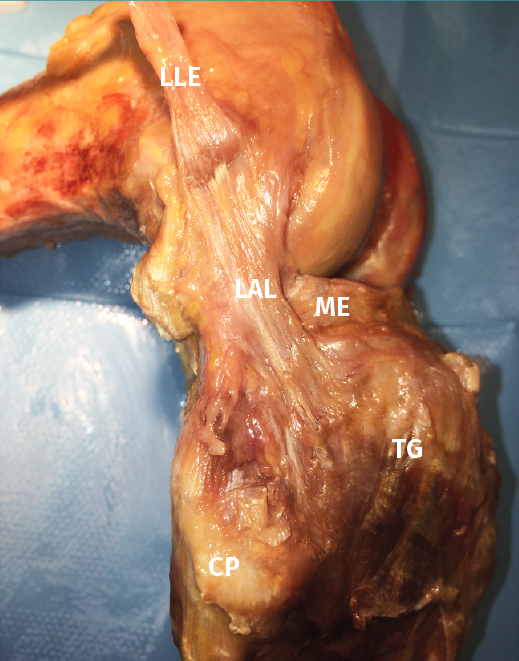
Las dimensiones del mismo son de 35-45 mm de longitud, 2 cm de anchura y 1-2 mm de grosor, siendo tanto la longitud como el grosor mayor en varones que en mujeres(22).
Biomecánica
Los estudios biomecánicos más recientes ponen de manifiesto que el LAL es un estabilizador primario de la rotación interna de la rodilla a 35° o más de flexión con un mínimo rol en la estabilidad anteroposterior(23,24). Sonnery-Cottet et al.(25) observaron que durante la rotación interna se produce un incremento de la longitud para todas las localizaciones a 20° de flexión, aumentando hasta los 90° de flexión. La mayor longitud fue observada para la inserción posterior y proximal al epicóndilo.
Otros autores asignan al LAL un papel secundario en el control de la rotación interna en rodillas con deficiencia del LCA, considerando al tracto iliotibial el restrictor principal a la rotación interna, aumentando su contribución a medida que aumenta la flexión(26).
Se han comparado las consecuencias de la sección del LCA junto con las fibras profundas de la cintilla iliotibial frente a la sección del LCA más el LAL(27), comprobándose en ambos casos un aumento de la traslación anterior, aunque la asociación de la sección del LCA y la cintilla iliotibial presenta un mayor aumento de la rotación interna. Sin embargo, estas alteraciones son controladas de forma equivalente tanto con la TEL como con la reconstrucción del LAL.
Diagnóstico
El diagnóstico de las posibles lesiones de las estructuras AL se realiza básicamente mediante la exploración clínica y pruebas complementarias como la resonancia magnética (RM) y la ecografía.
Exploración clínica
El pivot shift es el test más utilizado en la exploración de la integridad del complejo AL. Pese a que es un signo de etiología multifactorial, se ha demostrado su correlación biomecánica con la deficiencia de las estructuras AL en varios trabajos(28,29). Se considera que está lesionado el LAL cuando existe un grado II de pivot shift o mayor, es decir, cuando hay una traslación mayor de 12 mm del compartimento lateral mientras se realiza esta exploración.
La medición es difícil. Idealmente, la exploración se lleva a cabo bajo anestesia(30), ya que el paciente no ofrecerá resistencia en contra del explorador. Existen dispositivos que se utilizan para medir el pivot shift de forma objetiva(31,32), aunque actualmente no hay ninguno que se utilice de forma estandarizada.
Pruebas complementarias
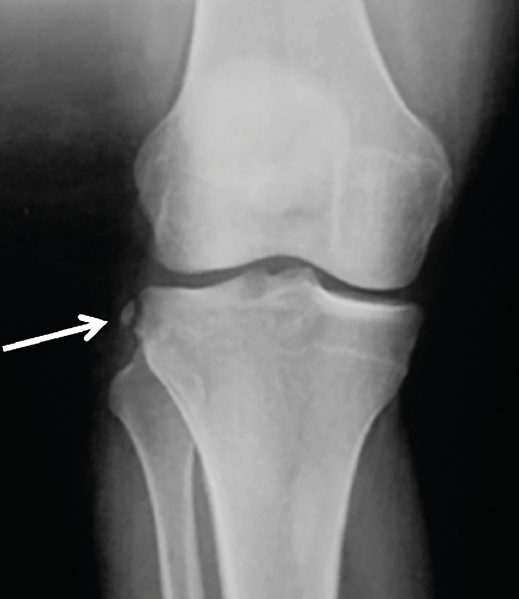
Figura 2. Radiografía anteroposterior de una rodilla derecha, donde puede apreciarse una fractura de Segond (flecha blanca).
La presencia del LAL ha sido demostrada en múltiples estudios de imagen, en los que se ha descrito tanto intacto como sus alteraciones(33):
- Radiografía (Rx): la imagen radiológica más característica que se relaciona con la lesión del LAL es la fractura de Segond, aunque esta solo está presente en un 1,25% de los pacientes con lesión de LCA(34)(Figura 2).
- Ecografía: Cavaignac et al. muestran una sensibilidad del 100% para la localización y la descripción del LAL mediante ultrasonidos en cadáveres(35) y lo correlacionan con el pivot shift y la RM en pacientes vivos(36).
- RM: existe controversia sobre la visualización del LAL en la RM. Varios artículos proponen la RM como método sensible y específico para la detección de anormalidades en el complejo AL en rodillas con lesión del LCA(37,38). Sin embargo, Marshall et al. sostienen la poca fiabilidad de esta técnica para su diagnóstico tanto en rodillas con lesión del LCA como sin lesión del mismo(39).
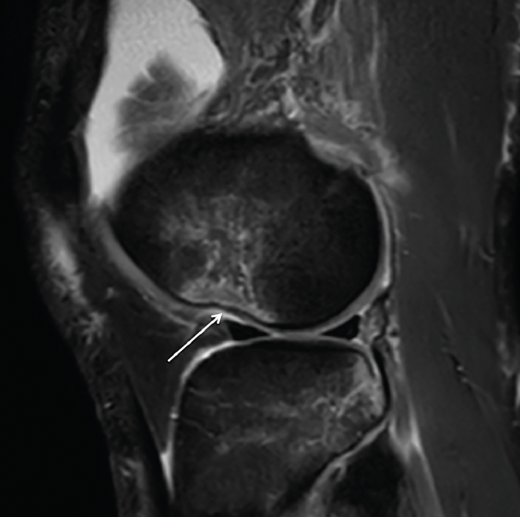
Se ha demostrado la correlación entre los hallazgos en ecografía y RM con alto grado de pivot shift en lesiones de LAL(36,40). Mediante esta exploración pueden detectarse tanto la lesión propiamente dicha del LAL, como la fractura de Segond y otros signos indirectos como la impactación del cóndilo femoral lateral (Figura 3).
Figura 3. Imagen sagital de resonancia magnética del cóndilo femoral externo en la que puede apreciarse el signo de impactación (nocht sign, flecha blanca). Puede interpretarse como signo indirecto de afectación del ligamento anterolateral .
Indicaciones de reconstrucción del complejo anterolateral
Actualmente, las indicaciones para la reconstrucción conjunta del LCA con el LAL se basan fundamentalmente en los casos con mayor riesgo de rerrotura de la reconstrucción de este.
Entre las indicaciones actuales de la reconstrucción del complejo AL asociada a la del LCA se encuentran:
- Procedimientos de revisión sobre el LCA, especialmente cuando la cirugía primaria está bien hecha(8,41,42). Trojani C et al. encuentran un pivot shift residual negativo en el 80% con TEL vs. 63% sin ella(43).
- Lesión del LCA en mujeres, ya que tienen un mayor riesgo de rerrotura(44).
- Rotura del LCA contralateral previa(43,45,46).
- Inestabilidad rotacional (pivot shift) de alto grado(9,30,43,44,45,46,47).
- Lachman > 7 mm(48). Lerat et al. establecieron en este punto el límite que implicaba una subluxación AL de la tibia respecto al fémur(49).
- Laxitud ligamentosa generalizada/genu recurvatum > 10°(41,42).
- Pacientes jóvenes (< 25-30 años)(41,42,44,50,51).
- Pacientes que vuelven a realizar deportes de contacto, con pivote o cambios bruscos de dirección(50), deportistas de élite(47,52), o atletas que requieren la vuelta al mismo nivel deportivo(41,42,44,46).
- Lesión meniscal asociada(48): el papel estabilizador de los meniscos es ampliamente conocido; la resección parcial del menisco medial altera la biomecánica de la rodilla incrementando la traslación tibial(53), suponiendo un posible motivo de fallo de la reconstrucción del LCA(54) y un claro factor de riesgo para la aparición de artrosis(55).
- Fractura de Segond(48): aunque existe algún trabajo que indica que la fractura de Segond no es un factor de riesgo para la rerrotura de la reconstrucción del LCA(56), los principales grupos aconsejan la reconstrucción del complejo AL cuando esta está presente(42), ya que es sabido que tanto la capa capsuloósea de la banda iliotibial como el LAL(57), así como una expansión de la fascia de la cabeza corta del bíceps femoral(58), están insertados en este punto(41).
- Signo de la muesca o notch sign(51,59): consiste en una hendidura en el cóndilo femoral lateral causada por el movimiento de rotación del pivot shift, en el que la región posterior de la meseta externa impacta sobre el cóndilo y deja una impronta que, cuando es mayor de 2 mm (no confundir con el sulcus terminal del cóndilo, que rara vez supera 1,5 mm), es considerada patognomónica de lesión del LCA(60).
- Pendiente tibial posterior mayor de 12°(61). En un estudio del grupo de Pittsburgh se encontró un incremento del riesgo de lesión del LCA del 32% por cada grado de aumento de la pendiente tibial posterior(62).
- Lesiones del LCA crónicas(63): se ha hipotetizado que un defecto crónico del LCA elonga los estabilizadores secundarios incrementando la inestabilidad(64).
En la literatura concerniente a la cirugía sobre el complejo AL asociada a la reconstrucción del LCA solo se encuentra una posible contraindicación, constituida por las lesiones posterolaterales: Duthon et al.(65) advierten de que la TEL puede fijar la rodilla en una posición subluxada posterolateralmente.
Técnicas quirúrgicas
Existen básicamente 2 grupos de técnicas para la reconstrucción del complejo AL: las técnicas de reconstrucción del LAL(66,67) y las técnicas de TEL(61,68). La principal diferencia entre ellas radica en el paso del injerto superficial o profundo al ligamento lateral externo: para realizar la TEL, es necesario el paso de esta plastia por debajo del ligamento lateral externo. Los autores que apoyan la TEL(69) ven en este fulcro un aliado, pues mantiene el injerto en una posición relativamente isométrica y también en un vector mecánicamente ventajoso para resistir la rotación AL, en comparación con un injerto orientado más perpendicular a la articulación(70). Sin embargo, aquellos que apoyan la ligamentoplastia anatómica(4) defienden que la reconstrucción del LAL restaura la cinemática normal de la rodilla y evita el exceso de restricciones cuando se fija correctamente en extensión completa y rotación neutra.
Figura 4. Imagen de una tenodesis anterolateral con una tira de fascia lata (FL) pasada profundamente al ligamento lateral externo (LLE) antes de la fijación en el fémur.
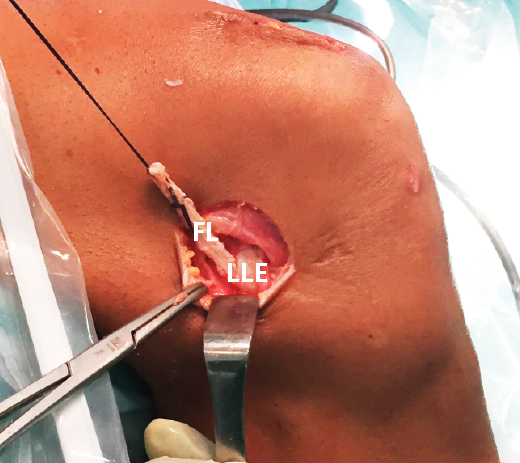
En cuanto al injerto utilizado para la reconstrucción del complejo AL, los más populares son la fascia lata para la TEL(61,68,71)(Figura 4) y los tendones isquiotibiales para la reconstrucción del LAL(66,67)(Figura 5), aunque estos también han sido utilizados para la TEL(72). Asimismo, también se han utilizado plastias artificiales(73), injertos heterólogos(74) y refuerzos con cinta de sutura(75). Actualmente, no hay ningún ensayo clínico que compare ambas técnicas.
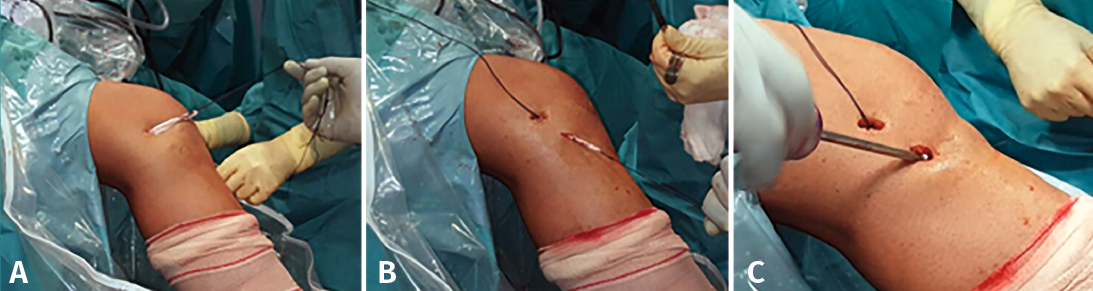
Figura 5. Plastia del ligamento anterolateral con tendones isquiotibiales sobrantes de la plastia del ligamento cruzado anterior (LCA) según la técnica descrita por Espejo-Baena et al.(67). A: injerto insertado en el cóndilo femoral externo; B: paso percutáneo de la plastia hasta su inserción tibial; C: fijación en la cara anterolateral de la tibia con tornillo interferencial.
Resultados de la reconstrucción anterolateral
La reconstrucción AL ha pasado por 2 etapas, básicamente. En la primera, durante las últimas décadas del pasado siglo, se utilizaban técnicas de TEL aislada. En dicha etapa se publicaron numerosos trabajos de seguimiento de pacientes a medio y largo plazo: algunos trabajos como el de Ireland y Trickey(76) demostraron buenos resultados con técnica de Macintosh aislada con un pivot shift negativo en 42 de 50 (84%) pacientes y un 74% de vuelta al deporte a los 2 años. Esto contrasta con el 52% de buenos o excelentes resultados obtenidos por Amirault et al.(77) en 1988 con la misma técnica a los 11 años de seguimiento.
En 1991, Barret y Mckenney(78) obtuvieron un 93% de pacientes con buena estabilidad a los 3,2 años de seguimiento tras la reconstrucción del LCA con un tercio de tendón patelar asociado a TEL. El 84% de los pacientes mantuvieron el nivel de actividad previo a la lesión. En el mismo año, Noyes y Barber(79) realizan un estudio comparativo entre pacientes tratados con reconstrucción intraarticular del LCA con aloinjerto de tendón rotuliano (grupo 1, n = 64) vs. reconstrucción intraarticular asociada a TEL (grupo 2, n = 40) con un seguimiento medio de 35 meses con características preoperatorias y tratamiento postoperatorio igual. Ambos procedimientos fueron efectivos. Sin embargo, los resultados en el grupo 2 fueron mejores en cuanto al KT-1000, la actividad deportiva y al total de las escalas aplicadas.
En un estudio reciente, Zaffagnini et al.(80) informan de los resultados con 20 años de seguimiento en 29 de 50 pacientes sometidos a reconstrucción del LCA con tendones isquiotibiales y plastia extraarticular realizada con el remanente de dichos tendones. Obtienen un 84% de resultados buenos o excelentes en cuanto a la escala del International Knee Documentation Committee (IKDC) objetiva y un pivot shift positivo medido con el dispositivo KIRA en 3 de 26 pacientes (12%).
En un trabajo pendiente de publicación, con una técnica similar a la descrita previamente(72), los autores informan de los resultados de la misma en 40 pacientes con un seguimiento medio de 13,7 años (mínimo de 10 años) con unos excelentes resultados funcionales, un pivot shift negativo en el 87,5% de los casos y un bajo índice de complicaciones y de artrosis(81).
Recientemente, se han realizado revisiones sistemáticas sobre los resultados de la TEL asociada a reconstrucción del LCA. En 2015, Hewison et al. comparan los resultados de la reconstrucción asociada a TEL con la reconstrucción aislada del LCA, encontrando una reducción estadísticamente significativa del pivot shift con el procedimiento combinado(9). Por otra parte, Devitt et al.(82) comprueban que existe una fuerte evidencia de que la asociación de la reconstrucción del LCA con TEL reduce la traslación femoral lateral, pero no existe evidencia de que haya beneficio en los resultados clínicos. Los mismos autores, en otra publicación, informan de que dicha asociación no incrementa el índice de artrosis a los 11 años de seguimiento(83).
Ligamento anterolateral
Hasta la fecha, son pocos los trabajos que publican resultados y además tienen un seguimiento corto. En una revisión sistemática en 2018, Delaloye et al.(84) encontraron solo 8 artículos que reportaban resultados de la reconstrucción del LAL, de los que fueron excluidos 3 debido a un seguimiento menor de 2 años. Además, de los 5 restantes, 4 eran de su propio grupo de trabajo. En esta revisión sistemática, concluyen que la reconstrucción combinada del LCA y el LAL puede reducir el índice de rerrotura y el de fallo de la reparación meniscal, manteniendo unos excelentes resultados clínicos.
El anteriormente citado grupo ha valorado los resultados de la reconstrucción combinada del LCA y el LAL en 70 deportistas profesionales con más de 2 años de seguimiento(85). Obtienen unos excelentes resultados con respecto al índice de rotura de la plastia, la vuelta al deporte y la estabilidad de la rodilla. El mismo grupo concluye en otro trabajo sobre 383 pacientes que el índice de fallo de la reparación meniscal es más bajo que cuando la reconstrucción del LCA se realiza de forma aislada(86).
Helito et al. han estudiado los resultados de la reconstrucción del LAL asociada a la del LCA en 101 pacientes crónicos(63) (más de 12 meses entre la lesión y la cirugía). Obtienen buenos resultados sin que aumente el número de complicaciones.
En un trabajo muy reciente, Lee et al.(87) comparan los resultados de la revisión de la reconstrucción del LCA en 87 pacientes divididos en 2 grupos (45 de forma aislada y 42 en combinación con reconstrucción del LAL). Concluyen que el procedimiento combinado reduce de forma significativa la laxitud rotacional y demuestra un más alto índice de vuelta al mismo nivel de actividad deportiva que el procedimiento aislado; sin embargo, no encuentran diferencias entre los 2 grupos en cuanto a la laxitud anterior ni en el resultado de los test funcionales.