Introducción
La mucormicosis es una enfermedad producida por un hongo saprófito ubicuo, muy rara en pacientes inmunocompetentes(1).
Se presenta un caso de infección tras plastia de ligamento cruzado anterior (LCA) con curso tórpido con el objetivo de poner de manifiesto la importancia del diagnóstico precoz y de certeza en infecciones atípicas.
Presentación del caso
Se trata de un varón de 20 años que, como único dato de interés, tiene gatos en casa. Presenta como antecedente quirúrgico una intervención por rotura de LCA con ligamentoplastia autóloga 4T (recto interno más semitendinoso) un mes antes.
Refiere dolor e inflamación de la rodilla y febrícula los últimos días. La evolución postoperatoria fue favorable durante este mes.
El paciente no es alérgico y no tiene ningún antecedente personal de interés.
A la exploración física, la rodilla presentaba un aumento de temperatura local y enrojecimiento, derrame articular a tensión, flexoextensión muy limitada por dolor, Lachman y cajón anterior negativos. No presentaba dolor en las interlíneas articulares, prueba de McMurray negativa, pruebas de tensión en varo y valgo para evaluar ligamento lateral externo e interno, respectivamente, negativas. El estado neurovascular distal estaba conservado.
En cuanto a las exploraciones complementarias, se realizó en primer lugar una analítica, cuyos únicos datos alterados fueron una PCR de 80,10 mg/dL y una VSG de 46 mm, leucocitos normales (9.300/µL). En la artrocentesis se obtuvo un líquido turbio con los siguientes resultados analíticos: leucocitos 63.000/µL, 86% neutrófilos, glucosa 60 mg/L. Se realizó también un cultivo cuyo resultado llego 48 horas después.
Ante la sospecha de artritis séptica de rodilla, se hace una artroscopia de limpieza de forma urgente, extrayendo el tornillo interferencial y tomando 3 muestras para cultivo. De los 3 cultivos sólo uno resultó positivo para S. epidermidis (el cultivo de la artrocentesis fue negativo), por lo que fue tratado con cefazolina y gentamicina. Hay que destacar que todos los cultivos realizados fueron únicamente para la detección de bacterias y no de otros microorganismos.
Llama la atención durante el postoperatorio la presencia en la analítica de una marcada leucopenia (2.400/µL) a expensas sobre todo de los neutrófilos segmentados (1.298,40/µL).
El paciente no presenta mejoría, por lo que un mes después se decide realizar una resonancia magnética de la rodilla, donde se observa abundante derrame y una región de secuestro óseo que ocupa la epífisis y la metáfisis proximal de tibia (Figura 1).
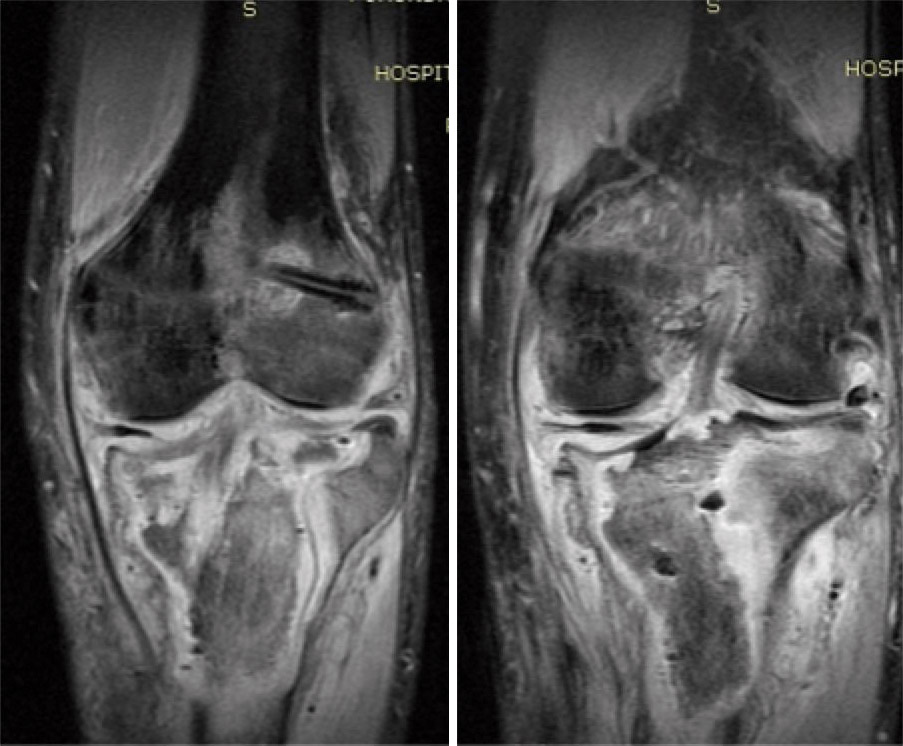
Ante estos hallazgos, se lleva a cabo nueva artroscopia de limpieza, realizando una ventana ósea para extraer todo el secuestro, lavado abundante y se coloca un rosario de gentamicina. Dado el estado óseo, se coloca un fijador externo por el riesgo de producirse una fractura.
Se envía secuestro óseo extraído a microbiología y anatomía patológica.
Además, durante la evolución presentó un defecto de cierre cutáneo que precisó un injerto muscular pediculado.
Los cultivos para bacterias fueron negativos, pero en la pieza enviada a anatomía se observaron hifas de hongo, siendo compatible con osteomielitis por mucormicosis.
Se lleva a cabo un estudio de extensión, realizando una tomografía computarizada (TC) cerebral y torácica, para descartar afectación a otro nivel, resultando ambas negativas.
Se hace además un estudio de inmunodeficiencias y otros factores predisponentes, para lo que se realizó estudio inmunológico y serológico, ambos con resultado negativo, pero el paciente presentó tras cada intervención quirúrgica un episodio de leucopenia (entre 1.800 y 3.000/µL), como si desarrollara una inmunodeficiencia secundaria al estrés.
El paciente fue tratado con anfotericina B lipídica en dosis de 250 mg/24 horas durante 6 semanas. Un mes después de iniciar el tratamiento antimicótico fue intervenido por nuevo secuestro óseo en espina tibial externa, realizando resección de todo el secuestro y eliminando todo el tejido necrótico.
Precisó un tratamiento rehabilitador prolongado, ya que presentaba gran atrofia de la extremidad inferior izquierda y rigidez de rodilla (déficit de extensión de 30° y flexión activa de 50°).
La evolución fue favorable, mejorando la clínica y los parámetros analíticos, resolviéndose la infección y consiguiendo una extensión de –5° y flexión de 95°, aunque persiste un defecto óseo epifisometafisario proximal en tibia izquierda, como se observa tanto en la radiografía como en la TC que se le realizaron tras un año de evolución, donde además se aprecia una artrosis femorotibial incipiente (Figuras 2 y 3).
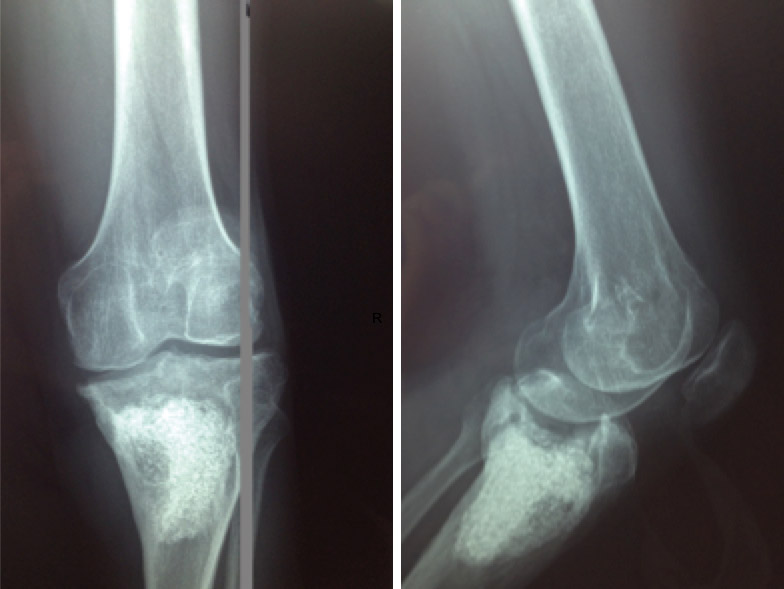
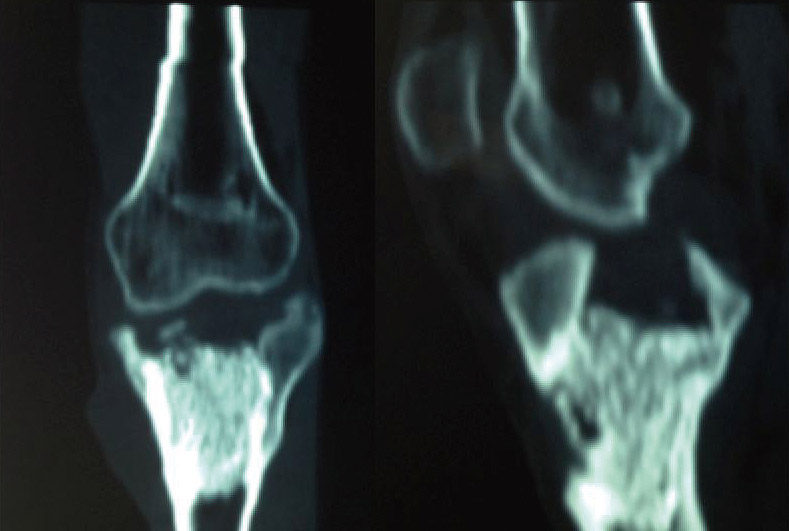
Discusión
La infección es una complicación poco frecuente tras una plastia de LCA, con una incidencia de entre el 0,3 y el 1,7%; la mayoría de ellas son bacterianas, siendo las de causa fúngica muy raras(1).
La mucormicosis es una enfermedad producida por un grupo de hongos filamentosos saprófítos ubicuos llamados Mucorales (Rhizopus spp., Mortierella spp., Absidia spp., Mucor spp.) que se encuentran en el suelo y la vegetación descompuesta(1). Es muy rara en pacientes inmunocompetentes, afectando sobre todo a pacientes inmunodeprimidos(2). La vía de entrada habitual de este germen son las fosas nasales y, desde allí, alcanza los senos paranasales, la órbita y el cerebro, pudiendo diseminar en ocasiones a otros órganos como los pulmones. Puede provocar trombosis extensas debido a la gran capacidad de invadir vasos sanguíneos. Tiene una mortalidad del 25-85%. Lo más frecuente es la afectación rinocerebral, pulmonar, cutánea y gastrointestinal. La afectación ósea es rara; suele aparecer en el contexto de una cirugía o traumatismo y provocar grandes destrucciones óseas con un curso indolente.
En nuestro caso, no llegamos a conocer el origen del germen; dado que el paciente tenía gatos, quizás el contacto de éstos con vegetación descompuesta pudiera ser el origen del mismo, sumado a los episodios de leucopenia tras circunstancias de estrés que pudimos constatar analíticamente, aunque no encontramos patología alguna en los estudios realizados.
Existen en la literatura 10 casos de infecciones fúngicas tras plastia de LCA; de ellas, 6 fueron debidas a Rhizopus(1)(2)(3). Además, ha sido publicado en 2014 un caso de infección por Rhizopus tras una meniscectomía artroscópica por el grupo del Dr. Garces en el Hospital Universitario Marqués de Valdecilla de Santander(4).
El tratamiento esta debatido, pero parece claro que lo más importante es realizar un desbridamiento radical de todo el tejido necrótico e infectado y después una larga terapia con antifúngicos, intravenosos al inicio, para continuar después por vía oral. En la mayoría de los casos se comienza por anfotericina B intravenosa durante 3 semanas y después se pasa a voriconazol o posaconazol oral hasta completar 3 meses de tratamiento(4).
En nuestro caso, solamente se utilizó anfotericina B durante 6 semanas, ya que el caso es del año 2005 y en la bibliografía revisada entonces era el tratamiento más extendido(2).
En cuanto al tratamiento quirúrgico, parece que sería beneficioso en la mayoría de los casos realizarlo en dos tiempos. Existen espaciadores de cemento impregnados de antifúngicos como voriconazol o anfotericina, que se utilizarían en estos casos para sustituirlos por el implante definitivo una vez curada la infección. Ya que, aunque no fue necesario en nuestro caso, es frecuente tener que realizar técnicas complejas como artroplastia o artrodesis de rodilla debido a las secuelas de la misma tras la infección(4).
Conclusiones
La mucormicosis es una infección rara en pacientes inmunocompetentes. Es muy importante realizar un diagnóstico precoz de esta patología para lograr la curación y evitar secuelas importantes.
En caso de infecciones de curso tórpido, con cultivos negativos para bacterias o con cultivos positivos pero con mala evolución al tratamiento, debemos pensar en otro tipo de microorganismos, como hongos, ya que un cultivo positivo para bacterias no excluye la concurrencia de hongos.
Lo más importante en el tratamiento es un desbridamiento precoz del tejido infectado y necrótico y una terapia prolongada con antifúngicos.
Agradecimientos
Me gustaría dar las gracias al Dr. José María Lomo Garrote, tanto por la aportación de este caso, que tantas horas de sueño le ha robado, como por su paciencia y su ayuda diaria en mi proyecto de ser traumatóloga; es un placer trabajar al lado de un gran maestro como él.