Introducción
La patología del manguito rotador es la causa más común de dolor en el hombro, principalmente en individuos mayores de 50 años. Una de las principales complicaciones en la reparación de estos tendones degenerativos son las tasas de rerrotura(1). Este fracaso es multifactorial, generalmente asociado a las características de la lesión, como tamaño, área y grosor. Otros factores asociados con un mal pronóstico incluyen edad avanzada, baja densidad ósea, género femenino, infiltración grasa, diabetes mellitus, intervalo acromiohumeral reducido, cirugías previas o historial de tabaquismo(2,3). La naturaleza degenerativa del tendón del manguito rotador puede contribuir a este fracaso, así como la dificultad biológica de la cicatrización del manguito rotador(4,5). Además, la tensión sobre el tendón después de ser reparado mediante técnica de “doble hilera” o incluso una reparación básica de “hilera única” puede reducir la probabilidad de curación completa.
Últimamente, se ha incrementado el uso de técnicas de aumento biológico en la reparación del manguito rotador (RMR) para mejorar la curación en la interfaz tendón-hueso. Se ha descrito que el aumento con aloinjertos podría mejorar la resistencia inicial de la reconstrucción y facilitar la regeneración progresiva del tejido, proporcionando un entorno favorable para la curación, remodelación y una hipotética reducción de la tasa de fracaso(6,7,8,9). Se han utilizado mallas sintéticas comerciales y matrices biológicas de diferentes orígenes en la práctica clínica(10,11). Entre ellas, las matrices dérmicas acelulares (MDA), que son tejidos no sintéticos, de diferente origen, biocompatibles y menos susceptibles a la infección y la reacción inmunológica(8), también utilizadas en reconstrucción mamaria, reconstrucción de la pared abdominal y refuerzo de tendones(12,13,14), también en el aparato locomotor, como el tendón de Aquiles y la rodilla, y ahora se está explorando su uso en el manguito rotador(15,16).
El objetivo de este estudio(17,18) es presentar los resultados de un estudio aleatorizado, prospectivo, de 20 pacientes tratados con una técnica de aumento de matriz dérmica acelular de espesor completo mediante técnica onlay para la RMR artroscópica.
Material y métodos
Diseño del estudio
Ensayo clínico prospectivo, aleatorizado y de un solo centro de una serie consecutiva de pacientes sometidos a RMR artroscópica en la zona posterosuperior (tipo III de Davidson, roturas masivas retraídas mayores de 2 × 2 cm)(19).
Los pacientes fueron aleatorizados prospectivamente en dos grupos mediante sobres sellados abiertos en el momento de la cirugía después de la evaluación del tamaño y la reparabilidad del tendón del manguito rotador. El grupo MD incluía RMR con aumento de MDA de espesor completo y el grupo de control consistía en reparaciones sin aumento. Se excluyeron pacientes en el momento de la cirugía si se cumplían criterios de exclusión o si no se cumplían todos los criterios de inclusión. Esto se determinó antes de abrir los sobres.
Este estudio se realizó de acuerdo con el protocolo de investigación aprobado (Reg. HCB2020/0034), las directrices de buena práctica clínica y las leyes y los reglamentos locales aplicables(20,21).
Criterios de inclusión
- Pacientes de entre 45 y 65 años con rotura del manguito rotador de tipo III de Davidson con dolor y sin respuesta al tratamiento conservador durante más de 4 meses. Rotura completa del supraespinoso y parcial del infraespinoso (lesión del manguito posterosuperior).
- Buena movilidad preoperatoria del brazo no operado (definida como elevación del hombro activa a 90°).
- Capacidad para realizar ejercicios postoperatorios y para leer, entender y completar los formularios.
Criterios de exclusión
- Roturas masivas irreparables del manguito rotador (tipo IV de Davidson) o roturas pequeñas del manguito rotador (tipo I y II de Davidson).
- Roturas del tendón subescapular.
- Cirugías de revisión.
- Enfermedades inflamatorias o autoinmunes.
- Evidencia de infección activa, cáncer o enfermedades altamente contagiosas.
- Fumadores. El tabaquismo fue un criterio de exclusión inicial debido a su efecto en la microvascularidad del manguito rotador(5).
Las evaluaciones de los resultados funcionales pre- y postoperatorios se obtuvieron con las puntuaciones en The University of California-Los Angeles (UCLA) Shoulder Scale como variables secundarias(20). Las evaluaciones postoperatorias de los pacientes, que incluyen el rango de movimiento, la fuerza y el test UCLA, se obtuvieron a los 6 y 12 meses después de la cirugía.
Se obtuvieron imágenes por resonancia magnética a los 12 meses después de la cirugía. Las interpretaciones de la resonancia magnética se realizaron por un radiólogo independiente que no conocía las asignaciones de tratamiento de los pacientes. Los resultados se clasificaron según la clasificación de Sugaya(21)agrupándolos en 3 grupos: 1) rerrotura; 2) tendón totalmente curado; y 3) curación parcial con adelgazamiento del tendón restante.
Análisis estadístico
Para determinar el tamaño de muestra adecuado, se realizó un análisis de potencia. Este análisis tenía como objetivo detectar diferencias significativas en las tasas de rerrotura entre los dos grupos, con una tasa de rerrotura anticipada del 85% en el grupo de tratamiento estándar y del 15% en el grupo de MDA. El análisis de potencia fue diseñado para lograr una potencia estadística del 80% (lo que implica un beta de 0,2) con un umbral de error alfa de menos de 0,05, lo que nos suponía una n de 20 pacientes.
Los datos recopilados se clasificaron en 3 categorías: numérica (edad, altura, peso, índice de masa corporal –IMC– y duración de los síntomas), categórica (historial médico, uso de analgésicos) y relacionada con el tiempo (fecha de la cirugía). Dado el tamaño limitado de la muestra y la distribución no normal de la mayoría de los datos, confirmada por la prueba de Shapiro-Wilk, optamos por pruebas no paramétricas para nuestro análisis, específicamente las pruebas de Wilcoxon y Fisher. El nivel de significancia preestablecido para las pruebas estadísticas se fijó en p < 0,05. La diferencia clínicamente importante mínima se estableció como 4,5 puntos de la puntuación UCLA total en el seguimiento final.
Todos los análisis estadísticos se realizaron utilizando R 4.2 en RStudio, con la ayuda de estadísticas básicas. Realizamos comparaciones entre los grupos en cada punto de seguimiento: antes de la cirugía y a los 2, 6 y 12 meses después de la cirugía. No se realizaron ajustes para comparaciones múltiples. Todos los análisis estadísticos se realizaron con R versión 4.2 en RStudio, utilizando bibliotecas estadísticas básicas.
Matriz dérmica
El tejido utilizado durante el estudio es matriz extracelular procedente de dermis de cadáver sometida a un proceso de descelularización procedente del Banc de Sang i Teixits de Catalunya (BST). Brevemente, el tejido cutáneo de grosor completo es procesado en salas blancas como sigue: primero, se descontamina mediante tratamiento antibiótico; mediante un Amalgatome®, se elimina la hipodermis y, a continuación, se somete a sucesivas incubaciones en soluciones hiper- e hipotónicas para provocar choque osmótico y un tratamiento enzimático para asegurar la rotura del material genético; la piel pierde la epidermis y mediante lavados se eliminan los restos celulares remanentes, de manera que obtenemos la matriz extracelular de la dermis. Finalmente, se ha realizado un completo estudio de las propiedades histológicas y biomecánicas del tejido obtenido(8).
Técnica quirúrgica
Técnica anestésica con un bloqueo interescalénico seguido de sedación con máscara laríngea. El paciente fue colocado en una posición de decúbito lateral con tracción cutánea. Los márgenes de la rotura fueron desbridados. Es importante destacar el uso de una fresa para decorticar parcialmente la zona de inserción en el troquíter.
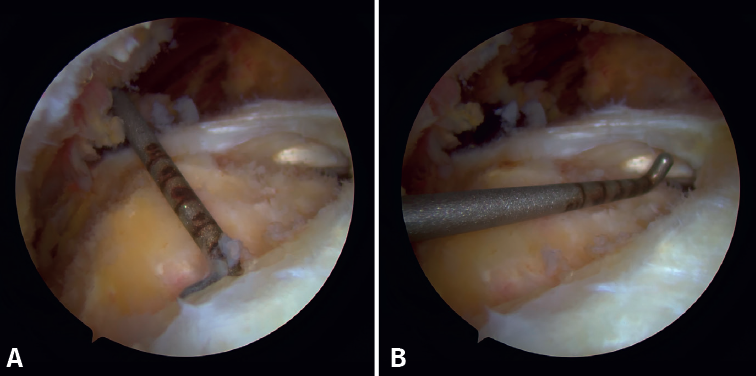
La lesión del tendón se midió utilizando una sonda calibrada (Figuras 1A y 1B) y la preparación del injerto se basó en el tamaño de la rotura (habitualmente de 2 × 2 cm). El injerto se sobredimensionó intencionalmente 4 mm en cada lado para permitir la colocación de suturas. Además, se dibujaron algunas marcas en las esquinas mediales del injerto (anterior medial y posterior medial) para orientarlo una vez colocado en el espacio subacromial.
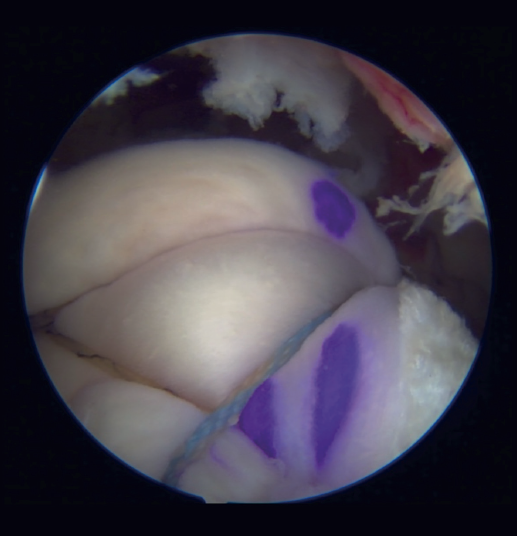
Se realizó una técnica transósea equivalente (TOE), se implantaron dos anclajes (HealiCoil® 5,5 mm, Smith & Nephew Inc., Tennessee, EE. UU.) mediales en la zona de inserción, uno anterior y otro posterior, cerca de la línea del cartílago. Uno de los hilos de cada implante se pasó a través del borde anterior de la rotura y dos más a través del borde posterior mediante puntos en “U”. Estas suturas se colocaron lo más medialmente posible. Fuera del espacio artroscópico del hombro, el otro hilo de cada implante se pasó por los bordes mediales de la MD, como se muestra en la Figura 2. La MDA se insertó cuidadosamente, tensionando los nudos corredizos y acompañándolos con el empujador de nudos.
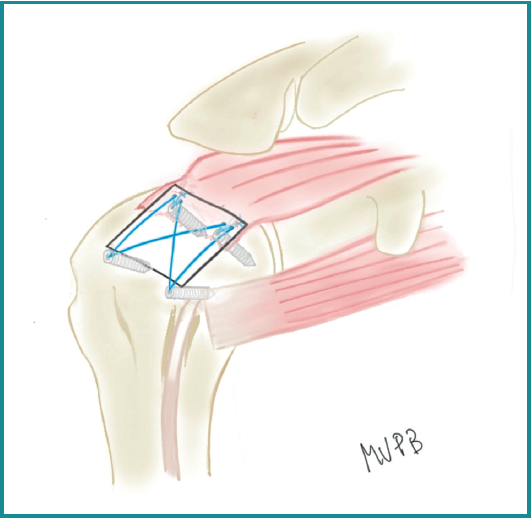
Para completar la técnica TOE, se tomó uno de los hilos de cada nudo que pasaron por la MD y se cruzaron a la zona anterior y posterior, anclados respectivamente mediante dos anclajes knotless (FootPrint® 5,5 mm, Smith & Nephew Inc., Tennessee, EE. UU.) y los anclajes se implantaron en la zona anterolateral y posterolateral del área de inserción, asegurando la RMR al área de inserción y el aumento con MDA. Finalmente, se realiza una exploración artroscópica lateral que asegura la colocación correcta del injerto y la reparación de la rotura (Figura 3, Vídeo 1). En la Figura 4 se esquematiza el resultado final de la técnica utilizada.
Para el grupo de control, se utilizó la misma técnica TOE sin el injerto por encima del tendón reparado.
Vídeo 1. Resumen de la técnica quirúrgica utilizada. Aspecto final desde la vista del portal lateral con la técnica transósea equivalente realizada.
Postoperatoriamente, se mantuvieron en un cabestrillo durante 4 a 6 semanas, permitiendo ejercicios de movimiento pendular diarios y autopasivos. La fisioterapia supervisada comenzó a las 6 semanas con activos asistidos y los ejercicios de fortalecimiento se permitieron a partir de las 12 semanas después de la operación.
Se notificaron y analizaron los eventos adversos ocurridos tanto en los primeros 30 días después del procedimiento como a largo plazo. Se creó un formulario para documentar los eventos adversos como parte de este estudio. El objetivo principal era evaluar la presencia de defectos residuales en el tendón mediante resonancia magnética un año después de la cirugía. Se consideraba curación si el tendón reparado se mantenía en su espesor y unido al troquíter. Los objetivos secundarios eran medir la efectividad del injerto mediante resultados clínicos y determinar la incidencia de eventos adversos agudos o tardíos para ambos grupos de estudio.
Control con resonancia magnética
Estas evaluaciones se llevaron a cabo por un radiólogo independiente que no conocía las asignaciones de tratamiento de los pacientes para garantizar el resultado. Debido al bajo número de casos de nuestra serie, agrupamos los resultados en 3 grupos para ser más homogéneos(21). Los resultados se clasificaron en 3 categorías, según la clasificación de Sugaya(21):
- Tendón totalmente curado: integridad completa de la zona de la reparación (Sugaya I + II).
- Cicatrización parcial con adelgazamiento del tendón restante: indica que el tendón se ha curado parcialmente, pero es más delgado de lo esperado o muestra signos de rotura parcial (Sugaya III).
- Rerrotura: indica que el tendón se ha vuelto a romper después de la cirugía (Sugaya IV + V).
Resultados
Datos demográficos
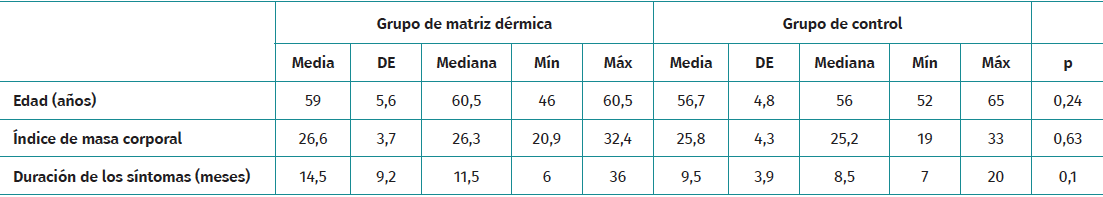
Este estudio incluyó un total de 20 pacientes, con 10 en cada grupo. La información epidemiológica (edad, IMC, duración de los síntomas, etc.) se presenta en la Tabla 1. No se identificaron diferencias estadísticas significativas entre los grupos.
Resultados clínicos
En cuanto a las puntuaciones clínicas (escala UCLA), se comparó la diferencia respecto a la puntuación inicial entre los dos grupos. Los resultados en la evaluación inicial y en el seguimiento final se presentan en las Tablas 2 y 3.
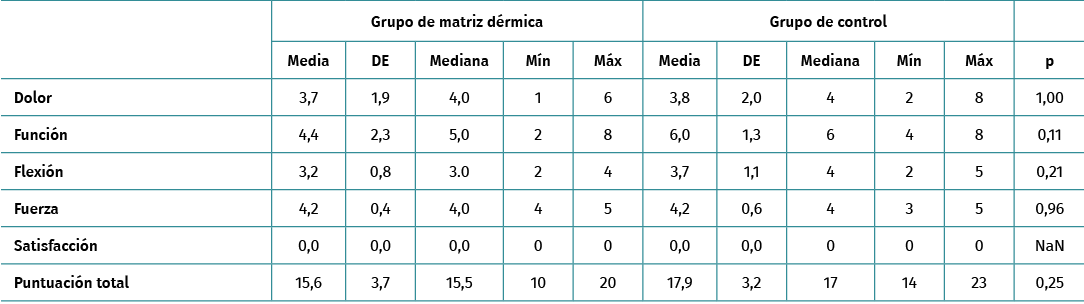
La Tabla 2 muestra las puntuaciones UCLA para el grupo de control y el grupo de MD en el momento de la evaluación inicial.
La Tabla 3 presenta el cambio en la puntuación UCLA desde la evaluación inicial hasta el seguimiento final para ambos grupos. Los números positivos representan una puntuación más alta en comparación con la evaluación inicial, mientras que los números negativos significan una puntuación más baja en comparación con la evaluación inicial.
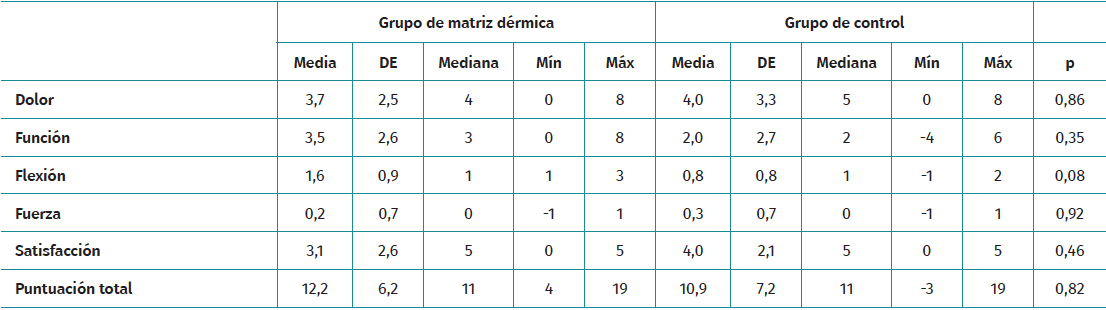
Para el grupo control, el cambio medio en la puntuación total fue de 10,9 con una desviación estándar de 7,23. Los cambios en las puntuaciones de dolor, función, flexión y fuerza fueron de 4,0, 2,0, 0,8 y 0,3, respectivamente. El cambio medio en la puntuación de satisfacción fue de 4,0 para este grupo.
Para el grupo de MD, el cambio en la puntuación total media fue de 12,2 con una desviación estándar de 6,2. Los cambios en las puntuaciones medias de dolor, función, flexión y fuerza fueron de 3,7, 3,5, 1,6 y 0,25 puntos, respectivamente. La puntuación de satisfacción aumentó a 3,12 para este grupo. En el seguimiento de 12 meses, dos pacientes del grupo de estudio requirieron reintervención debido a rerrotura sintomática del manguito rotador. Las comparaciones entre grupos en este punto se realizaron con 8 sujetos en el grupo de MD y 10 en el grupo de control.
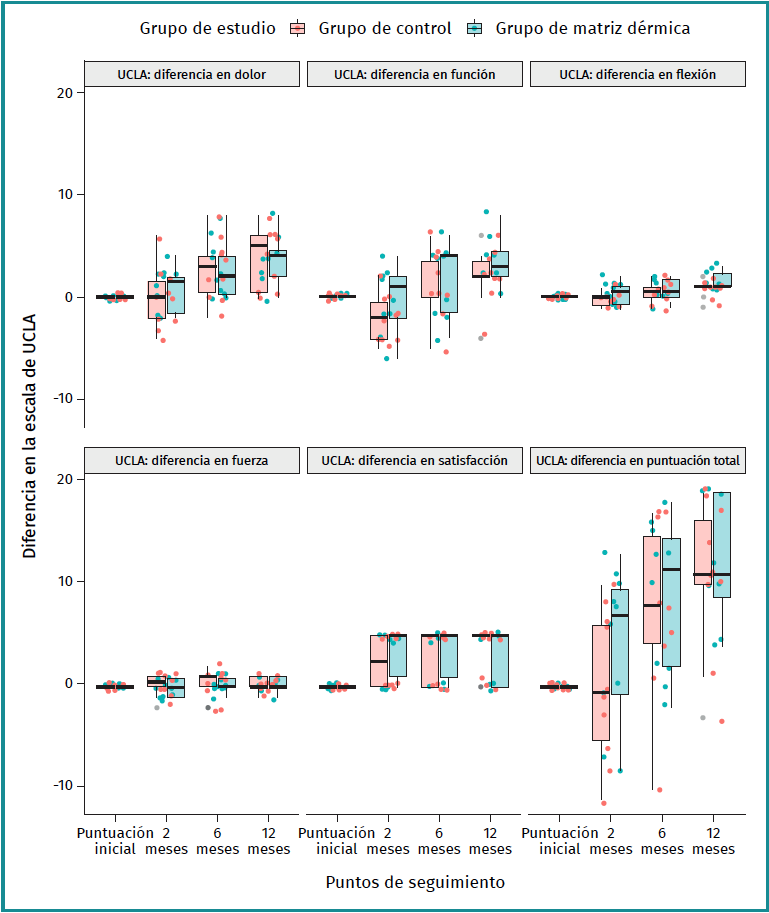
La evolución de cambios de nivel funcional se visualiza en la Figura 5, demostrando ausencia de diferencias estadísticamente significativas en ningún punto de seguimiento ni en ninguna variable.
Control con resonancia magnética
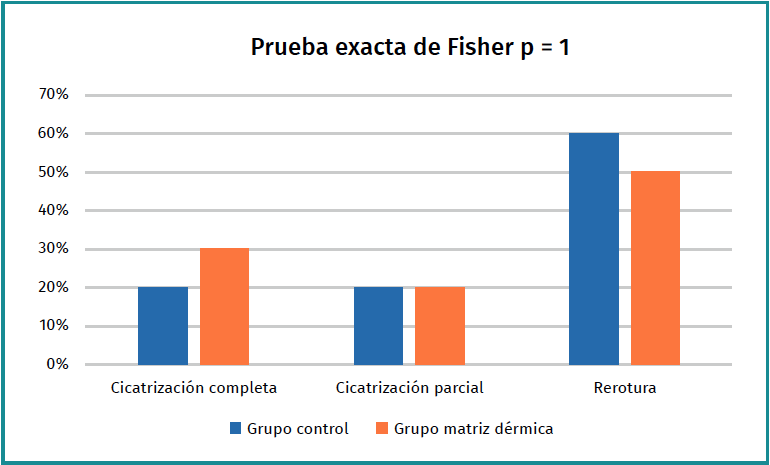
Se realizó una prueba de Fisher exacta para comparar los resultados entre los dos grupos; no se consideran diferencias con p = 1. Los resultados de las evaluaciones por resonancia magnética y la prueba estadística se presentan en el Figura 6. El grupo de rerrotura (Sugaya IV y V) comprendía 6 pacientes del grupo control y 5 pacientes del grupo de estudio.
Discusión
Nuestros resultados sobre lesiones masivas y degenerativas en individuos de 60 años no respaldan algunos resultados publicados en la literatura y la técnica de aumentación no produjo mejores puntuaciones en las escalas funcionales que la reparación simple en pacientes de estas características.
Varios estudios han investigado el uso del aumento con parches dérmicos para roturas del manguito rotador, con resultados generalmente positivos. Avanzi et al.(22) encontraron que los pacientes intervenidos mediante aumentación de parche dérmico porcino tuvieron resultados significativamente mejores en términos de fuerza y rango de movimiento en comparación con aquellos que se sometieron a reparación sin parche.
Barber et al.(23) evaluaron la efectividad de GraftJacket® en un estudio clínico multicéntrico aleatorizado y prospectivo de 42 pacientes sometidos a reparación artroscópica de grandes roturas del manguito rotador (> 3 cm). En el seguimiento a 24 meses, la tasa de rerrotura en el grupo con aumento fue de 3/22 (13%) frente a 9/20 (45%) en el grupo de control; utilizando los resultados de American Shoulder and Elbow Surgeon (ASES) y Constant, se observó un mejor resultado funcional en el grupo de aloinjerto en comparación con el grupo de control. Se encontraron más reparaciones intactas en el grupo de GraftJacket® utilizando resonancia magnética y no se observaron eventos adversos atribuibles a la MD.
Lee et al.(24) mostraron, en un ensayo controlado aleatorizado, prospectivo y simple ciego con un seguimiento de 5,7 años, los resultados de 43 pacientes. El grupo de aloinjerto mostró una mejor puntuación de ASES y una tasa de rerrotura significativamente más baja (9,1% en el grupo de aloinjerto y 38,1% en el grupo de control). Concluyeron que, si la cobertura del área de inserción no estaba completamente cubierta después de la reparación del manguito rotador, la técnica con el parche de aloinjerto podría reducir la tasa de rerrotura.
Otro estudio comparativo prospectivo doble ciego de 35 pacientes con lesiones grandes o masivas del manguito rotador, con o sin aumento mediante injerto de matriz extracelular, realizado por Gilot et al.(25), encontró una diferencia significativa entre los grupos en términos de incidencia de rerroturas: 26% (4 rerroturas) en el grupo de control y 10% (2 rerroturas) en el grupo de injerto de matriz extracelular, además de una mejora en las puntuaciones de resultados para los pacientes. Sin embargo, dado que los pacientes no fueron aleatorizados, podría haber variación en la homogeneización de ambos grupos. Bond et al.(26) revisaron el resultado de 16 pacientes con roturas masivas del manguito rotador reparados con implante artroscópico de aloinjerto GraftJacket® y reportaron una tasa de fracaso del 19%, que es menor que el 26,6% registrado en el metaanálisis realizado por McElvany(2) y el 94% encontrado por Galatz(1) en un estudio de lesiones reparadas sin aumento de parche.
Esta técnica puede ser más efectiva para lesiones más grandes o para pacientes con mala calidad de tejido. Hong et al.(27) revisaron 24 pacientes y concluyeron que, en roturas del manguito rotador de tamaño moderado a grande en pacientes ancianos, el aumento con parches mejoró los resultados clínicos. La rerrotura no afectó negativamente los resultados clínicos. En este estudio, todos los pacientes mostraron una mejora significativa en las puntuaciones ASES, Constant-Murley y de la escala visual analógica (EVA) de dolor en la última evaluación. El valor promedio de satisfacción en la EVA fue 7,27/10. La tasa de rerrotura fue del 25% si el tipo Sugaya 3 se categoriza en el grupo de rerrotura; de lo contrario, del 16,7% si el tipo Sugaya 3 se categoriza en el grupo intacto. Independientemente de si Sugaya de tipo 3 está incluido en el grupo de rerrotura, no hubo diferencias significativas en las variables de resultados entre los grupos intactos y rerrotura durante el seguimiento.
Chalmers et al.(4), en su metaanálisis, demostraron que la RMR disminuye el tamaño del desgarro en comparación con el tratamiento no quirúrgico y puede, por lo tanto, interrumpir el curso natural de la enfermedad del manguito rotador. Por consiguiente, el futuro de la técnica de aumento con parches parece muy prometedor para mejorar las tasas de curación y los resultados cuando se utiliza para aumentar en la reparación de desgarros grandes y masivos del manguito rotador(12,28).
Steinhaus et al.(29) analizaron 24 estudios en un metaanálisis y publicaron mejoras clínicas y funcionales con la intervención quirúrgica para lesiones grandes y masivas del manguito rotador. Se encontró una tasa de rerrotura general del 25% para lesiones grandes y masivas, con tasas de rerrotura del 15, el 23 y el 44% para las RMR aumentadas con injertos sintéticos, aloinjertos y xenoinjertos, respectivamente. Hay que tener cuidado al interpretar estos resultados porque la mayoría de los artículos incluidos en el metaanálisis eran de nivel III y IV, con fechas de publicación desde 1986 hasta 2014, y solo el 15% de los casos incluidos fueron realizados artroscópicamente.
En una revisión sobre la aumentación del manguito rotador, Gillespie et al.(30) concluyeron que gran parte de la literatura sobre el aumento con injertos se basa en series de casos de menor nivel o estudios de cohortes, pero se necesita más investigación aleatorizada. Además, declararon que “los datos deben sopesarse contra los costes asociados al material del injerto, el tiempo quirúrgico adicional necesario para la implantación y el riesgo de inflamación, infección y degradación del injerto”. En consecuencia, los datos y resultados obtenidos en metaanálisis y revisiones sobre el aumento deben interpretarse teniendo en cuenta la amplia diversidad de técnicas quirúrgicas, injertos, anclajes y grupos de pacientes. La mayoría de estos estudios concluyen que se necesita investigación clínica(12,31).
Snyder et al.(32) analizaron la aumentación con aloinjerto de matriz dérmica humana acelular (AHDMA) en casos de cirugías de revisión del manguito rotador y han encontrado una tasa de curación superior al 80% en una serie de 13 pacientes. En sus conclusiones, sugieren que los esfuerzos para desarrollar un producto sintético con propiedades similares al AHDMA eventualmente tendrán éxito, pero hasta que esto ocurra, consideran que el AHDMA es la mejor opción. En otra revisión sobre mallas en lesiones del manguito rotador, Thangarajah et al.(33) concluyeron que la literatura hasta la fecha ha evaluado matrices, factores de crecimiento y algunos materiales biológicamente mejorados, aunque ninguno ha podido regenerar las propiedades mecánicas de una entesis normal.
Villatte et al.(34) intentaron determinar la tasa de rerrotura de auto- y aloinjertos en el tratamiento de roturas grandes o masivas del manguito rotador y encontraron que la tasa general de rerrotura fue del 23,6% con un seguimiento promedio de 18 meses. No hubo diferencia significativa entre los dos tipos de injertos, con tasas de rerrotura del 27,0% y del 21% para auto- y aloinjertos, respectivamente. Se reportaron mejoras similares en las puntuaciones funcionales en ambos grupos.
Snow et al.(35) encontraron resultados similares a los nuestros en su estudio con 40 pacientes. El tamaño promedio del desgarro fue de 3 cm en el grupo aumentado y de 2,4 cm en el grupo estándar. Se observó rerrotura en 4/18 (22%) pacientes en el grupo aumentado y en 5/18 (28%) en el grupo estándar. Los resultados funcionales mejoraron significativamente en ambos grupos, lo cual fue clínicamente significativo para todas las puntuaciones, sin diferencias entre los grupos. La tasa de rerrotura aumentó con el tamaño de la lesión.
Aunque hay riesgos asociados con el uso de aloinjerto, hasta la fecha no se han reportado complicaciones inmunogénicas. Tampoco se ha presentado ninguna infección durante la duración del estudio en ninguno de los dos grupos.
Nuestro estudio tiene varias limitaciones que deben destacarse. La aumentación en la RMR aumenta el tiempo en quirófano y expone al paciente a más tiempo bajo anestesia y mayor riesgo de infección. Con más anclajes y aloinjerto, los costes aumentan en comparación con la reparación simple. La técnica quirúrgica para la aumentación también es más difícil comparada con la reparación simple, por lo que las complicaciones derivadas de la técnica quirúrgica deben tenerse en cuenta cuando se realiza. La principal limitación de este estudio es el bajo número de pacientes. Otra limitación potencial fue el uso de resultados clínicos de solo 12 meses, aunque la mayoría de las rerroturas después de la RMR ocurrieron en el primer año después de la cirugía. La variación observada en los niveles de rerrotura en comparación con el cálculo inicial subraya la necesidad de estudios adicionales con un tamaño muestral mayor, diseñados específicamente para detectar diferencias de menor tamaño del efecto entre los tratamientos.
Conclusión
Nuestros resultados sugieren que el aumento con MDA en pacientes de alrededor de 60 años con roturas de tipo III del manguito rotador puede proporcionar resultados comparables a los del tratamiento estándar, en términos de puntuaciones UCLA y tasas de rerrotura. Este estudio sugiere un mínimo efecto de mejoría clínica con la técnica de aumento con MD. La presencia de rerroturas y la necesidad de reoperación destacan la importancia de hacer estudios con tamaños de muestra más grandes y un enfoque de resultados a largo plazo para confirmar o refutar esta hipótesis. No se observaron eventos adversos relacionados con la MD.