Introducción
Hoy en día, la toma decisiones clínico-terapéuticas suele basarse en la experiencia personal, así como en la evidencia científica disponible hasta el momento.
El manejo ideal de las lesiones sindesmales sigue siendo controvertido. Los estudios de alta calidad siguen siendo escasos y muchos de los existentes muestran resultados contradictorios. Estas discrepancias existen fundamentalmente debido a que los estudios previos presentan una inadecuada diferenciación(1) entre lesiones aisladas sin fracturas y asociadas a las mismas(2), lesiones estables e inestables(3), y agudas y crónicas(2). Actualmente, la correlación entre la severidad de la lesión ligamentosa y el grado de inestabilidad permanece aún poco clara.
Calidad de la reducción
La reducción anatómica de la sindesmosis es fundamental para mejorar los resultados y evitar la temida artrosis postraumática de tobillo. Desde los trabajos clásicos de Ramsey y Hamilton se sabe que un desplazamiento lateral del astrágalo de más de un milímetro disminuye la superficie de contacto tibioastragalina en un 42%, con el consiguiente aumento del pico de presiones. Dichos hallazgos han sido confirmados por estudios posteriores, como el publicado por Lloyd et al.(4) Aunque algunas investigaciones cuestionan la relevancia clínica de estos hallazgos, al menos encontramos un estudio prospectivo con un mínimo de 2 años de seguimiento (nivel II de evidencia) que correlaciona una mala reducción de la sindesmosis con peores resultados clínicos(5).
Sin adentrarnos en los difíciles aspectos del diagnóstico de la inestabilidad de la sindesmosis, ya tratados en otros capítulos de la monografía, en los últimos años se han publicado diversos trabajos que encuentran un alto porcentaje de malas reducciones de la sindesmosis en el postoperatorio inmediato, de un 24 a un 50% según las series.
Tradicionalmente, se ha definido una mala reducción como un ensanchamiento del espacio tibioperoneo en la fluoroscopia, aunque sería más preciso definirla como una alteración de la rotación, diástasis o de la traslación de más de un milímetro. Recientes investigaciones sugieren la necesidad de realizar estudios tomográficos intraoperatorios o en el postoperatorio inmediato, ya que los estudios mediante escopia han demostrado una gran limitación del control de la reducción(6).
Aunque se ha generalizado el uso de la artroscopia para el diagnóstico de la inestabilidad en las lesiones sindesmales, existen muy pocas publicaciones donde se evalúe su papel para el control de la reducción. La artroscopia aporta un buen control de la reducción en el plano sagital, pero solo un 50% de fiabilidad en la rotación y apenas un 17% del control de la reducción anatómica(7).
Métodos de reducción
Existe gran controversia en la bibliografía en relación con diversos aspectos de la reducción de la sindesmosis. Habitualmente, utilizamos una pinza de hueso para la reducción de la sindesmosis. La colocación de la pinza de reducción y la fuerza aplicada parecen críticas para obtener una buena reducción, aunque no existe ningún estudio prospectivo que lo avale. La posición ideal de la pinza de hueso se sitúa al nivel de la sindesmosis, desde la cresta maleolar externa al punto medio de la anchura de la tibia(8).
Otro aspecto a tener en cuenta es la influencia de la posición del pie en el momento de la reducción. Los estudios publicados a este respecto tampoco pueden ofrecernos una gran evidencia. Tornetta et al.(9) no aprecian una pérdida de movilidad del tobillo aunque la fijación se realice con el tobillo en flexión plantar. Sin embargo, trabajos más recientes(10) recomiendan la colocación del tobillo en dorsiflexión en el momento de la fijación de la sindesmosis.
Cuando la lesión sindesmal se asocia a fracturas del tobillo debemos comprobar la estabilidad de la sindesmosis tras la fijación de las fracturas. Tradicionalmente, se ha usado el test del gancho, que parece ser más sensible que el test de rotación externa(11), aunque ambos test tienen una baja sensibilidad en la detección de las lesiones inestables.
Lesiones aisladas
En el planteamiento terapéutico de las lesiones agudas aisladas, es fundamental diferenciar las lesiones estables e inestables(12), pero las clasificaciones publicadas hasta el momento(1,2) son insuficientes en cuanto a esta distinción. Sin embargo, con un correcto diagnóstico la función suele ser de buena a excelente(2,13).
En las lesiones sindesmales aisladas de tipo 1, sin diástasis tibioperonea, la mayoría de los autores están de acuerdo en que prefieren un tratamiento conservador, encontrando buenos resultados(1,2).
La controversia se encuentra en el manejo de las lesiones de grado 2. Según algunos autores, precisan tratamiento quirúrgico(3), mientras que otros(14) diferencian a su vez entre lesiones estables o inestables, pudiendo considerarse en las estables el tratamiento conservador(1,15).
Existen diferentes trabajos que demuestran que en aquellos casos que presentan rotura del ligamento tibiofibular anteroinferior (LTFAI) –asociada o no a rotura del ligamento interóseo (LIO)–, mientras los ligamentos tibiofibular posteroinferior (LTFPI) y deltoideo estén íntegros, la lesión es estable y se puede tratar de forma conservadora(1,12,13,16).
En esta línea, Calder et al. desarrollaron un algoritmo de tratamiento basado en la estabilidad de las lesiones. En su estudio prospectivo en deportistas, concluyeron que la combinación de lesión en los ligamentos LTFAI y deltoideo es altamente sugestiva de lesión inestable y, por consiguiente, subsidiaria de tratamiento quirúrgico. Los pacientes que solamente presentaban afectación del LTFAI presentaban lesiones estables, refiriendo buenos resultados con tratamiento conservador(15).
A pesar de esto, hay pacientes que solo presentan inestabilidad dinámica; estos pueden obtener buenos resultados sin tratamiento quirúrgico si se inmoviliza de manera correcta(2).
Tratamiento conservador
En cuanto a los resultados clínicos tras el tratamiento conservador, hay pocos datos en la literatura. En la revisión de Van Dijk et al., que incluye 6 estudios en pacientes deportistas, 143 pacientes recibieron tratamiento conservador con un 68% de complicaciones (rigidez, recidiva, dolor durante la actividad deportiva, inestabilidad crónica)(12). A pesar de estos datos, refieren un resultado funcional de bueno a excelente.
Aunque en los esguinces laterales sea aconsejable la movilización precoz, en el caso de las lesiones sindesmales puede ser beneficioso un periodo de inmovilización(17). Según Nussbaum, la carga precoz durante la fase inicial inflamatoria puede sobrecargar la sindesmosis, aumentar el tiempo de recuperación y contribuir a la aparición de osificaciones heterotópicas(13).
Aunque se han descrito varios protocolos rehabilitadores en la literatura, no se ha desarrollado uno que se aplique de manera estandarizada, puesto que no existe consenso sobre los plazos exactos que hay que aplicar; la descarga varía entre 1 y 3 semanas, y la inmovilización entre 4 y 6 semanas(1,2,12).
Papel de la artroscopia
En un intento de mejorar la identificación y clasificación de las lesión sindesmales, el uso de la artroscopia se muestra como una herramienta muy útil, por su poder diagnóstico y terapéutico en un mismo acto. Aporta una visión directa de los ligamentos tibioperoneos y permite valorar el desplazamiento multiplanar en las lesiones sindesmales. Esto es importante, dado que la inestabilidad en el plano sagital y transverso (valorable mediante artroscopia) es más precoz y fiable para el diagnóstico que la inestabilidad en el plano coronal (valorable en radiología simple)(2,15,18).
Aunque las lesiones sindesmales se puedan identificar mediante pruebas radiológicas y resonancia magnética (RM), la artroscopia es más fiable y ha mostrado mayor sensibilidad en la detección de las mismas(15,18,19). En esta línea, Lui et al., en un estudio en 53 pacientes con clínica de inestabilidad pero sin evidencia radiológica de diástasis tibioperonea, refieren que la artroscopia detecta más lesiones sindesmales que las radiografías bajo estrés, un 66 frente un 30,2%, respectivamente(18). Takao et al. corroboran estos resultados, aunque también refieren que la RM presenta falsos positivos frente a la artroscopia(19). Por esto, ante la sospecha clínica de posible lesión sindesmal inestable sin alteraciones radiológicas, recomiendan una exploración artroscópica(15,16). Además, diversos estudios refieren que el desbridamiento artroscópico de restos ligamentosos intraarticulares ha probado facilitar la reducción, con buenos resultados(14,18,20).
Actualmente, falta evidencia científica que permita validar criterios unificados para el diagnóstico. Estudios previos usan un rango de 2-4 mm de diástasis (en general, la medida de un terminal artroscópico) como corte para el diagnóstico(15,21); Schrairer et al. describen una maniobra, el arthroscopic drive through sign, para valorar si existe inestabilidad persistente tras la fijación de la fractura de peroné distal(21).
Otro factor a tener en cuenta de la técnica artroscópica es que permite, en el mismo acto, determinar la presencia de lesiones asociadas, como lesiones osteocondrales, de cuerpos libres o tejidos interpuestos que puedan provocar un pinzamiento y que tienen relevancia de cara al pronóstico(1,2).
En el dolor crónico de tobillo, tras fracturas del mismo o lesiones sindesmales, se ha demostrado mejorar notablemente la función tras el desbridamiento artroscópico de tejido fibrocicatricial(22).
Las posibles desventajas mencionadas en la literatura son el aumento del tiempo quirúrgico, la tumefacción de las partes blandas y, según algunos autores, el sobrediagnóstico en pacientes sin lesiones relevantes(1,2).
Métodos de fijación
Si nos centramos en cuál sería la manera óptima para estabilizar y fijar la sindesmosis, no existe consenso al respecto en la literatura. Si ha habido un método considerado tradicionalmente como patrón oro, ese es la fijación transindesmal con tornillos.
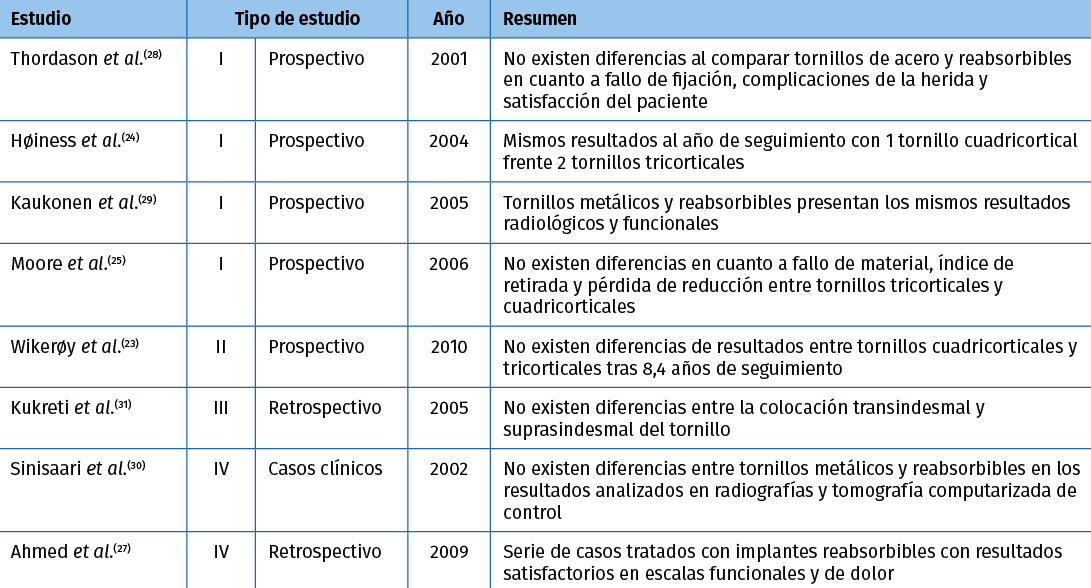
Bajo esta premisa, diversos trabajos han analizado diferentes opciones técnicas para definir el método ideal. No obstante, no se han encontrado diferencias significativas en cuanto al número de tornillos implantados (tornillo único de 4,5 mm o doble tornillo de 3,5 mm)(23,24), tricorticales o cuadricorticales(25,26), metálicos o reabsorbibles(27,28,29,30). Tampoco existen diferencias en cuanto a la disposición sindesmal o suprasindesmal(31). Sin embargo, estudios biomecánicos refieren que, para la estabilización de lesiones sindesmales en fracturas de Maisonneuve, la placa con tornillos de 2 orificios presenta mayor estabilidad a la torsión que un único tornillo cuadricortical de 4,5 mm(32)(Tabla 1).
Tabla 1. Fijación sindesmal con tornillos
Clásicamente, se ha considerado que los tornillos transindesmales bloquean la movilidad fisiológica de la articulación y que por este motivo deben ser retirados(33). Contrariamente a esta idea, diversos trabajos sostienen no encontrar diferencias en los resultados obtenidos entre pacientes que habían sido sometidos a la retirada rutinaria de los tornillos y aquellos en los que se habían conservado(25,34,35), evitando además los eventuales riesgos derivados de dicha cirugía y que en algunas series llegan a alcanzan cifras cercanas al 20%(36).
Según el estudio de Jordan et al., si se opta por la retirada del material, esta no debería realizarse antes de las 8-10 semanas, para permitir un adecuada cicatrización de los ligamentos sindesmales(37).
Actualmente, la controversia sobre la retirada del material sigue activa. Si tenemos en cuenta los trabajos desarrollados en los últimos años en los que se emplean las imágenes de tomografía computarizada (TC) para el control posquirúrgico, las tasas de mala reducción pueden alcanzar cifras del 24-50% según las series(38). Hasta un 71-90% de estos casos presentan reducción espontánea tras la retirada del tornillo transindesmal(38,39).
Si además revisamos los efectos de la retirada de los tornillos, encontramos resultados contradictorios, especialmente en cuanto a la pérdida de reducción en los controles radiológicos, que van desde la no variación(40) a la pérdida significativa de congruencia articular(37).
En función de estos datos, todos ellos contradictorios, la idoneidad de la retirada de los tornillos transindesmales continúa siendo una incógnita, pero podría ser una opción adecuada, especialmente en aquellos casos en los que se documenta una mala reducción articular y/o se acompañan de mala evolución clínica.
Ante esta disyuntiva, los métodos de fijación dinámica se han presentado como alternativa a los tornillos transindesmales, con los beneficios teóricos de facilitar cierta movilidad articular permitiendo una autorreducción y evitando la necesidad de retirada de los implantes.
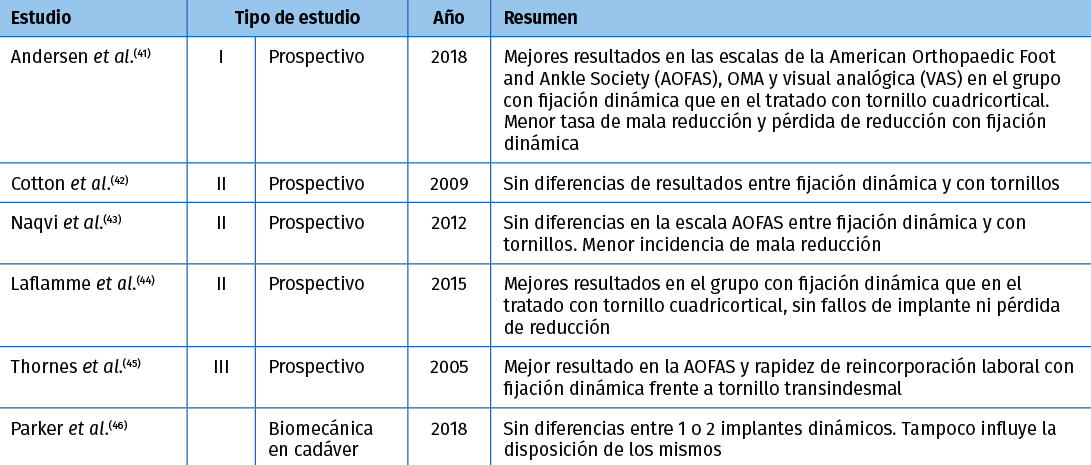
Trabajos realizados en los últimos años que analizan los resultados de métodos de fijación dinámica frente a los tradicionales tornillos transindesmales reflejan leve superioridad con menor porcentaje de casos de mala reducción posquirúrgica. Asimismo, la tasa de reintervención y de pérdida de reducción es menor en el grupo de fijación dinámica, especialmente si el en grupo de pacientes sometidos a fijación con tornillo transindesmal se procede a la retirada sistemática del mismo (Tabla 2)(41,42,43,44,45,46).
Tabla 2. Fijación sindesmal con sistemas dinámicos
En relación con la fijación dinámica, recientes estudios biomecánicos en cadáver que analizan diferentes opciones técnicas en cuanto al número y la disposición de los implantes no han evidenciado diferencias significativas, por lo que la colocación de un segundo dispositivo sería electiva y, aunque proporcionaría mayor seguridad en cuanto a la fiabilidad de la fijación ante la eventual pérdida de uno de ellos, podría obviarse en aquellos casos en los que las lesiones asociadas en peroné distal dificulten la colocación de un segundo implante(46).
En cuanto al factor económico, los costes derivados de una segunda cirugía de retirada de material implantado equilibrarían en teoría el mayor costo inicial de los dispositivos de fijación dinámica.
Abordaje anatómico y maléolo posterior
Una alternativa a este manejo que podríamos denominar convencional es el llamado abordaje anatómico, basado en el concepto del anillo y de la estabilización de la sindesmosis a través de la reparación anatómica. Se basa en la síntesis de las fracturas de los maléolos lateral, medial y posterior, y de las fracturas de Chaput y Wagstaffe, seguida de la reparación y/o reinserción de los ligamentos deltoideo y tibiofibulares. Según este concepto, la fijación transindesmal ya no sería la primera línea de fijación, sino que esta se reservaría para los casos de inestabilidad residual tras la estabilización anatómica.
Por este motivo, ha variado el clásico abordaje del maléolo posterior y su papel estabilizador. La evidencia de los últimos trabajos tanto prospectivos como biomecánicos en cadáver orienta a que la fijación del maléolo no solo restaura la congruencia articular, también la tensión del LTFPI, proporcionando la misma o superior estabilidad sindesmal que la fijación con tornillos transindesmales, lo que permite en la mayoría de los casos obviar su utilización(47,48). En este momento, ninguna evidencia científica apoya la clásica creencia de que únicamente haya que fijar los fragmentos de más del 20% de la superficie articular.
Acorde con este planteamiento de abordaje anatómico, hay autores que defienden la reparación ligamentosa directa con el supuesto beneficio de evitar la descarga prolongada (ante el riesgo de rotura del material), la comorbilidad por segundas intervenciones y las tasas de mala reducción sindesmal obtenidas con las técnicas indirectas(49,50).
En los últimos años se han realizado estudios comparando distintas técnicas de reparación ligamentosa con la fijación con un tornillo transindesmal en pacientes con fracturas de tobillo. En estos trabajos se ha encontrado que la reparación ligamentosa directa ofrece resultados comparables o incluso superiores (Tabla 3).
Tabla 3. Reparación ligamentosa anatómica en inestabilidad sindesmal
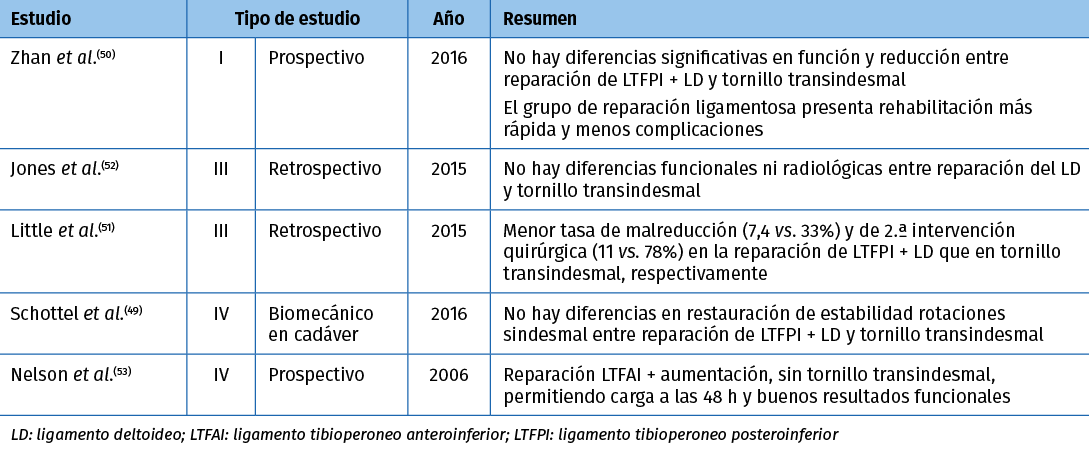
Estudios biomecánicos en cadáver demuestran que la reparación conjunta de los ligamentos LTFPI y deltoideo restaura de manera equivalente la estabilidad rotacional sindesmal, por lo que concluyen que la reconstrucción de estos ligamentos puede ser una buena alternativa(49). Esto concuerda con los resultados obtenidos por Little et al. que, en su estudio retrospectivo, documentan una menor tasa de mala reducción posquirúrgica en el control con TC (33 vs. 7,4%) y menor tasa de reintervenciones (11 vs. 78%)(51).
Zhan et al. muestran en su estudio prospectivo aleatorizado que la reparación con aumentación del LTFAI presenta resultados funcionales similares, pero con una rehabilitación más rápida y menor índice de complicaciones. Refieren que su técnica aporta estabilidad sindesmal dinámica inmediatamente tras la cirugía(50).
Jones et al. solo realizan una reparación del ligamento deltoideo, con resultados funcionales y radiológicos comparables(52).
Nelson et al. presentan una serie de casos con reparación aislada del LTFAI con aumentación con tendón o sutura, permitiendo la carga parcial a las 48 horas de la cirugía. Muestran buenos resultados, habiendo retornado todos a su actividad previa a los 3 meses(53).
En los casos de lesión asociada de ligamento deltoideo, algunos autores recomiendan siempre su reparación, ya que conlleva una mejoría de la reducción y una disminución de la inestabilidad en el plano sagital(1). Otros, sin embargo, solo aconsejan reparar el ligamento deltoideo en caso de sospecha de interposición que impida la correcta reducción(16).
Conclusiones
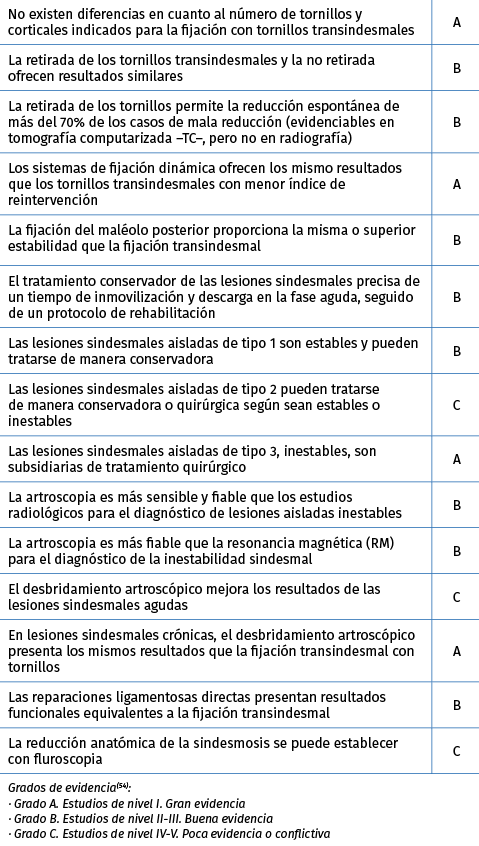
A pesar del gran número de investigaciones que se han llevado a cabo en relación con la sindesmosis, muchas cuestiones permanecen sin respuesta. Es preciso avanzar en el campo del diagnóstico, la calidad de la reducción y el tratamiento. Es preciso establecer hasta qué punto se puede permitir un déficit de reducción y cómo influye en los resultados. En la Tabla 4 aportamos varias recomendaciones.
Tabla 4. Recomendaciones