Introducción
Las fracturas de pilón tibial son, generalmente, el resultado de traumatismos de alta energía, a diferencia de las fracturas de tobillo que se producen de forma habitual por mecanismos indirectos. Las fracturas afectan a una zona conocida como el cuadrado epifisario en la zona de la tibia distal y no hacen referencia solo a la afectación articular como se ha propuesto en el pasado.
Su manejo proporciona numerosos desafíos para el cirujano ortopédico, incluyendo la obtención de una reducción anatómica de la superficie articular, una fijación estable que permita una movilización precoz y el tratamiento de las lesiones asociadas de los tejidos blandos.
Se trata de fracturas complejas con numerosas formas de transición y secuelas potencialmente graves (hasta un 30% termina en artrodesis según diversos estudios). Aquellos que sufren fracturas graves no volverán a su nivel deportivo previo y el 30% cambiará de empleo o sufrirá algún tipo de incapacidad(1).
Epidemiología
Constituyen entre el 5 y el 10% de las fracturas de tibia; de ellas, entre el 10 y el 25% son fracturas abiertas y un 75% de las fracturas graves presentan fractura del peroné asociada.
Mecanismo de producción
• Fracturas de alta energía: son las que se producen habitualmente por precipitaciones o por accidentes de tráfico.
En este tipo de fracturas la energía del traumatismo se transfiere a los tejidos blandos de manera directa, por lo que, teniendo en cuenta que a nivel de esta zona de la tibia no hay cobertura muscular, las lesiones de la piel y el tejido celular subcutáneo van a marcar los tiempos del tratamiento y sus posibles complicaciones.
Como veremos más adelante, hay un porcentaje elevado de fracturas abiertas e, incluso en aquellas que no lo son, las lesiones de las partes blandas las convierten en “potencialmente abiertas”.
• Fracturas de baja energía: son fracturas por mecanismo rotatorio, en las que la energía traumática se agota pronto. En el pasado eran típicas de los esquiadores cuando no existían las fijaciones de las botas a los esquís como las conocemos actualmente y daban lugar a fracturas de trazo espiroideo y con menor afectación de partes blandas.
Clasificación
Los dos sistemas de clasificación principales son los de Rüedi y Allgöwer(2) y la clasificación de la AO.
Rüedi y Allgöwer describen 3 grupos, específicos para fracturas de pilón tibial, con base en el tamaño y el desplazamiento de fragmentos articulares:
• Tipo I: fracturas no desplazadas intraarticulares sin pérdida de la congruencia articular.
• Tipo II: representa las fracturas desplazadas con pérdida de la congruencia articular.
• Tipo III: representa las fracturas desplazadas muy conminutas con impactación distal de la tibia.
El grupo AO/OTA utiliza un sistema alfanumérico para describir todas las fracturas. El primer número representa el hueso: en este caso, la tibia es el “4”; el segundo representa el segmento de hueso, que en este caso es “3” para la zona distal. Siguiendo esto, “A” representa las fracturas extraarticulares a 5 cm de la articulación del tobillo y son fracturas metafisarias y completas. Las de tipo “B” representan las lesiones articulares parciales (fracturas-separación B1, fracturas separación-depresión B2 y fracturas por compresión B3). El tipo “C” hace referencia a lesiones articulares completas, donde no hay continuidad directa entre la diáfisis y el segmento articular. El tipo C representa la mayor parte de las fracturas de pilón de alta energía. Los números finales en esta clasificación representan los subgrupos de cada tipo y se refieren al grado de conminución del componente articular y la metáfisis; por lo tanto, las fracturas de pilón tibial más complejas son las 43-C3, es decir: fracturas articulares completas con conminución del foco.
Por último, la clasificación de Tscherne(3) descrita en 1984 hace referencia a la afectación de las partes blandas y va desde el grado 0 (sin afectación de partes blandas) al grado III, que implicaría una gran afectación de partes blandas con lesión muscular, síndrome compartimental y daño vascular establecido.
La valoración de las partes blandas debe realizarse desde el inicio del proceso y continuar de manera evolutiva. La evolución de estas lesiones marcará el tipo de tratamiento a seguir y los tiempos para realizarlo. La realización de fotografías que documenten la evolución y su inclusión en la historia informática del paciente permiten hacernos una idea evolutiva clara del proceso.
Pruebas de imagen
Radiografías
Se deben realizar radiografías (Rx) anteroposteriores (AP) y laterales (L) de la tibia que incluyan la rodilla en el plano AP (para descartar lesiones en la articulación tibioperonea proximal) y en la proyección L debe incluir el pie para descartar lesiones asociadas, sobre todo a nivel del calcáneo. Con estas proyecciones podremos clasificar las fracturas según la AO y establecer un pronóstico inicial.
Si se ha colocado una tracción transcalcánea como parte del tratamiento inicial, se debe realizar Rx con la tracción que nos darán una idea sobre la posibilidad de reducción de la fractura. Si la fractura se reduce con la tracción, las posibilidades de obtener una reducción anatómica con una cirugía serán mayores. La tracción es sencilla de colocar en urgencias, pero hay que tener en cuenta que no estabiliza por completo la fractura. Además, al realizar una tomografía computarizada (TC) habrá que retirar la tracción para introducir al paciente y tampoco permite movilizarlo durante las curas.
Por todo ello, siempre que sea posible, intentaremos colocar un fijador externo (preferiblemente transarticular) que nos permita el manejo del paciente, mantener la longitud del miembro y la reducción de la fractura.
Estudio tomográfico: tomografía computarizada
Nos va a permitir una mejor valoración del número de fragmentos y su posición, así como de la complejidad de la fractura.
Aunque no se trata de un estudio urgente, sí se debe realizar una vez estabilizada inicialmente la fractura con un fijador externo o una tracción, ya que nos permite una adecuada planificación quirúrgica. Especialmente útiles son las reconstrucciones 3D, que nos dan una idea espacial de la colocación de los fragmentos y de las mejores vías de abordaje de cara a la cirugía y a la colocación de los posibles implantes.
Tratamiento
El tratamiento inicial en urgencias debe comenzar con la estabilización del paciente, especialmente si se trata de un paciente politraumatizado con la posibilidad de cursar con un shock traumático; en este punto, canalizar vías intravenosas (i.v.) adecuadas, la toma de constantes y una analgesia adecuada son medidas iniciales indispensables.
Tratamiento quirúrgico
El tratamiento actual de las fracturas de pilón tibial comienza con el trabajo publicado por Rüedi y Allgöwer en 1969(2). En dicho trabajo exponían los principios de la reducción abierta y fijación interna (RAFI) con placas como tratamiento inicial y definitivo de las fracturas de pilón tibial; 10 años después publicaron sus resultados(4) y comunicaban un porcentaje de buenos resultados por encima del 75%, probablemente porque muchas de esas fracturas eran fracturas de baja energía, ya que ambos trabajaban junto a una estación de esquí.
Sin embargo, cuando otros autores, animados por sus resultados (McFerran, Pierce(5) y Borne), comenzaron a realizar estas técnicas, se encontraron con un alto porcentaje de malos resultados que incluían infecciones, problemas cutáneos y necrosis de tejidos blandos y pseudoartrosis. En 1986, Ovadia y Beals(6) revisaron 41 fracturas de pilón tibial, la mayoría por traumatismos de alta energía, con resultados buenos solo en el 38% tras la RAFI (es decir, malos resultados).
Esto llevó a la búsqueda de soluciones como los fijadores externos, que obtienen peores reducciones articulares pero obviaban las complicaciones de la cirugía abierta con placas. Tornetta et al.(7) propusieron un tratamiento alternativo por medio de fijación interna por abordajes limitados asociada con fijación externa de la tibia, obteniendo un 69% de buenos a excelentes resultados sin las complicaciones relacionadas con los tejidos blandos.
Todo ello nos lleva a la cirugía en 2 tiempos: en el primer tiempo se coloca un fijador transarticular y, a las 2 semanas, si las partes blandas lo permiten, la placa definitiva. Esto es conocido como tratamiento secuencial y forma parte del protocolo de actuación de la mayoría de los cirujanos que intervienen este tipo de fracturas en el marco de una estrategia de control de daños, sobre todo a nivel de las partes blandas.
Patterson y Cole(8) describieron por primera vez el tratamiento en 2 etapas de las lesiones de pilón con el tratamiento definitivo llevado a cabo a los 10-14 días después de la fijación externa y con todos los pacientes con reducción abierta formal y fijación interna. Sirkin et al.(9) popularizaron este protocolo en 2 publicaciones posteriores que indican que la técnica era un éxito tanto en fracturas cerradas como abiertas.
La búsqueda de una estabilización del foco de fractura mediante técnicas de mínima incisión (MIPO)(10) y apoyadas en artroscopia se ha popularizado en los últimos años, intentando evitar los abordajes clásicos y sus complicaciones.
Papel de la artroscopia en las fracturas de pilón
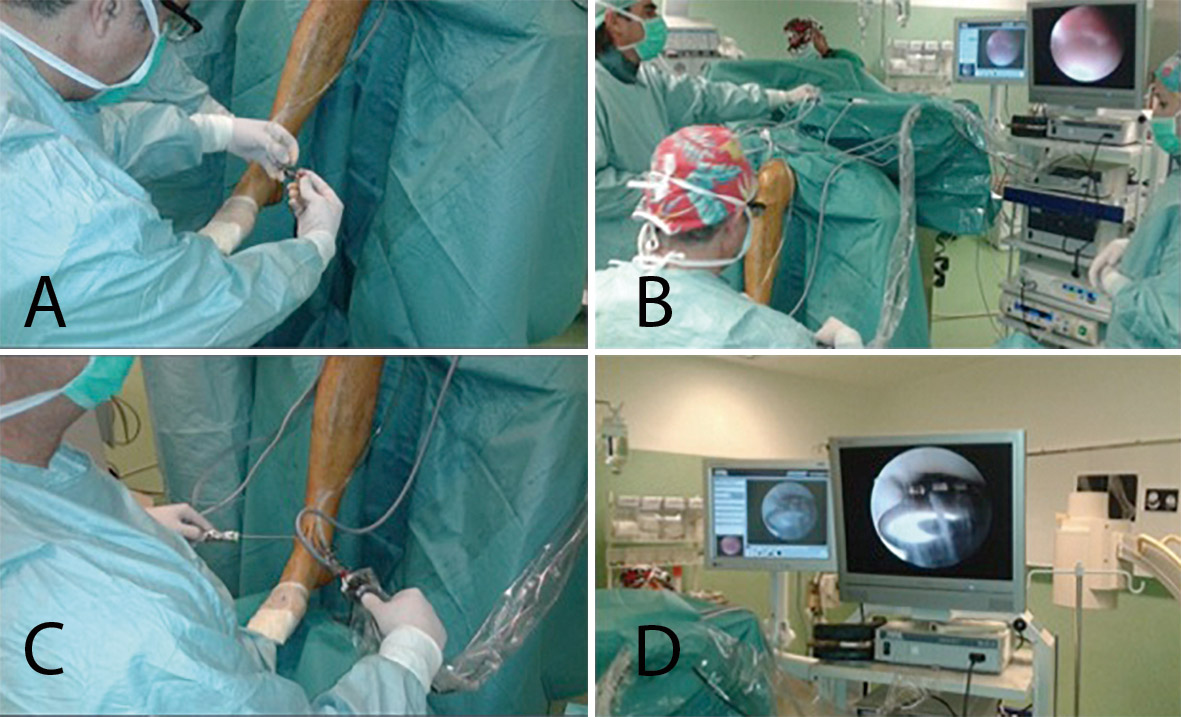
La artroscopia comenzó a utilizarse para asistir/controlar la reducción de las fracturas de meseta tibial, ya que la rodilla es la articulación en la que comenzó la artroscopia (Figura 1).
A raíz del artículo de Caspari(11), comenzamos a utilizar la artroscopia en nuestro medio en las fracturas de meseta tibial Schatzker de tipo II, en las que realizábamos la elevación del fragmento hundido mediante el uso de impactores desde la zona diafisometafisaria de la tibia, relleno del defecto con cemento biocompatible y fijación con tornillos canulados con arandela. Publicamos nuestra experiencia en los Cuadernos de Artroscopia en 1998(12)(Figuras 2 y 3).
Figura 1. Visión del cirujano de la reducción articular en una fractura de meseta tibial.
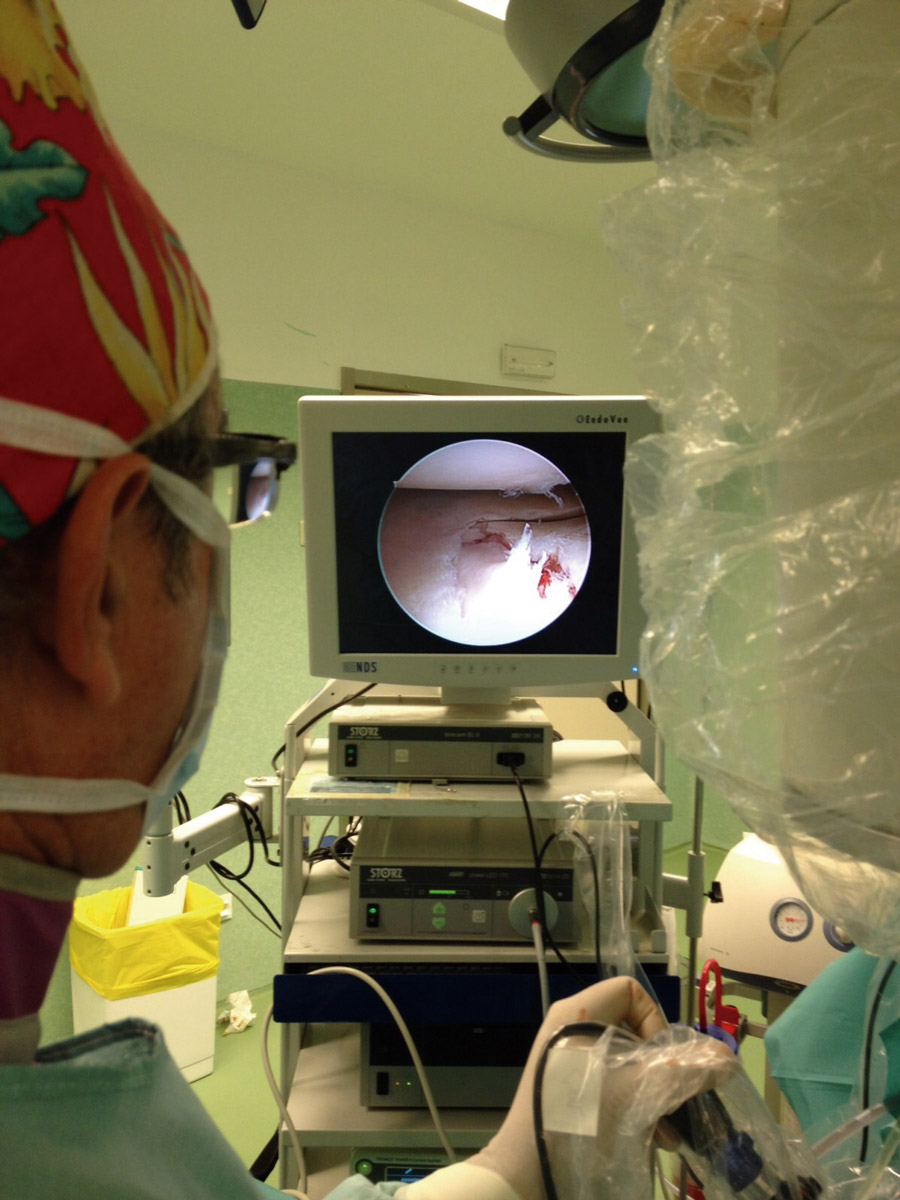
Figura 2. Técnica quirúrgica en fracturas de meseta tibial asistidas por artroscopia: elevación del fragmento hundido mediante impactor.
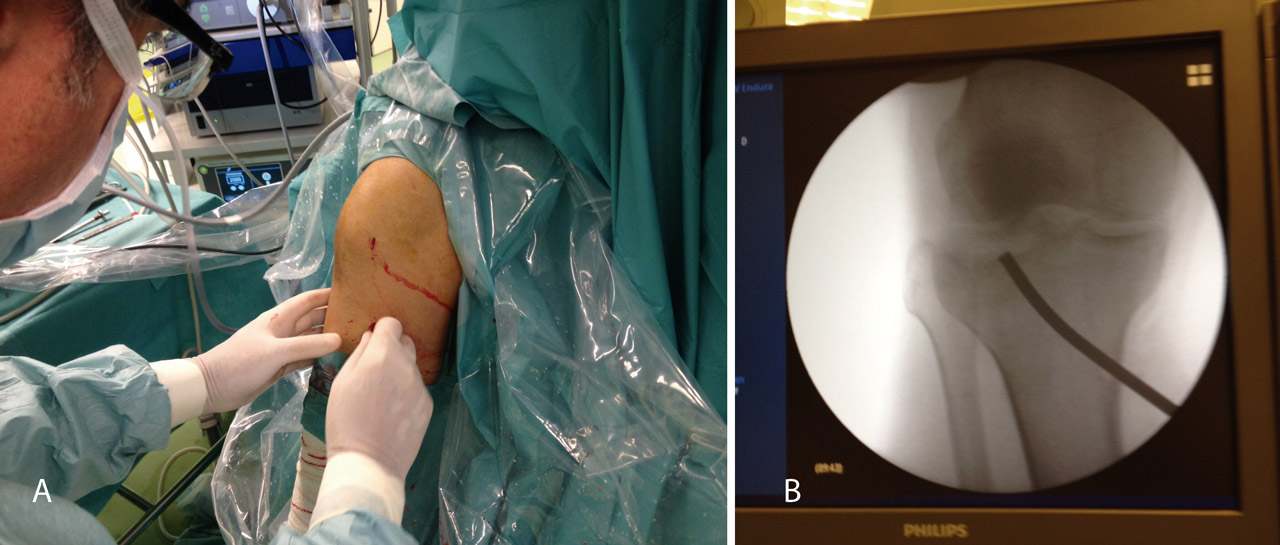
Figura 3. Técnica quirúrgica en fracturas de meseta tibial asistidas por artroscopia: relleno con cemento biocompatible y fijación con tornillos canulados de esponjosa.
A partir de ese momento, comenzamos a trasladar nuestra experiencia a otras articulaciones: el tobillo en el tratamiento de las fracturas de pilón tibial, la subastragalina para el tratamiento artroscópico de las fracturas del calcáneo y en la muñeca en el tratamiento de las fracturas de la extremidad distal del radio.
La pregunta que se hace todo cirujano es si de verdad sirve para algo el uso de la artroscopia en las fracturas y si mejora los resultados de la cirugía abierta. Hay pocos artículos que comparen los resultados de la cirugía abierta de las fracturas del pilón tibial con la cirugía asistida por artroscopia. Dos de los más significativos, Fowble(13) y Ohdera(14), encuentran menor morbilidad y tiempo de ingreso hospitalario en los pacientes en los que se usó la artroscopia con respecto a la cirugía abierta.
Una de las principales ventajas para Atesok(15) de la artroscopia en el tratamiento de las fracturas articulares es la superior visualización de la reducción articular y la detección y el tratamiento de lesiones asociadas de las partes blandas y del cartílago articular. Varios artículos (Leontaritis(16) en 2009, Ono(17) en 2004 y Thordason DB(18) en 2001) destacan el aumento del número de lesiones ligamentarias y condrales asociadas a los traumatismos de tobillo a medida que aumenta la gravedad de los mismos, lesiones que no podremos detectar si realizamos una cirugía abierta convencional.
La artroscopia se ha usado en combinación con diferentes técnicas en el tratamiento de las fracturas de pilón tibial. Kim(19) la usaba para valorar la reducción de las fracturas de pilón en fracturas grados I, II y III de la clasificación de Rüedi y Allgöwer: 21 pacientes con fractura de pilón, 2 de tipo I, 14 de tipo II y 5 de tipo III. Realizaba la reducción y colocación de un fijador de tipo Ilizárov a tobillo y pie, y realizaba un control radioscópico. Si la reducción era dudosa, se realizaba artroscopia y en los de tipo III realizaba además una cirugía miniopen para estabilizar la epífisis. Los resultados tras un seguimiento medio de 37 meses eran: 15 buenos, 4 regulares y 2 malos.
Sin embargo, otros autores que han usado la artroscopia en combinación con fijadores de aro no encuentran diferencia en los resultados. El Mowafi(20) realiza un estudio comparativo de 23 pacientes en 2 grupos: en el grupo A colocaba un fijador de tipo Ilizárov y realizaba artroscopia, y en el grupo B solo colocaba el fijador de tipo Ilizárov. Es un estudio de nivel 2 y, al aplicar la escala de la American Orthopaedic Foot and Ankle Society (AOFAS), no encuentra diferencias estadísticas significativas en el uso de la artroscopia entre ambos grupos.
Los primeros trabajos acerca del uso de la artroscopia para asistir la osteosíntesis con tornillos en las fracturas de pilón tibial datan de 2003. Kralinger(21) realiza la primera descripción de una fractura de tipo C3 tratada mediante artroscopia y tornillos percutáneos. Posteriormente, Leonard(22) publica una serie de 32 casos de fracturas C3 y C2 asistidas por artroscopia para confirmar la reducción obtenida mediante radioscopia.
Por último, se ha descrito el uso de la artroscopia en fracturas de tipo C para reducir la fractura colocando tornillos y, posteriormente, colocar placas para terminar de fijar la fractura, como describe Hammond(23): realiza en primer lugar la fijación del peroné para obtener una reducción indirecta del tubérculo de Volkman; a continuación, realiza la reducción articular bajo control artroscópico y la fijación con tornillos bajo control radioscópico; y, una vez reducida y sintetizada la epífisis, coloca la placa (o placas) en la tibia.
Las principales indicaciones de la artroscopia en las fracturas de pilón tibial en nuestro medio son:
• Las fracturas de tipo B2: las fracturas-depresión (split-fractures) donde, con la ayuda de impactores, podemos reducir los fragmentos y fijarlos con tornillos canulados con técnica percutánea de manera similar a como lo realizan Poyanli(24) y Lonjon(25), aunque nosotros no utilizamos una guía de ligamento cruzado anterior para la localización del fragmento hundido y la realización del túnel óseo.
• También podemos utilizarla en fracturas C1 en las que tengamos un fragmento principal reductible que podamos fijar con uno o varios tornillos y terminar de fijar la fractura con una placa, bien por cirugía abierta o por abordaje mínimamente invasivo (MIPO).
• Por último, en las fracturas espiroideas de tibia irradiadas al pilón tibial, realizamos la reducción por medios externos (pinzas de cóndilo o similares), controlando la reducción por artroscopia y radioscopia, y fijando la fractura con tornillos canulados por técnica percutánea.
Técnica quirúrgica
La técnica dependerá del tipo de fractura en la clasificación AO, del estado de las partes blandas (ausencia de flictenas y heridas abiertas, y signo del pliegue) y de un estudio detenido de las pruebas complementarias (Rx y TC) que nos marcarán la estrategia a seguir: dónde colocar los tornillos y/o las placas necesarias para la fijación de la fractura.
En líneas generales, el paciente es colocado en la mesa de quirófano en decúbito supino sometido a anestesia raquídea, que puede incluir la colocación de un catéter epidural para administrar analgesia postoperatoria, profilaxis antibiótica mediante 2 g de cefazolina i.v. e isquemia en la raíz del miembro, así como profilaxis con heparina de bajo peso molecular 6 horas después de la cirugía.
Utilizamos el mismo artroscopio (lente de 4,5 mm) que para la rodilla y el mismo instrumental: sinoviotomos motorizados, cucharillas, vaporizador y todo el material que sea preciso para una adecuada preparación, visualización y reducción del foco de fractura.
Hay que reseñar que el tratamiento de estas fracturas solo está al alcance de cirujanos experimentados que sepan transformar una artroscopia en una cirugía abierta, combinarla con una placa MIPO o colocar un fijador externo si fuera necesario, por lo que antes de aventurarse en este tipo de tratamientos, es preciso un conocimiento profundo de todas las técnicas descritas y un estudio anatómico detallado de cada fractura a través de las técnicas de imagen, procurando tener a mano en el quirófano las Rx y los cortes de TC más representativos.
Vamos a describir el procedimiento técnico sobre 3 situaciones distintas:
1. Una fractura B2, fractura-depresión (split fracture) donde colocaremos al paciente con la pierna en flexión en una posición similar a la de una artroscopia de rodilla, lo que nos facilita la colocación del impactor y la percusión del fragmento, mientras controlamos por artroscopia y radioscopia la reducción del mismo.
Comenzamos realizando el tiempo artroscópico por los portales habituales de la artroscopia de tobillo (anterointerno y anteroexterno), aunque hay que tener en cuenta que la posición de los fragmentos óseos puede modificar la altura de los mismos. En primer lugar, realizamos limpieza y desbridamiento articular del hemartros fracturario hasta distinguir el trazo de fractura.
Nos colocamos sentados frente al miembro lesionado, elevando la mesa quirúrgica con la pantalla de la torre de artroscopia frente a nosotros. Tras realizar los portales de artroscopia, procedemos a un lavado exhaustivo de la articulación dejando introducir el suero de la bolsa de artroscopia (no utilizamos bomba de presión) hasta que dejen de salir restos de hematoma por el aspirador de artroscopia. A continuación, introducimos el sinoviotomo y resecamos el hemartros fracturario hasta que identifiquemos los fragmentos del foco de fractura (Figuras 4 y 5).
Figura 4. Caso 1: fractura tipo B2 (fractura-depresión o split fracture). Posición del cirujano y del paciente; colocación del monitor de radioscopia y de artroscopia.
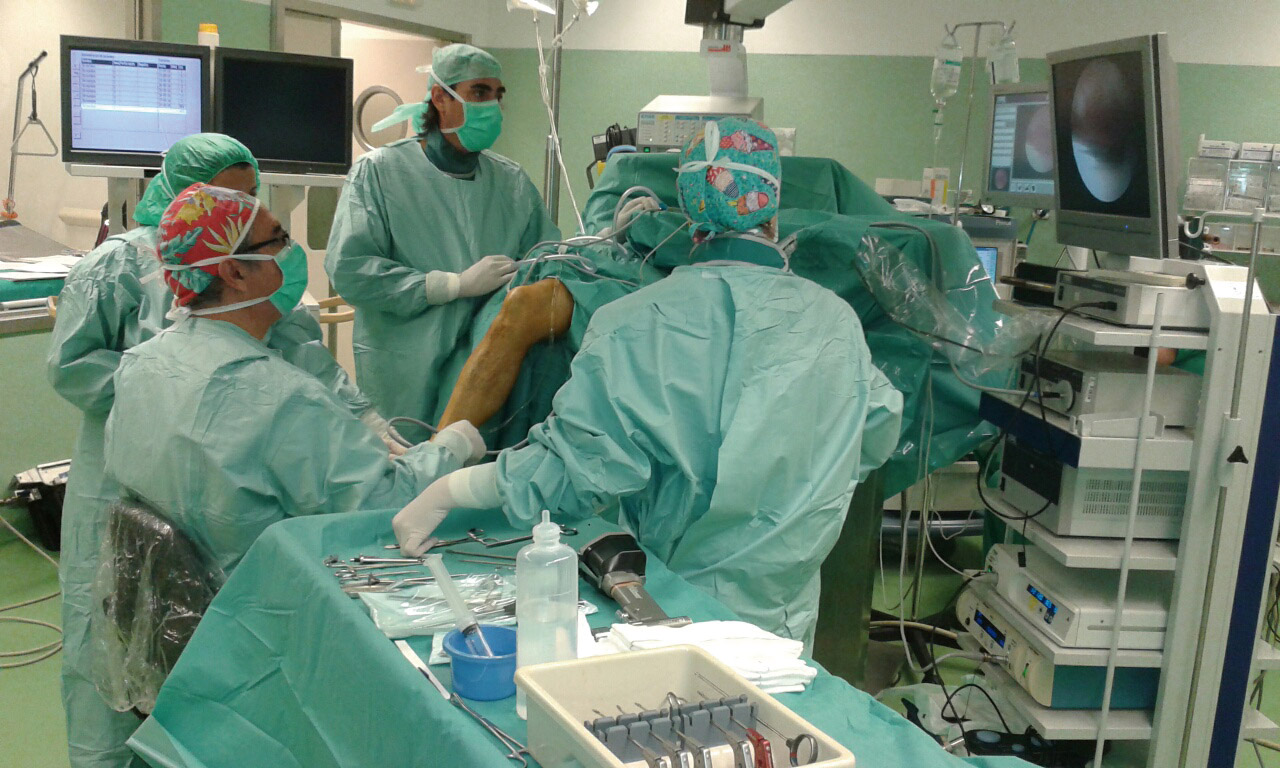
Figura 5. Lavado exhaustivo. Desbridamiento del hemartros y limpieza articular.
Posteriormente, realizamos un orificio en la cortical de la diáfisis de la tibia a cierta distancia del foco de fractura mediante una broca canulada de 8 mm que nos permita introducir un impactor curvo con el que percutir en el fragmento hundido hasta colocarlo a nivel de la superficie articular, controlando la reducción por artroscopia y radioscopia de manera simultánea.
Una vez reducida la fractura, fijamos los fragmentos de manera provisional con una o más agujas de Kirschner y las vamos sustituyendo por tornillos canulados de 4,5 mm. Cuando realizamos este procedimiento, ampliamos habitualmente un centímetro la herida de introducción del tornillo para poder colocar un pequeño separador que nos permita rechazar los elementos neurovasculares y tendinosos de la zona del tobillo.
En cuanto al postoperatorio, inmovilizamos al paciente con una férula de yeso hasta las 3 semanas. A partir de ese momento, colocamos una férula de material termoplástico que se puede retirar para movilizar el tobillo, iniciando la carga con una bota ortésica de tipo Walker a las 6-8 semanas (Figuras 6 a 11).
Figura 6. Realización del orificio en la cortical de la diáfisis con la broca.
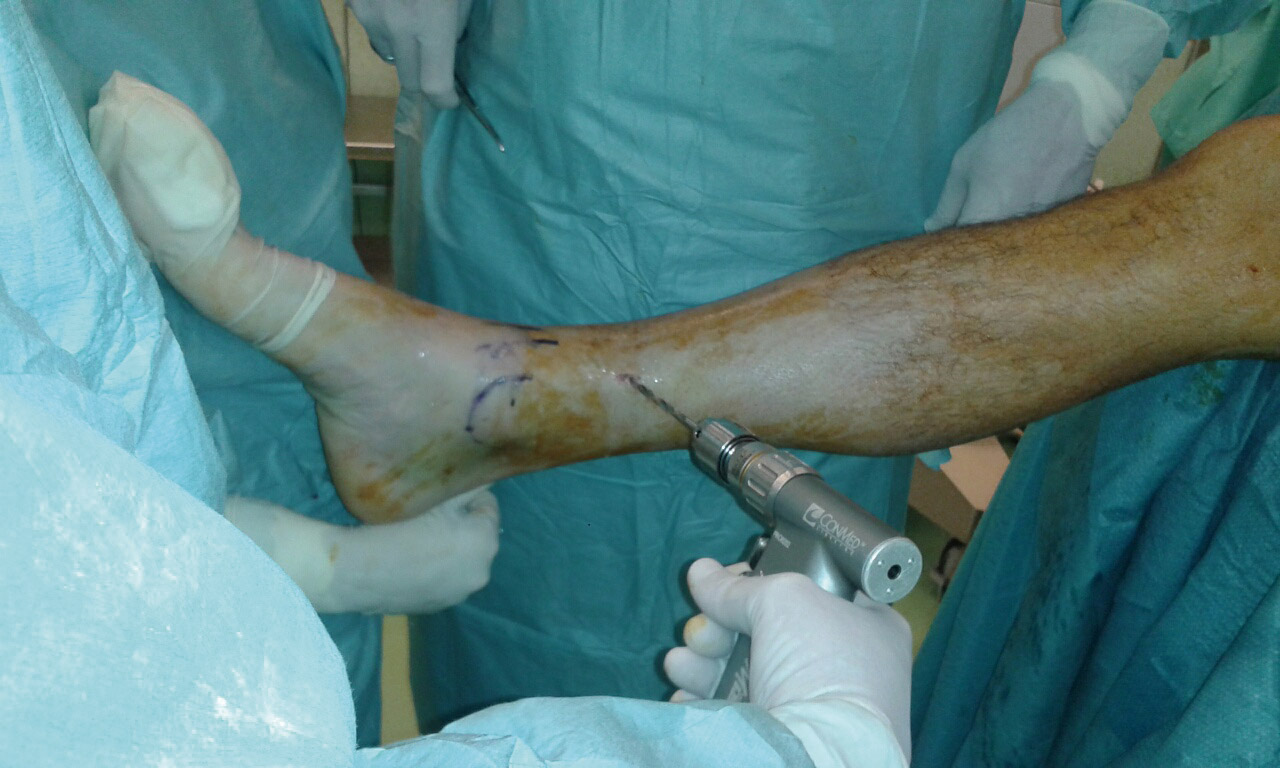
Figura 7. Introducción del impactor.
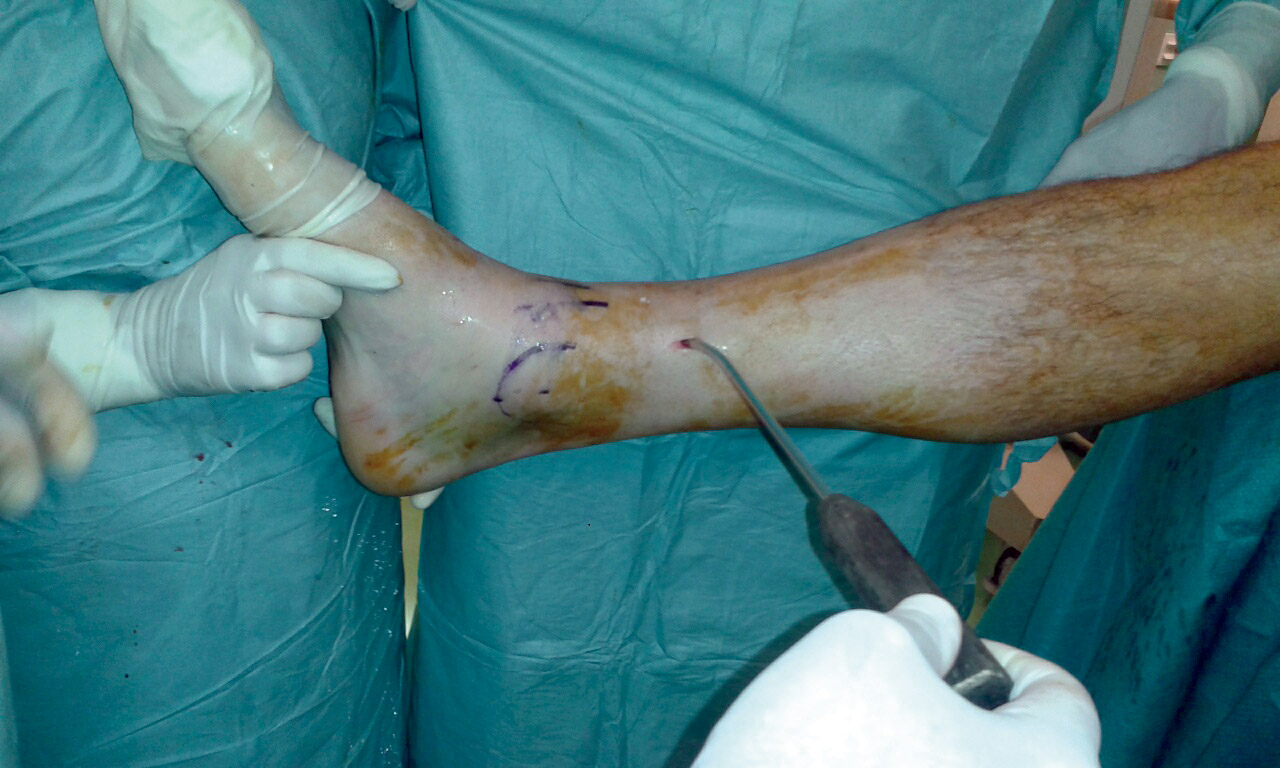
Figura 8. Percusión del fragmento con el impactor, control radioscópico de la posición del impactor e imagen artroscópica del escalón articular antes de la reducción.
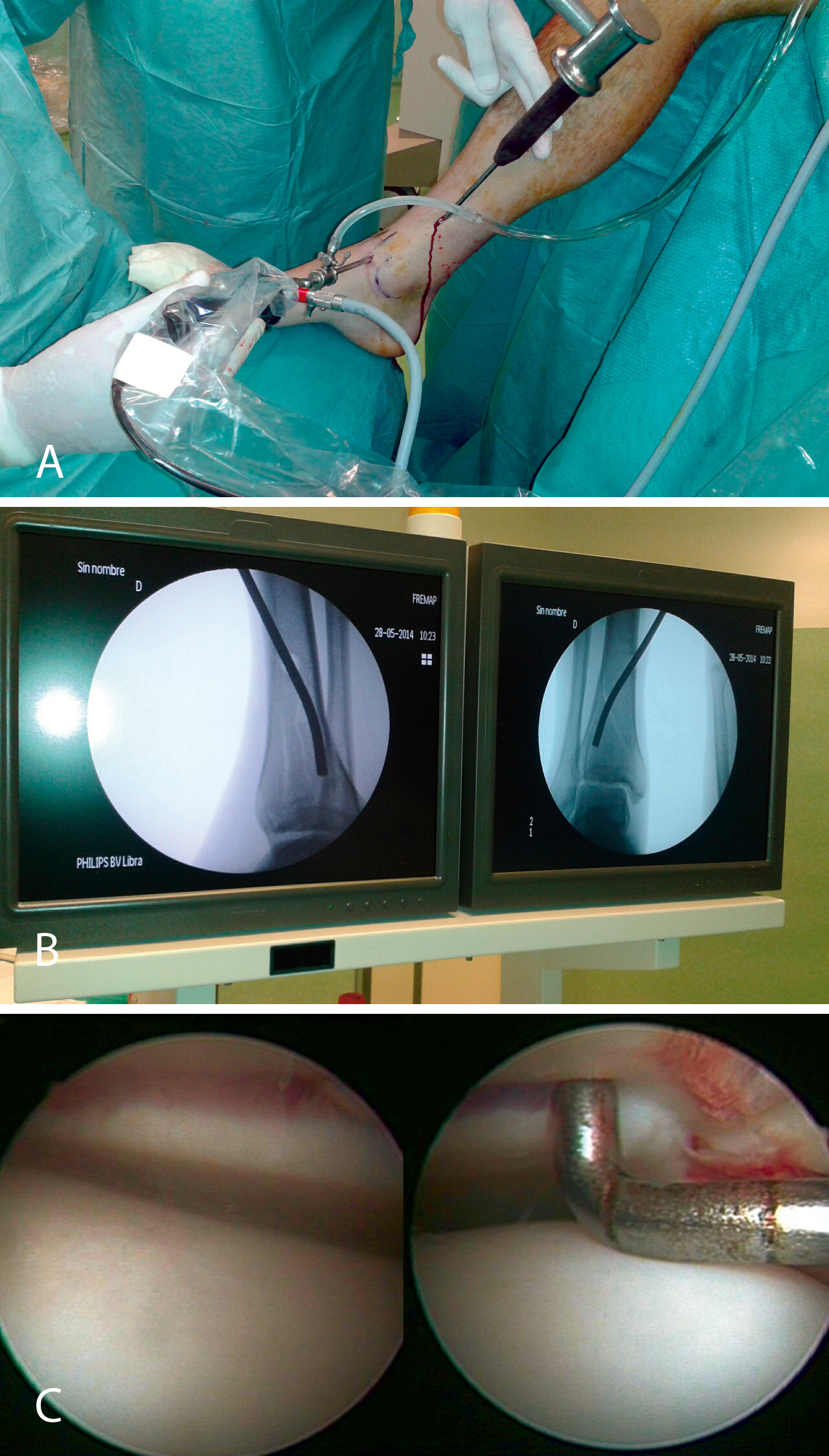
Figura 9. Imagen artroscópica de la reducción del fragmento hundido y del trazo articular.
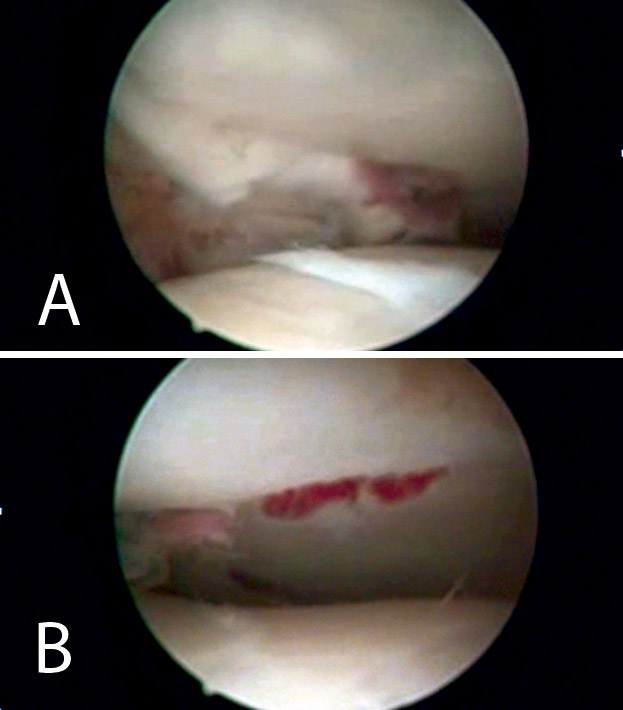
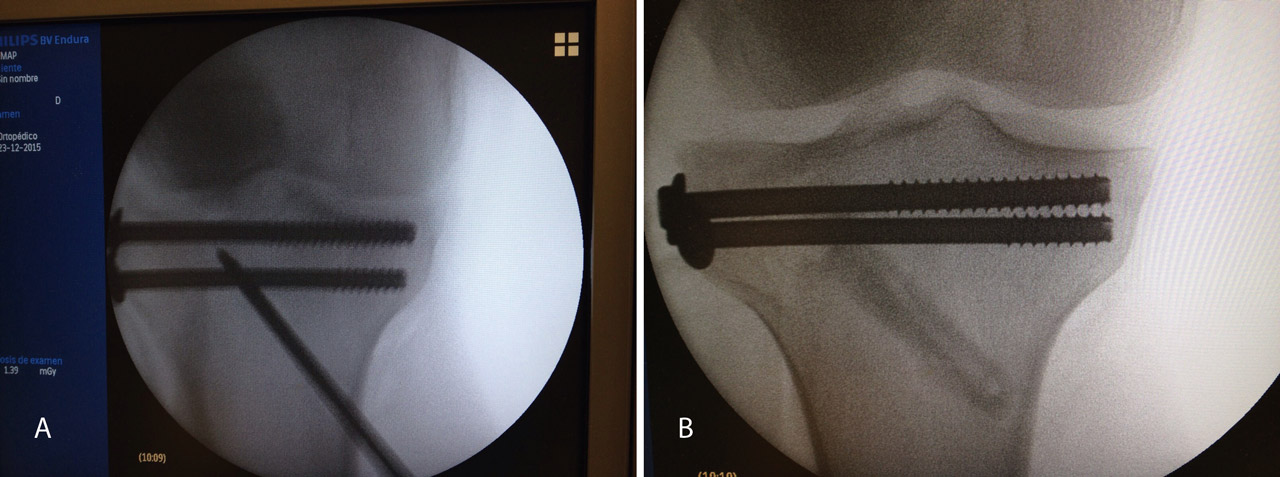
Figura 10. Colocación de los tornillos. Control radioscópico.
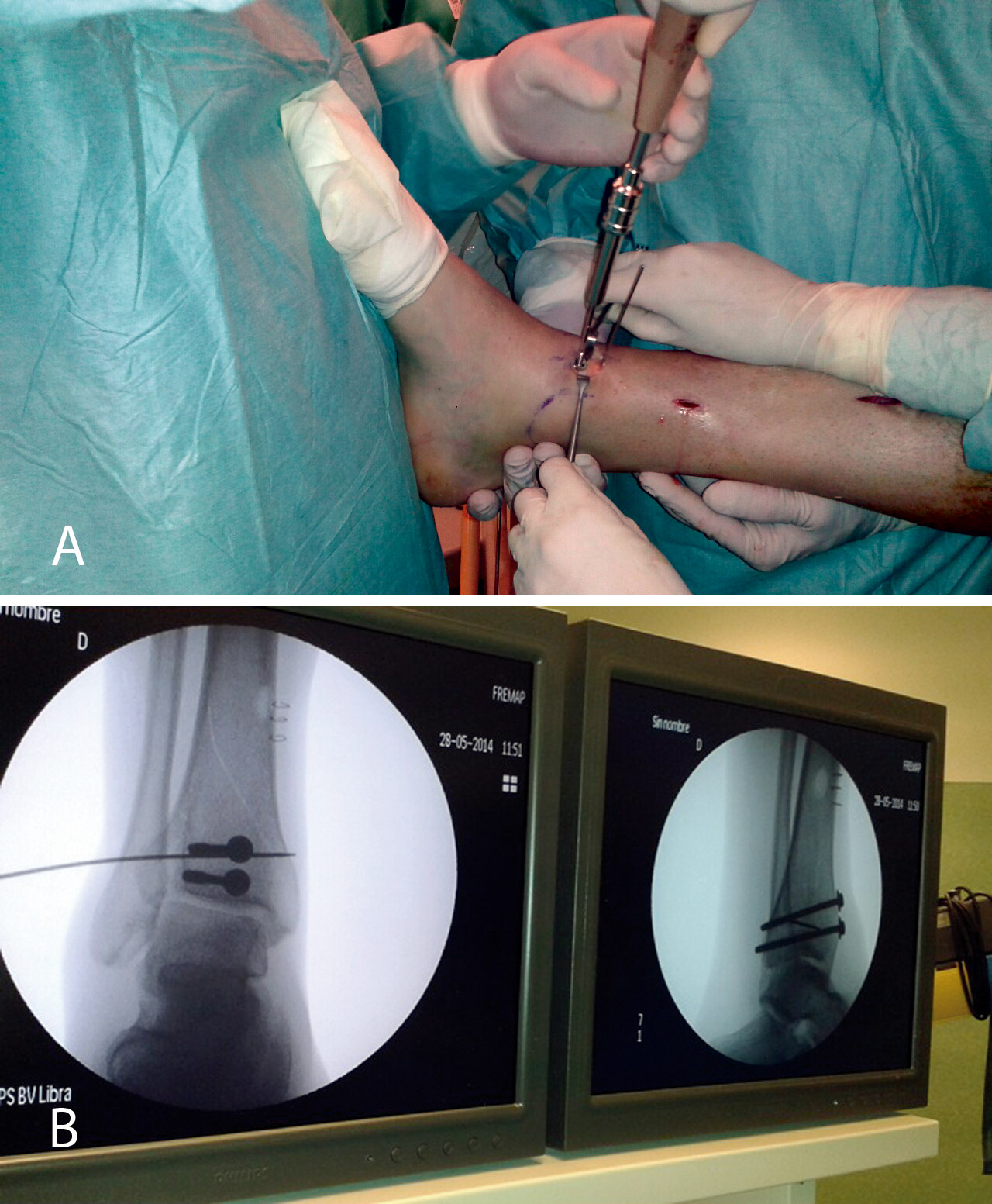
Figura 11. Control radiológico anteroposterior y lateral.
2. Fractura espiroidea con afectación articular, reducida mediante medios externos bajo control radioscópico y fijada con tornillos percutáneos.
Bajo anestesia raquídea e isquemia en la raíz del miembro afecto, colocamos al paciente en decúbito supino con la pierna en férula de Braun y una tracción en el tobillo con vendas o con sistema de tracción suministrado por casas comerciales.
Realizamos los portales artroscópicos habituales en función de la situación de los extremos óseos de la fractura y practicamos un procedimiento idéntico al anterior: lavado, desbridamiento e identificación del foco de fractura (Figuras 12 a 16).
Figura 12. Caso 2: fractura espiroidea con afectación articular. Posicionamiento en férula de Braun. Tracción con vendas. Realización de portales.
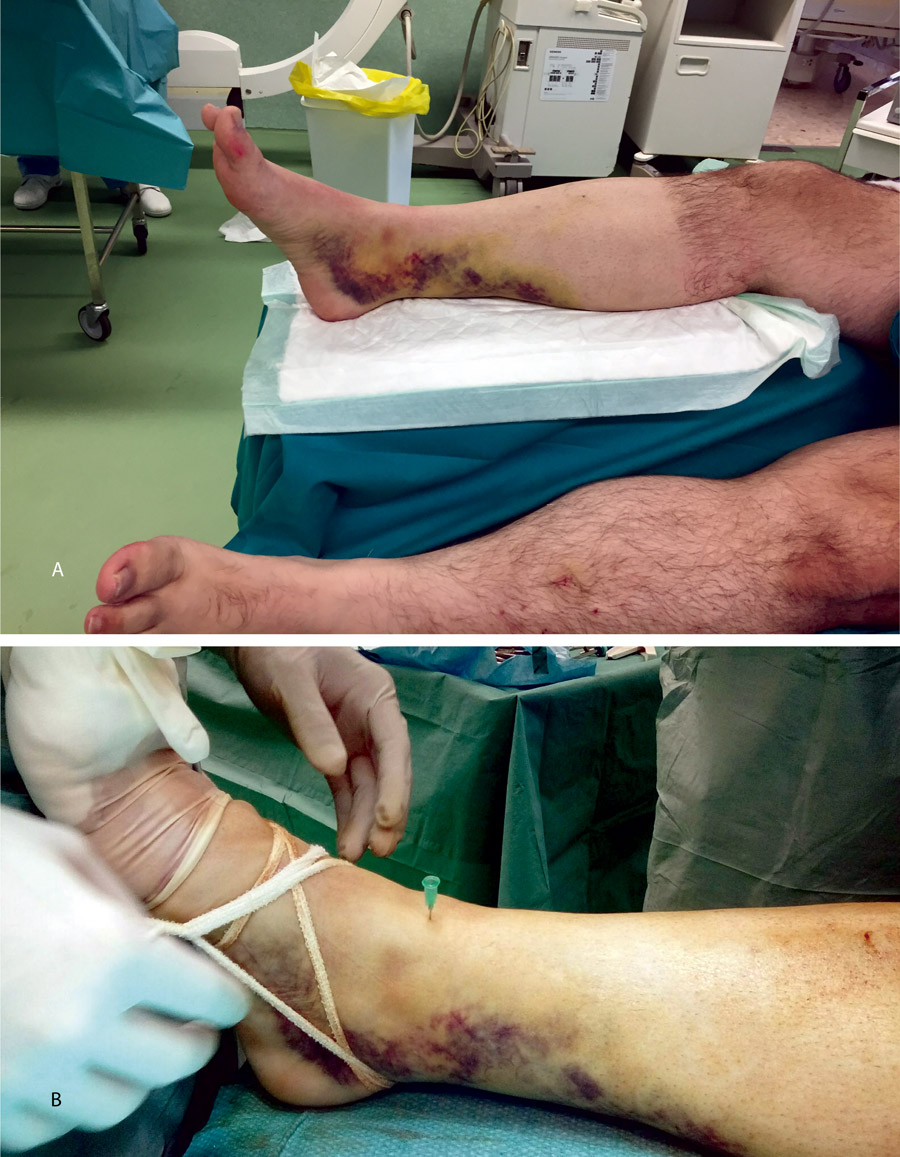
Figura 13. Posteriormente, realizamos la limpieza del foco con cucharilla y la reducción del mismo mediante pinzas de cóndilo bajo control radioscópico/artroscópico, y fijación provisional con agujas de Kirschner.
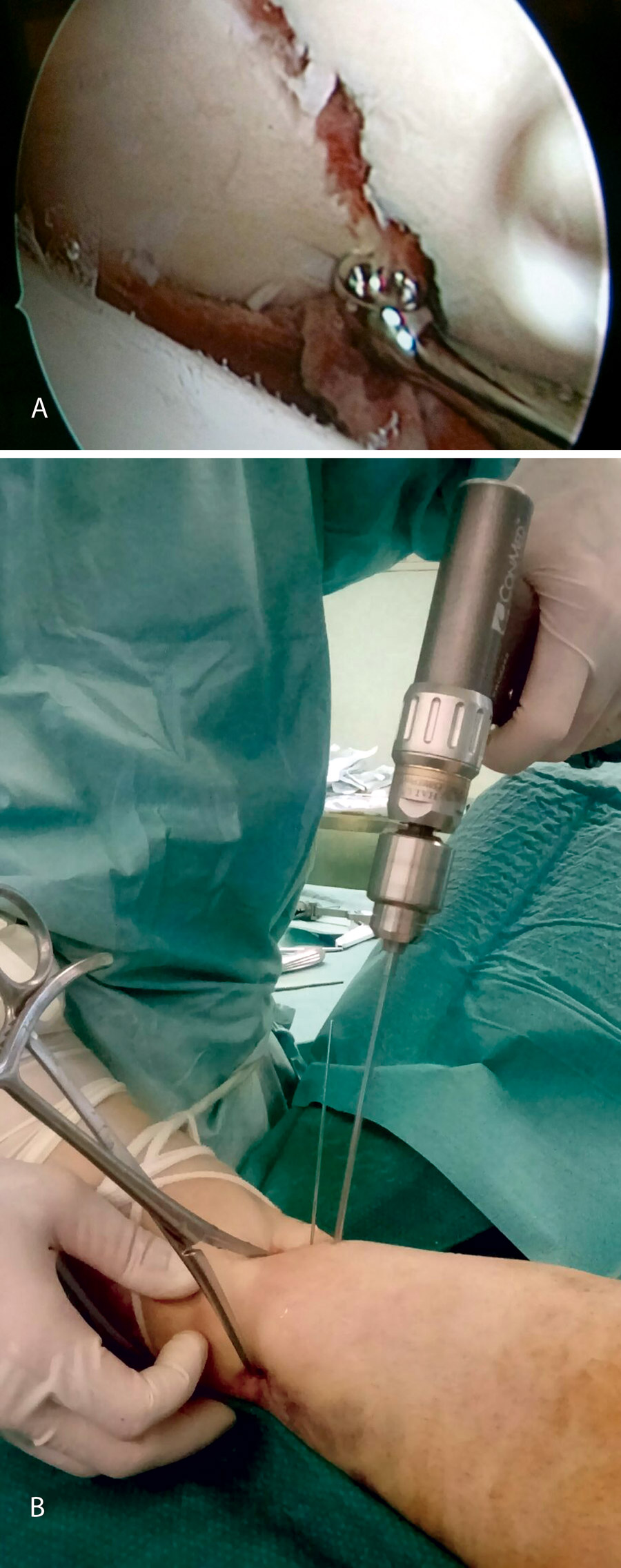
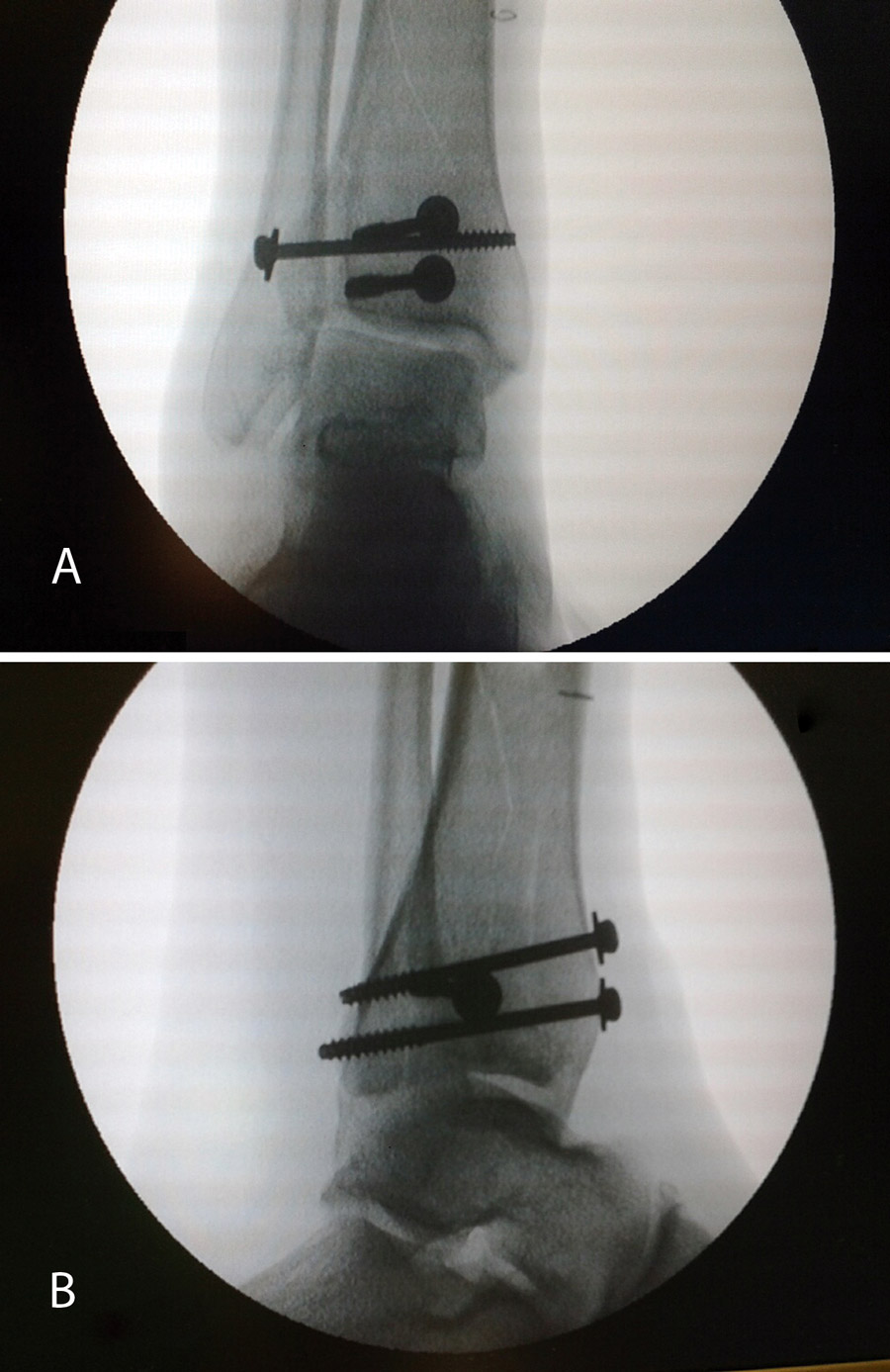
Figura 14. A continuación, se realiza la medición y colocación secuencial de los tornillos.
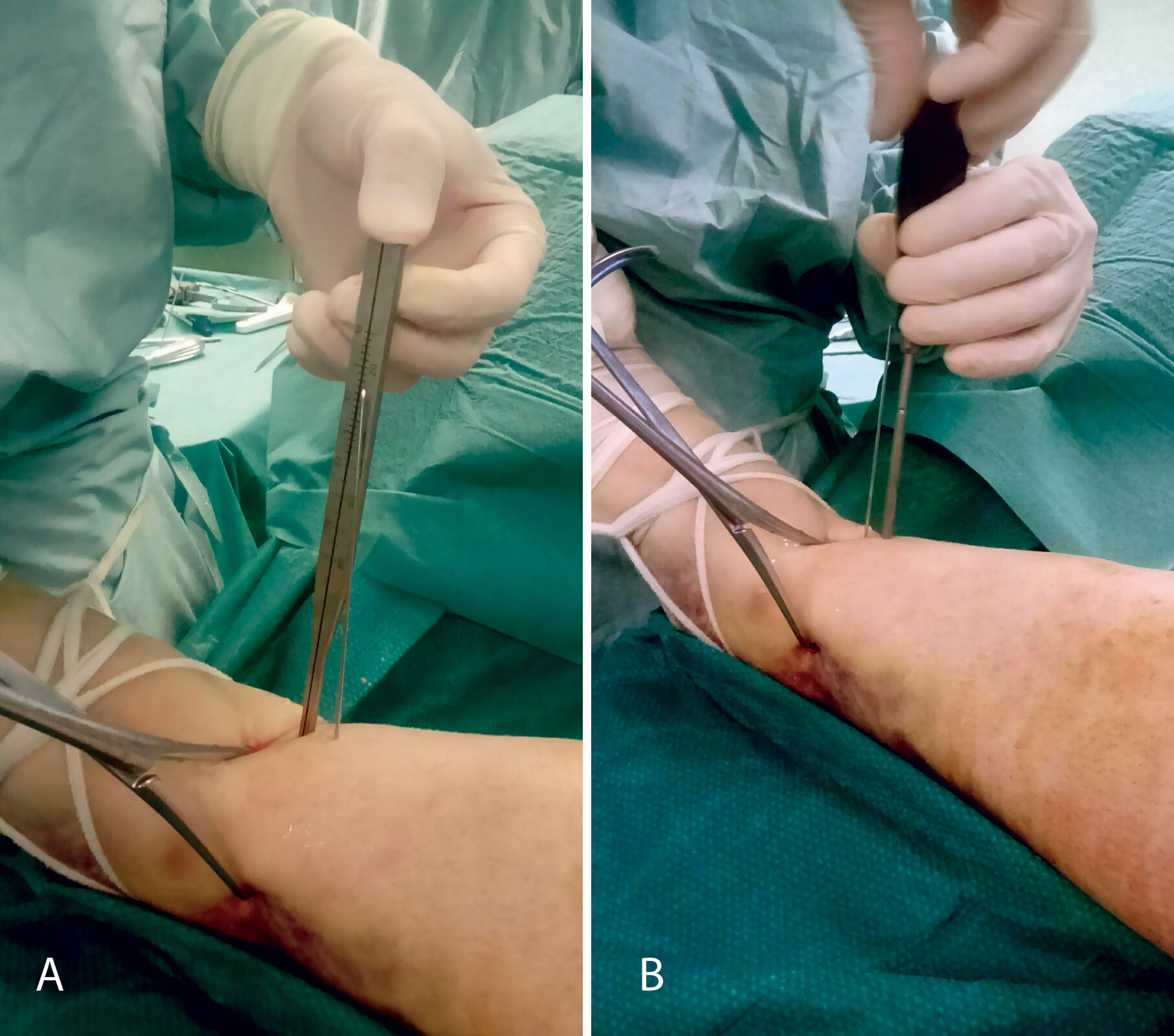
Figura 15. Por último, se procede a la colocación definitiva de los tornillos.
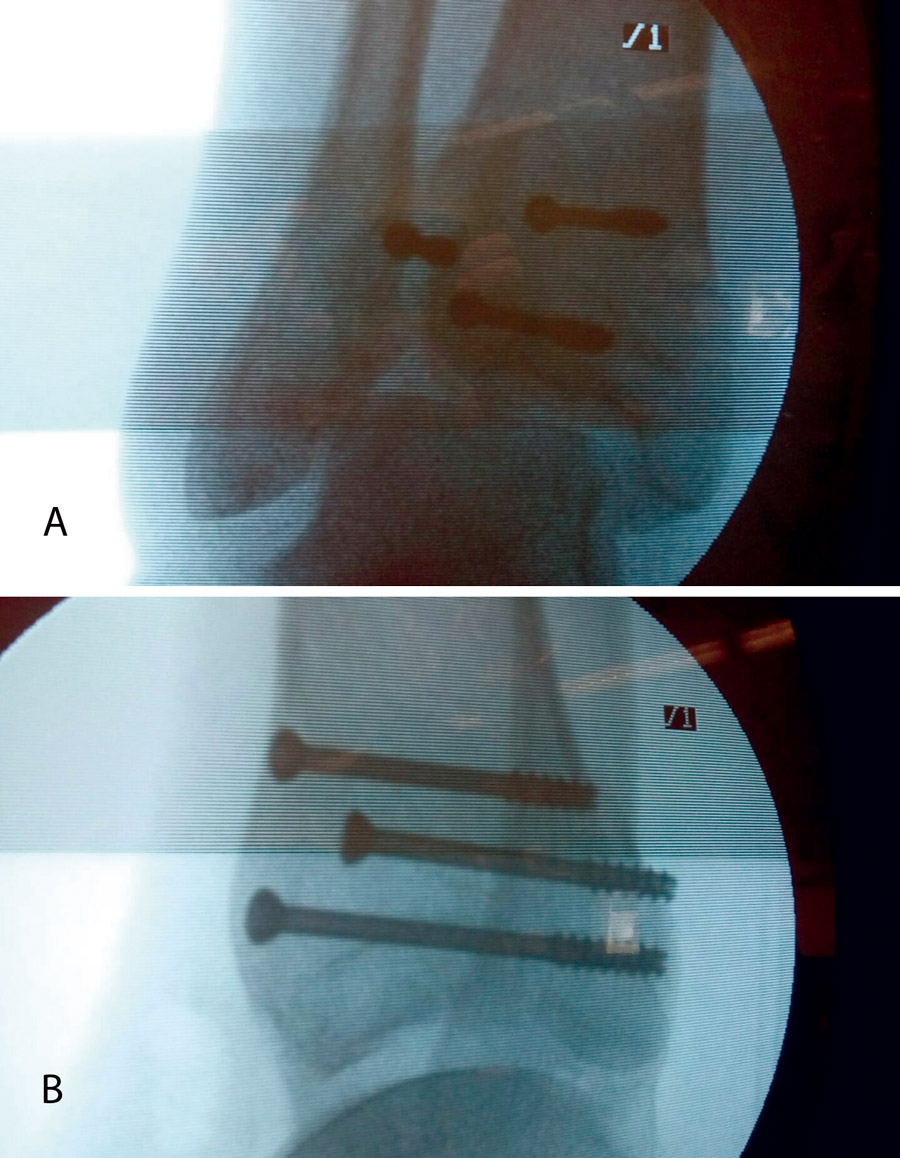
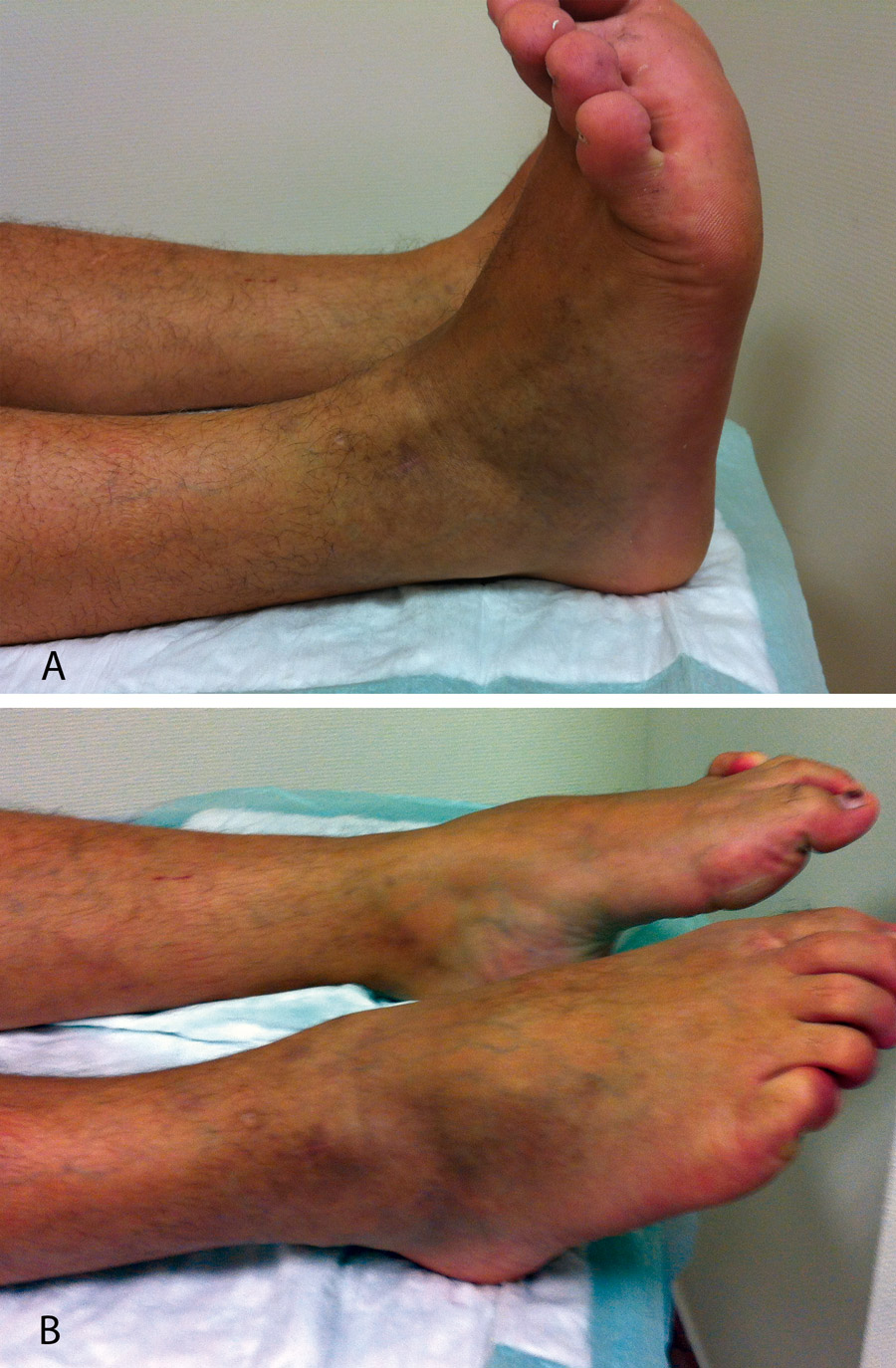
Figura 16. Resultado final a los 4 meses.
3. Fractura de tipo C: reducción artroscópica, fijación de la epífisis con tornillos canulados y fijación final de la epífisis a la diáfisis por técnica MIPO.
En este caso, es esencial observar las Rx con y sin tracción que nos indican cómo se va a comportar la fractura. Si la fractura es reductible en tracción, es muy probable que podamos realizar una osteosíntesis con restitución completa de la superficie articular. Al realizar la TC, apreciamos la disposición de los fragmentos para marcar una estrategia de reducción bajo control radioscópico y artroscópico, y colocación de los tornillos canulados que fijarán la epífisis distal de la tibia.
Posteriormente, colocaremos la placa en la tibia por vía MIPO realizando una incisión interna, separando la vena safena y deslizando la placa que se fija de manera provisional. Tras comprobar por radioscopia la buena posición del implante, se realiza la fijación definitiva con los tornillos que consideremos adecuados. En el caso de que tengamos que usar un fijador, este sustituye a la placa interna (Figuras 17 a 20).
Figura 17. Caso 3: fractura tipo C. Radiografías sin tracción y con tracción comprobando la reducción.
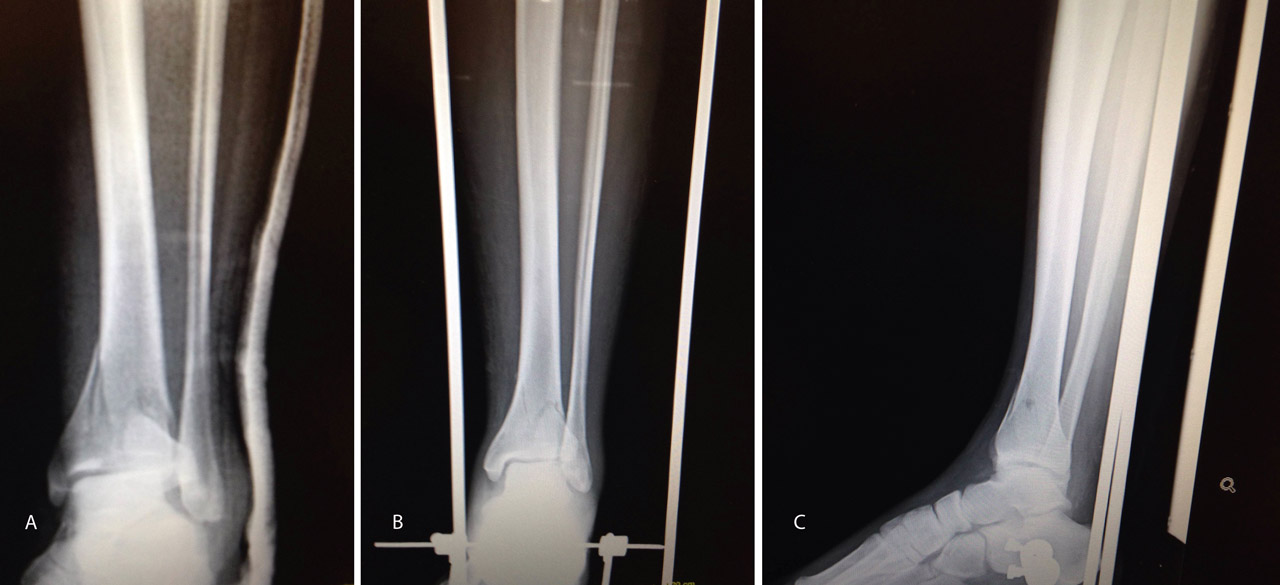
Figura 17. Caso 3: fractura tipo C. Radiografías sin tracción y con tracción comprobando la reducción.

Figura 18. La tomografía computarizada muestra los fragmentos principales de la fractura, estando desplazado el Tillaux que se reduce con la tracción.
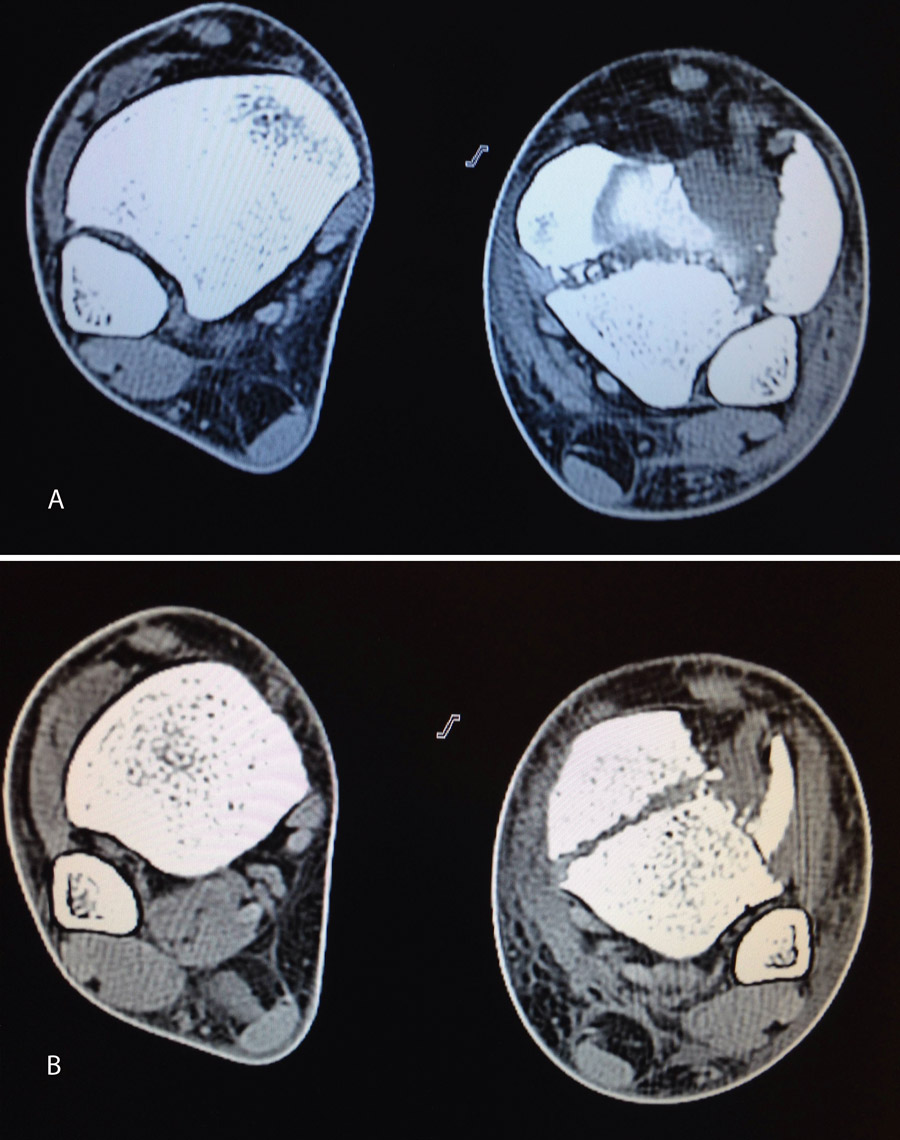
Figura 18. La tomografía computarizada muestra los fragmentos principales de la fractura, estando desplazado el Tillaux que se reduce con la tracción.

Figura 19. Colocación del tornillo en el Tillaux con la extremidad en tracción y posteriormente la placa MIPO (minimally invasive plate osteosynthesis).
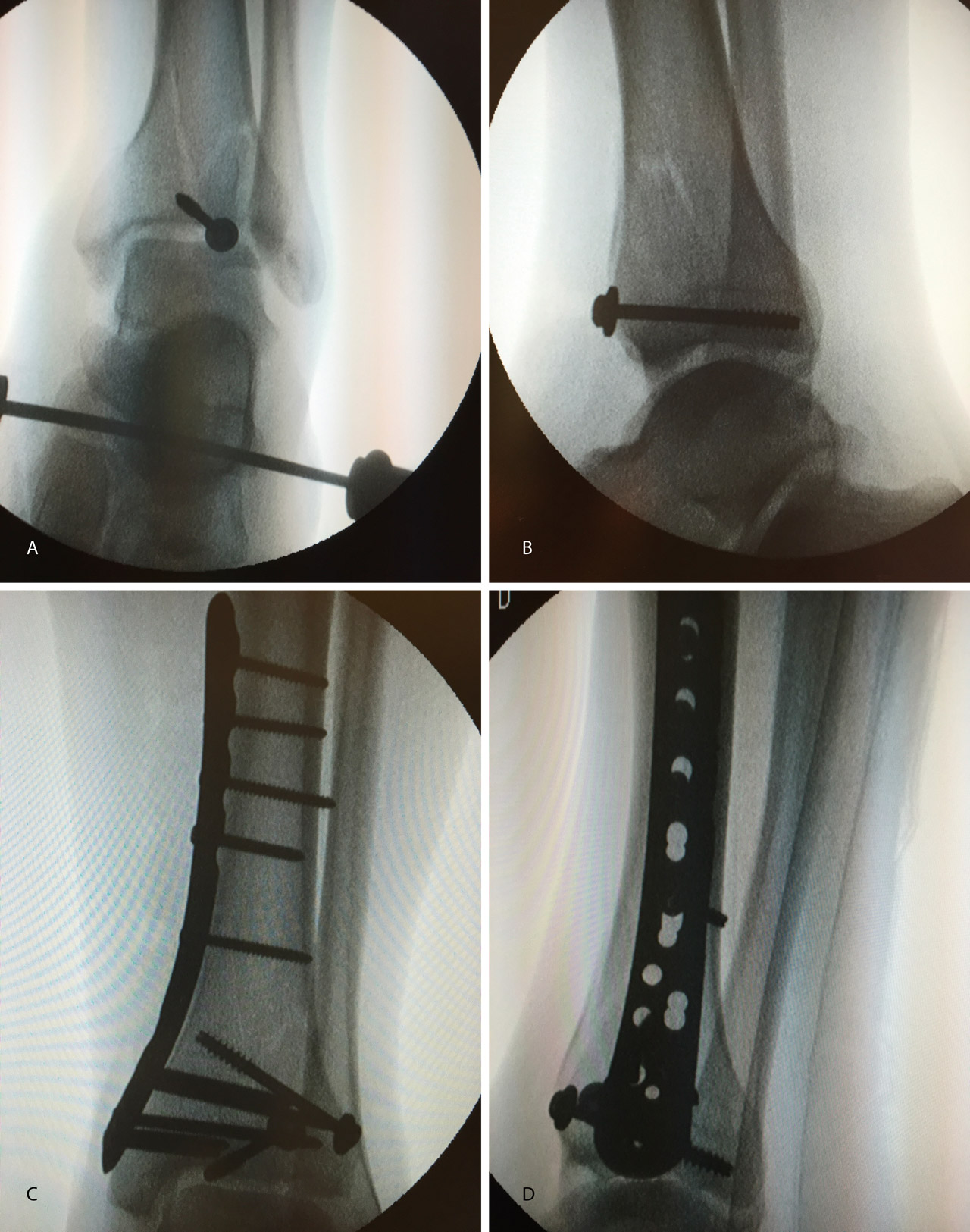
Figura 19. Colocación del tornillo en el Tillaux con la extremidad en tracción y posteriormente la placa MIPO (minimally invasive plate osteosynthesis).

Figura 20. Radiografías postoperatorias y resultado final con movilidad completa en flexoextensión del tobillo.
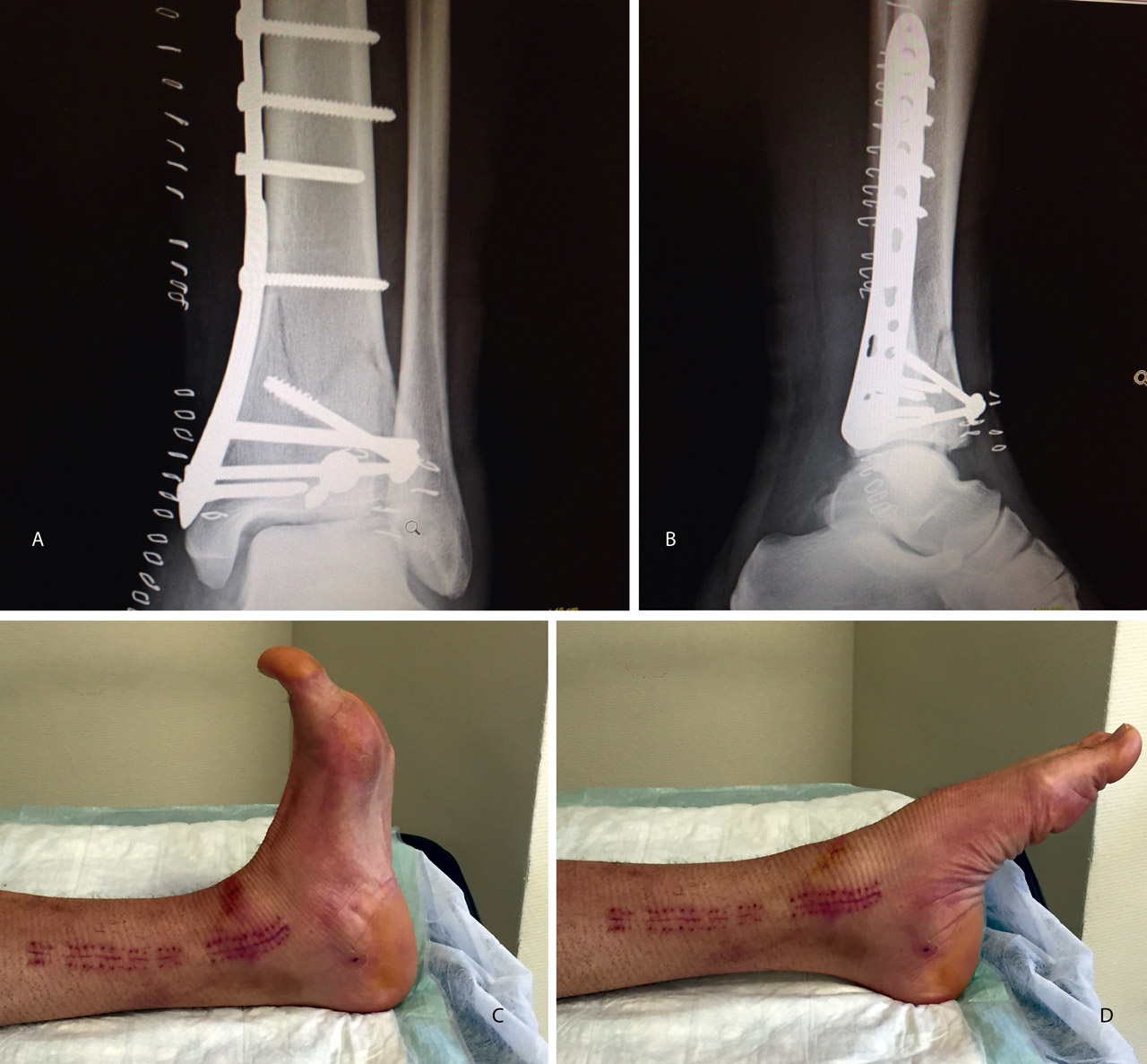
Figura 20. Radiografías postoperatorias y resultado final con movilidad completa en flexoextensión del tobillo.

Discusión
El trabajo tiene evidentes limitaciones, puesto que no revisamos los resultados de los casos, solo pretendemos revisar la bibliografía, realizar una puesta al día y, sobre todo, mostrar las técnicas que realizamos en la Unidad de Miembro Inferior de nuestro centro para asistir mediante la artroscopia al tratamiento de las fracturas de pilón tibial, un problema frecuente en una mutua de accidentes laborales como la nuestra.
Hay que tener en cuenta que el daño del cartílago articular que se produce en el momento de la lesión tiene incidencia significativa en el pronóstico a largo plazo, incluso en presencia de una reducción anatómica.
Aunque, como hemos visto, la mayoría de los autores(13)(14)(19)(21) encuentra mejores resultados con la artroscopia, otros no muestran un beneficio evidente al tratar las fracturas de pilón(20).
Nosotros pensamos que la artroscopia es una técnica que puede ser útil, en manos expertas, en el tratamiento de las fracturas de pilón tibial, sobre todo en lo que aporta en cuanto a disminución de la morbilidad en unos procesos que presentan gran afectación de las partes blandas y un elevado número de complicaciones.
Para llevar a casa
Las principales ventajas de la artroscopia en el tratamiento de las fracturas de pilón tibial son:
• La menor morbilidad para las partes blandas que supone una técnica artroscópica con respecto a la cirugía convencional.
• Mejor visualización de la reducción de los fragmentos articulares, puesto que proporciona una imagen directa de la articulación.
• Visión directa de la reducción articular del caso anterior.
• Posibilidad de valorar y tratar lesiones asociadas (condrales y ligamentarias) (Figura 21).
• Añadir información de valor pronóstico sobre el futuro de la articulación, aunque obtengamos radiografías de control ”perfectas”.
Figura 21. Visualización directa del caso anterior.
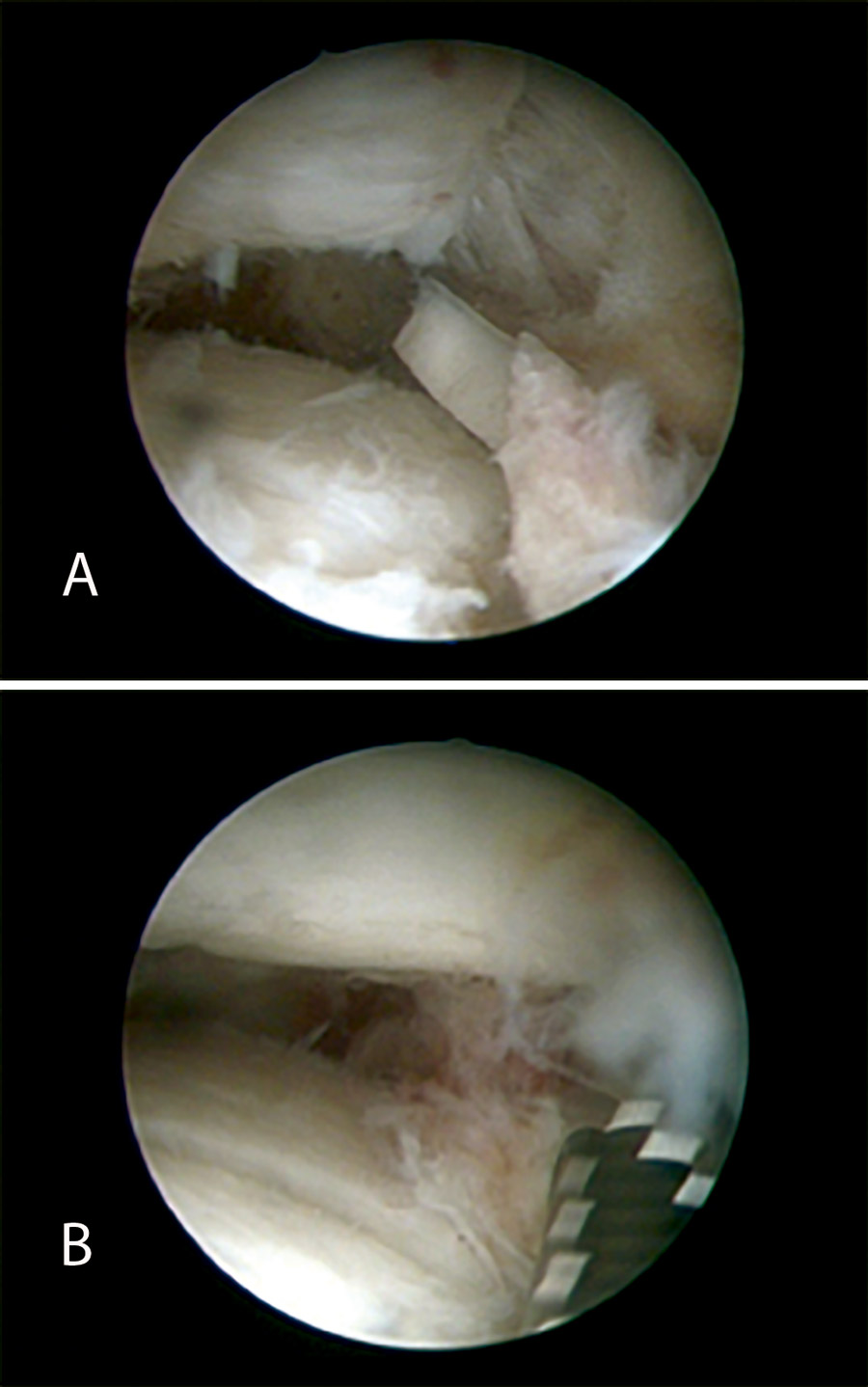
Los inconvenientes son la necesidad de una curva de aprendizaje importante en la artroscopia del tobillo y en el manejo de las fracturas de pilón tibial, que va a precisar con frecuencia que utilicemos varias técnicas de manera simultánea, lo que solo está al alcance de cirujanos experimentados en el manejo de estos procesos.
A pesar de todo lo anterior, necesitaremos más estudios prospectivos en el futuro que nos permitan analizar los resultados y las ventajas de esta técnica.