Introducción
El 75% de las fracturas de calcáneo corresponde a fracturas intraarticulares(1).
El mecanismo típico es una carga axial directa sobre el retropié, aunque traumas menos violentos pueden producir este tipo de fracturas en pacientes osteoporóticos(2).
La intervención quirúrgica de las fracturas desplazadas de calcáneo ha sido cada vez más aceptada en las últimas décadas como resultado de las mejoras en la evaluación preoperatoria, el uso de pruebas de imagen intraoperatorias, la tomografía computarizada (TC) para la planificación previa y los avances en las técnicas quirúrgicas(3,4); sin embargo, siguen existiendo ciertas controversias para la intervención quirúrgica en determinados grupos de población como son los diabéticos insulinodependientes, fumadores, pacientes con vasculopatías, inmunodeprimidos o con otros desórdenes que pueden impedir una correcta cicatrización de la herida y curación ósea(5,6). También los pacientes mayores de 65 años pueden presentar bajas demandas físicas, osteopenia u osteoporosis que comprometan los resultados de la osteosíntesis(7).
En cuanto a la población infantil, las fracturas de calcáneo son raras y todavía más infrecuentes las intraarticulares desplazadas: 0,005-0,41%(8). Las estrategias de tratamiento siguen sin ser consistentes, aunque se tiende más hacia tratamiento quirúrgico para evitar posibles secuelas a largo plazo(9).
Las complicaciones descritas más frecuentemente en la literatura son los problemas relacionados con dehiscencias de la herida, infecciones superficiales o profundas, síndrome del dolor regional complejo (SDRC) y artrosis secundaria(10).
En nuestro trabajo, el objetivo se ha basado en valorar las complicaciones surgidas tras el tratamiento de las fracturas intraarticulares de calcáneo que presentan criterios quirúrgicos, analizando distintos grupos de población para servir de ayuda y orientación en la decisión del tratamiento definitivo a seguir.
Material y método
Realizamos un estudio descriptivo retrospectivo en el periodo comprendido entre enero de 2010 y diciembre de 2016.
Para el desarrollo del trabajo se revisaron las historias clínicas y pruebas complementarias de los pacientes atendidos en el Consorci Sanitari Integral y el Hospital Sant Joan de Déu en el Servicio de Urgencias (radiografías en carga anteroposterior –AP– y lateral, axiales de calcáneo y TC), tomando como criterios de inclusión aquellos con diagnóstico de fractura intraarticular de calcáneo desplazada, confirmándose los criterios quirúrgicos mediante TC (desplazamiento de más de 2 mm de los fragmentos articulares de la subastragalina posterior).
El seguimiento medio fue de 1,5 años (1-2 años).
Todas las fracturas analizadas en el estudio presentan criterios quirúrgicos (tipos II, III y IV de Sanders); sin embargo, debido a que no existen unos criterios fijos establecidos para operar o no en ciertos grupos de población, las opciones de tratamiento han seguido una vertiente conservadora o quirúrgica dependiendo de los casos y la decisión del equipo.
En aquellos en los cuales la decisión ha derivado en tratamiento conservador, se tuvieron en cuenta, en gran parte de ellos, características como la comorbilidad del paciente según sus antecedentes (diabéticos, trastornos psiquiátricos, etc.), paciente no colaborador, edad, no deambulación o lesiones de partes blandas en el acceso quirúrgico. El tratamiento conservador no incluyó reducción cerrada previa en ningún caso, siendo inmovilizados con una botina de yeso.
El protocolo de tratamiento conservador y posquirúrgico ha sido la colocación de una botina de yeso durante 6 semanas tras el diagnóstico (en caso de tratamiento conservador) o tras la cirugía, y autorización de carga total a las 10-12 semanas poscaída o postoperatorias.
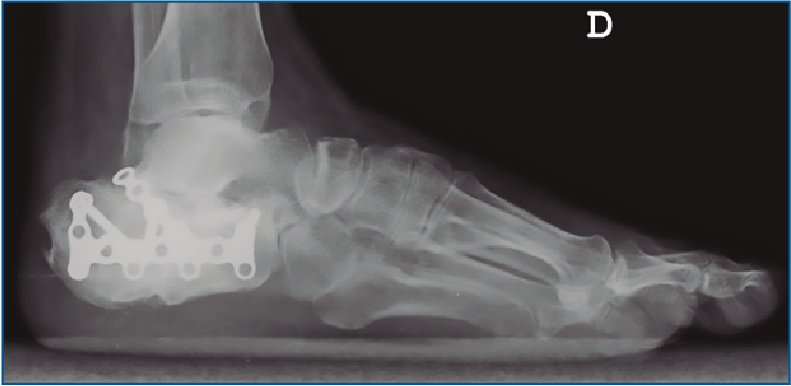
En aquellos a quienes se les planteó cirugía abierta se usó una vía de abordaje lateral extendida en “L” con una incisión ligeramente curva a nivel de la zona posteroinferior del calcáneo para evitar un ángulo recto y la necrosis apical del mismo. Se utilizó osteosíntesis con placas de tipo LCP (Figura 1) y, en casos clasificados como Sanders IV, artrodesis subtalar realizada con 2 tornillos canulados de 6,5 mm. El comienzo aproximado de la carga ha sido entre las 10 y las 12 semanas.
Figura 1. Reducción abierta fijación interna mediante placa tipo LCP. Vía de abordaje lateral en “L”.
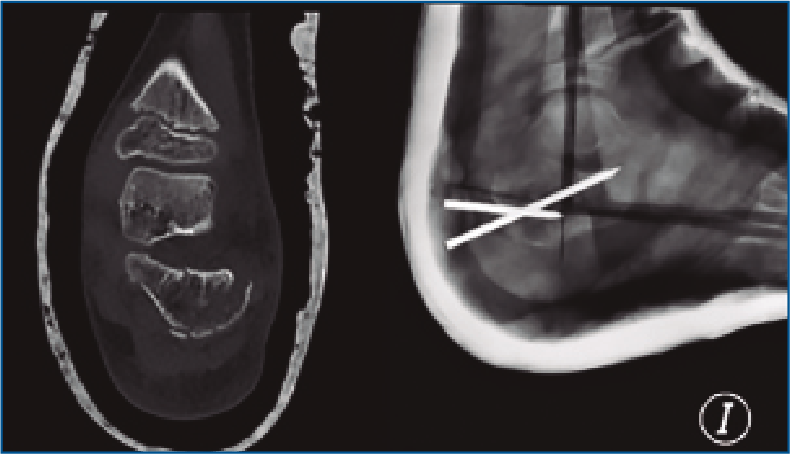
En nuestra serie, solo se aplicó reducción cerrada y fijación percutánea con agujas de Kirschner (AK) en un paciente de 7 años (Figura 2). La técnica quirúrgica tiene como objetivo introducir una AK a través de la apófisis y fisis para reducir la altura y longitud del calcáneo. Otra AK se introduce en el fragmento con la faceta posterior desplazada con el propósito de elevarla. Si fuera necesario, se puede introducir otra AK a través del córtex lateral para elevar los restos deprimidos de la articulación subtalar.
Figura 2. Fractura tipo Sanders III en un paciente de 7 años tras politraumatismo. Reducción y fijación mediante agujas de kirschner.
Las variables recogidas se basaron en la edad, la causa de la lesión, el tipo de fractura según la clasificación de Sanders, el estado de las partes blandas, el tratamiento y las complicaciones (dehiscencia de la herida, artrosis subastragalina clínica y radiológica, SDRC, infección). Se describen las complicaciones durante el tiempo analizado (máximo de 6 años) tanto si se ha seguido tratamiento conservador como quirúrgico en los siguientes grupos de población divididos:
• Según edad sin presentar factores de riesgo:
– Grupo 1: 18-65 años.
– Grupo 2: > 65 años.
– Grupo 3: < 18 años.
• Según el factor de riesgo que presentan:
– Grupo 4: trastornos adictivos (fumadores, alcohólicos, drogodependientes).
– Grupo 5: diabéticos insulinodependientes.
– Grupo 6: trastornos psiquiátricos.
– Grupo 7: asociación de 2 o más factores de riesgo previamente expuestos.
Debido a que el grupo 1 es el subgrupo de población que se podría considerar más idóneo para una intervención quirúrgica, se realiza un análisis comparativo de las complicaciones quirúrgicas de este con los grupos subsiguientes.
El programa estadístico utilizado fue el SPSS 19.0 con pruebas estadísticas de Chi cuadrado para la comparación de las complicaciones entre grupos mediante tablas de contingencia, considerando un resultado estadísticamente significativo aquel con una p < 0,05.
Resultados
Nuestra serie contabiliza un total de 73 pacientes con fractura intraarticular de calcáneo, de las cuales se analizaron 66 que presentaban indicación quirúrgica.
La muestra ha presentado una media de edad de 43,8 ± 16,7 años coincidiendo con el grupo de edad más prevalente a nivel general (18-65 años).
Las causas de las fracturas fueron caídas de altura en un 50,7%, gran parte de ellas en un contexto de accidente laboral; 39,7% caídas de propia altura, 6,8% intentos de autolisis y 2,7% accidentes de tráfico.
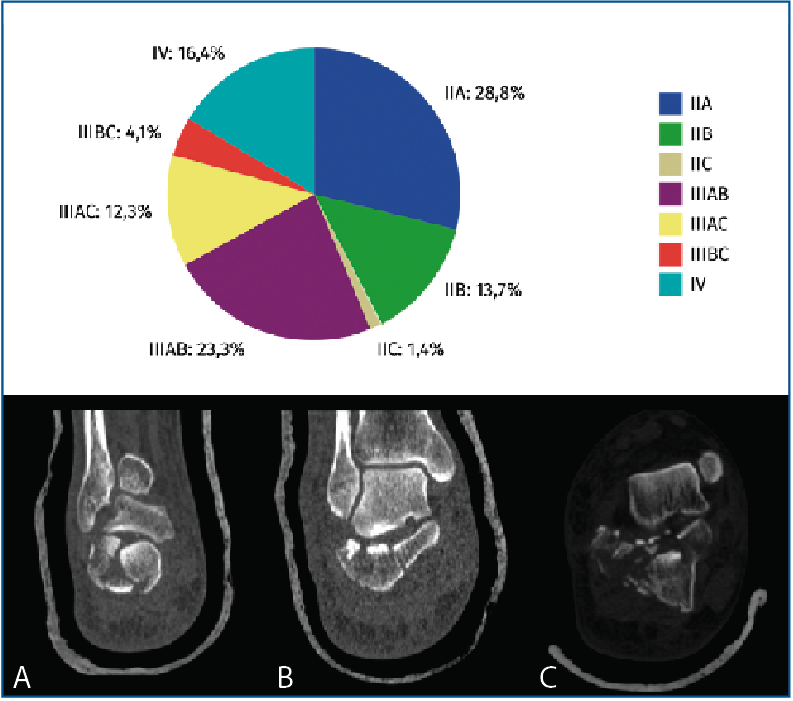
Los tipos de fractura han sido divididos según la clasificación de Sanders(11). Un 43,8% son clasificadas como Sanders II, siendo más frecuente el subtipo IIA (28,8%), seguido de las de tipo III (39,8%) y las de tipo IV (16,4%) (Figura 3).
Figura 3. Gráfico de la frecuencia de fracturas según la clasificación de Sanders. A. Sanders II, B. Sanders III, C. Sanders IV.
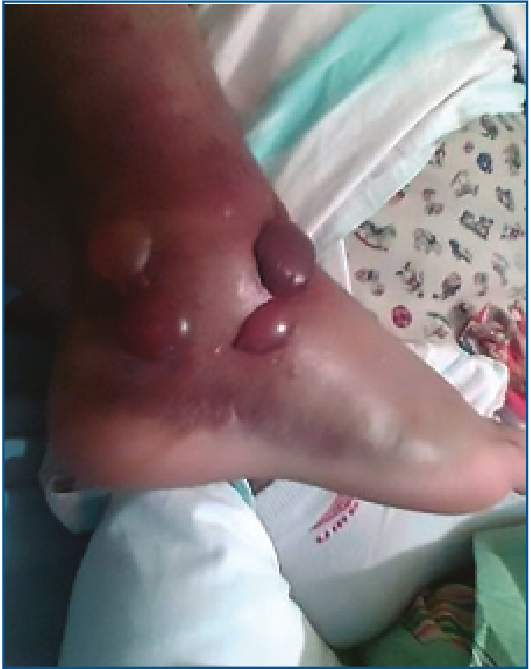
El estado de las partes blandas durante las primeras 24 horas ha empeorado con sufrimiento cutáneo en 4 pacientes (6,8%), de los cuales 1 presentaba un trastorno psiquiátrico como antecedente y otro era alcohólico y drogodependiente (Figura 4).
Figura 4. Sufrimiento de partes blandas en las primeras horas tras una fractura de calcáneo.
Aquellos pacientes a los que se les realizó intervención quirúrgica han tenido un tiempo medio de espera de 10,6 ± 4,8 días.
El tiempo medio de retirada de la sutura fue de 20,9 ± 5,8 días.
Nuestra serie ha contabilizado como complicaciones a corto plazo un 9,6% de dehiscencias o necrosis de la herida, 2,7% de SDRC y 1,4% de dehiscencias con osteítis concomitante. La artrosis subastragalina clínica y radiológica alcanza cifras del 15% como complicación a largo plazo con fracturas clasificadas como Sanders III o IV en el 80% de los casos. Analizando las complicaciones de las fracturas intraarticulares desplazadas según los subgrupos de población establecidos en el estudio (Figura 5), tenemos los siguientes datos:
• Grupo 1: pacientes de 18-65 años sin factores de riesgo. Se intervinieron los 26 casos que cumplían criterios quirúrgicos. Posteriormente, presentaron 9 complicaciones, entre ellas: 2 dehiscencias de herida, 1 dehiscencia con osteítis, 1 SDRC y 5 artrosis subastragalinas.
• Grupo 2: mayores de 65 años sin factores de riesgo. Siete pacientes; 2 fueron quirúrgicos, los cuales se complicaron con dehiscencia de la herida; 5 tratados de forma conservadora, sufriendo uno de ellos artrosis subastragalina. Aunque la cantidad de dehiscencias es alta en los pacientes operados, no hay datos estadísticamente significativos comparados con el grupo 1 (p = 0,06).
• Grupo 3: menores de 18 años sin factores de riesgo. Cuatro pacientes con fracturas Sanders de tipo III, causadas en un contexto de politraumatismos y caídas de altura. Todos ellos operados sin presentar complicaciones.
• Grupo 4. Consumidores de sustancias adictivas (alcohol, drogas, tabaco): 7 pacientes (9,5%); 4 quirúrgicos con 2 dehiscencias de la herida; 3 conservadores con 1 caso de artrosis subastragalina. Existe una mayor proporción de dehiscencias en los intervenidos en este grupo comparado con el grupo 1, aunque sin alcanzar diferencias significativas (p = 0,21).
• Grupo 5: diabéticos insulinodependientes. Cuatro pacientes, los 4 intervenidos quirúrgicamente. Dos dehiscencias de herida, una de ellas con aparición de artrosis subastragalina. Aunque el porcentaje de dehiscencias es mayor que en el grupo 1 (50 vs. 11,5%), no es estadísticamente significativo (p = 0,20).
• Grupo 6: trastornos psiquiátricos. Ocho pacientes, de los cuales 6 fueron intervenidos con resultado de una artrosis a largo plazo; 2 en tratamiento conservador con complicación de un SDRC. Sin diferencias significativas tras la comparación de complicaciones con el grupo 1 (p = 0,9).
• Grupo 7: los pacientes que acumulaban 2 o más factores de riesgo fueron un total de 10; 2 intervenidos sin complicaciones; 8 conservadores, con 3 casos de artrosis subastragalina.
Figura 5. Grupos de población según factores de riesgo y edad.
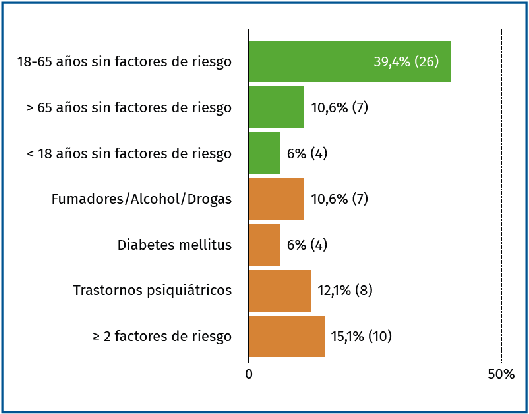
Figura 5. Grupos de población según factores de riesgo y edad.

Discusión
Existen altas tasas de dehiscencias posquirúrgicas en pacientes diabéticos, consumidores de sustancias adictivas o mayores de 65 años, y un alto número de artrosis a largo plazo en pacientes con trastornos psiquiátricos.
Buckley et al.(12) describieron mejores resultados funcionales y menor dolor tras la restauración del ángulo de Böhler y reducción anatómica. Por otro lado, Ibrahim et al.(13) y Kennedy et al.(14) no encontraron asociación entre las mediciones radiográficas de la restauración del ángulo y los resultados clínicos.
Se han publicado estudios prospectivos(15) que comparan de manera aleatoria el tratamiento conservador versus quirúrgico comprobando que al año no había diferencias significativas y, aunque la prevalencia radiográfica de artrosis postraumática es menor que en el grupo de los postoperados, la necesidad de una artrodesis secundaría posterior no es significativamente más alta.
Existe bibliografía que nos indica que la edad no es un factor de riesgo per se, sino las comorbilidades asociadas a esos pacientes(7), aunque muchos autores continúan recomendando evitar la cirugía por las pocas expectativas de resultados(12).
Ceccarelli et al.(16) describieron el buen pronóstico en niños tanto para la opción quirúrgica como conservadora, sobre todo en menores de 15 años, ya que presentan mayor poder de remodelación ósea. Otros estudios abogan por seguir los mismos criterios de tratamiento quirúrgico que en el adulto(17,18).
Los diabéticos, fumadores, alcohólicos y adictos a drogas tienen un riesgo aumentado de sufrir complicaciones de la herida con la cirugía abierta y, por ello, tradicionalmente han sido tratados, en gran parte, de forma conservadora(19,20). En los últimos años se han empleado técnicas de reducción a través de fijación externa o maniobras artroscópicas y fijación percutánea para disminuir los problemas de la herida quirúrgica(21,22), lo que aumenta las posibilidades de tratamiento en este tipo de pacientes.
Limitaciones del estudio
• Diseño de estudio retrospectivo observacional descriptivo de corto seguimiento que limita los datos obtenidos de complicaciones a largo plazo.
• Tamaño muestral limitado con análisis comparativo centrado en los resultados quirúrgicos de los distintos subgrupos. Características heterogéneas de los grupos a comparar.
Conclusión
Basados en nuestra experiencia y teniendo en cuenta las limitaciones del estudio, no hemos encontrado diferencias estadísticamente significativas entre las complicaciones quirúrgicas en los subgrupos poblacionales analizados con respecto a la población entre 18 y 65 años sin antecedentes de riesgo. Debemos tener especial consideración en la decisión quirúrgica de pacientes mayores de 65 años según las comorbilidades médicas preexistentes que nos puedan condicionar unos peores resultados postoperatorios comparados con el tratamiento conservador. En menores de edad, la tendencia es emplear criterios similares al adulto.
Se debe valorar los riesgos-beneficios de la intervención si existen factores de riesgo y conocer las técnicas percutáneas como alternativa de tratamiento.