Introducción
Las fracturas de tobillo suponen la segunda fractura más frecuente de la extremidad inferior. Según las recomendaciones de la Arbeitsgemeinschaft für Osteosynthesefragen/American Orthopaedic Trauma Association (AO/OTA), las fracturas de tobillo pueden ser tratadas mediante fijación externa o interna, en función de la conminución de los fragmentos, su tamaño y la calidad ósea(1). El objetivo del tratamiento será conseguir una reducción anatómica de la superficie articular y de la sindesmosis. Concretamente, en fracturas desplazadas el tratamiento conservador ofrece un alto porcentaje de malos resultados, por lo que solo debe ser contemplado en determinados paciente que por sus comorbilidades no puedan ser intervenidos o en aquellos no ambulantes. A pesar de que, tradicionalmente, se ha relacionado la movilización precoz con un aumento de las complicaciones, actualmente están surgiendo estudios que lo ponen en entredicho, fundamentalmente en pacientes diabéticos(2).
La tasa de complicaciones tras la cirugía de fracturas de tobillo oscila entre el 1 y el 40%. La mínima cobertura por partes blandas unida a la peor vascularización de la zona hacen que la mala evolución de la herida quirúrgica suponga la complicación más frecuente, así como la causa más habitual de modificación del plan de seguimiento y tratamiento posquirúrgico(3). Esto no solo conlleva una mayor utilización de recursos sanitarios, una prolongación de la estancia hospitalaria y de la baja laboral que aumenta los costes hasta en un 300%, sino que, además, provoca un importante empeoramiento de los resultados funcionales(4) y un incremento de las secuelas.
Las complicaciones infecciosas de la herida quirúrgica tras la osteosíntesis de fracturas de tobillo incluyen la necrosis de los bordes, la dehiscencia, la infección superficial y profunda.
Materiales y métodos
En octubre de 2017 se ha realizado una búsqueda bibliográfica a través de bases de datos electrónicas (PubMed y Embase) utilizando las palabras clave: “ankle fractures AND surgical site infection”, “ankle fractures AND wound complications”, “antibiotic prophylaxis in fractures” y “surgical site infection AND prevention”. Se han tenido en cuenta preferentemente metaanálisis, revisiones bibliográficas, ensayos clínicos y estudios de cohortes actuales. Ningún artículo no publicado ha sido incluido. Los artículos seleccionados se han transferido al gestor bibliográfico Zotero.
Resultados
Epidemiología
Las fracturas de tobillo representan un 10% del total de las fracturas, con una tasa de incidencia de 137 por 1.000 personas-año, cifra que, debido al aumento de la esperanza de vida de la población, está aumentando, sobre todo en mujeres mayores de 60 años. El patrón más frecuente de fractura es el tipo B según la clasificación de la AO/OTA(5).
La infección de la herida quirúrgica constituye la complicación más frecuente, con una prevalencia que oscila entre el 1,4 y el 5,5% según la literatura, y pudiendo alcanzar incluso el 19% en pacientes con factores de riesgo añadidos como la diabetes mellitus. La mayor parte de estas complicaciones suelen darse en el maléolo peroneo, probablemente debido a que se realiza una incisión mayor asociada a un mayor tiempo quirúrgico y manipulación, así como mayor sufrimiento de las partes blandas(6).
El 67% de las infecciones profundas tras la reducción abierta y la fijación interna de las fracturas de tobillo son monobacterianas, siendo los patógenos más frecuentemente aislados Staphylococcus aureus, Staphylococcus epidermidis y Pseudomonas aeruginosa. Hasta el 60% de los microorganismos aislados muestran resistencias antibióticas(7). Las infecciones por hongos, aunque mucho menos frecuentes, requieren un alto índice de sospecha y, aunque en la mayor parte de los casos tienen lugar en pacientes inmunodeprimidos, también pueden causar infecciones nosocomiales en pacientes inmunocompetentes con implantes(8).
Factores de riesgo asociados a complicaciones de la herida quirúrgica
Los factores de riesgo relacionados con un aumento del riesgo de complicaciones de la herida quirúrgica han sido ampliamente estudiados. Las fracturas abiertas poseen un mayor riesgo de infección, relacionado con el grado al que pertenecen según la clasificación de Gustilo-Anderson(9). Tradicionalmente, se producían en pacientes jóvenes, pero en los últimos años se ha observado un aumento del número de fracturas complejas abiertas de tobillo en mujeres mayores, generalmente tras un traumatismo de baja energía(10). Los pacientes jóvenes con fracturas abiertas de tobillo, causadas frecuentemente por traumatismos de alta energía que dañan los tejidos blandos, requieren una mayor utilización de recursos para su tratamiento y presentan un mayor número de complicaciones.
Los ancianos presentan una prevalencia más alta de complicaciones e incluso están surgiendo estudios en los que, al comparar los resultados tras realizar un tratamiento conservador o quirúrgico en pacientes mayores, no muestran diferencias significativas, no dejando unas pautas de tratamiento establecidas(11,12,13,14).
La diabetes mellitus se ha asociado en numerosas ocasiones con un aumento del riesgo de complicaciones posquirúrgicas en general y de la herida quirúrgica en particular. Algunos autores han relacionado concretamente el mal control de la glucemia, con hemoglobina glicosilada > 7%, con este incremento. Al comparar la diabetes no complicada (considerada como aquella que no presenta neuropatía) con la complicada (presencia de neuropatía), se determinó que los pacientes con neuropatía diabética presentan 7,63 veces más riesgo de sufrir alguna complicación de la herida quirúrgica(15,16,17).
El tabaco ha sido definido como factor de riesgo independiente tanto para infecciones de la herida quirúrgica como para otras complicaciones de la misma, como retraso de la curación, dehiscencia y necrosis(18,19,20).
El momento de la cirugía también ha sido objeto de estudio. Un retraso en el tratamiento quirúrgico de fracturas de tobillo cerradas mayor de 24 horas conlleva un aumento de la tasa de infección de la herida(21), así como un aumento en el periodo de hospitalización(22). Asimismo, cirugías más prolongadas se han asociado con un incremento en la aparición de flictenas posquirúrgicas y en las complicaciones cutáneas(23).
A pesar de que la obesidad supone un factor protector frente a ciertas fracturas, como las de cadera, esta relación no se ha hallado en las fracturas de tobillo. La obesidad, definida como un índice de masa corporal (IMC) > 30 kg/m2, como factor de riesgo de complicaciones de la herida quirúrgica tras osteosíntesis de fracturas de tobillo ha sido analizada varias veces, encontrando como dificultad su alta asociación a la diabetes, que puede actuar como factor de confusión. Las fracturas desplazadas B y C son más frecuentes en pacientes obesos(24). Sin embargo, ningún estudio ha obtenido resultados concluyentes que relacionen las complicaciones de la herida con el aumento del peso(25); incluso, en 2016 se publicó un estudio retrospectivo, en el que se analizaron los datos de 127 pacientes intervenidos por fracturas de tobillo y seguidos durante un tiempo medio de 9,4 meses. Tras realizar el test t de Student o de Wilcoxon, según las variables tuvieran una distribución normal o no, obtuvieron como resultado una menor tasa de complicaciones de la herida quirúrgica en pacientes obesos (11,7%) que en no obesos (25,4%)(26), con p < 0,05, probablemente debido a la mejor cobertura del hueso subyacente.
La participación de médicos internos residentes en el acto quirúrgico se evaluó como posible factor de riesgo en el desarrollo de complicaciones posquirúrgicas, siendo no significativo(27). Tampoco se ha encontrado relación entre la tasa de complicaciones de la herida y el régimen de estancia en el hospital del paciente (ambulatorio o ingresado)(28). La infección por el virus de la inmunodeficiencia humana (VIH) no ha demostrado aumentar la tasa de complicaciones tras la reducción abierta y la fijación interna de fracturas de miembros inferiores(29).
Variables independientes asociadas a un aumento del riesgo de fracaso del tratamiento de las infecciones en las fracturas de tobillo son el tabaco y la mala reducción y fijación de la fractura, así como la retirada del material de osteosíntesis en fracturas aún sin consolidar, ya que conllevan una mayor movilidad interfragmentaria que retrasa la curación de la infección(30).
Clínica y diagnóstico
Debido a que las estructuras más profundas del tobillo no están cubiertas por una fascia bien delimitada, la mayor parte de los autores distingue entre infección profunda y superficial según el tratamiento requerido para su resolución. Las infecciones superficiales comprenden aquellas que se resuelven con antibiótico oral y curas locales de la herida, mientras que las infecciones profundas requieren ingreso hospitalario, desbridamiento quirúrgico y tratamiento antibiótico intravenoso. No obstante, aunque existe controversia en torno a esta definición, diversos autores han destacado la importancia de diagnosticar y tratar con la mayor brevedad los signos iniciales de infección de la herida quirúrgica ya que, en zonas como el tobillo donde no existe fascia y la distancia entre la piel y el tejido muscular es pequeña, esta puede extenderse muy rápidamente(31,32).
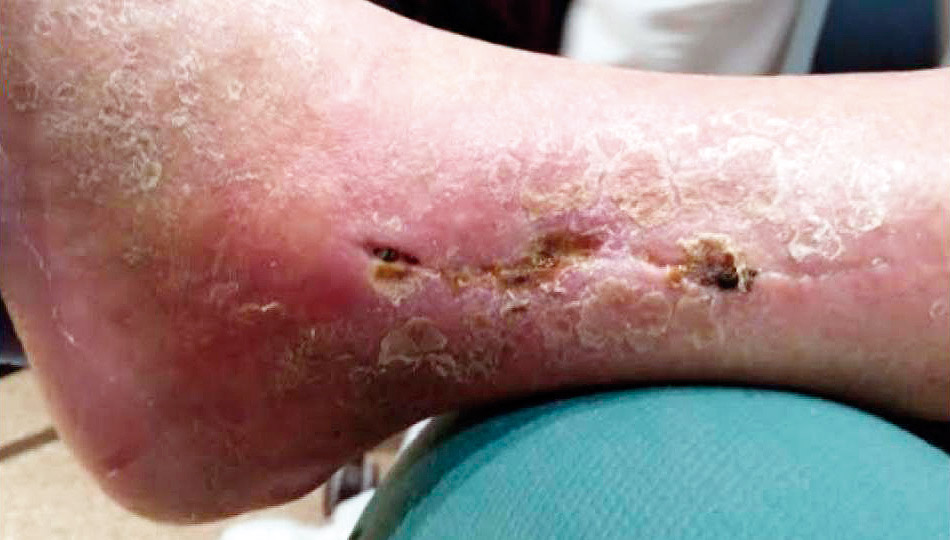
La infección de la herida quirúrgica se clasifica en precoz o tardía, según aparezca en las primeras 2 semanas tras la osteosíntesis o más tarde. Además de los signos clínicos clásicos de infección (calor, rubor, dolor e inflamación), los reactantes fase aguda (proteína C reactiva, procalcitonina, velocidad de sedimentación globular, leucocitosis, neutrofilia) pueden elevarse en algunos casos. En ocasiones, aparecen otros signos más sutiles, como hematomas o retraso de la cicatrización, que hacen que el diagnóstico de infección se retrase (Figuras 1 a 3). Estos han sido sistematizados en escalas de valoración de la herida quirúrgica que permiten analizarla minuciosamente durante las curas con la intención de detectar y tratar lo antes posible las complicaciones emergentes y tener una forma objetiva de seguir la evolución.
Figura 1. Dehiscencia en herida quirúrgica al décimo día postoperatorio.
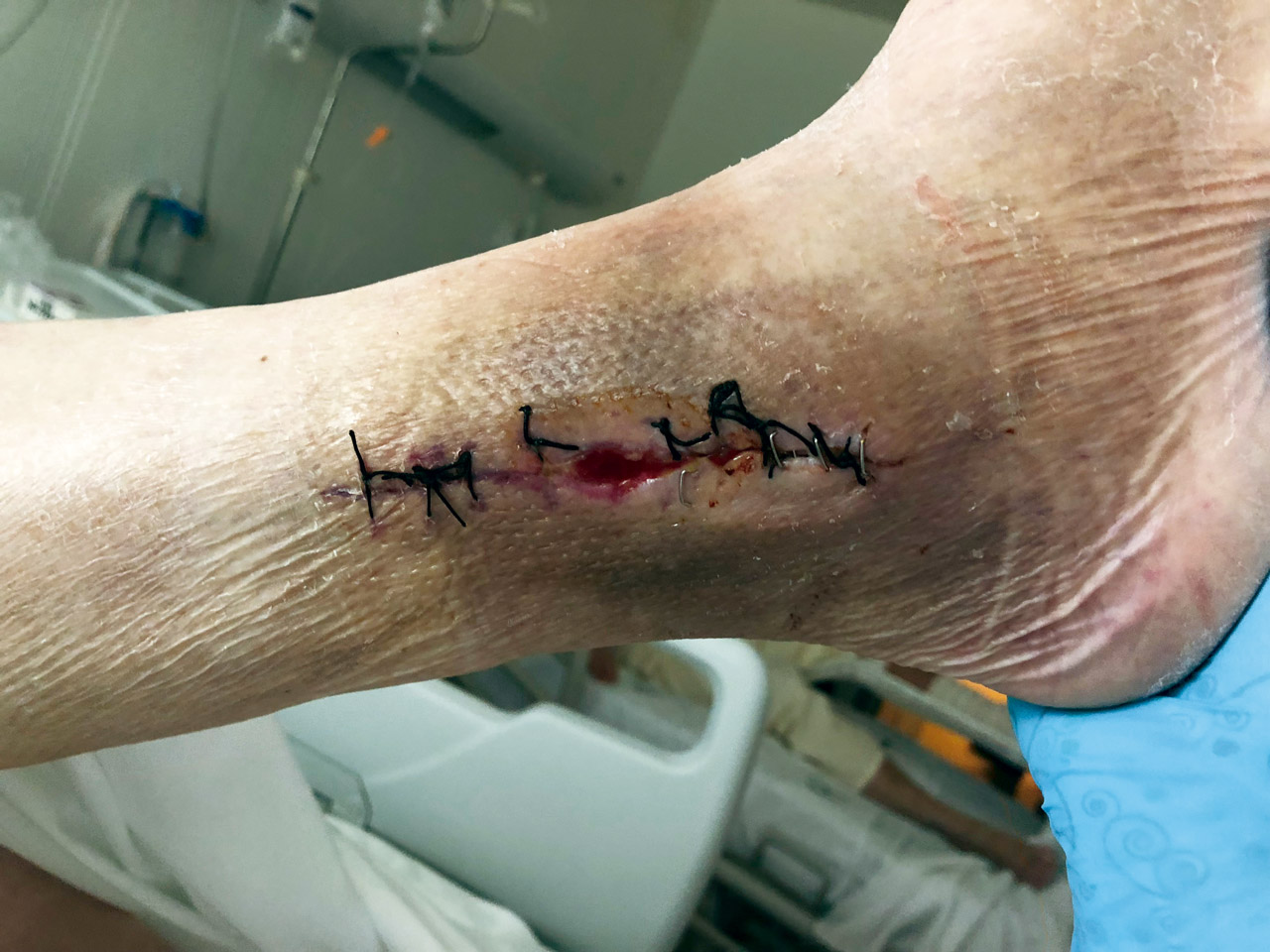
Figura 2. Úlcera debida a sufrimiento cutáneo.
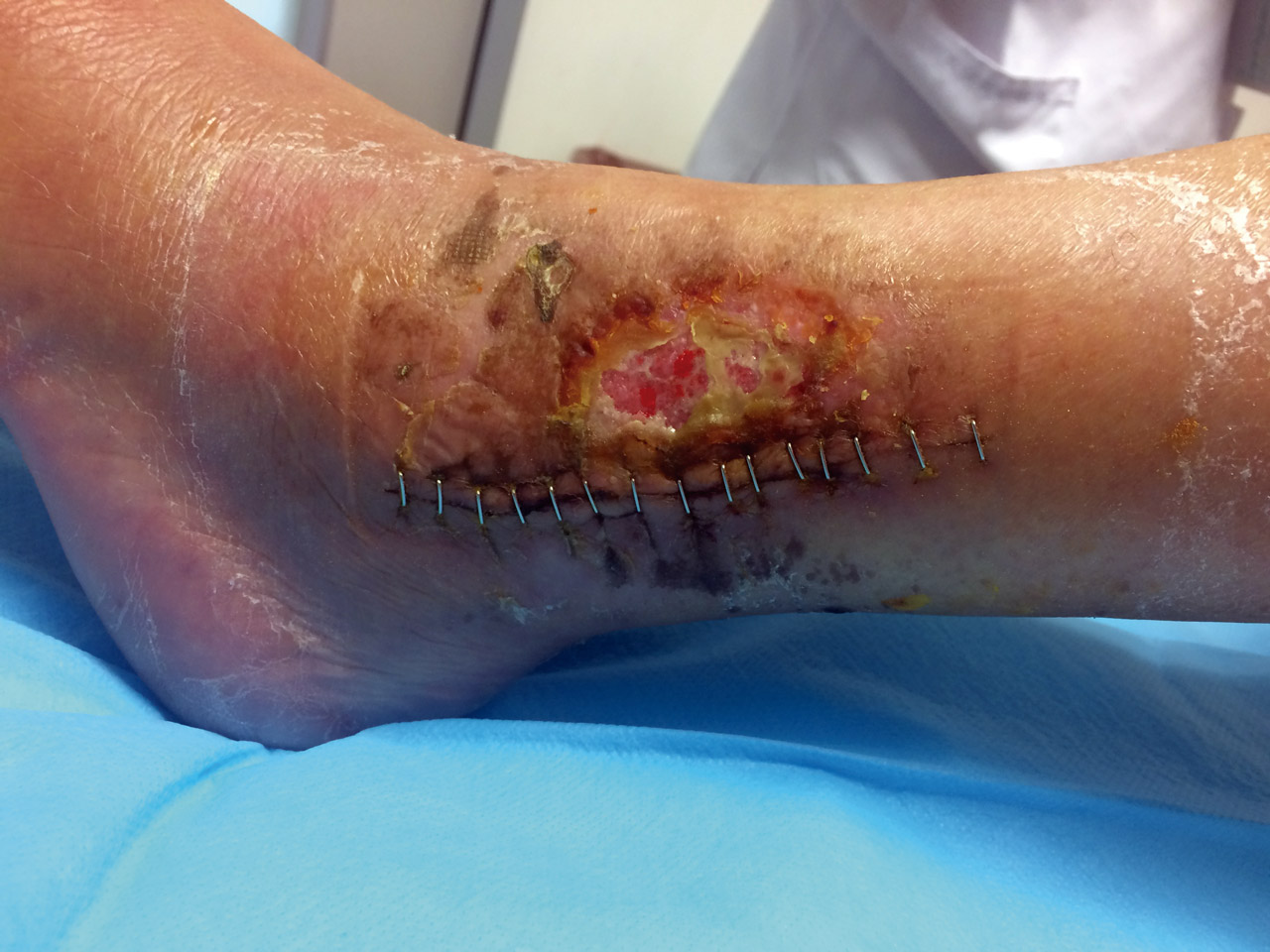
Figura 3. Exposición de material de osteosíntesis y celulitis 18 días tras la cirugía en paciente diabética de 73 años.
A pesar de que en el proceso diagnóstico la radiografía debe ser la primera prueba complementaria, esta no suele presentar cambios en fases tempranas de la infección. Debido a su alta sensibilidad, la resonancia magnética nuclear (RMN) constituye la prueba de imagen de elección en el diagnóstico de infecciones del tejido osteomuscular, ya que ofrece gran definición anatómica, tanto de tejido óseo como de partes blandas, que resulta de gran utilidad para valorar la extensión de la infección y planificar la cirugía. Al añadir gadolinio, permite distinguir entre cambios posquirúrgicos e infección actual, lo cual resulta muy útil en el diagnóstico diferencial(33). La existencia de infección se confirma con el cultivo de las muestras tomadas, ya sea con biopsia radioguiada o en el momento del desbridamiento. Con este no solo se aísla al microorganismo causante, sino que además se obtiene el antibiograma, fundamental a la hora de elegir el antibiótico específico más conveniente. Las muestras tomadas con escobillones no han demostrado ser superiores a aquellas tomadas directamente del tejido afectado en el quirófano(34). La sonicación de los implantes retirados y el cultivo posterior del líquido resultante podrían ser más sensibles y específicos que el cultivo del propio tejido. No obstante, en ocasiones es difícil distinguir la infección de la mera contaminación, pues estos implantes, ya sea por falta de cobertura cutánea o a través de una fístula, han podido estar mucho tiempo en contacto con el exterior, aumentando de esta forma el porcentaje de falsos positivos(35).
Tratamiento
El tratamiento de la infección de la herida quirúrgica consiste en desbridamiento y lavado amplios, antibióticos intravenosos primero de amplio espectro y, después, ajustados al antibiograma, y, en caso de que la fractura esté consolidada, retirada del material de osteosíntesis. Se ha descrito que la retención del material de osteosíntesis en infecciones agudas, que tienen lugar en las 3 primeras semanas, lo que implica que aún no existe consolidación de la fractura, tiene buenos resultados cuando se asocia con un desbridamiento agresivo y tratamiento antibiótico adecuado(36,37).
En la mayor parte de los centros especializados se aboga por un abordaje multidisciplinar del tratamiento de la infección asociada a material de osteosíntesis. Por una parte, es muy útil la participación de médicos especialistas en enfermedades infecciosas, ya que el tratamiento antibiótico es uno de los pilares fundamentales para erradicar la infección y debe ser elegido teniendo en cuenta el antibiograma, la biodisponibilidad, la adherencia y las posibles reacciones adversas que puedan surgir(38). Por otra parte, en numerosas ocasiones, existe una pérdida de sustancia y es necesaria la intervención de cirugía plástica para cubrir el material de osteosíntesis, evitando su contaminación, y aportar tejido vascularizado viable al lecho que permita la llegada adecuada de los antibióticos. En estos casos, puede ser útil el uso de terapia de presión negativa sobre la herida (negative pressure wound therapy, NPWT), ya que disminuye la complejidad de la misma y simplifica su reconstrucción(39,40). Además, es útil la participación de otros especialistas como rehabilitadores, fisioterapeutas, nutricionistas, psicólogos… que colaboran en la mejora del estado físico y psíquico del paciente, consiguiéndose de esta forma un tratamiento global del mismo.
Medidas de prevención
Dado que la infección de la herida quirúrgica constituye una complicación grave, que puede tener importantes consecuencias, resulta fundamental seguir estrategias de prevención. Estas pueden clasificarse en preoperatorias, intraoperatorias y postoperatorias, según el momento en el que se apliquen, y se basan en mejorar aquellos factores de riesgo modificables conocidos con el fin de reducir la incidencia(41,42).
Entre las medidas preoperatorias se encuentran(43):
• Optimización del paciente: control estricto de la glucemia, adecuar el estado nutricional y el abandono del tabaco.
• Profilaxis antibiótica: las guías actuales recomiendan cefalosporinas de primera o segunda generación, como cefazolina 1-2 g en adultos y según peso en niños, administrada 1 hora antes de realizar la incisión. Vancomicina administrada 120 minutos antes de comenzar la cirugía o teicoplanina en bolo son opciones válidas en pacientes alérgicos a penicilinas. Se repetirá la dosis en aquellas cirugías con grandes pérdidas sanguíneas o que duren más de la vida media del antibiótico (2-5 horas para cefazolina). Actualmente, se recomienda no prolongar la profilaxis antibiótica más allá de las 24 horas tras la intervención(44), incluso se ha descrito que una sola dosis de antibiótico resulta más coste-efectiva que varias dosis. No se ha demostrado que realizar la profilaxis antes de comenzar la isquemia del miembro sea mejor que comenzarla después. No obstante, existen estudios que afirman que la profilaxis antibiótica no disminuye el riesgo de infección de la herida quirúrgica en pacientes sin factores de riesgo e incluso que la profilaxis en este tipo de pacientes aumenta los costes, la tasa de reacciones adversas y la aparición de resistencias antibióticas bacterianas(45).
• Evitar la depilación en el quirófano. En caso de ser necesario, debería realizarse el día previo a la cirugía y con métodos químicos o recorte, no rasurando.
• Disminuir al máximo la carga bacteriana cutánea, realizando un lavado previo de la piel con jabón/antiséptico seguido de aplicación de povidona yodada o clorhexidina.
• Utilización por parte del personal de gorro, batas y guantes.
Algunas medidas intraoperatorias son(46):
• Mantener normotermia en quirófano.
• Reducir el número de personas entrando y saliendo del quirófano.
• Reducir el tiempo quirúrgico y de isquemia.
• Técnica quirúrgica depurada, respetando al máximo las partes blandas.
Dentro de las medidas de prevención postoperatorias se han encontrado(46):
• La utilización de cicatrización asistida por vacío (vacuum assisted closure, VAC) en pacientes diabéticos podría disminuir la tasa de infección de la herida quirúrgica.
• No existe evidencia suficiente para determinar el momento ideal del primer lavado de la herida tras la cirugía.
En 2015, la Academia Americana de Cirujanos Ortopédicos (AAOS) publicó un artículo en el que se presentaba un modelo de trabajo para calcular el riesgo individual de cada paciente, en función de sus características personales, sus hábitos y los factores de riesgo descritos presentes, y la cirugía a realizar. Llevando a cabo una predicción preoperatoria del riesgo de infección de la herida quirúrgica, el cirujano sería capaz de informar y aconsejar a sus pacientes de una forma más precisa(47).
El efecto protector frente a la infección del lecho quirúrgico de los diferentes tipos de gasas y apósitos utilizados en el tratamiento de las heridas ha sido ampliamente estudiado. Algunos artículos afirman que la utilización de gasas con plata disminuye la infección de la herida quirúrgica en cirugía de pie y tobillo y en la cirugía protésica; otros han encontrado cierta mejoría del dolor. La última revisión disponible en Cochrane Library sobre el tema, llevada a cabo en 2016, concluyó que no hay evidencia suficiente que determine superioridad de un apósito o gasa sobre otro, ya que los estudios existentes tienen pequeño tamaño muestral y fallos en la metodología (sesgos de selección, falta de enmascaramiento, no aleatorización, etc.)(48,49).
Conclusiones
Basándonos en los artículos revisados, en primer lugar, pensamos que la prevención de las complicaciones de la herida quirúrgica tras la osteosíntesis en fracturas de tobillo constituye un problema de salud pública, tanto por su alta incidencia, que previsiblemente aumentará en los años venideros, como por sus complejas implicaciones sanitarias, económicas, psicológicas y sociales. A esto se une el incremento innegable de las infecciones causadas por gérmenes resistentes a los antibióticos habituales, que dificulta aún más el tratamiento de esta patología .En segundo lugar, observamos que, debido a la falta de definiciones exactas y algoritmos diagnósticos y terapéuticos, en algunos casos el diagnóstico se retrasa o no se lleva a cabo el tratamiento adecuado, ensombreciendo aún más el pronóstico. Por todo ello, creemos que sería necesario continuar la investigación creando guías clínicas estandarizadas que permitan a los traumatólogos superar este reto clínico-terapéutico.