Introducción
Las lesiones del complejo articular tarsometatarsiano (CTM) o articulación de Lisfranc son relativamente raras, con una incidencia variable, en torno a 1/60.000 personas/año, representando el 0,2% de todas las fracturas(1,2,3). Estas lesiones pueden ocurrir por un mecanismo directo o indirecto, siendo este último el más frecuente, tras una carga axial con el pie en flexión plantar o una abducción forzada del mediopié(2,4,5). Por su parte, el mecanismo directo, relacionado con traumatismos de alto impacto o aplastamientos, resulta menos frecuente; sin embargo, suelen tener peor pronóstico y más riesgo de complicaciones como síndrome compartimental(5,6,7).
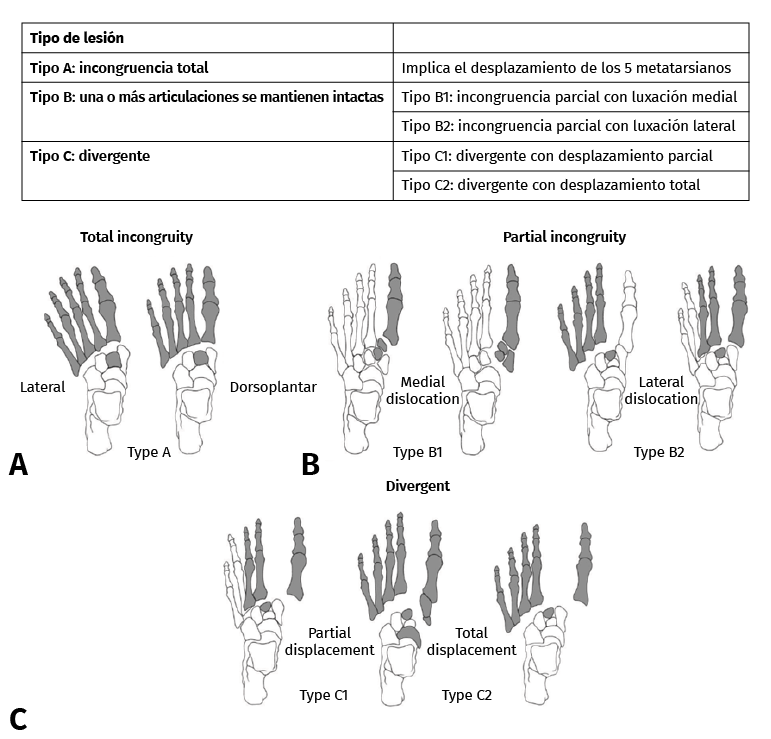
El patrón lesional del CTM es muy variable, pudiendo ir desde roturas ligamentosas puras hasta fracturas de los metatarsianos u otras fracturas asociadas como las cuñas, cuboides o escafoides, siendo las lesiones más frecuentes las fracturas-luxaciones(2,6). Según la clasificación de Quénu y Küss, modificada por Hardcastle et al.(8) y posteriormente por Myerson et al.(9,10), se dividen en tipo A o completa, tipo B o parcial (B1 medial y B2 lateral) y tipo C o divergente (Figura 1).
Figura 1. Clasificación de Quénu y Küss modificada por Hardcastle y Myerson(8,9).
Se debe tener un alto índice de sospecha, puesto que en más del 20% de los casos el diagnóstico suele retrasarse o incluso pasar desapercibido, pudiendo generar complicaciones(2,6,7). El diagnóstico se basa en datos clínicos, destacando dolor intenso, edema severo y equimosis en la cara plantar del mediopié, siendo este último un hallazgo característico de las lesiones de Lisfranc. El estudio radiográfico debe incluir proyecciones anteroposterior, lateral y oblicua del pie a 30°, así como radiografías en carga. La tomografía computarizada (TC) ha demostrado ser útil en el diagnóstico de las lesiones del CTM, presentando mayor sensibilidad que las radiografías simples(6). Los hallazgos típicos son un aumento del espacio entre la primera y la segunda cuña o el primer y el segundo metatarsiano > 2 mm; también puede verse el denominado “signo de la mancha” (fleck sign) en el espacio entre la primera cuña y la base del segundo metatarsiano, que representa una avulsión de la base del segundo metatarsiano, considerado patognomónico de lesión de dicho ligamento. La resonancia magnética nuclear (RMN) se emplea especialmente para la valoración de las estructuras ligamentosas que rodean al CTM(2,6).
El objetivo del tratamiento consiste en lograr un pie plantígrado, estable e indoloro. Los resultados clínico-funcionales se correlacionan directamente con la consecución y el mantenimiento de una adecuada congruencia articular con una reducción anatómica(2,3,6,7). El tratamiento es quirúrgico en la gran mayoría de los casos, pudiéndose realizar bien la reducción mediante métodos cerrados y fijación percutánea con agujas de Kirschner (AK) o tornillos, o bien la reducción abierta y fijación con AK, tornillos y/o placas. Otras opciones son la artrodesis primaria, recomendada principalmente en lesiones ligamentosas puras, fracturas y luxaciones con daño severo de la superficie articular, o la reciente reconstrucción ligamentosa con técnica de túnel óseo único para la lesión leve sintomática crónica(11,12).
El manejo inadecuado de les lesiones de Lisfranc puede conducir a complicaciones como dolor, rigidez, síndrome de dolor regional complejo o afectación de la marcha, y, a largo plazo, artrosis o alteraciones del arco tarsometatarsiano que pueden manifestarse como un pie plano(2,6,7). La artrosis postraumática es la complicación más frecuente de las lesiones del CTM, ocurriendo hasta en el 25% de los pacientes, aunque solo se realiza la artrodesis en un pequeño porcentaje de casos sintomáticos(5,7,13,14).
Los objetivos del presente estudio fueron definir y conocer la epidemiología las lesiones de la articulación de Lisfranc en nuestro centro, así como valorar los diferentes tratamientos realizados y los resultados funcionales de los pacientes.
Material y métodos
Material
Se ha realizado un estudio observacional retrospectivo, incluyendo los pacientes diagnosticados de lesiones de la articulación de Lisfranc intervenidos quirúrgicamente en un periodo de 8 años en el Complejo Asistencial Universitario de León.
Se han registrado datos epidemiológicos de los pacientes, el tipo de cirugía realizada y las complicaciones de la misma. Asimismo, se ha evaluado el estado actual de los pacientes mediante la escala visual analógica (EVA), la funcionalidad mediante la escala de la American Orthopaedic Foot and Ankle Society (AOFAS)(15) y el grado de satisfacción.
Métodos
Selección de pacientes e inclusión de los mismos
Se han incluido todos los pacientes registrados que habían sido intervenidos de lesiones de la articulación de Lisfranc. El periodo de registro del estudio se extendió 8 años, desde el 1 de enero de 2010 al 31 de diciembre de 2018.
Recogida de datos
Una vez analizadas las historias clínicas de dicha muestra, basándonos en registros de la intervención y los datos del postoperatorio, se recogieron las variables necesarias en una base de datos mediante el programa Microsoft Excel (versión 16.16.11).
Seguimiento del paciente
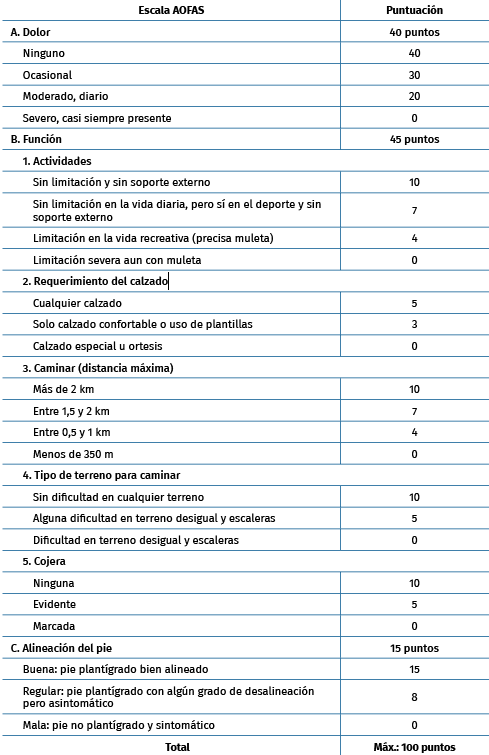
El seguimiento del paciente se ha realizado de forma telefónica, junto con una valoración física y funcional. La funcionalidad se midió mediante la escala de mediopié de la AOFAS (Tabla 1)(15). Se evaluó el dolor mediante la EVA, que valora del 0 al 10 la intensidad del dolor, siendo 0 la ausencia de dolor y 10 un dolor de intensidad insoportable. El grado de satisfacción se midió mediante una escala de 0 al 10, siendo 0 una insatisfacción total con la cirugía y 10 el máximo grado de satisfacción.
Tabla 1. Escala AOFAS (American Orthopaedic Foot and Ankle Society)(15)
Análisis estadístico
Recogidos los resultados, se procedió a su evaluación estadística mediante el programa SPSS versión 23.0.0.2, aplicando el test ANOVA (análisis de la varianza) para variables independientes.
Resultados
En el periodo de 8 años comprendido entre enero de 2010 y diciembre de 2018, se han registrado un total de 26 pacientes ingresados por lesiones de la articulación de Lisfranc. De los 26 pacientes, 24 fueron tratados de forma quirúrgica en nuestro centro, siendo los 2 restantes derivados a sus hospitales de referencia tras el manejo inicial, consistente en reducción cerrada e inmovilización.
De los 24 pacientes incluidos en el estudio, el 41,7% eran hombres y el 58,3% mujeres. La edad media fue de 44,42 años.
Referente al tipo de lesión, 1 paciente presentó un esguince de la articulación de Lisfranc, 2 pacientes una fractura aislada y 21 pacientes (el 87,5%) presentaron una fractura-luxación de la articulación de Lisfranc. De estos últimos, 3 casos fueron diagnosticados como lesión de Lisfranc sutil.
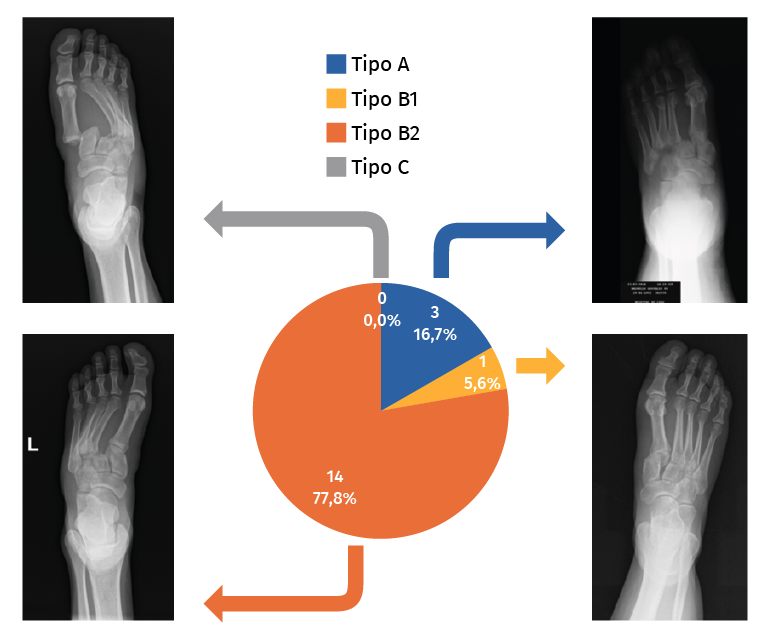
Basándonos en la clasificación de Quénu y Küss modificada por Hardcastle y Myerson (Figura 1), 3 pacientes presentaron una lesión de tipo A, 1 paciente una lesión de tipo B1 y 14 pacientes una lesión de tipo B2 (Figura 2).
Figura 2. Frecuencia de cada tipo de lesión según la clasificación de Quénu y Küss modificada por Hardcastle y Myerson, y radiografías de nuestra serie.
El 50% de los pacientes sufrió una caída casual como mecanismo lesional, siendo el 50% restante secundario a un mecanismo de alta energía como caída de altura (25%), accidentes de tráfico, etc.
El diagnóstico se realizó de forma aguda en el 75% de los pacientes, frente al 25% en el que se llevó a cabo de forma diferida. El 54,2% de los pacientes fueron intervenidos quirúrgicamente de urgencia, mientras que, en el 45,8% de los casos, tras la reducción e inmovilización inicial, se demoró la intervención quirúrgica por diferentes motivos.
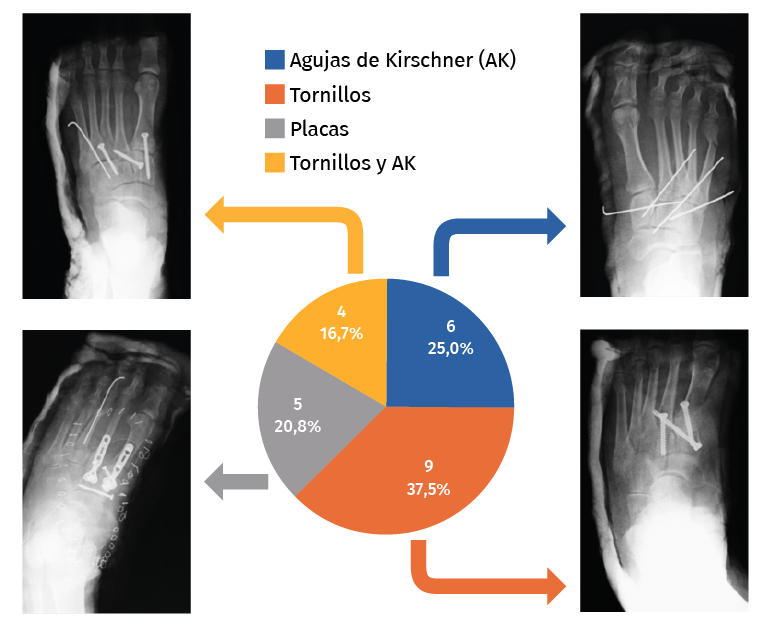
En el 66,7% de los pacientes se realizó una reducción abierta y en el 33,3% restante se llevó a cabo reducción cerrada. En 6 pacientes se realizó osteosíntesis con AK, en 9 pacientes con tornillos, en 5 pacientes con placa y en 4 pacientes con tornillos y AK de forma combinada (Figura 3). Se ha objetivado una tendencia a la disminución del empleo de las AK, con un aumento puntual en el último año. En ningún caso se realizó artrodesis primaria.
Figura 3. Frecuencia de cada tipo de material de osteosíntesis empleado y radiografías de nuestra serie.
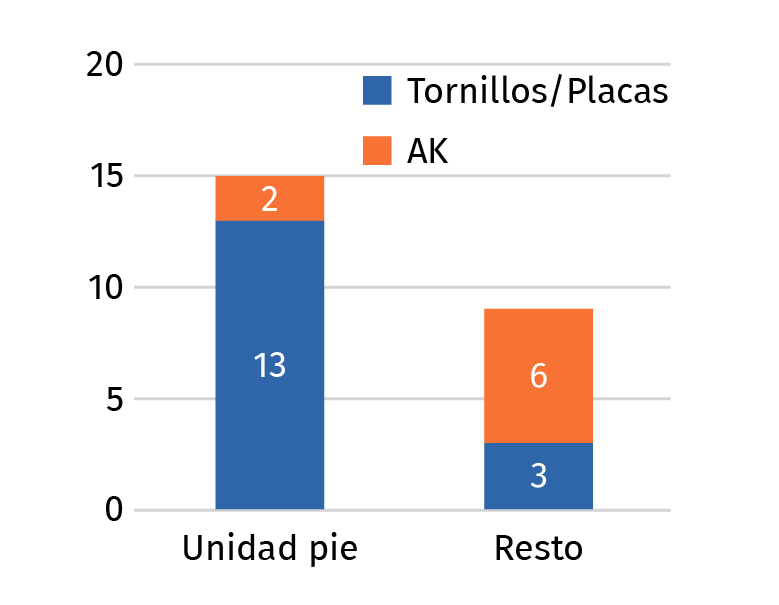
De los 24 pacientes, 15 fueron intervenidos por la Unidad de Pie y Tobillo, llevando a cabo las cirugías de 8 de los 11 pacientes operados de forma programada (> 70%). En los pacientes intervenidos por la Unidad de Pie, se ha objetivado un mayor empleo de osteosíntesis con tornillos y placas en detrimento del uso de AK, únicamente realizando osteosíntesis con AK en 2 de estos pacientes (13,33%) frente al 66% de los pacientes que no fueron intervenidos por esta unidad (Figura 4).
Respecto a las complicaciones posquirúrgicas, únicamente 8 pacientes (33,3%) las presentaron. Ocurrieron 3 infecciones superficiales de la herida quirúrgica que se resolvieron con tratamiento antibiótico oral, 1 retardo de la consolidación, 2 pacientes con síndrome de dolor regional complejo que mejoraron con tratamiento rehabilitador y pregabalina y 2 necrosis cutáneas que precisaron tratamiento por parte del Servicio de Cirugía Plástica. Todas las complicaciones se resolvieron de forma satisfactoria.
Figura 4. Tipo de material de osteosíntesis empleado por miembros de la Unidad de Pie y Tobillo y por el resto de los miembros del servicio. AK: agujas de Kirschner.
En todos los casos tratados mediante AK se realizó extracción de las mismas entre la sexta y la octava semana. En cuanto a la tasa de reintervención, 12 pacientes precisaron una nueva intervención quirúrgica. En 9 casos se realizó extracción del material de osteosíntesis por molestias relacionadas con el mismo, en 2 casos se llevó a cabo una nueva reducción al no haberse obtenido una reducción satisfactoria y en 1 caso se realizó artrodesis, destacando que se trataba de un paciente con artropatía de Charcot.
En cuanto al estado actual de los pacientes, la mayoría (58,3%) se encuentran asintomáticos o presentan dolor ocasional de intensidad leve, 6 presentan artrosis radiográfica y 4 refieren dolor de intensidad moderada-severa.
El dolor medio valorado mediante la escala EVA es de 2,36/10. La escala funcional de la AOFAS media es de 76,23/100 y los pacientes presentan una satisfacción excelente, de 9,18/10.
Discusión
Las lesiones de la articulación tarsometatarsiana son poco frecuentes, pero pueden provocar dolor e invalidez permanente debido a su localización y las altas demandas durante la bipedestación y la marcha, especialmente en aquellos casos en los que la lesión pasa desapercibida(2,3). Este dato es de especial trascendencia, teniendo en cuenta que los más afectados por este tipo de lesión son los adultos jóvenes y que el porcentaje de retraso en el diagnóstico y el tratamiento es elevado, el 25% en nuestra serie.
Con respecto a los mecanismos de producción, pueden ser directos o indirectos, siendo las causas más frecuentes los traumatismos de alta energía. Cabe destacar que, en nuestra serie, las lesiones del CTM ocurrieron como consecuencia de un mecanismo de alta energía en 12 casos (50%), tasas inferiores a las de la literatura(3), con un porcentaje importante (50%) de caídas simples de baja energía, fundamentalmente en personas mayores de 60 años.
El factor pronóstico más importante es conseguir y mantener una correcta reducción. De hecho, se ha comprobado que aquellos pacientes en los que se consigue una reducción anatómica obtienen una mayor puntuación en la escala funcional de la AOFAS y presentan una menor prevalencia de artrosis postraumática. Para lograr este objetivo se considera necesario realizar un tratamiento quirúrgico urgente mediante reducción abierta y fijación interna, existiendo controversia respecto al material de osteosíntesis de elección. Sánchez-Gómez et al.(3) recomiendan la fijación con tornillos de 3,5 mm, al menos para la estabilización de las columnas medial y media, al producir una fijación más estable con una movilización más temprana, menor tasa de desplazamientos secundarios y menor riesgo de artrosis secundaria, reservando el uso de AK para la zona lateral, lesiones concomitantes o mal estado de las partes blandas(3,13). Ho et al.(14) han comparado la estabilidad que ofrece la osteosíntesis con tornillos y con placas, sin encontrar diferencias estadísticamente significativas entre ambos.
Existe un gran debate respecto al papel de la artrodesis. Algunos autores mantienen su uso reservado para la cirugía de salvamento, pero otros autores propugnan su uso inicial en fracturas con intensa conminución o desplazamiento (tipo C), lesiones tardías o Lisfranc de tipo ligamentoso, por su altísima incidencia de artrosis postraumática. Existen numerosas publicaciones en los últimos años que abogan por el uso de la artrodesis primaria; sin embargo, no hay resultados claros al respecto. Según Ilhan et al.(1), que llevaron a cabo un metaanálisis sobre la reducción abierta y fijación interna o la artrodesis primaria en el tratamiento de las lesiones de Lisfranc agudas, no existen diferencias estadísticamente significativas en cuanto a los resultados funcionales, a pesar de existir un riesgo de necesidad de extracción del material de osteosíntesis y de artrodesis secundaria en los pacientes tratados mediante reducción abierta y osteosíntesis. Según Barnds et al.(16), la artrodesis primaria es más cara y tiene mayor tasa de complicaciones que la osteosíntesis, presentando esta última una tasa baja de progresión a artrodesis, aunque refieren una alta tasa de necesidad de extracción del material. La artrodesis primaria sería, por tanto, una alternativa con potenciales ventajas, como el mantenimiento de la reducción por consolidación ósea y la eliminación del riesgo de artrosis postraumática sintomática, pero con limitaciones como las altas tasas de no unión (hasta el 33% según las series) y la ausencia de estudios a largo plazo(17,18). Además, según estos autores, la artrodesis primaria presenta mejor coste-efectividad que la osteosíntesis, debido a la necesidad de extracción de material que presenta esta, aumentando los costes y disminuyendo la calidad de vida del paciente(19).
En nuestra serie, únicamente 1 de los 24 pacientes precisó realizar una artrodesis secundaria, destacando el antecedente personal de artropatía de Charcot. Teniendo en cuenta esta baja tasa de necesidad de artrodesis secundaria, no creemos recomendada la realización sistemática de artrodesis primaria como tratamiento de las lesiones de la articulación de Lisfranc. Además, únicamente 9 pacientes precisaron una segunda cirugía para la extracción del material de osteosíntesis por molestias relacionadas con el mismo, por lo que tampoco estaría justificado el uso de la artrodesis primaria por su coste-efectividad frente a la reducción abierta y osteosíntesis.
Respecto a la necesidad de retirada del material de osteosíntesis, existe una gran controversia al respecto. Algunos autores(20,21,22,23) recomiendan la retirada sistemática a las 8-12 semanas para permitir la movilidad y evitar problemas como rotura, mientras que otros(24,25,26) recomiendan la extracción en caso de producir molestias. Ahmad y Jones(27) sugieren el uso de tornillos bioabsorbibles para evitar la necesidad de retirada de los mismos. En nuestra serie, únicamente se realizó extracción del material de osteosíntesis en 9 casos, no objetivándose rotura ni otros problemas en los pacientes en los que no se retiró el mismo.
En cuanto a los resultados funcionales de nuestros pacientes, la puntuación media de la escala de la AOFAS fue superior a 75 y los pacientes se mostraron satisfechos con el resultado. Estos datos son similares a los publicados, lo cual nos permite afirmar que la fractura-luxación de Lisfranc no es de tan mal pronóstico como clásicamente se consideraba.
La complicación tardía más frecuente es la artrosis postraumática, 25% en nuestra serie, datos algo inferiores a los reportados en la literatura, que llegan a superar el 50% en las series internacionales(2,9,25,28). La artrosis aparece incluso en pacientes con reducción anatómica, aunque es más frecuente en aquellos casos donde no se consigue una reducción óptima, ya que esto conduce a una articulación inestable que provoca cambios degenerativos. Sin embargo, no todos los pacientes que desarrollan cambios artrósicos en las radiografías presentan síntomas relacionados con ellos(13,28).
Conclusiones
Las lesiones de la articulación de Lisfranc suponen una patología poco frecuente entre las lesiones traumáticas de pie y tobillo. Las fracturas-luxaciones son las lesiones más frecuentes dentro de todas las que afectan a la articulación de Lisfranc. Existen diferentes opciones referentes al tratamiento quirúrgico, existiendo controversia respecto al tratamiento de elección. Es necesario conseguir una reducción anatómica, por lo que la reducción abierta y fijación interna es el método más indicado. La estabilidad con tornillos o placas parece superior a las AK en las columnas medial y media, estando estas reservadas para la columna lateral. La artrodesis primaria es una alternativa a la osteosíntesis con resultados similares a medio plazo; sin embargo, en función de las bajas tasas de artrodesis secundaria de nuestra serie (únicamente 1 de 24 pacientes), basándonos en nuestra experiencia no consideramos recomendable realizar artrodesis primaria.