Introducción
La corrección del hallux valgus con ángulos intermetarsianos elevados precisa de estrategias quirúrgicas que pueden no ser las habituales(1). Ya en 1923 Trethwan describió la primera osteotomía de apertura proximal como método de corrección(2). Y en los años noventa, Mann et al.(3,4) y Sammarco et al.(5), entre otros, publicaron la osteotomía proximal en chevron(4,5,6,7,8,9,10).
En la actualidad, se han descrito muchas osteotomías proximales que tienen indicaciones y dificultades específicas: curva, chevron, biplanar de cierre, oblicua, lateral de cierre, de apertura medial(11,12,13)…
El punto de corte teórico en la indicación de las osteotomías proximales se establece en muchos artículos a partir de los 15° de ángulo intermetatarsiano(1,9,14,15), dejando las osteotomías diafisarias y distales para ángulos inferiores.
En un estudio comparativo entre osteotomía proximal (30 pies) y osteotomía de Scarf (30 pies), la escala de la American Orthopaedic Foot and Ankle Society (AOFAS) no muestra diferencias comparativas, el ángulo PASA (proximal articular seet angle) mejora de 17,3 a 11,8° en la osteotomía proximal y de 16,2 a 9,3° en el Scarf. Por último, en los 2 grupos, al realizar la comparativa de ángulos entre las 6 semanas postoperatorias y al año, se ve una pérdida de corrección similar(16).
Se puede considerar el primer metatarsiano como un sistema integrado en una palanca de segundo grado donde tenemos un fulcro, que es la parte inferior de la cabeza del metatarsiano que contacta con el suelo, una fuerza y una resistencia situadas a nivel proximal del hueso. Si el sistema es rígido (es decir, osteotomías bien sintetizadas), no hay alteración de este, pero, si existe un fracaso en la osteotomía, el comportamiento según sea esta proximal o distal es muy distinto atendiendo a la ley de palancas. Esta ley indica la fuerza que se precisa para romper el sistema y depende de la distancia al fulcro: si la osteotomía es cercana al fulcro, se precisa mucha fuerza para hacerla fracasar, pero si es lejana a este (osteotomía proximal), es suficiente una fuerza mucho menor.
Con cálculos trigonométricos se puede establecer in vitro el desplazamiento dorsal en el plano sagital cuando falla la osteotomía y es mucho mayor en las osteotomías proximales que en las distales.
El objetivo del artículo es el estudio de los pacientes a los que se ha realizado una técnica proximal por hallux valgus moderado-severo. Se pretende analizar los resultados y las complicaciones de la técnica, así como realizar una actualización bibliográfica.
Material y método
El presente trabajo consiste en una revisión retrospectiva de pacientes operados por hallux valgus en nuestro centro en un periodo de 10 años, comprendido entre el 1 de enero de 2008 y el 31 de diciembre de 2017.
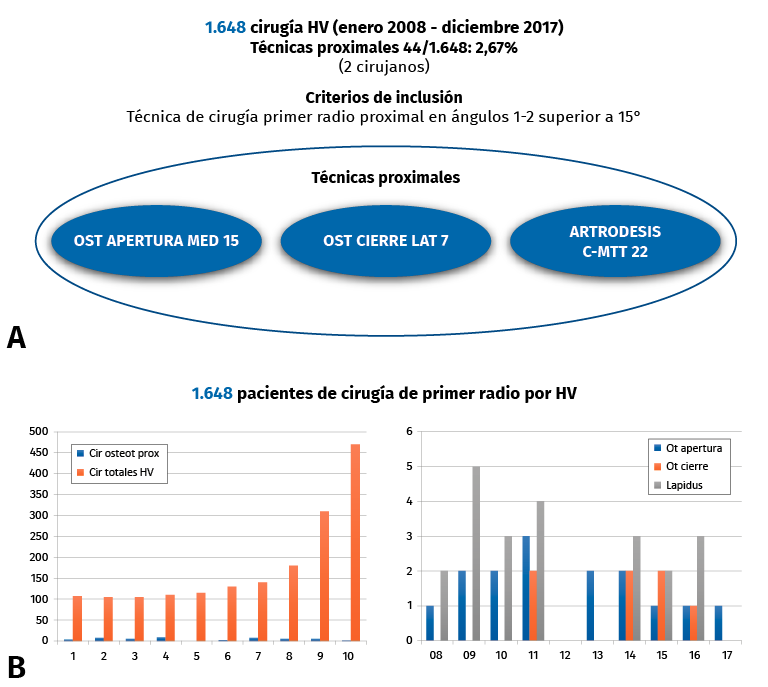
Se han llevado a cabo un total de 1.648 cirugías, de las cuales 44, un 2,67%, han sido cirugías proximales del primer metatarsiano: 15 osteotomías de apertura medial, 7 osteotomías de cierre lateral y 22 artrodesis cuneometatarsianas (Lapidus).
Los criterios de inclusión para la realización del estudio han sido: un ángulo intermetatarsiano superior a 15° a los cuales se les realizó una osteotomía proximal.
Para el objetivo del estudio, el único criterio clínico ha sido la realización de artrodesis en lugar de osteotomía.
La valoración clínica se realizó mediante la escala de la AOFAS preoperatoria y postoperatoria en el momento de realizar este estudio (por tanto, con una media de 6 años y 8 meses). Esta escala fue desarrollada por la Sociedad Americana de Pie y Tobillo en 1994(17) e incluye 3 categorías diferentes, una de dolor (hasta 40 puntos), una de función (hasta 45 puntos) y una de alineación (hasta 15 puntos), obteniéndose un resultado sobre 100 puntos totales, donde 0 supone la mayor incapacidad y 100 la función normal(18).
Respecto a la valoración radiográfica, esta consistió en la medición del ángulo intermetatarsiano (ángulo entre el primer y el segundo metatarsianos) preoperatorio y postoperatorio final, a los 6 meses de la intervención, mediante una radiografía anteroposterior en carga en todos los casos.
Figura 1. Epidemiología de las técnicas proximales en nuestro servicio (2008-2017).
Además, transcurridos esos 6 meses se valoraron las complicaciones, entendiendo como tales la rigidez articular (pérdida de movimiento de la articulación metatarsofalángica del hallux respecto al previo a la cirugía, medido mediante goniómetro) y la pérdida de corrección angular radiográfica. No se consideró complicación la hipocorrección, es decir, aquellos pacientes en los que no se consiguió un ángulo intermetatarsiano de 9° posquirúrgico, si no hizo necesaria una cirugía de rescate.
Tabla 1. Puntos básicos del postoperatorio

Se debe tener en cuenta que la realización de una técnica u otra no ha dependido solo del ángulo intermetatarsiano y, por ello, la distribución de frecuencias no guarda una relación lineal. Así, mientras las cirugías totales de hallux valgus que se realizaban iban aumentando con el tiempo, esto no se acompañaba de un aumento proporcional de las técnicas proximales (Figura 1).
Tabla 2. Resultados (n: 22 pacientes)
La cirugía se realiza con raquianestesia o bloqueo locorregional de la pierna, acompañados de isquemia distal a la rodilla, y consiste en un primer tiempo de partes blandas distales (buniectomía, sección aductor, plicatura capsular final) y osteotomía proximal (cierre o apertura) con sierra oscilante. Después, se intenta una osteoclasia sin desplazamiento para, posteriormente, forzar la posición de flexión plantar del primer metatarsiano ayudándose, si es preciso, de una fijación transitoria con una aguja de Kirschner (entre el primer y el segundo metatarsiano). Para la síntesis, se utiliza una placa de escalón en las osteotomías de apertura y 2 tornillos de 2,6 mm en las de cierre (excepto en 2 casos en los que se utilizaron placas). Por último, se coloca vendaje estándar de antepié permitiendo la carga inmediata con zapato ortopédico rígido plano sin tacón durante 6 semanas. Los detalles postoperatorios se indican en la Tabla 1.
Resultados
Se han realizado 22 osteotomías proximales (15 de apertura y 7 de cierre). La puntuación de la AOFAS preoperatoria de estos pacientes era de 54, aumentando a 92 en el control realizado en el momento de la revisión (6 años y 8 meses de media); esto supone un incremento del 70%. Radiográficamente, el ángulo intermetatarsiano prequirúrgico medio era de 19° y el posquirúrgico medio era de 11,7°; por tanto, una corrección media de 7,3°. Además, ha existido un alargamiento del metatarsiano de 3 mm en las osteotomías de apertura y una disminución de 6 mm en las osteotomías de cierre (Tabla 2).
Tabla 3. Las complicaciones (n: 22 pacientes)

Ninguno de los pacientes que presentaron hipocorrección precisaron tratamiento de rescate, por lo que, como complicaciones, mostradas en la Tabla 3, destacan 2 casos de pérdida de corrección radiográfica sin repercusión clínica, 2 dehiscencias de la herida (resolución con cura tópica), 2 protrusiones del material de osteosíntesis, que precisaron de la retirada del mismo, y 5 casos, de los 15 con osteotomía de apertura, de rigidez posquirúrgica de la articulación metatarsofalángica del hallux.
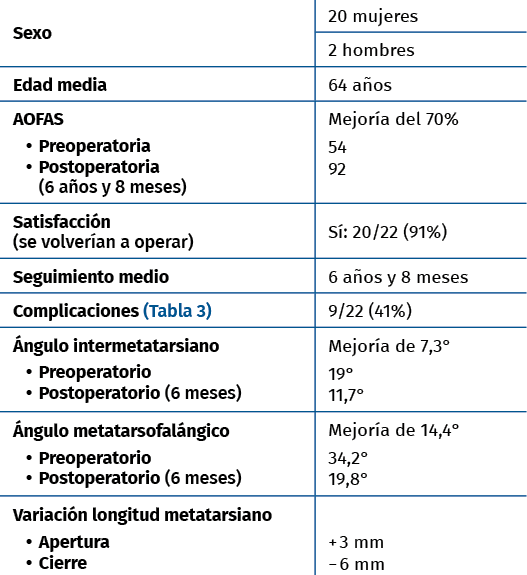
Figura 2. Detalles quirúrgicos de la osteotomía de apertura medial.
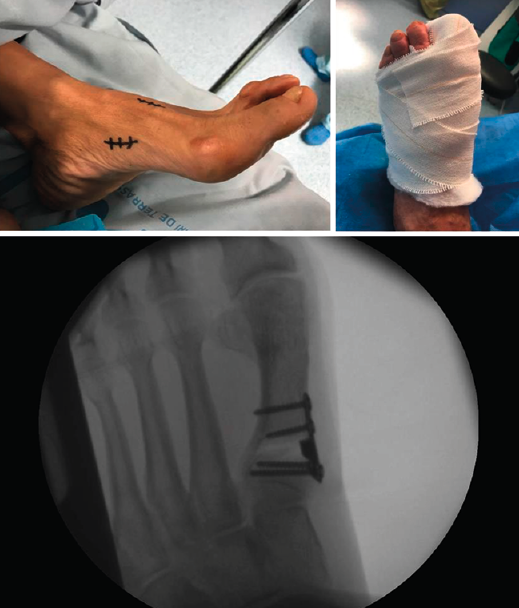
No se objetivó ningún caso de metatarsalgia de transferencia ni de pseudoartrosis. En las Figuras 2 y 3 se pueden ver detalles quirúrgicos de las osteotomías de apertura y cierre.
Discusión
Al comparar los resultados de las osteotomías proximales con las diafisarias y/o distales en la literatura, no existen diferencias en cuanto a dolor y función en hallux valgus moderados-graves, pero sí una mayor capacidad de corrección del ángulo intermetatarsal en las osteotomías proximales(19,20,21,22,23,24,25).
Las osteotomías proximales son más exigentes técnicamente y tienen más complicaciones potenciales(26,27). Existe pérdida de corrección radiológica a los 6 meses (siendo más pronunciada en las primeras 6 semanas después de la cirugía)(28).
Figura 3. Detalles quirúrgicos de la osteotomía de cierre lateral.
La síntesis rígida de la osteotomía es básica para evitar complicaciones. En este sentido, la síntesis con agujas de Kirschner es la menos rígida, seguida de los tornillos, siendo la más estable la de la placa. La síntesis con tornillos en caso de osteoporosis puede ser precaria, recomendándose la estabilización con placa en estos casos(27).
Si falla la síntesis, se produce una pérdida de corrección con ascenso de la cabeza y una metatarsalgia de transferencia. Esta consolidación viciosa se produce en un 17%, según algunos autores(27). Según H. J. Trnka et al., en 114 osteotomías curvas se observó un 9% con elevación del primer metatarsiano, sin repercusión clínica significativa, mientras que en 72 osteotomías en chevron proximales encontraron únicamente 1 elevación(29). Por su parte, R. Zettl et al. realizaron 60 osteotomías de cierre encontrando un 25% de los casos con elevación(30).
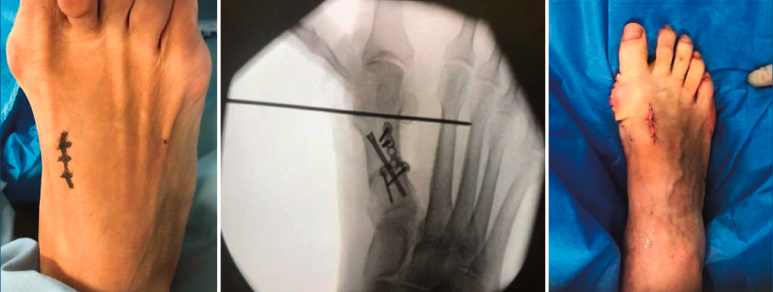
Figura 4. Caso clínico de osteotomía de apertura medial (radiología preoperatoria y control a los 6 años y 8 meses).
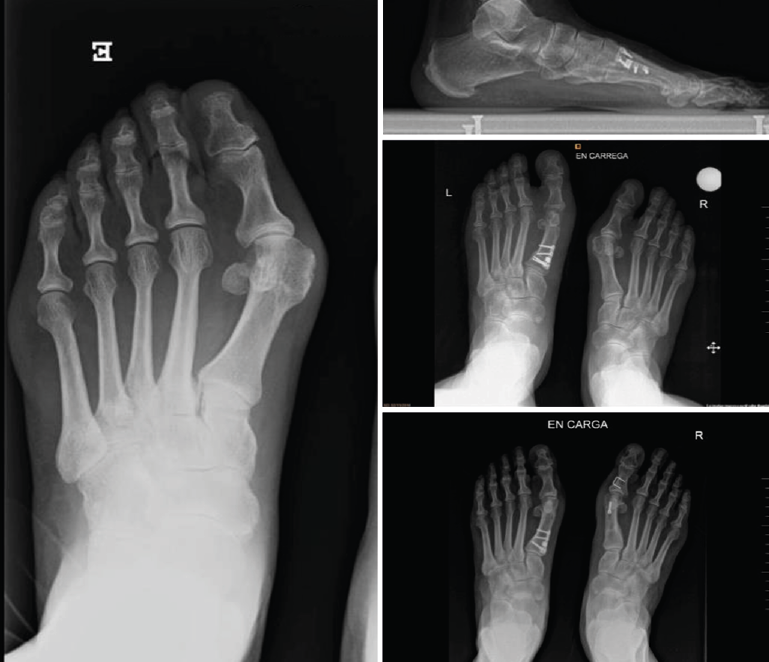
Para solucionar el desplazamiento dorsal de la cabeza posquirúrgico, se debe realizar según Jones una nueva osteotomía (dorsal de apertura) y posteriormente aplicar un yeso en descarga durante 4 semanas(29,31).
Otra complicación frecuente es la metatarsalgia de transferencia: Brodsky et al. publican 5 metatarsalgias en 43 osteotomías curvas(32), Very et al. 2 metatarsalgias en 37 osteotomías curvas(33) y Trnka 14 metatarsalgias en 60 osteotomías de cierre(29).
Existen estudios que indican que la longitud metatarsal varía a pesar de que la diferencia no es significativa (en osteotomías de apertura y cierre)(28,29,30,31,32,33).
Se ha indicado que con las osteotomías que alargan el metatarsiano el balance articular de la metatarsofalángica decrece 6,4°, pero clínica y estadísticamente no es significativo y la valoración global de satisfacción es alta(34).
Figura 5. Caso clínico de osteotomía de cierre (radiología preoperatoria y control a los 4 años).
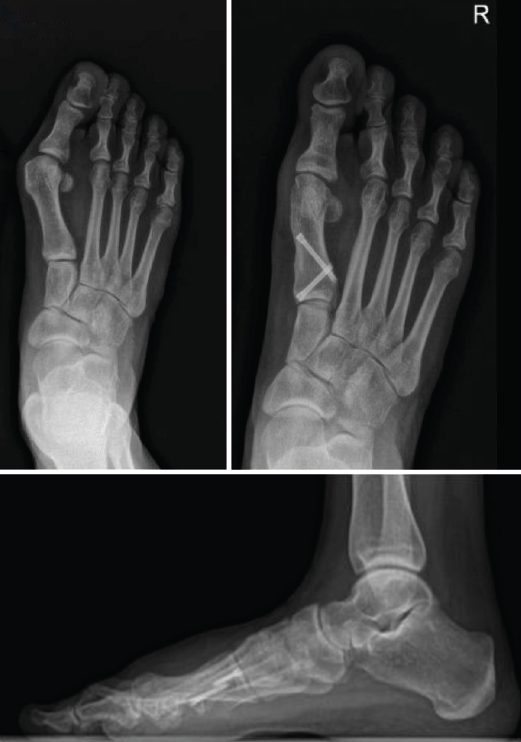
Sin embargo, en nuestra opinión el aumento de longitud del primer metatarsiano en las osteotomías de apertura de nuestra serie puede haber condicionado la disminución del balance articular, siendo este uno de los factores que ha motivado el abandono de esta técnica en nuestro centro.
En las Figuras 4 y 5 se muestra un ejemplo intervenido de osteotomía de apertura y cierre.
Nosotros, de acuerdo con G. W. Law et al.(35), realizamos muchas más osteotomías diafisarias (Scarf) de las que estarían indicadas teóricamente por los ángulos preoperatorios, debido a que los resultados con esta técnica son similares con un menor grado de complejidad y una mayor curva de aprendizaje, puesto que está indicada para deformidades menores y, por tanto, más frecuentes. De manera similar, Xiong et al., en 2019, plantean la opción de añadir cirugía de partes blandas a la osteotomía de Scarf en el caso de deformidades severas; no obstante, concluyen resultados similares a la osteotomía aislada(36). Por último, se resalta en todos los estudios mencionados, así como en el de Parra Téllez et al., que la osteotomía de Scarf permite desplazamientos muy elevados y, por tanto, es apta para corregir ángulos intermetatarsianos inferiores a 25°(35,36,37).
Además de lo señalado hasta ahora, las osteotomías diafisarias permiten mejorar el ángulo PASA, mientras que, por la propia técnica de las osteotomías proximales, sería preciso realizar una doble osteotomía para poder corregirlo(38).
Por todas estas razones, las osteotomías proximales han visto reducida su indicación con el paso del tiempo, siendo sustituidas por las osteotomías diafisarias, especialmente por la osteotomía de Scarf.
Conclusiones
Las osteotomías proximales son técnicas complejas que permiten corregir ángulos intermetatarsales elevados (de más de 15°) con resultados aceptables en nuestro estudio.
Sin embargo, basándonos en nuestra experiencia y de acuerdo con la evidencia expuesta, las osteotomías diafisarias permiten la corrección de hallux valgus moderados-severos y, además, se trata de técnicas más utilizadas y con más versatilidad, por lo que la experiencia de nuestros cirujanos de pie y tobillo es mucho mayor, con mejores resultados y una menor tasa de complicaciones. Todo esto ha conducido al abandono de las técnicas proximales en casi todos nuestros pacientes, sustituyéndolas por la osteotomía diafisaria de Scarf.