Introducción
La rotura del tendón de Aquiles es una lesión invalidante que suele producirse en adultos jóvenes en edad laboral. Su frecuencia cada vez es mayor, dado el aumento de la práctica deportiva en los países industrializados(1).
Su incidencia es difícil de determinar: ronda las 19 roturas por cada 100.000 personas, aunque hay trabajos, como el de Gwynne-Jones de 2011, que recogen una incidencia en Nueva Zelanda de 24 por 105(2).
La etiología de las roturas del tendón de Aquiles es en su mayor parte debida a actividades deportivas. Se acepta la premisa de que las roturas suelen ocurrir en tendones con diferentes grados de tendinopatía degenerativa(3,4,5,6). Enfermedades sistémicas como las colagenopatías, el uso de esteroides anabolizantes o el tratamiento con fluoroquinolonas también pueden producir roturas agudas del Aquiles(7). Las alteraciones biomecánicas del pie y tobillo como el varo o valgo del retropié, entre otras, se consideran factores predisponentes a la lesión del tendón(8).
En general, el diagnóstico de las roturas del Aquiles es eminentemente clínico(9). Las pruebas complementarias son especialmente útiles en casos de roturas crónicas. La ecografía nos puede mostrar una imagen dinámica del tendón(9). La resonancia magnética (RM) podría estar indicada en caso de lesiones crónicas, roturas previas y en pacientes con antecedentes previos de tendinosis(10).
Existen 3 tipos de tratamientos para las roturas agudas del tendón de Aquiles: el tratamiento conservador, la cirugía abierta (CA) y la cirugía percutánea (CP). Todavía no existe un consenso respecto a cuál es mejor, por lo que queda la decisión en manos del paciente y del cirujano(4). El tratamiento quirúrgico presenta un porcentaje de rerroturas más bajo que el conservador, además de una recuperación funcional más rápida(9,11). Las técnicas percutáneas, además del menor coste económico tanto directo como indirecto, también presentan menos complicaciones quirúrgicas que las técnicas quirúrgicas abiertas(12,13). Existen diferentes técnicas percutáneas para la reparación de las roturas del tendón de Aquiles. La primera descripción que encontramos en la literatura de CP en el tratamiento de las roturas agudas del tendón de Aquiles es la técnica de Ma y Griffith, descrita en 1977(14). Posteriormente, se han descrito modificaciones de la técnica original y se han ido añadiendo otros sistemas percutáneos, como el sistema descrito por Assal et al. en 2002 (Achillon®), la que se ayuda del instrumento Dresden®, el Percutaneous Achilles Repair System (PARS®), etc.(15,16,17,18). Para este estudio escogimos la técnica percutánea con Tenolig®. Es un sistema similar al Barb Wire o pull-out que se suele utilizar para los extensores de los dedos(19).
La hipótesis de este trabajo es que, en las roturas agudas del tendón de Aquiles, el tratamiento con CP proporciona mejores resultados funcionales, menor tasa de complicaciones y menor tiempo de reincorporación laboral que el tratamiento con CA.
Material y métodos
El comité ético del hospital autorizó el estudio clínico para este trabajo. Fue realizado durante el periodo comprendido entre los años 2009 y 2014, recogiéndose todas las roturas agudas espontáneas del tendón de Aquiles que llegaron a nuestro centro. Se trata de un estudio prospectivo aleatorizado. Un total de 22 pacientes fueron incluidos en el estudio, de los cuales 13 fueron intervenidos mediante la técnica percutánea y 9 pacientes mediante la técnica quirúrgica abierta.
Se utilizaron una serie de parámetros de diagnóstico por la imagen y otros funcionales: dinamometría isocinética, balance articular, altura de talón, perímetro de pantorrilla, grosor del tendón de Aquiles y ciertos cuestionarios de valoración, el American Orthopaedic Foot and Ankle Society (AOFAS) Clinical Rating System Ankle-Hind Foot, el Achilles Tendon Rupture Score (ATRS) y el Short Form 36 (SF-36)(20).
Los pacientes incluidos en el estudio fueron pacientes de entre 18 y 65 años, afectos de roturas agudas espontáneas completas del tendón de Aquiles de menos de 15 días de evolución. Los criterios de exclusión fueron retraso en el tratamiento quirúrgico de más de 15 días, cirugías o roturas previas del mismo tendón, lesiones concomitantes de la extremidad afecta, enfermedades sistémicas graves, recibir tratamiento inmunosupresor o fluoroquinolonas, diabetes mellitus y tratamientos con corticosteroides sistémicos o inyecciones locales durante los 6 meses anteriores a la lesión.
Todos los pacientes fueron intervenidos por el mismo equipo quirúrgico. Los controles postoperatorios fueron realizados por la misma persona.
Tratamiento quirúrgico
Los pacientes de ambos grupos recibieron anestesia raquídea, asociándose bloqueos locorregionales en algunos casos.
En el caso de la CP, el sistema utilizado fue el Tenolig®. Los componentes de este sistema son: 2 agujas de punta triangular de 1,5 mm de diámetro y 15 cm de longitud, con una cierta curvatura distal, unidas cada una de ellas a un hilo de 36 cm de longitud y 0,85 mm de diámetro, en cuya zona distal presenta un arpón; 2 discos de polietileno con un lado convexo, para minimizar la zona de presión en la piel del talón, y un lado plano; y 4 piezas de plomo perforado, que se apoyarán sobre el lado plano del disco, 2 por disco, y que serán comprimidas para el bloqueo del sistema una vez conseguida la tensión deseada.
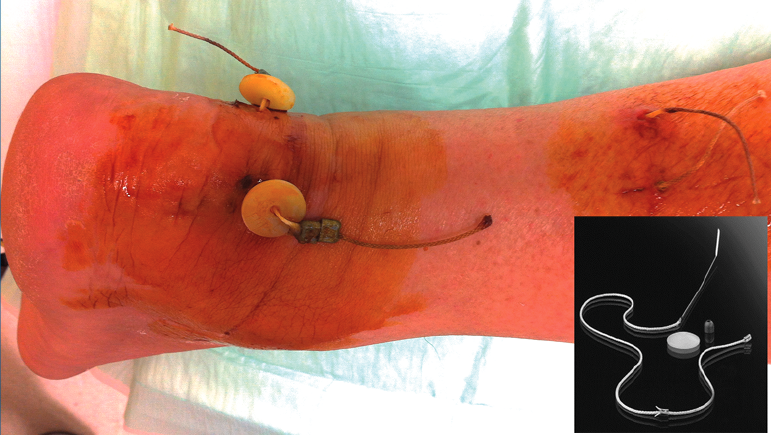
La técnica de la CP siempre fue la misma y se describe a continuación. Se coloca al paciente en decúbito prono con los pies saliendo por fuera de la mesa de quirófano, con una almohada debajo de los 2 tobillos. No utilizamos manguito de isquemia en ningún caso. Se administra profilaxis antibiótica en todos los pacientes. Después de realizar asepsia con povidona yodada y montar el campo quirúrgico estéril, se procede a la cirugía. Se realizan 2 pequeñas incisiones de menos de 1 cm a unos 5-6 cm proximales a la rotura, centradas en la línea media y separadas unos 2-3 cm entre sí. Especial cuidado se tiene con la incisión lateral, ya que el nervio sural discurre próximo a este abordaje. Se realiza disección roma en ambas, se protegen las estructuras vasculonerviosas mediante separadores y se introduce la aguja del sistema pull-out, aumentando un poco la curvatura preexistente para facilitar la salida distal, mediante un portagujas. La aguja se desliza a través de la musculatura del tríceps sural y se extrae a nivel ligeramente distal y anterior a la inserción del tendón de Aquiles, una por el lado lateral y la otra por el lado medial del talón. Para poder sacar la aguja con mayor facilidad, se realiza plantoflexión. Una vez pasadas las 2 agujas, se tracciona de ambas hasta que los arpones localizados al final de los hilos se insertan en la aponeurosis del gastrocnemio, se realiza plantoflexión máxima y se continúa traccionando hasta que por palpación se observaba aproximación de los cabos tendinosos, fijándose entonces el sistema mediante primero los discos de polietileno con el lado convexo tocando la piel y después los 2 plomos encima de cada disco, apretándolos con unos alicates para bloquear los hilos. Suturamos ambas incisiones con hilo monofilamento y se realiza un vendaje semicompresivo con férula posterior de yeso a unos 20° de equino (Figura 1).
Figura 1. Imagen postoperatoria de la técnica percutánea de uno de los casos del trabajo presentado y componentes del sistema.
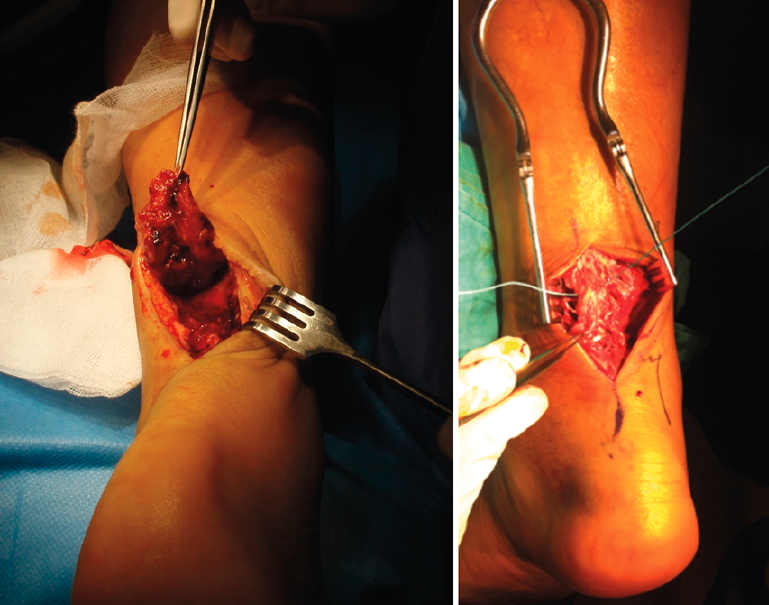
En los casos de CA, el paciente es colocado en decúbito prono con una almohada bajo los tobillos. El abordaje es para-aquíleo medial, apertura del peritendón y exposición de la rotura tendinosa (Figura 2). Se resecan los extremos de la rotura hasta conseguir tejido sano y se realiza una sutura terminoterminal con un punto de tipo Bunnell con una sutura no reabsorbible y una sutura coronal con un hilo reabsorbible (Figura 2). Posteriormente, se cierra el peritendón y el resto de las estructuras por planos. Después del vendaje, se coloca una férula posterior de yeso a unos 20° del equino.
Figura 2. Cabos tendinosos en la cirugía abierta y sutura.
El protocolo postoperatorio fue el mismo en ambos grupos. Se mantuvo la férula posterior de yeso durante 2 semanas, cambiándose por una bota de marcha con 5 cuñas internas y fue autorizada la carga progresiva según la tolerancia. La retirada de las cuñas fue progresiva, llegándose a la posición de neutro a las 7 semanas. La retirada del sistema de anclaje pull-out se realizó a las 6 semanas en consultas externas.
Figura 3. Secciones sagitales de resonancia magnética de SE T1, a los 3 (A), 6 (B) y 12 meses (C).
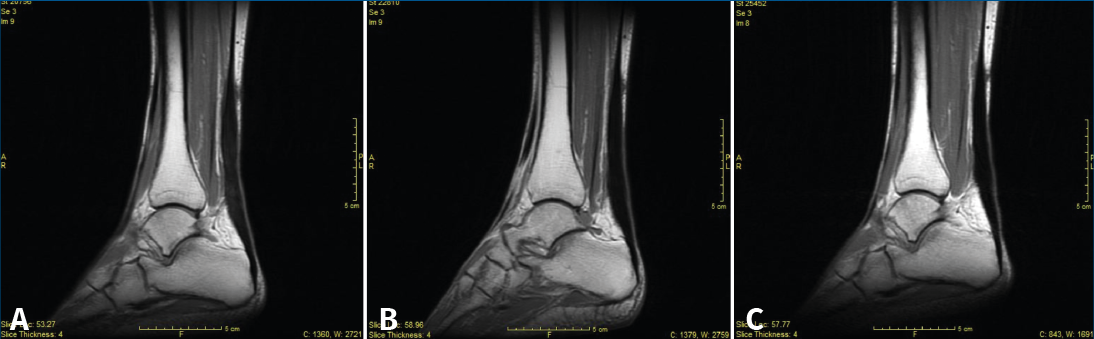
A los 3, 6 y 12 meses se recogió el balance articular del tobillo, el diámetro de la pantorrilla, la altura del talón al suelo bipodal y el grosor del tendón. Se pasaron los cuestionarios AOFAS, SF-36 y ATRS, y también se realizaron RM (Figura 3) y ecografía. A los 12 meses se practicó una exploración dinamométrica isocinética.
Resultados
Desde el año 2009 hasta 2014 se incorporaron al estudio un total de 22 pacientes, de los cuales 13 fueron incluidos en el grupo de CP y 9 en el de CA. En el grupo de CP tuvimos 1 mujer y 12 varones (7,6 y 92,3%, respectivamente), mientras que en el de CA, 2 mujeres y 7 varones (22,2 y 77,7%). En los pacientes incluidos en el grupo de CP tuvimos 7 tobillos izquierdos y 6 derechos y, en el grupo de CA, 3 izquierdos y 6 derechos. La edad media fue de 41,3 en el grupo de CP y de 43 en el de CA. En cuanto a la duración de la cirugía, fue de 34 minutos en la CP y de 52,6 en la CA. El tiempo de ingreso en la CP fue de 14,9 horas y en la CA de 21,4 horas. Por último, el tiempo para la reincorporación laboral fue de 5,8 meses en la CP y de 4,5 en la CA.
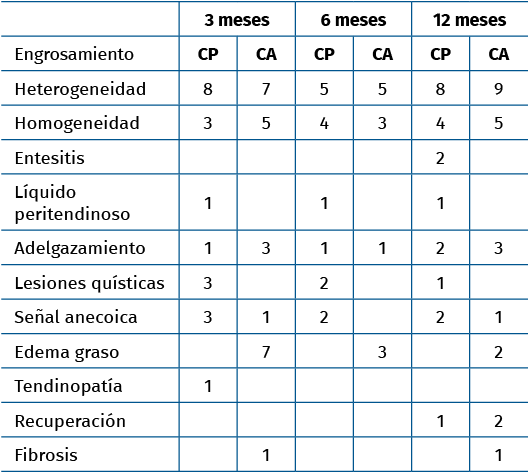
Tabla 1. Hallazgos en la resonancia magnética
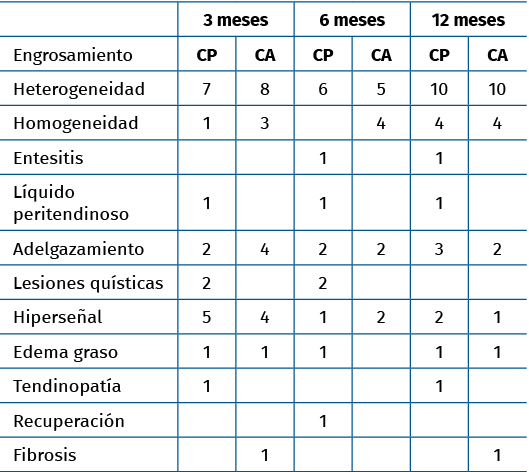
Los hallazgos en las RM y las ecografías de control se encuentran recogidos en las Tablas 1 y 2. En la Figura 3 podemos observar el característico engrosamiento tendinoso durante la evolución postoperatoria. Las complicaciones postoperatorias quedan recogidas en la Tabla 3.
En el análisis comparativo de los resultados, se obtuvieron resultados estadísticamente significativos en los cuestionarios ATRS en la CP, con peor puntuación comparando los datos preoperatorios con los obtenidos a los 12 meses de la cirugía. No se hallaron diferencias entre grupos de tratamiento. En el cuestionario SF-36, en la parte física, se hallaron peores resultados en la CP a los 6 meses, aunque no en el resto de los periodos.
En la dinamometría isocinética, se obtuvieron diferencias estadísticamente significativas en el trabajo total y en la potencia en el déficit de flexión dorsal (FD), con peor resultado del grupo de CP.
Tabla 2. Hallazgos en la ecografía
En cuanto a las complicaciones, hubo diferencias estadísticamente significativas, con un mayor número de complicaciones globales en el grupo de CP. No se hallaron diferencias estratificando las diferentes complicaciones.
Por último, se encontraron diferencias significativas en la duración de la cirugía, con menor duración en el grupo de CP.
En el resto de los ítems estudiados no se observaron diferencias estadísticamente significativas: altura del talón, balance articular, diámetro de la pantorrilla, grosor del tendón, diámetros y cross-section tendinoso en las exploraciones complementarias, tiempo de baja laboral y duración del ingreso.
Discusión
En los trabajos publicados sobre roturas del Aquiles no hay todavía un consenso respecto al tratamiento, tomándose la decisión en función de las necesidades, la idiosincrasia y los requerimientos del paciente(4).
En este trabajo se han querido evaluar los resultados del tratamiento de las roturas agudas del tendón de Aquiles mediante la técnica de CP de tipo pull-out, a nivel funcional, morfológico y económico.
La población analizada fue una población de una mutua laboral. Buckley et al., en su estudio sobre el tratamiento de fracturas del calcáneo, concluyen que los pacientes laborales han de ser estratificados en los estudios, ya que, por el hecho de tratarse de pacientes del ámbito laboral, el resultado de un tratamiento puede diferir del resto de los pacientes(21). También Corte-Real y Moreira en su trabajo del 2009 hacen referencia a que los pacientes laborales influyen negativamente en los resultados de los cuestionarios funcionales(22).
Karjalainen et al. en 1997 publican un trabajo en el que realizan RM a 21 pacientes postoperados de roturas del tendón de Aquiles y observan que existe una correlación entre la mala evolución clínica y la existencia de lesiones intratendinosas con señal de alta intensidad(23). Igual que en el estudio de Karjalainen et al., en nuestro estudio se midió el área mayor del tendón y se comparó con el tendón contralateral, además de valorar cualitativamente las imágenes de RM(23). Los hallazgos más frecuentes mediante RM en ambos grupos de tratamiento fueron el engrosamiento, la heterogeneidad y el líquido peritendinoso. En 4 pacientes se encontró hiperseñal intratendinosa, que según Karjalainen et al. (1996) podría corresponder a formación de cicatriz fibrosa en el interior. Ellos encontraron este tipo de lesión en 4 de los 13 pacientes estudiados y, de ellos, los 2 con las lesiones más grandes fueron los que tuvieron una peor evolución clínica(24). En nuestro estudio, sin embargo, los 4 pacientes presentaban una correcta evolución.
La muestra en la mayoría de las publicaciones es pequeña. Karjalainen et al. estudian 13 pacientes, de los cuales solo pueden comparar 9 con el lado sano, y en la serie de Liem et al. se incluyen 10 pacientes(24).
Globalmente, en nuestro trabajo, los resultados tanto de la RM como de la ecografía mostraron cambios heterogéneos y engrosamiento en la mayoría de los pacientes como hallazgos más frecuentes. Este dato no mostró una significación clínica. En cambio, sí que pareció existir una relación entre el adelgazamiento tendinoso y la mala puntuación de los cuestionarios funcionales. Estos resultados sugieren que el adelgazamiento es un factor de riesgo o un indicador precoz de una posible rerrotura o de una mala evolución funcional.
La complicación más temida tras la reparación de una rotura aguda del tendón de Aquiles es la rerrotura. En la literatura existen estudios que concluyen que los tendones tratados mediante tratamiento percutáneo tienen mayor índice de rerroturas que los tratados por CA. Sin embargo, existen series con una tasa tan baja de rerroturas como el 0%, como publican Ma y Griffith, Ceccarelli et al. o el 3,2% de Bartel et al.(14,15,25).
En nuestro trabajo, del total de los 13 pacientes intervenidos mediante la técnica percutánea, se produjo 1 rerrotura completa (7,6%) y 3 roturas parciales (Tabla 3). Todas ellas sucedieron entre los 3,5 y los 4 meses desde la primera cirugía. La rotura completa fue tratada mediante CA y las roturas parciales mediante inmovilización durante 4 semanas. En la serie de 124 pacientes de Maes et al., en la que utilizaron el mismo sistema que en nuestro estudio, el porcentaje de rerroturas es del 10%(26).
Tabla 3. Complicaciones postoperatorias
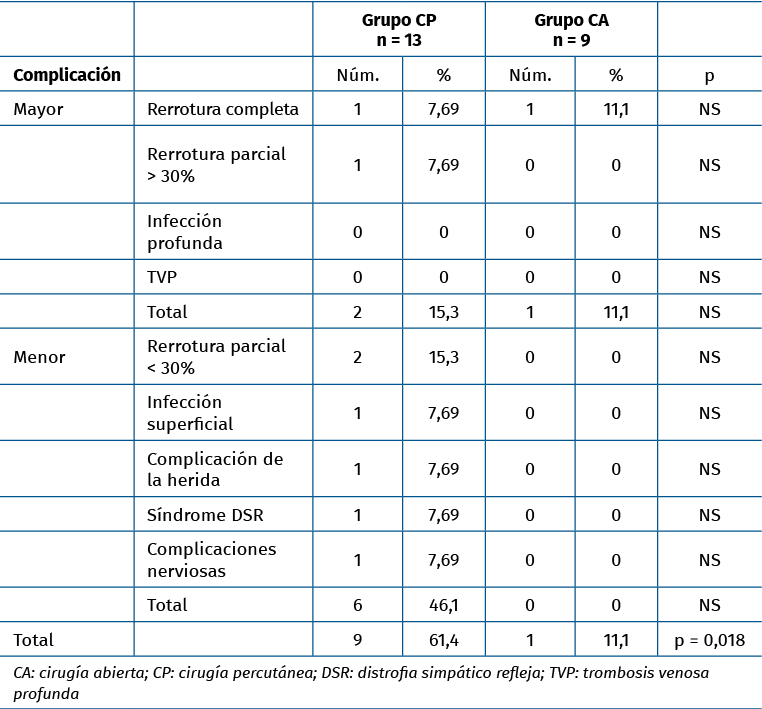
Otra de las complicaciones importantes de las técnicas percutáneas es la lesión del nervio sural. Ma y Griffith no publican ninguna lesión al realizar su técnica, ni tampoco Ceccarelli et al. en su modificación, mientras que posteriores series reflejan hasta un 18% de lesiones(14,15,25). Los resultados de nuestro trabajo fueron de un 7,6% de lesiones nerviosas, 1 caso en el grupo de CP, frente a ningún caso en la CA. Se trató de una lesión parcial del nervio que se resolvió de forma espontánea.
En cuanto al resto de las complicaciones en nuestro estudio, en el grupo de CP se encontraron 2 complicaciones mayores y 6 menores, mientras que el grupo de CA solo mostró el caso de rerrotura como complicación. En conjunto, el grupo de CP tuvo más complicaciones que el de CA, con una diferencia estadísticamente significativa. Al analizar por separado cada tipo de complicación descrita y cada grupo de complicaciones (mayores y menores), no fue posible encontrar diferencias estadísticamente significativas.
En el trabajo de Lim et al. en el que se tratan 33 pacientes de forma percutánea, solo encuentran diferencias estadísticamente significativas en cuanto a la infección de la herida, con aumento en la CA(27). En la serie de Haji et al. se tratan 70 pacientes por CA y 38 por CP. Tan solo concluyen diferencias estadísticamente significativas en las lesiones del nervio sural(28). En el trabajo de Crêtnik et al. incluyen 104 pacientes de forma percutánea y 70 con CA y, en conjunto, hay más complicaciones mayores de forma estadísticamente significativa en la CA(12). Gigante et al. en 2008 estudian también 2 grupos de pequeño tamaño, uno de los cuales se trata mediante CP con el mismo implante que se utiliza en este estudio. Tampoco encuentran diferencias estadísticamente significativas entre las complicaciones de ambos grupos(13). El trabajo de Hsu et al. de 2015 es la primera publicación en la que se valora la evolución clínica con el tratamiento que utiliza el sistema PARS® (101 pacientes), comparándolo con la CA (169 pacientes). Siguiendo la línea de lo publicado hasta ahora y lo encontrado en este trabajo, no encuentran diferencias estadísticamente significativas entre ambos grupos(18).
En nuestro trabajo solo se han encontrado diferencias en cuanto a complicaciones cuando estas han sido agrupadas, mayores y menores, a favor del tratamiento por CA.
Se ha querido estimar también si las complicaciones aparecieron con mayor frecuencia en los primeros casos de la técnica percutánea, lo que iría a favor de una curva de aprendizaje, pero dicha curva no parece haber influido en la aparición de las complicaciones y estas se distribuyen de forma homogénea a lo largo del estudio. La mayoría de las complicaciones presentadas con la CP fueron menores, con escasa repercusión clínica y funcional (Tabla 3).
Para valorar la evolución funcional y comprobar tras qué cirugía fue mejor, con una restitución más rápida al estado previo a la lesión, valoramos los siguientes parámetros: cuestionarios de valoración funcional (AOFAS, ATRS), cuestionario de salud general SF-36, dinamometría isocinética o estudio biomecánico, balance articular, altura del talón, perímetro de la pantorrilla y diámetro del tendón.
En 2002, Assal et al. apuntan en su trabajo que no existe un sistema de puntuación universalmente aceptado para evaluar la evolución de las roturas del tendón de Aquiles, pero, en 2007, Nilsson-Helander et al. publican un cuestionario para valorar dicha evolución después del tratamiento. Se trata de un instrumento que no solo valora los síntomas del paciente, sino también la actividad física, y que es específico para la valoración de las roturas del tendón de Aquiles(16,29).
De los parámetros valorados, obtuvimos diferencias estadísticamente significativas en ATRS, SF-36 (physical component summary –PCS–), trabajo total (WT) y potencia (dinamometría isocinética). En el cuestionario AOFAS, no se encontró ninguna diferencia estadísticamente significativa entre la CP y la CA, aunque sí una tendencia a peores resultados en grupo de CP. La media del cuestionario AOFAS al año de seguimiento en el grupo de CP fue de 91,8 puntos y en el grupo de CA de 95,2. En los trabajos consultados que comparan CA con CP tampoco se encuentran diferencias estadísticamente significativas entre ambos grupos en cuanto al cuestionario AOFAS y las puntuaciones son similares a las nuestras, a pesar de no contar con una población laboral(12,15,30).
En el cuestionario ATRS, los pacientes del grupo de CP obtuvieron una peor puntuación al año de la cirugía de forma estadísticamente significativa, respecto al cuestionario preoperatorio, mientras que en el grupo de la CA esto no ocurrió. Entre ambos grupos de tratamiento no hubo diferencias estadísticamente significativas a los 12 meses.
Se realizó una correlación entre las puntuaciones de los cuestionarios AOFAS y ATRS, en función del grupo de tratamiento, obteniéndose una muy buena correlación en el grupo de CP (0,923) y una más modesta en el grupo de CA (0,693). De este resultado se deduce que ambos cuestionarios se podrían utilizar para realizar la valoración postoperatoria de las roturas del Aquiles con resultados equivalentes.
En cuanto al cuestionario SF-36, no existieron diferencias estadísticamente significativas entre grupos a los 12 meses. En la literatura consultada, solo se ha encontrado un trabajo en el que se comparen tratamiento abierto y percutáneo en las roturas del tendón de Aquiles en el que valoren el cuestionario Short Form (SF-12). Gigante et al. no encuentran diferencias estadísticamente significativas entre los resultados del cuestionario SF-12 entre ambos grupos(13).
En cuanto al estudio biomecánico, en el WT (trabajo total, función global de la extremidad) y en la potencia (capacidad de realizar más trabajo en menos tiempo) encontramos diferencias estadísticamente significativas, concluyendo que existía un déficit global de la función de la FD en el grupo de CP.
Solo el trabajo de Gigante valora los resultados del estudio isocinético en su trabajo, en el que compara la CP con la CA, y donde no encontraron diferencias entre tratamientos(13). En la literatura consultada hay muy pocos datos biomecánicos: Mertl habla de potencia, Besch no especifica qué parámetros valora y Carter tampoco, aunque dice no encontrar diferencias significativas entre la extremidad afecta y la sana(31,32,33). Nuestro trabajo ha sido el primero en estudiar y encontrar estas diferencias en los valores de FD, sin haber encontrado en la literatura mención al respecto.
Valorando el tiempo de baja laboral en ambos grupos, no existieron diferencias estadísticamente significativas entre ambos. Globalmente, los trabajos publicados tampoco muestran diferencias estadísticamente significativas en el tiempo de reincorporación, excepto Daghino et al., que obtienen resultados a favor del tratamiento mínimamente invasivo en cuanto al tiempo en volver a las actividades laborales(15,27,30,34,35). Lo que llama la atención del trabajo de Daghino et al. es que la pauta postoperatoria es muy diferente entre ambos grupos(35). En contraposición, Hsu et al. encuentran diferencias significativas a favor de la CP para la restitución a la actividad previa(18).
Es este trabajo también se quiso valorar la duración de las intervenciones y se encontró que el tiempo quirúrgico fue mayor en el grupo de CA en aproximadamente un 35%, con diferencias estadísticamente significativas. En todos los trabajos consultados se observa un tiempo quirúrgico más prolongado en la CA(27,35).
En cuanto al tiempo de ingreso postoperatorio, no se encontraron diferencias estadísticamente significativas, pero sí una clara tendencia, con mayor tiempo de ingreso en la CA que en la CP, al igual que en el trabajo de Cretnik et al.(12).
Se consideró que la técnica percutánea, desde el punto de vista económico, por tiempo de utilización de quirófano y tiempo de ingreso, resultó más barata que la técnica abierta.
Conclusiones
En nuestro estudio morfológico mediante las técnicas de imagen utilizadas (RM y ecografía) no se han encontrado diferencias significativas entre ambos tratamientos. Los hallazgos más frecuentes son engrosamiento y heterogeneidad. El adelgazamiento se correlaciona con malas puntuaciones en los cuestionarios y rerroturas.
La tasa de complicaciones globales es mayor en el grupo de CP, con diferencias significativas.
Los resultados funcionales son similares en ambos grupos de tratamiento, aunque existe un déficit de función global de la FD en el grupo de CP.
No encontramos diferencias significativas en cuanto al tiempo necesario para la reincorporación laboral tras ambos tratamientos.
A la luz de los resultados obtenidos, no se puede recomendar uno u otro tratamiento, y consideramos que dependerá de las preferencias del cirujano y la técnica con la que se encuentre más cómodo, así como de las circunstancias del paciente y sus aspiraciones deportivas.
Limitaciones del presente estudio
Se trata de un estudio con un tamaño muestral reducido, especialmente en el grupo de CA. Esto provoca que los resultados estadísticos no sean lo suficientemente potentes como para mostrar las conclusiones certeras al 100%, pero abre una puerta de investigación en este campo que será objeto en futuros estudios que se realicen.
Como bondades del estudio, el número de variables utilizadas fue muy elevado, con lo que la batería de datos también fue muy elevada.