Introducción
La artrodesis de la primera articulación metatarsofalángica (MTF1) es considerada una opción quirúrgica válida en el tratamiento de determinadas cirugías del antepié como el hallux valgus o rigidus y en la revisión de cirugías fallidas en esta articulación(1,2).
La no unión de la zona de artrodesis de la MTF1 se ha propuesto como una complicación relativamente frecuente con tasas publicadas aproximadas del 6,1%(3). Las complicaciones asociadas a procedimientos previos fallidos pueden incluir la pérdida ósea y el acortamiento del primer radio(1).
Para llevar a cabo la revisión de la MTF1 se ha propuesto el uso de autoinjerto de cresta ilíaca o de aloinjertos estructurales(4,5). El injerto corticoesponjoso en la zona de artrodesis se ha propuesto como una opción válida. A diferencia del injerto únicamente esponjoso, aporta mayor soporte estructural generando estabilidad y favoreciendo una mejor integración ósea y estabilidad estructural de la MTP1 cuando se utiliza una placa de bloqueo dorsal(5). Por otra parte, en comparación con los autoinjertos, los aloinjertos, al carecer de propiedades osteogénicas, muestran una tasa de no unión superior a la de los autoinjertos(6).
En caso de no unión dolorosa sin pérdida ósea importante, podría ser ideal un autoinjerto de bloque óseo recogido localmente y con mayores opciones de incorporarse al hueso nativo.
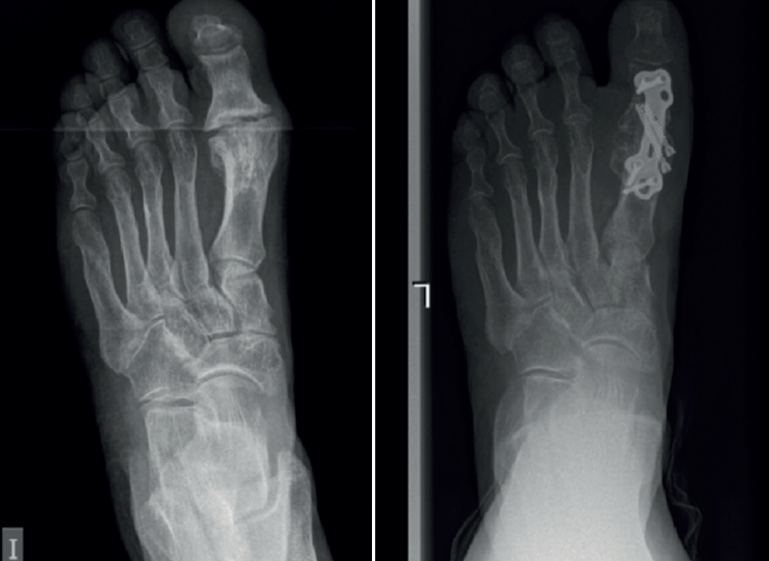
El objetivo del estudio es evaluar los resultados clínicos y radiográficos en pacientes sometidos a cirugía de artrodesis de la MTF1 con autoinjerto corticoesponjoso extraído del propio primer metatarsiano (técnica de marquetería) como procedimiento de revisión tras una artrodesis primaria fallida con pérdida ósea limitada (Figura 1).
Material y métodos
Se ha realizado un estudio observacional retrospectivo (aprobado por el comité ético institucional) de todos los pacientes tratados mediante artrodesis de la MTF con autoinjerto corticoesponjoso extraído del propio primer metatarsiano con técnica de marquetería.
El criterio de inclusión ha sido pacientes que presentaban fracaso de una artrodesis de la MTF1 previa (sin fusión o con fusión viciada) y pérdida de hueso limitada (no resorción ósea). Se excluyeron aquellos casos con grandes defectos óseos asociados a infecciones o traumatismos previos.
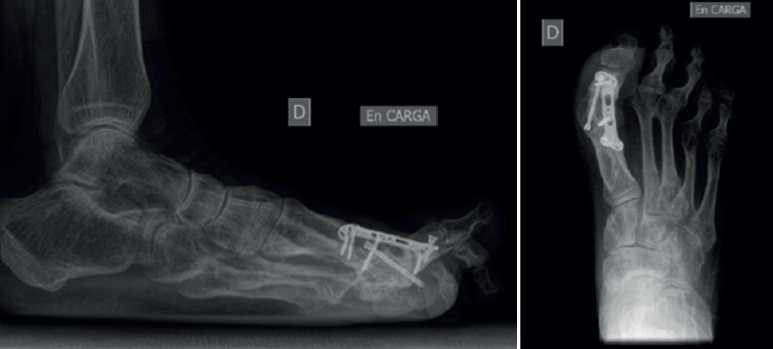
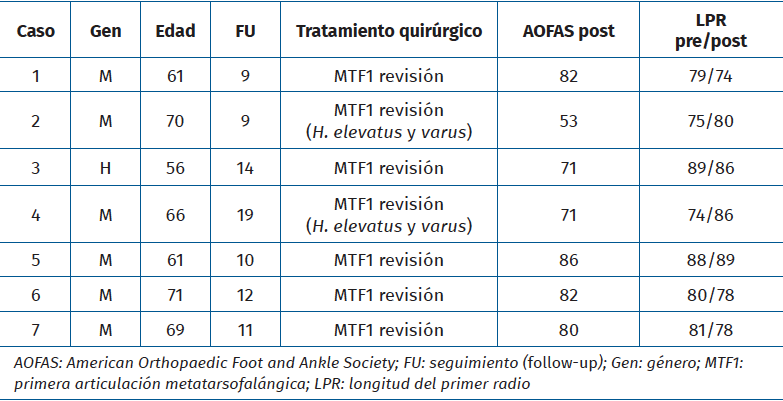
Entre febrero de 2022 y junio de 2023, hubo 7 procedimientos de este tipo realizados por el primer autor. Había 6 mujeres y 1 hombre, con una edad media de 64,8 años (rango: 56-71) en el momento de la cirugía (Tabla 1). No se excluyó a ningún paciente del estudio y ninguno se perdió durante el seguimiento. De los pacientes, 5 sufrían dolor (sin fusión) tras el fracaso de una artrodesis de la MTF1 previa con pérdida ósea limitada (Figura 1); 2 pacientes sufrieron dolor debido a hallux elevatus y en valgo tras una artrodesis de la MTF1 con consolidación viciada (Figura 2).
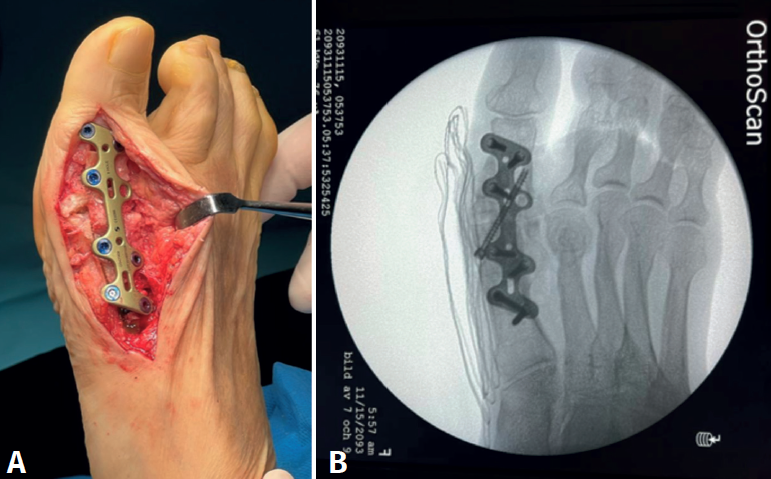
La técnica quirúrgica empieza colocando al paciente en decúbito supino con un torniquete en el muslo y bajo anestesia raquídea. Se abordó la articulación a través de la incisión anterior. Se levantaron colgajos de espesor total que incluían el tejido subcutáneo y el periostio. Se extrajo el material de osteosíntesis de la cirugía previa y se desbridaron los bordes de la artrodesis fracasada.
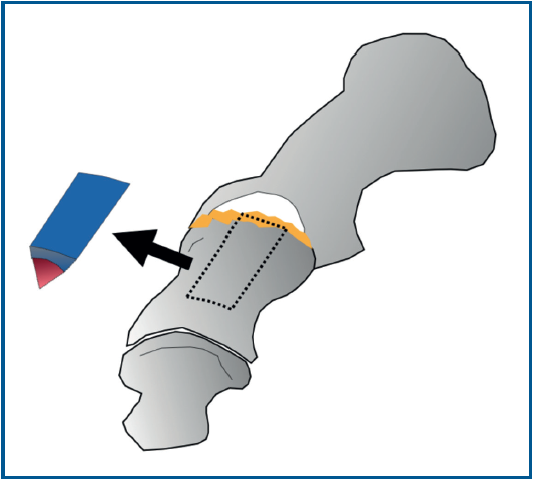
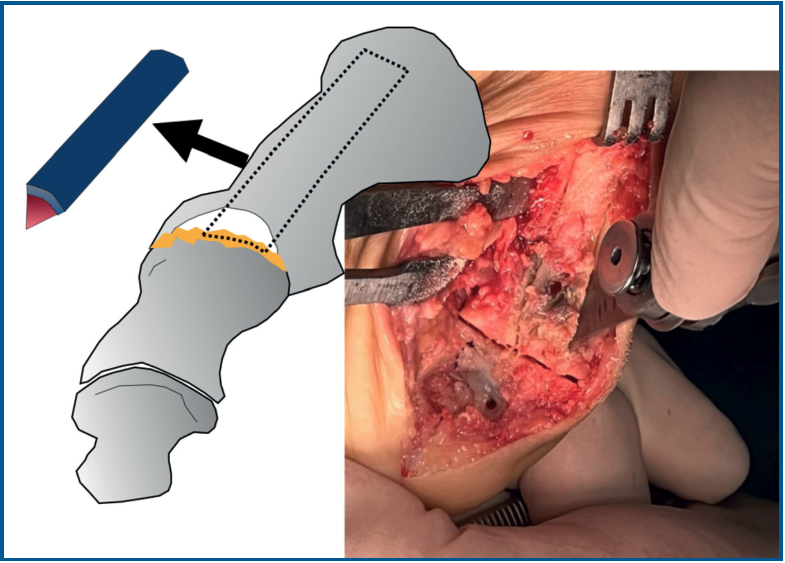
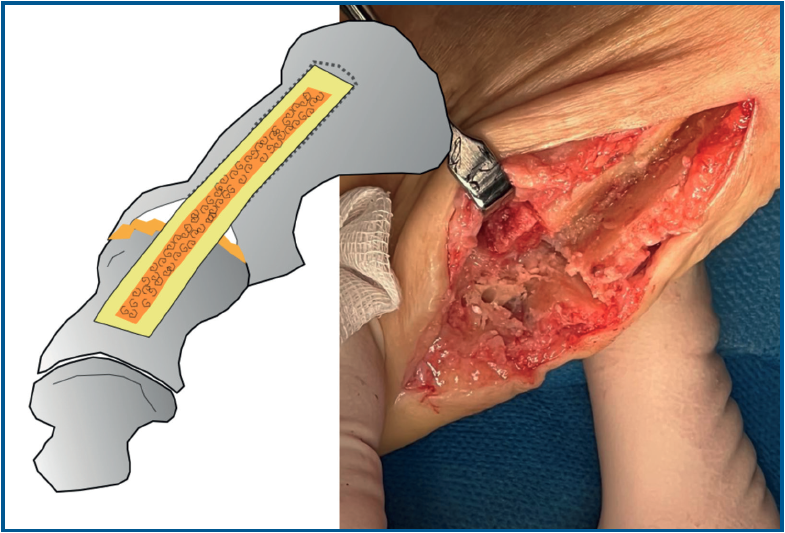
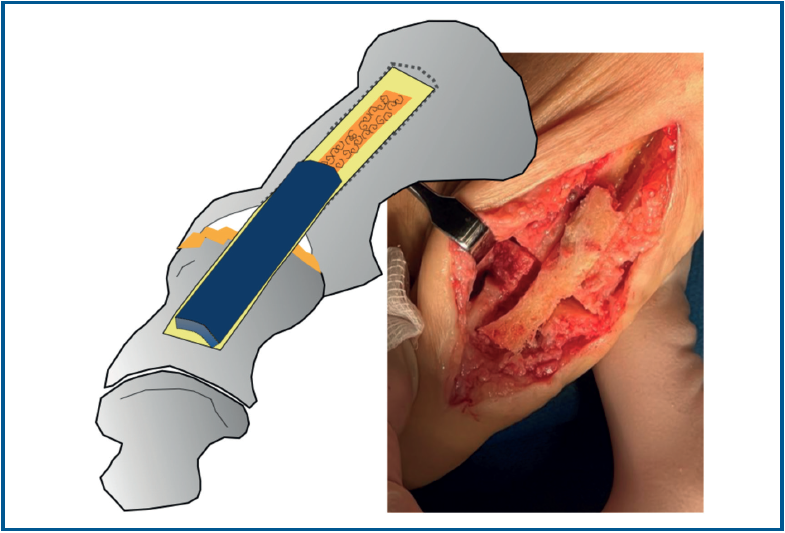
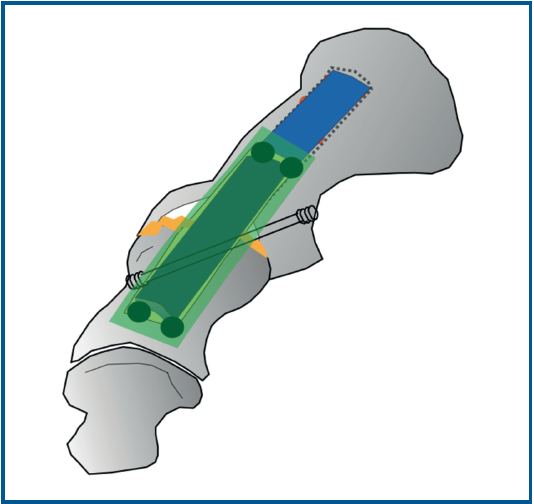
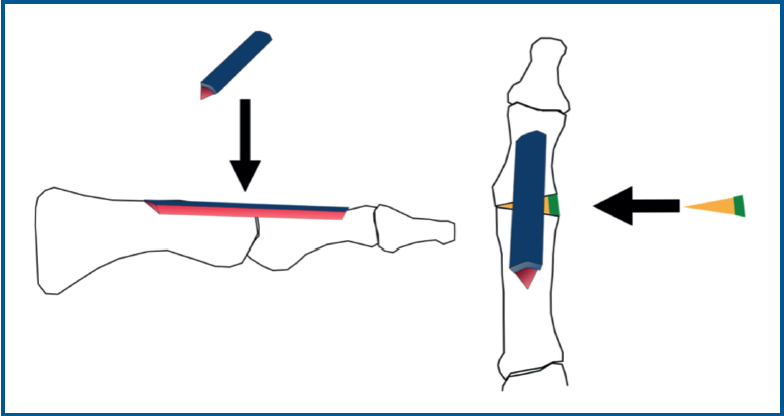
Se utilizó una sierra motorizada para la extracción del injerto corticoesponjoso. La parte cortical es un rectángulo dibujado en la superficie dorsal del primer metatarsiano y de sección triangular (Figura 3). Se realiza una extracción con forma similar en el dorso de la primera falange (Figura 4). Esto genera una cavidad en forma de cuña desde el primer metatarsiano hasta la primera falange (Figura 5). A continuación, el injerto obtenido del primer metatarsiano se moviliza distalmente y se encastra en la cavidad ósea, tendiendo un puente entre los dos huesos (Figura 6). La posición del dedo del pie se evalúa contra una superficie plana para simular la situación de soporte de peso, como en una artrodesis estándar. Se colocan agujas de Kirschner para estabilizar provisionalmente la MTF1. Para rellenar el hueco óseo proximal del primer metatarsiano puede utilizarse el hueso extraído de la falange o un sustituto óseo. Se realizó una fijación con placa de bloqueo dorsal de la MTF1 y con al menos un tornillo de compresión interfragmentaria (Figuras 7 y 8). Se realizó una cirugía simultánea en los dedos menores cuando estaba indicado. La herida se cerró y se vendó de la forma habitual. En caso de deformidad asociada del primer dedo en valgo, se extrajo una cuña ósea de localización supramaleolar interna que se añadió a la reconstrucción previa (Figura 9).
Durante las primeras 4-6 semanas se permitió cargar peso en el talón con un zapato postoperatorio plano (sin cuña). Posteriormente, se inició la carga parcial y progresiva del antepié desde las 6-8 semanas. Los pacientes caminaron con normalidad y portaban calzado normal 12 semanas después de la intervención. Se recomendó el uso de 2 muletas durante las primeras 6 semanas y solo 1 durante las siguientes 4-6 semanas.
La curación se determinó mediante examen clínico (disminución progresiva del dolor y consolidación progresiva de la artrodesis de la MTF1) y evidencia radiográfica de una fusión sólida (vistas anteroposterior y lateral del pie en bipedestación) en ausencia de dolor a la movilización en la MTF1 a las 12 semanas del postoperatorio.
Se analizaron las radiografías digitales para medir la longitud del primer radio (LPR) como la distancia desde la cara distal de la falange distal del hallux hasta el punto medio de la base del primer metatarsiano antes y después de la operación. Por último, los pacientes completaron la puntuación de la American Orthopaedic Foot and Ankle Society (AOFAS) para evaluar el resultado subjetivo tras la cirugía en el momento del reclutamiento para el estudio.
El análisis estadístico se realizó mediante el sistema informático SPSS v. 17 (IBM Inc., Armonk, NY). Debido al pequeño tamaño de la muestra, solo se aplican estadísticas descriptivas. Frecuencias y porcentajes (variables categóricas) y medias y desviación estándar (DE) (variables cuantitativas).
Resultados
El tiempo medio de seguimiento postoperatorio fue de 12 meses (intervalo de 9 a 19). La fusión se produjo en todos los pacientes (100%) de acuerdo con los criterios clínicos y radiográficos en una mediana de 12 semanas (intervalo de 12 a 15). La LPR disminuyó ligeramente (pérdida media de longitud: 2 mm) en el caso del fracaso único de la artrodesis previa (intervalo: −1 a −3). La LPR aumentó tras la corrección del elevatus y el valgo (aumento de la LOH de al menos 7 mm). Los resultados de la puntuación de la AOFAS (53-82) se muestran en la Tabla 1.
No hubo complicaciones importantes en nuestra serie de pacientes. Ningún paciente precisó la retirada del material de osteosíntesis. Dos pacientes sufrieron dolor persistente a las 12 semanas con signos clínicos de síndrome de dolor regional complejo. No hubo necesidad de tomografía axial computarizada (TAC) para confirmar la fusión de la MTF1 y los pacientes fueron tratados sintomáticamente.
Discusión
Tras el fracaso de una artrodesis primaria de la MTF1 con pérdida ósea limitada (sin grandes déficits óseos previos asociados a infecciones, traumatismos o pérdida ósea tras un procedimiento de artroplastia de la MTF1), la técnica de marquetería de un autoinjerto corticoesponjoso obtenido del propio primer metatarsiano puede ser un procedimiento quirúrgico que consiga la artrodesis de la MTF1. En esta corta serie de pacientes, la tasa de fusión fue del 100%.
Ante una artrodesis primaria fallida de la MTF1, en la mayoría de los casos, el principal condicionante es la reserva ósea existente. Una nueva artrodesis ideal de extremo a extremo puede provocar un acortamiento del hallux, lo que puede tener consecuencias biomecánicas posteriores. Principalmente, la transferencia de carga a los metatarsianos menores que pueda provocar metatarsalgia de transferencia(7). En consecuencia, con frecuencia se utilizan injertos óseos con el fin de minimizar la pérdida de LPR.
Se ha demostrado que los autoinjertos óseos contienen propiedades osteoconductoras, osteoinductoras y osteogénicas necesarias para el éxito de la fusión. Históricamente, la cresta ilíaca ha sido la zona más utilizada para obtener hueso autólogo(8). Tiene fácil acceso, abundante cantidad de injerto disponible y de células osteogénicas(9). Pero el dolor frecuente en la zona donante y una tasa de complicaciones, según algunos autores, de hasta el 49% han llevado a los cirujanos a utilizar la tibia y el calcáneo ipsilaterales como zonas de extracción de injerto óseo alternativas(8,10).
El aloinjerto ofrece una opción alternativa para el tratamiento de defectos óseos importantes. No obstante, la eficacia osteoinductiva del aloinjerto se ve limitada por las técnicas de almacenamiento y esterilización(9). En general, en casos complejos se recurre al autoinjerto (obtenido de la cresta ilíaca, la tibia o el calcáneo) o a la interposición de injerto óseo de aloinjerto(1,6). Sin embargo, la tasa de no unión de estos procedimientos oscila entre el 0 y el 21%(6).
Desde el punto de vista estructural, los injertos óseos corticales permiten realizar un bloque óseo de interposición sólido ajustado a presión que proporciona una mejor estabilidad inicial inherente(4,11).
Teóricamente, un autoinjerto con cortical, por las mencionadas cualidades estructurales, y esponjoso, por la mayor actividad biológica en la interfaz injerto-huésped, aportaría las cualidades idóneas para tener mejores posibilidades de fusión.
En este trabajo se ha explorado las posibilidades que ofrece el primer metatarsiano como zona donante de un autoinjerto corticoesponjoso. Requiere menos tiempo quirúrgico, sin necesidad de morbilidad añadida fuera del campo quirúrgico del primer radio.
Próxima a este concepto, existe la técnica con espiga ósea para la artrodesis de la MTF1 descrita por Malagelada et al.(12). Es una opción interesante desde el punto de vista de la baja morbilidad, la cantidad de injerto y su naturaleza (principalmente hueso esponjoso). Al igual que sus autores, consideramos que está más indicada sobre todo en el caso de grandes pérdidas óseas tras cirugía previa fallida. Pero, en nuestra experiencia, la estabilidad primaria inherente al bloque de autoinjerto en cuña impactado propuesto en este estudio es superior. Inversamente, la mayor proporción de hueso esponjoso de la técnica de Malagelada aumenta el riesgo de inestabilidad y conlleva mayor tiempo de descarga tras la cirugía.
Un riesgo de esta técnica podría ser la fractura del primer metatarsiano. Parece que el hueso del primer metatarsiano está reforzado de forma única en la región media (y más distalmente) para resistir la flexión en una orientación dorsoplantar(13). Se ha publicado que el primer metatarsiano es útil como fuente de injerto óseo autólogo en la cirugía de pie y tobillo, y que el control de la carga tras la cirugía reduce el riesgo de fractura metatarsiana(14).
En este trabajo solo se evaluó la puntuación de la AOFAS postoperatoria. Todos los pacientes presentaron una mejoría del dolor, por lo que es razonable suponer una mejora respecto a la puntuación AOFAS preoperatoria. Los casos de dolor atribuible al síndrome de dolor regional complejo cedieron progresivamente durante el periodo de seguimiento.
La LPR disminuyó ligeramente en los casos de no unión de la MTF1 pura previa (pérdida media de longitud de 2 mm). En los 2 casos con hallux valgus y elevatus la artrodesis aumentó la LPR al menos 7 mm.
Presentamos una serie de 7 pacientes en los que se utilizó marquetería de bloque óseo de autoinjerto para el rescate de una artrodesis de la MTF1 previa fallida con pérdida ósea limitada. En esta pequeña muestra reportamos una tasa de unión del 100%. Otro punto fuerte de este estudio es que todas las cirugías fueron realizadas por un único cirujano con la misma técnica.
Sin embargo, este estudio tiene varias limitaciones. Sus principales puntos débiles son que esta investigación es una serie de casos retrospectiva con un número reducido de pacientes y sin un grupo de control. Las medidas de resultados funcionales posquirúrgicos de la AOFAS comunicadas no tienen comparación con las medidas prequirúrgicas. El abordaje dorsal se realizó en todos los casos y no se informa sobre las posibilidades de otros abordajes o ubicaciones de la placa.
Conclusión
La técnica de marquetería con injerto autólogo del primer metatarsiano es eficaz y presenta buenos resultados en las cirugías de revisión tras una artrodesis primaria fallida con pérdida de hueso limitada. La alta tasa de consolidación obtenida, así como la baja incidencia de complicaciones, nos permiten plantear que este procedimiento es útil y reproducible en el manejo de este tipo de lesiones. Son necesarios estudios prospectivos y con un mayor tamaño muestral que aporten una mayor evidencia a los resultados publicados en este estudio.