Introducción
Las lesiones de los tendones peroneos ocasionan dolor lateral en el tobillo y con frecuencia no son diagnosticadas correctamente. Solo un 60% se diagnostican en la primera exploración(1). Debemos tener presente esta etiología en los casos de dolor crónico, así como en los casos de dolor agudo como lesiones asociadas en las entorsis de tobillo. La patología puede variar desde tendinopatía a roturas parciales o completas e inestabilidad de los tendones.
El diagnóstico preciso y el tratamiento oportuno son importantes para minimizar el riesgo de secuelas a largo plazo asociadas a estas lesiones.
Anatomía
Es importante conocer la anatomía, dado que existen diversas variaciones anatómicas que pueden predisponer al desarrollo de patología de estos tendones. Los tendones peroneos se sitúan en el compartimento lateral de la pierna y están inervados por el nervio peroneo superficial. Actúan como eversores del pie y el PL desciende el primer metatarsiano. Son los primeros músculos que se contraen en respuesta a una inversión súbita del tobillo. Son por tanto vitales para el control de la estabilidad dinámica del complejo lateral del tobillo(2,3). El peroneo corto (PC) se inserta en la base del quinto metatarsiano. El peroneo largo (PL) se inserta en la primera cuña y la base del primer metatarsiano. En su recorrido distal hacia su inserción se curvan alrededor de la punta del peroné dentro del túnel peroneo superior. Ambos se sitúan en un túnel osteofibroso, por detrás de la corredera retromaleolar y recubiertos por el retináculo peroneal superior (RPS) que se extiende desde los 2 cm distales del maléolo peroneal hasta la pared lateral del calcáneo (Figura 1).
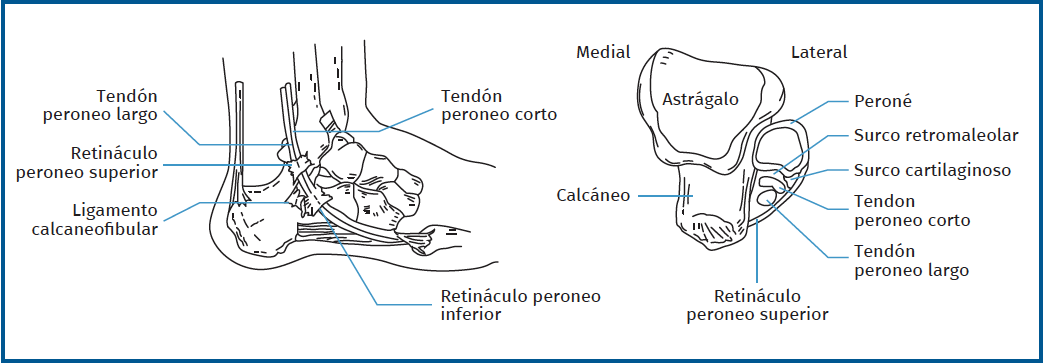
A nivel del maléolo existe un rodete fibrocartilaginoso que amplía la profundidad de la corredera. Esta estructura evitaría la luxación de los tendones (Figura 2). Distal a la corredera se separan en dos vainas diferentes y discurren por la pared lateral del calcáneo donde a nivel del tubérculo de los peroneos la membrana sinovial se engrosa y constituye el retináculo peroneal inferior (RPI). A nivel de la entrada del PL en el túnel osteofibroso del cuboides se puede hallar un hueso sesamoideo situado dentro de las fibras del PL llamado os peroneum (OP). También podemos encontrar el os vesalianum en la inserción del PC en la base del quinto metatarsiano, que no debe confundirse con una fractura de la base del quinto metatarsiano.
Existen varias variaciones anatómicas en esta zona que podrían predisponer al desarrollo de lesiones de estos tendones.
Factores predisponentes
Vascularización
La literatura presenta controversia sobre la presencia de zonas avasculares en los tendones peroneos. Estudios previos muestran tanto la existencia de zonas avasculares en ambos tendones(4) como solo en el PL(5). Ambos estudios concuerdan en la existencia de zonas avasculares en la región retromaleolar.
Mota et al.(6) concluyen en un reciente estudio sobre 22 piezas cadavéricas que ambos tendones están bien vascularizados por ramas de las arterias peronea, tibial anterior y lateral plantar. En el 22,7% de los especímenes hallaron zonas avasculares en el tendón del PC localizadas en la región retromaleolar en un 4,5% y en su zona de inserción en un 18,1%. El tendón del PL no presentó zonas avasculares.
Músculos accesorios
En el compartimento lateral de la pierna podemos hallar como variación anatómica el músculo peroneus quartus o cuarto peroneo (CP) con una incidencia de entre un 10 y un 22%, y el peroneus quintus (PQ) con una incidencia de entre el 18 y el 34%(7). Ambos se originan en el tercio distal del peroné y hay que diferenciarlos del músculo peroneus tertius que se localiza en el compartimento anterior. El músculo CP tiene una inserción variable, habitualmente en la pared lateral del calcáneo, mientras que el PQ se inserta en el dorso del quinto metatarsiano. Una sobreocupación del túnel peroneo puede predisponer a la lesión de estos, ya sea en solitario o en conjunción con otras patologías. Su relación con las lesiones de los tendones peroneos es controvertida(8,9).
Profundidad de la corredera retromaleolar
Otro elemento que contribuye a la estabilidad de los tendones es la profundidad de la corredera retromaleolar. La morfología del surco retromaleolar viene determinada en gran parte por su porción fibrocartilaginosa.
A nivel del maléolo peroneal, los tendones PC y PL discurren por un túnel osteofibroso formado por el retináculo peroneo superior (RPS), el fibrocartílago a nivel posterolateral y la corredera retromaleolar anteromedial. La integridad del retináculo superior es el factor más crítico en la subluxación o dislocación de los tendones peroneos(10,11).
Una corredera plana o convexa propiciaría la luxación tendinosa, aunque no existe una evidencia absoluta(10,12,13).
Vientre muscular de implantación baja
El músculo PL es completamente tendinoso 3-4 cm proximal al extremo distal del maléolo peroneal. En cambio, el vientre muscular del PC puede extenderse distal al margen superior del RPS, considerándose que presenta una implantación baja si supera el extremo del maléolo(12,14).
Aunque esta disposición anatómica también se ha descrito en sujetos asintomáticos, se considera que es un factor predisponente para el desarrollo de tendinopatía peroneal(8).
Tubérculo peroneal
Un tubérculo prominente puede predisponer a lesiones de los tendones, por lo que su escisión debería ser considerada durante el tratamiento.
Os peroneum
La calcificación del OP puede predisponer a la lesión o dislocación del tendón PL.
Diagnóstico clínico
La historia clínica reflejará si el dolor es agudo, si está relacionado con una entorsis o si es de tipo crónico. También indicará si presenta inestabilidad crónica del tobillo y si el paciente ha notado un resalte a nivel retromaleolar, lo que podría sugerir una posible luxación o subluxación.
La exploración clínica debe focalizarse en la localización del dolor retromaleolar y la presencia de edema a este nivel, y si existe laxitud del tobillo asociada a una lesión del ligamento lateral externo.
Las molestias asociadas con las lesiones del PC se localizan habitualmente en la región retromaleolar y la punta del peroné, mientras que las asociadas con el PL se localizan con mayor frecuencia en el tubérculo peroneo y el surco cuboideo. En caso del síndrome del OP, los pacientes pueden referir una sensación de “pisar una piedra”(15).
Para visualizar la luxación de los tendones, el paciente debe realizar una circunducción del tobillo empezando con flexión plantar y eversión. La subluxación o la luxación pueden ser evidentes en la exploración inicial o pueden provocarse con la prueba de eversión contra resistencia.
Es fundamental valorar la alineación del retropié y de la extremidad y, en caso de deformidad, valorar si es reductible o no (Figura 3) Los pacientes con varo del retropié deben ser explorados para descartar patología neuromuscular (Charcot-Marie-Tooth) y no hay que desestimar aquellos pacientes con varo sutil del retropié. La posición cavovaro coloca en situación de tensión a las estructuras laterales, como el ligamento talofibular anterior y los tendones peroneos, durante la marcha normal. Esto puede provocar inestabilidad lateral del tobillo, desgarros de los tendones peroneos y fracturas por estrés de los metatarsianos laterales y el cuboides(16,17). También debemos valorar los pacientes con pies planos valgos en los que puede existir un pinzamiento de los tendones entre el peroné y la pared lateral del calcáneo.
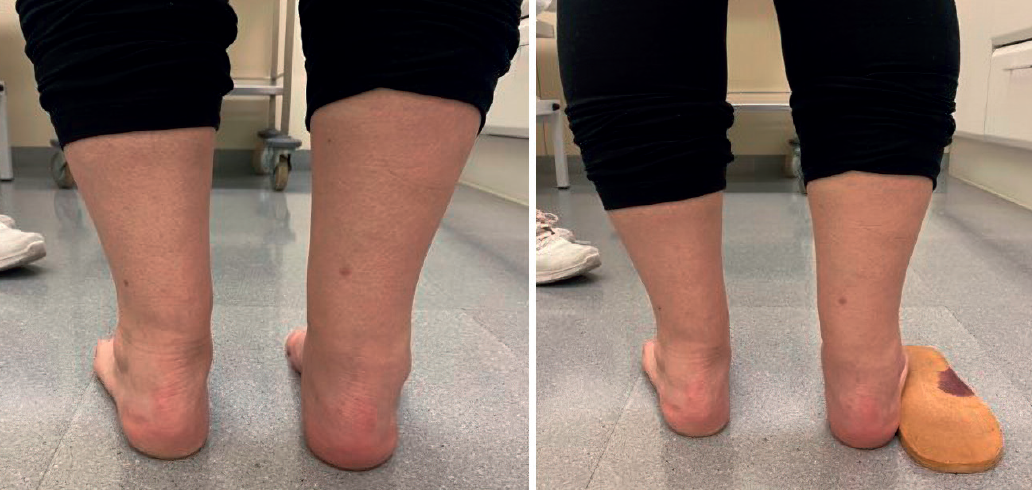
Los pacientes que han sufrido una fractura de calcáneo pueden presentar un ensanchamiento de la pared lateral que ocasionará una compresión de los tendones a este nivel. La fractura de calcáneo también puede asociarse a una luxación o subluxación de los tendones peroneos a nivel del RPS que frecuentemente pasa desapercibida en el momento de la fractura(18,19).
Diagnóstico por imagen
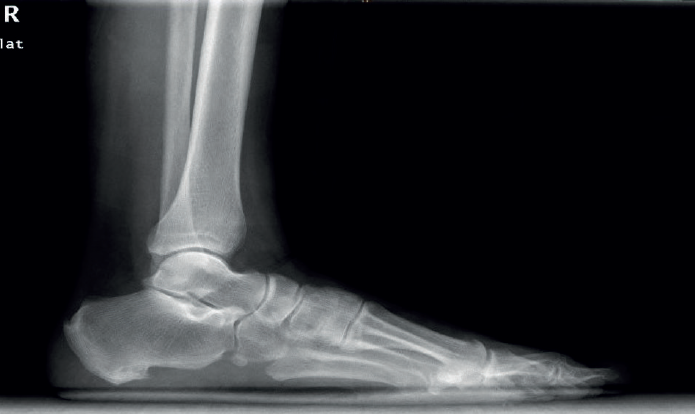
El estudio radiológico se debe realizar de ambas extremidades y en carga, para poder valorar desaxaciones (en varo o valgo) y asimetrías. En la proyección anteroposterior de tobillos se puede observar si existe un arrancamiento de la pared lateral del maléolo peroneal que indica una avulsión del RPS (signo indirecto de luxación conocido como fleck sign). En el perfil podemos valorar la presencia de un OP (Figura 4). La proyección oblicua puede mostrar un tubérculo peroneal hipertrófico a nivel de la pared lateral del calcáneo.
En el caso de una lesión aguda, la European Society of Sports Traumatology, Knee Surgery and Arthroscopy (ESSKA) recomienda seguir las normas de Otawa(20).
La resonancia magnética (RM) puede mostrar patología concomitante, como una artropatía subastragalina, lesiones osteocondrales del astrágalo, lesiones del ligamento lateral externo, etc. La tendinosis o la tenosinovitis se visualizan mejor en las imágenes en T2 con un aumento de la señal del tendón y líquido alrededor de este (Figura 5). Hay que tener en cuenta que las imágenes de RM pueden presentar el fenómeno del ángulo mágico; esto se da cuando el tendón sufre una angulación de más de 55°, como ocurre distal al maléolo peroneal, y puede dar una falsa imagen de rotura(21). La obtención de imágenes del tobillo en flexión plantar puede aumentar la precisión del estudio, al separar los tendones peroneos en la vaina y disminuir el efecto del ángulo mágico(9).
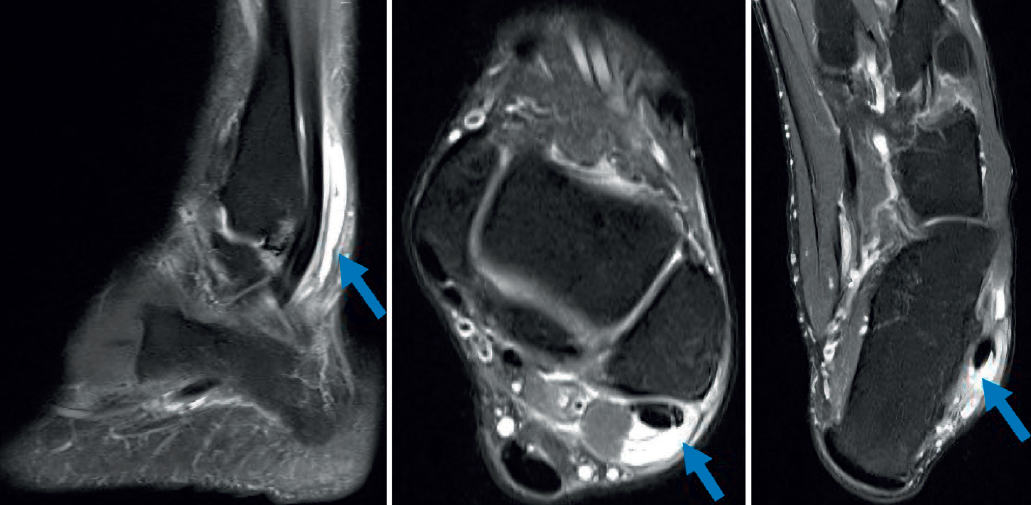
Conviene destacar el papel creciente de la ecografía, dado que se trata de una exploración dinámica, aunque dependiente del técnico. Permite visualizar luxaciones, roturas(22,23,24) y posibles inestabilidades intravaina.
La tomografía computarizada (TC) puede mostrar un tubérculo peroneal hipertrófico al igual que la RM y es útil en el estudio de las secuelas de las fracturas del calcáneo.
Tratamiento
Tendinosis o tenosinovitis peroneal (Figura 6)
Los tendones cuyo curso cambia de dirección o que transcurren por túneles óseos o debajo de retináculos, como los tendones peroneos, están recubiertos por una membrana sinovial en estos puntos. No ocurre así con tendones que son lineales, como el tendón de Aquiles. Por ello, los tendones peroneos pueden presentar, además de tendinosis o degeneración de las fibras de colágeno, tenosinovitis, que es la inflamación del tendón y su vaina sinovial(25).
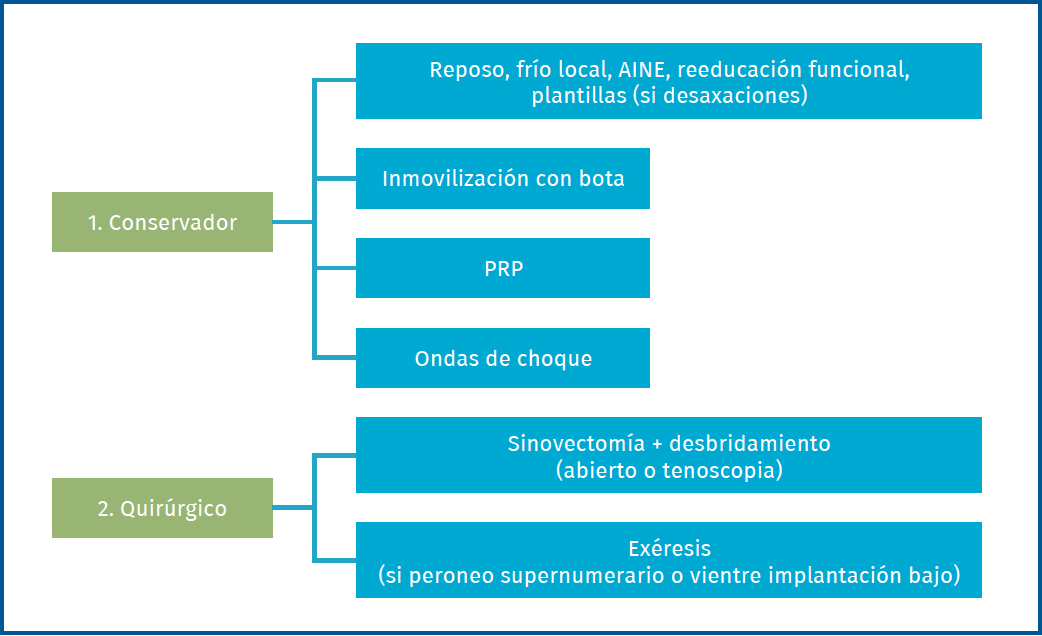
El tratamiento inicial será conservador, mediante reposo, frío local, antiinflamatorios no esteroideos (AINE), la reeducación funcional en casos de sobrecarga por ejercicio y plantillas en casos con desaxaciones. Si este tipo de tratamiento no funciona, se puede considerar inmovilizar con una bota de marcha unas 6 semanas(26). Las infiltraciones con corticosteroides pueden producir una rotura tendinosa y deben ser evitadas. Sobre la utilización de plasma rico en plaquetas (PRP), no se ha demostrado que tenga un efecto positivo sobre la curación de la tendinopatía peronea. Diferentes estudios han observado mejoría clínica con reducción del dolor tras la inyección peritendinosa de PRP para el tratamiento de tendinopatías crónicas, pero estas han demostrado ser más útiles en tendinopatías de la extremidad superior(27,28). Ante la falta de evidencia, no se puede recomendar su uso como tratamiento estándar(8,27). En relación con las ondas de choque, existe baja evidencia y resultados variables. Algunos estudios indican que el uso de ondas de choque extracorpóreas podría ser beneficioso en el tratamiento de tendinopatías de la extremidad inferior. Se recomienda su uso cuando existe clínica tras 3 meses de tratamiento conservador(8,29,30).
En caso de persistir la sintomatología, está indicado el tratamiento quirúrgico mediante sinovectomía y desbridamiento del tendón si presenta lesiones por tendinosis (abierta o por tenoscopia)(31,32,33).
Si se asocia con un peroneo supernumerario, un vientre de implantación baja o un tubérculo hipertrofiado, se realizará la exéresis de estos(34).
Rotura de los tendones peroneos
Las roturas de los tendones peroneos pueden ser parciales o totales. Cuando son parciales, son defectos longitudinales que afectan a una sección mayor o menor del tendón. El tendón PC sufre roturas con más frecuencia que el largo(1).
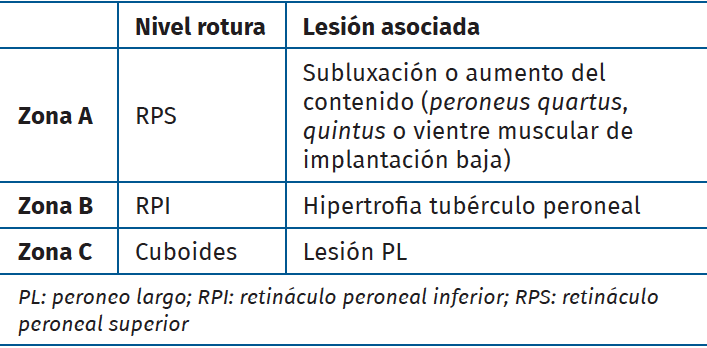
Se han propuesto varias teorías: el tendón PC se subluxaría en caso de existir una laxitud o rotura del RPS e impactaría con el borde posterior del maléolo peroneal(35), o bien, en el caso de una entorsis de tobillo, el tendón PC quedaría pinzado entre el maléolo y el PL. Con menor frecuencia, ambos tendones pueden presentar roturas y esto suele estar asociado a pies cavos varos. Las roturas pueden situarse a diferentes niveles. La clasificación de Brandes Smith(36) para la de PL puede ser útil para los dos tendones (Tabla 1).
Solo los pacientes sintomáticos deben ser tratados. Se desconoce la prevalencia exacta de las roturas de los tendones peroneos, pero se estima que solo algunas son sintomáticas. En pacientes cuya sintomatología y la exploración física sugieren que la causa es una rotura tendinosa, pero que presenta imágenes negativas, el tratamiento conservador (inmovilización, modificación de la actividad, fisioterapia y antiinflamatorios) es la primera opción. Si falla, la recomendación de la ESSKA en estos casos sería la realización de una tenoscopia.
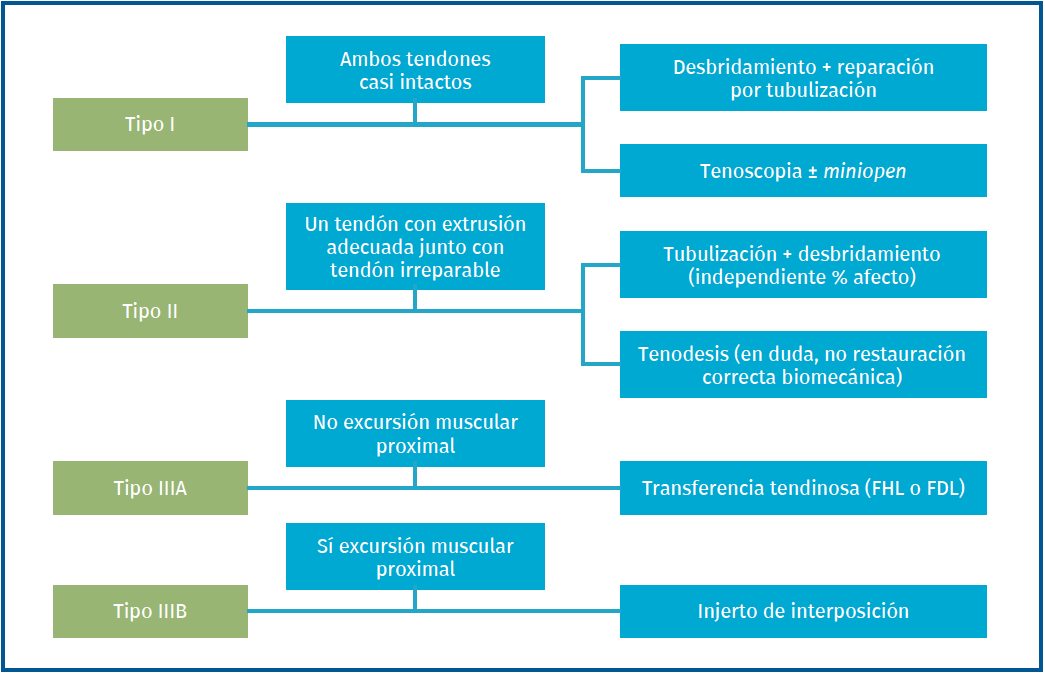
En cuanto al tratamiento quirúrgico, Redfern y Myerson propusieron 3 tipos de lesiones: tipo I, cuando los dos tendones están casi intactos; tipo II, cuando un tendón está roto y el otro es reparable o está intacto; y tipo III, cuando ambos están rotos y no son reparables. En el tipo IIIA el músculo no presenta excursión proximal y en el IIIB sí presenta excursión(37).
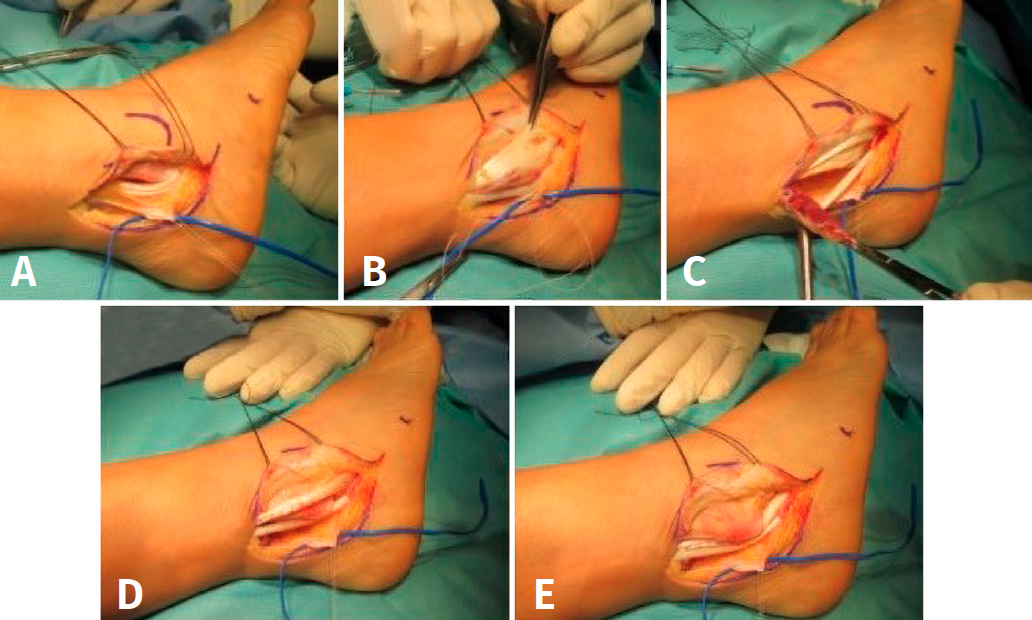
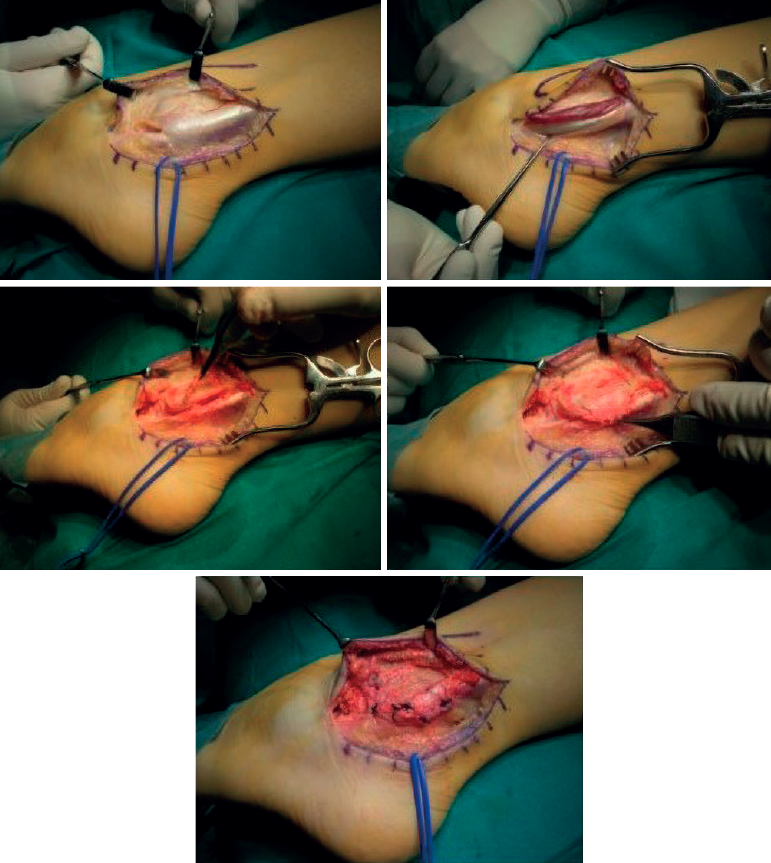
En el caso de las lesiones de tipo I, si ambos tendones tienen lesiones reparables, se procederá al desbridamiento y su reparación por tubulización, que consiste en suturar el tendón sobre sí mismo. Este procedimiento puede realizarse por abordaje abierto o bien por tenoscopia, seguido de un abordaje mini open(38).
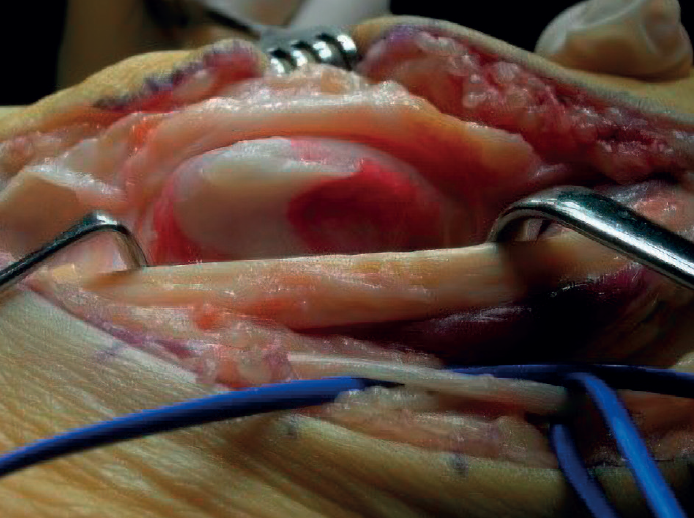
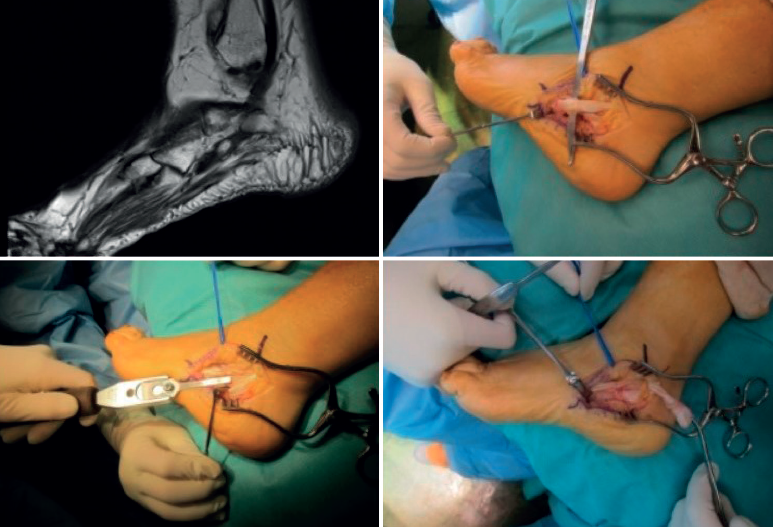
En el caso de las lesiones de tipo II, caracterizadas por el desgarro de un tendón asociado con un tendón restante con una excursión adecuada, clásicamente se ha sugerido que, si la rotura afecta a menos del 50% del tendón una vez desbridado, este puede ser reparado mediante tubulización (Figura 7), pero si afecta a más del 50% debe realizarse una tenodesis(39). Según la ESSKA esta recomendación es arbitraria y no está basada en la evidencia. Es mejor reparar un tendón, siempre que una vez reparado resista a la tracción ejercida por el cirujano(8). Se han publicado buenos resultados en cuanto a escalas de valoración, así como de vuelta a la actividad física(15,37,40).
Por el contrario, Danna y Brodsky, basándose en sus observaciones, justifican realizar la escisión del corto (cuando la rotura afecta a más del 50%) y su tenodesis al largo, porque el tendón del músculo corto reparado suele acabar adherido al PL, causando dolor debido a la restricción de la excursión del tendón(39).
No obstante, estudios en cadáver han demostrado que la tenodesis no restaura completamente la biomecánica de los tendones, especialmente en el caso de la tenodesis del PC al PL. El uso de auto- o aloinjertos sí consigue restaurar la tensión distal, por lo que podría desbancar el uso de la tenodesis(41).
Por último, en el caso de las lesiones de tipo III, cuando ambos tendones son irreparables, debemos determinar si existe viabilidad de los vientres musculares y una correcta excursión.
Si no se aprecia una excursión muscular proximal (tipo IIIA), se recomienda la transferencia tendinosa con el flexor hallucis longus (FHL) o flexor digitorum longus (FDL)(42). La mayoría de los autores prefieren la transferencia del FHL, ya que tiene una longitud superior, mayor potencia y recorrido similar(43,44,45). Esta técnica implica la sección del tendón a nivel del nudo de Henry pasándolo proximal y luego posteriormente alrededor de la tibia y el peroné, y uniéndolo distalmente al tendón PC restante o a través de un túnel óseo en la base del quinto metatarsiano con sutura a sí mismo en un bucle o con un tornillo de biointerferencia(39). Las transferencias de FDL y FHL pueden presentar déficits de balance y fuerza a largo plazo(15). Por ello, deben reservarse para aquellos casos en los que la tenodesis o los injertos sean insuficientes.
Si existe excursión muscular proximal (tipo IIIB), se puede utilizar un injerto de interposición. Se ha estudiado el grado de infiltración grasa en el PC comparando pacientes con desgarros parciales y pacientes controles sanos. La clasificación de Goutallier (estudio del manguito de los rotadores con RM) podría ser de utilidad para determinar el estado de la musculatura y así decidir el tratamiento correcto(46). Los injertos tendinosos se suturan proximalmente a la unión miotendinosa del PC mediante una técnica Pulvertaft y distalmente se pueden suturar al muñón del PC también mediante Pulvertaft o en la base del quinto metatarsiano mediante un tornillo interferencial con resultados similares(47,48). Si la vaina tendinosa es fibrótica, se había aconsejado realizar una técnica en dos tiempos(49,50). Redfern y Myerson describieron la recidiva de la fibrosis a pesar de realizar el procedimiento en dos tiempos. Por ello, esta técnica ha caído en desuso(37). En la Figura 8 se describe el algoritmo de tratamiento.
Inestabilidad (luxación, subluxación) de los tendones peroneos
El mecanismo más frecuente es la contracción forzada excéntrica de los tendones peroneos combinada con la dorsiflexión y eversión del tobillo, típico en esquiadores. También se ha observado que una flexión plantar forzada combinada con una eversión del retropié puede desencadenar la luxación de los tendones peroneos, sobre todo en deportes de desplazamiento lateral, como el baloncesto, patinaje sobre hielo, fútbol o tenis.
En casos crónicos, los esguinces de repetición pueden llevar a una incompetencia del RPS, provocando una inestabilidad secundaria(51).
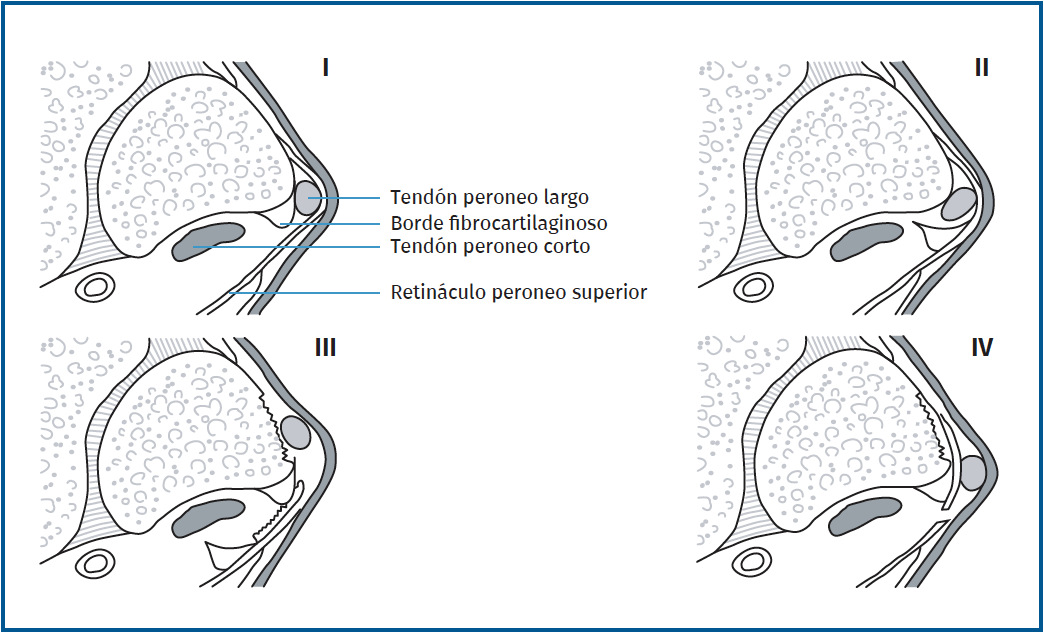
La clasificación de Eckert y Davis describe 3 tipos de lesiones. En el grado I se produce una avulsión del RPS desde el maléolo peroneal y los tendones quedan situados entre el hueso y el periostio; es el tipo más frecuente. En el grado II el borde de fibrocartílago se arranca junto al retináculo y los tendones se sitúan entre el fibrocartílago y el peroné; y en el grado III se produce una avulsión de una fina capa de hueso desde el maléolo peroneal, dando lugar al fleck sign(52). Oden añadió un cuarto grado donde el retináculo se desgarra desde su inserción posterior a nivel del calcáneo y la fascia del tendón de Aquiles y el tendón se sitúan superficiales al retináculo (Figura 9)(53).
En cuanto al tratamiento, las lesiones agudas pueden ser tratadas mediante inmovilización, aunque con una baja probabilidad de éxito (alrededor del 50%). Las lesiones de grado III serían las que tienen más probabilidades de éxito(26). Consiste en inmovilizar con botina de yeso en equino durante 6 semanas, excepto si asocia una lesión del ligamento lateral externo, que deberá inmovilizarse en neutro para no comprometer la correcta cicatrización del ligamento. La mayoría de los casos requerirán tratamiento quirúrgico. La ESSKA recomienda diferenciar entre lesiones agudas y crónicas según el tipo de paciente.
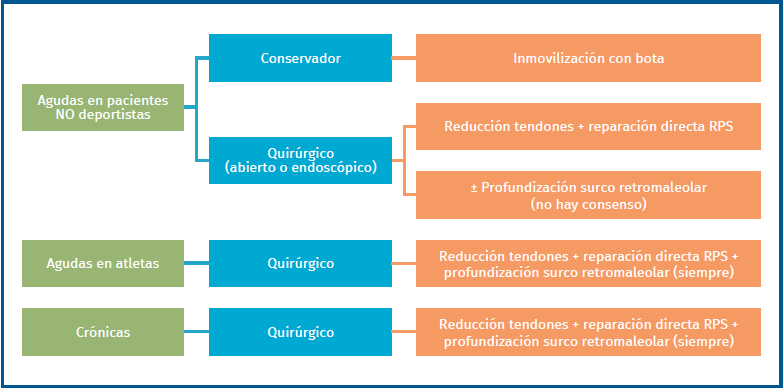
Lesiones agudas en pacientes no deportistas
Inicialmente, se recomienda el tratamiento conservador y, aunque hasta un 50% puede presentar recurrencia, el tratamiento quirúrgico secundario no presenta peores resultados ni modifica las posibilidades quirúrgicas(8). Las opciones quirúrgicas son la reducción de los tendones, la reparación directa del RPS y la profundización del surco retromaleolar, que se pueden realizar tanto de forma abierta como endoscópica.
En el caso de cirugía abierta, se realiza la reparación directa del retináculo(54). No existe consenso sobre si es necesario asociar la profundización del surco en pacientes no deportistas(8). Es importante no dejar en excesiva tensión el RPS para no provocar conflictos de espacio. Si optamos por el tratamiento endoscópico, se recomienda realizar un desbridamiento del borde lateral y asociar la profundización del surco retromaleolar, siendo la reparación del RPS opcional. El uso de anclajes óseos y nudos se puede relacionar con irritación y dolor, sobre todo en zonas con escaso tejido subcutáneo, por lo que se han diseñado técnicas sin nudos(55).
Lesiones agudas en atletas
El tratamiento de elección es quirúrgico. En atletas sí se recomienda incluir profundización del surco retromaleolar. Tanto el tratamiento abierto como el endoscópico son correctos. El tratamiento endoscópico presenta menores tasas de complicación y una reincorporación al deporte más precoz(38,56).
Lesiones crónicas
Son secundarias a lesiones no diagnosticadas o no tratadas. Existen diferentes opciones quirúrgicas(54):
- Reparación y refuerzo del retináculo superior: misma técnica que para las lesiones agudas.
- Transferencia de partes blandas: destinadas a reforzar el retináculo y estabilizar los tendones peroneos. Se han descrito diferentes técnicas utilizando tendón de Aquiles, PC, músculo plantar o injerto de gracilis.
- Redirigir los tendones peroneos: la mayoría de las técnicas utilizan el ligamento peroneo-calcáneo. Se ha observado una tasa alta de lesiones del nervio sural asociadas y rigidez del tobillo.
- Bloqueo óseo: basadas en osteotomías para la profundización del surco retromaleolar. Buenos resultados, aunque con alta tasa de complicaciones (fracturas, irritación de los tendones, dolor crónico, no uniones o recurrencia de la luxación).
- Profundización del surco retromaleolar: permite corregir un surco convexo, aunque también es útil en surcos con una morfología normal.
- Refuerzo con periostio (Figura 10).
En el consenso de la ESSKA-Ankle and Foot Associates (AFAS) de 2018 se recomienda la estabilización quirúrgica con profundización del surco retromaleolar, ya que mejora la acomodación de los tendones peroneos si estos están acortados (Figura 11). En todos los tipos de inestabilidad, siempre que se aborden de forma abierta, se ha de reparar el RPS(8).
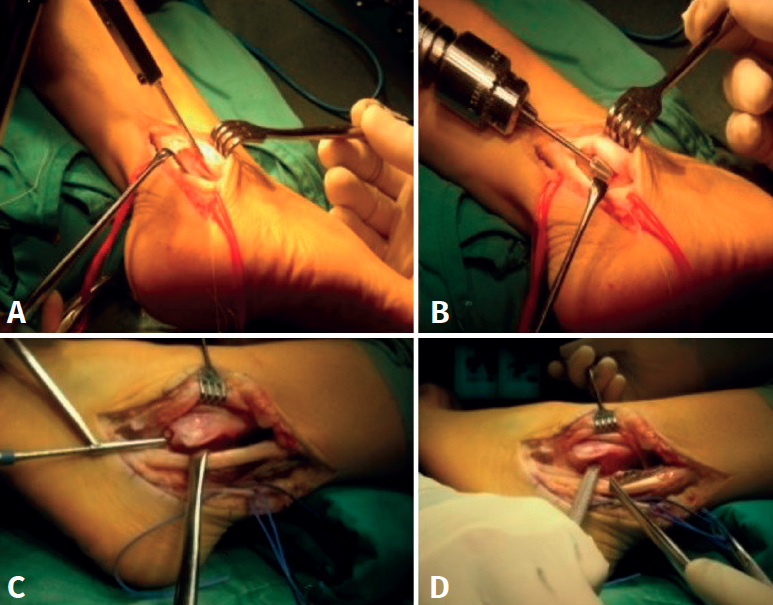
Si existen estructuras que ocupen el espacio retromaleolar (vientre de implantación bajo o peroneus quartus), deberemos resecarlas.
En la Figura 12 se muestra el algoritmo de tratamiento descrito.
Luxaciones intravaina
Lesión de reciente descripción caracterizada por una clínica de dolor y disfunción de los tendones peroneos, sin luxación o subluxación reproducible a la exploración física(57).
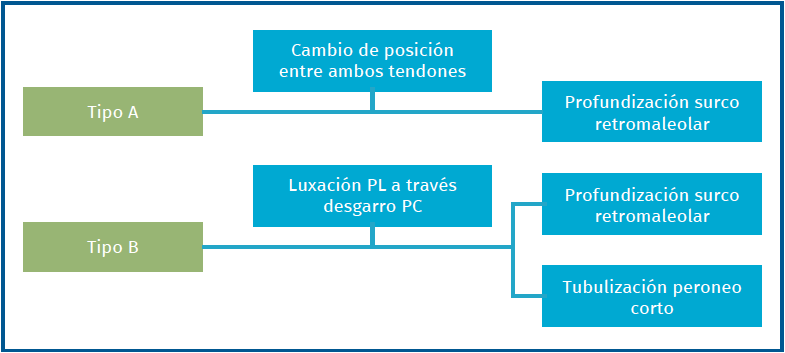
La luxación intravaina se da cuando existe un cambio en la posición entre los tendones PC y PL dentro del surco retromaleolar y con un retináculo proximal íntegro. Se definen dos tipos de luxación (Figura 13).
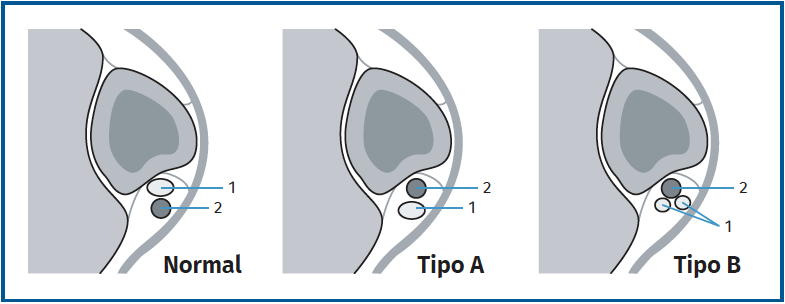
En el tipo A se da un cambio relativo de posición entre ambos tendones sin que estos ni el retináculo superior presenten lesión alguna. Es el tipo más frecuente. En el tipo B el PL se luxa a través de un desgarro longitudinal del PC.
La ecografía permite una evaluación dinámica de la lesión.
El tratamiento se basa en realizar una profundización del surco retromaleolar. En lesiones de tipo B se deberá reparar el tendón PC (Figura 14). Vega et al. describen el tratamiento de 6 pacientes mediante tendoscopia, realizando profundización del surco retromaleolar en 2 casos y exéresis de un vientre de implantación baja o un peroneo quartus, siendo una técnica segura y con mejoría de las escalas visuales analógicas (VAS)(58).
Síndrome del os peroneum
Se trata de una patología poco frecuente que incluye un amplio espectro de situaciones: la fractura aguda o crónica del OP con o sin diástasis, la rotura parcial o total del PL, un tubérculo peroneal hipertrófico que atrape al OP o una tenosinovitis sin rotura.
Las roturas parciales pueden ser tratadas de manera conservadora con plantilla y cambio de actividad. Las infiltraciones con corticoides deben considerarse con precaución.
Las consecuencias de la rotura completa del PL no se han definido claramente. Si persiste la clínica, la cirugía consistirá en la exéresis del OP si existe y la sutura del tendón PL (técnica difícil si la rotura se produce próxima al cuboides) o la tenodesis al PC si la sutura no es posible (Figura 15)(59,60).
Tratamiento de las patologías asociadas
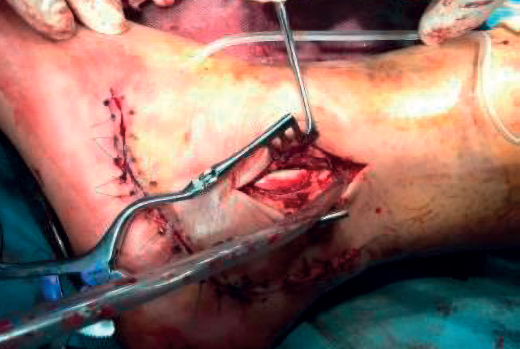
La mayoría de los pacientes con patología de los tendones peroneos sin etiología traumática presentan un varo del retropié. Esto debe valorarse durante la exploración. En estos casos se aconseja el tratamiento con plantillas correctoras del varo en el caso de tendinopatía. Si ya existe una rotura, debemos considerar asociar a la reparación tendinosa una osteotomía lateralizadora del calcáneo con o sin elevación del primer radio, dependiendo del grado de deformidad(17)(Figura 16).
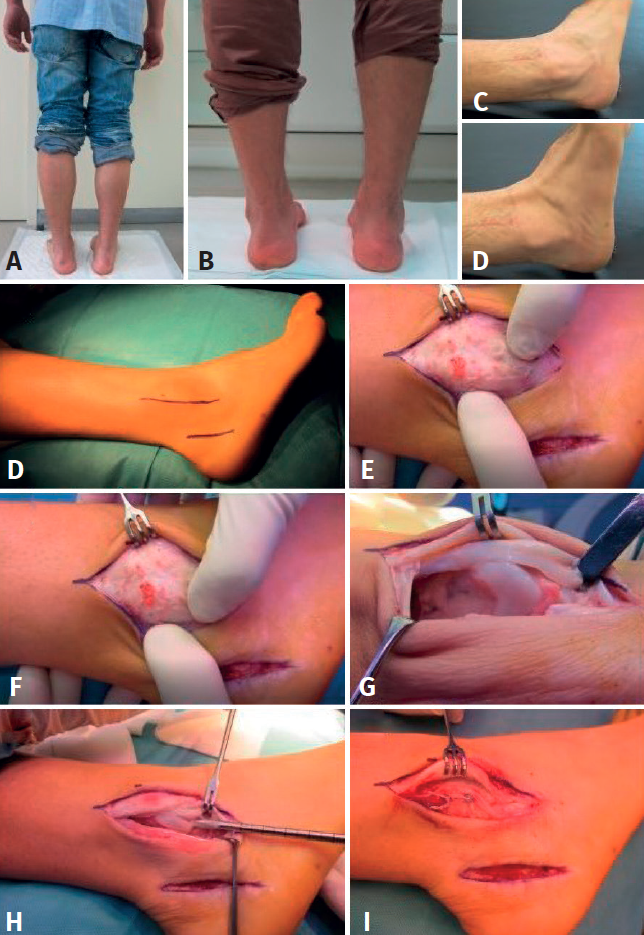
Si existe una deformidad en valgo en el contexto de un pie plano deberemos considerar la corrección mediante osteotomía medializadora del calcáneo. No existe una clara evidencia de cuándo asociar osteotomías en el caso de que la sintomatología se deba solo a los tendones peroneos y se desaconseja en deportistas de alto nivel, ya que puede perjudicar su reincorporación a la práctica deportiva(8). En los casos en que se asocie una inestabilidad del tobillo, deberá asociarse una reparación del ligamento lateral externo (LLE).
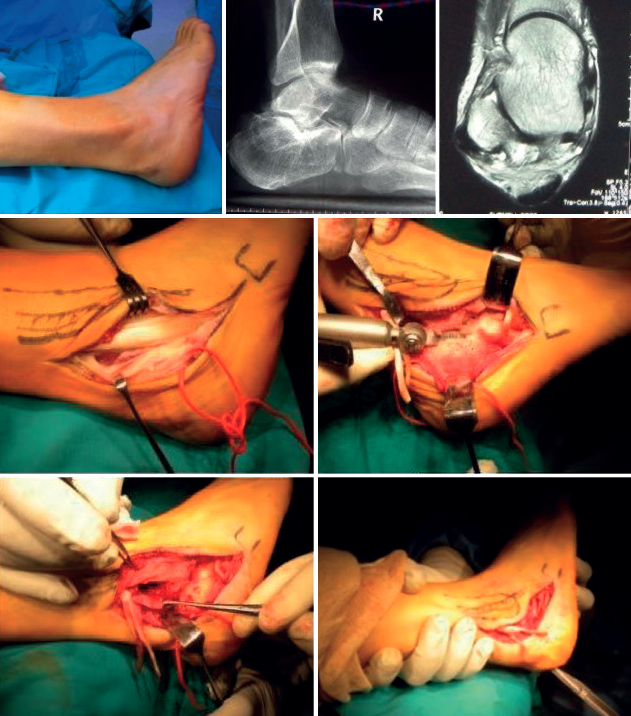
Se ha descrito la inestabilidad de los peroneos asociada a rotura del retináculo en el momento de la fractura de calcáneo ocasionando inestabilidad de los tendones. Es útil valorar las imágenes de TC de la fractura, porque pueden mostrar la luxación de los peroneos y debe ser reparada cuando se sintetice la fractura(19)(Figura 17).
Si la sintomatología peroneal es secundaria a una fractura del calcáneo se realiza la exostectomía de la pared lateral asociada a otros gestos como artrodesis subastragalina u osteotomías, según las secuelas que haya causado la fractura (Figura 18).
Conclusiones
La patología de los tendones peroneos es más frecuente de lo que se consideraba. Su diagnóstico precoz es importante para evitar el deterioro progresivo de los tendones y la disfunción del tobillo. Es imprescindible el conocimiento de esta patología para poder diagnosticarla por la clínica y la exploración física. Las pruebas complementarias son necesarias para concretar el diagnóstico e indicar el tratamiento adecuado. La cirugía está indicada cuando falla el tratamiento conservador. Los malos resultados pueden deberse a factores predisponentes, como la inestabilidad del tobillo, el pie cavo o plano, el retropié varo o tendones accesorios, entre otros.