Introducción
La patología de los tendones peroneos constituye una causa frecuente de dolor crónico en la cara lateral del tobillo, aunque con frecuencia pasa desapercibida o se atribuye erróneamente a otras entidades más evidentes, como la inestabilidad ligamentosa(1). Estudios recientes han demostrado que las lesiones peroneas pueden estar presentes hasta en el 77% de los pacientes intervenidos por inestabilidad crónica de tobillo, lo que sugiere que se trata de un problema clínico mucho más prevalente de lo que clásicamente se ha considerado(2). Esta elevada incidencia contrasta con su bajo índice de sospecha clínica, lo que pone de manifiesto que nos enfrentamos a una entidad infradiagnosticada.
Si bien se han descrito múltiples causas estructurales, como la presencia de os peroneum, cuarto peroneo, prominencias retromaleolares o hueso navicular accesorio, en los últimos años la literatura ha destacado el papel de la desalineación del pie y tobillo como un factor predisponente clave(3). En particular, el pie cavo varo ha demostrado estar significativamente asociado tanto a la patología de los tendones peroneos como a la inestabilidad crónica de tobillo(4).
Tradicionalmente, el pie cavo se ha vinculado a enfermedades neurológicas como la enfermedad de Charcot-Marie-Tooth; sin embargo, Manoli et al. introdujeron el concepto de underpronator para describir a los pacientes con un pie cavo varo sutil(5). Esta entidad, de origen no neurológico, se caracteriza por pequeñas alteraciones morfofuncionales que, sin constituir una deformidad evidente, limitan la capacidad de pronación fisiológica durante la marcha(6).
Desde entonces, el pie cavo varo sutil ha sido definido como el extremo cavo-varo –o pérdida del valgo fisiológico– dentro del espectro anatómico de la normalidad. Una morfología que, en determinados pacientes, se asocia a síntomas mecánicos derivados de la sobrecarga de la columna lateral del pie y la cara lateral del tobillo(7).
Se estima que hasta un 25% de la población general podría presentar esta condición, lo que subraya la relevancia de su detección clínica. Sin embargo, en ausencia de signos radiológicos evidentes y de criterios diagnósticos establecidos, continúa considerándose una condición infradiagnosticada(2).
El patrón de sobrecarga lateral del retropié, a menudo no reconocido, se ha relacionado con múltiples patologías del pie y tobillo, entre las que destaca la tendinopatía de los tendones peroneos. Además, este desequilibrio biomecánico ha sido propuesto como un factor contribuyente en el fracaso de procedimientos quirúrgicos tanto de estabilización ligamentosa como de tratamiento directo de la patología de los tendones peroneos(7,8,9).
Frente a este problema, se ha propuesto la osteotomía lateralizadora de calcáneo (OLC) como una estrategia quirúrgica destinada a lateralizar el eje de carga del retropié y, con ello, reducir la sobrecarga sobre las estructuras laterales del tobillo y el pie(7,10,11,12,13,14).
Atendiendo a todo lo anterior, decidimos revisar a todos los pacientes sometidos a cirugía sobre los tendones peroneos en nuestro servicio, con el objetivo de evaluar sus resultados clínicos, identificar la presencia de un patrón de pie cavo varo sutil y comparar la evolución entre aquellos que fueron tratados con una OLC y aquellos que no.
Metodología
Se trata de un estudio retrospectivo de tipo caso-control (nivel de evidencia III), realizado en un hospital público universitario de nivel I Se incluyeron en el estudio aquellos pacientes, mayores de 18 años, que fueron sometidos a cirugía sobre los tendones peroneos en nuestro centro, con un seguimiento mínimo de un año. Se excluyeron los casos en los que no se cumplió el seguimiento y los pacientes con patología neuromuscular. El manuscrito ha sido elaborado siguiendo las directrices de la declaración STROBE para estudios observacionales.
Los pacientes fueron clasificados en dos grupos según si se les realizó o no una OLC, y los resultados clínicos entre ambos grupos fueron comparados.
Se recogieron variables demográficas como la edad, el sexo y la presencia de factores de riesgo sistémicos (diabetes mellitus, consumo de tóxicos y tratamiento con anticoagulantes). Asimismo, se documentó el tipo de intervención realizada sobre los tendones peroneos y las técnicas quirúrgicas asociadas.
El diagnóstico de la lesión tendinosa se realizó mediante resonancia magnética (RM). Para el análisis de la alineación del pie, se utilizaron mediciones radiológicas realizadas sobre radiografías en carga en proyecciones laterales y anteroposteriores: ángulo de Meary, ángulo de Kite, ángulo talo-primer metatarsiano en anteroposterior (AP), ángulo de inclinación calcánea y ángulo de cobertura astragalina. Las mediciones se realizaron según la bibliografía publicada(15). Las mediciones radiológicas fueron realizadas utilizando el software RAIM Viewer (Corporació Sanitària Parc Taulí, Sabadell, España) y la información clínica fue extraída del sistema institucional electrónico de recogida de datos médicos (SAP SE, Alemania).
Desde el punto de vista clínico, se evaluó la presencia de deformidad mediante el peek-a-boo heel sign, el test de Coleman y el test de Silfverskiöld(5,8).
Como variable de resultado principal se analizó la persistencia de la clínica relacionada con los tendones peroneos al año de la intervención. Asimismo, se documentaron y caracterizaron las complicaciones postoperatorias.
Para el análisis estadístico, se comprobó la normalidad de la distribución de las variables mediante el test de Kolmogorov-Smirnov. Las variables cuantitativas se compararon con el test t de Student o la U de Mann-Whitney, según correspondiera, y las variables categóricas con el test chi-cuadrado o el test exacto de Fisher. Se consideró un valor de p < 0,05 como estadísticamente significativo. El análisis se realizó utilizando el software IBM SPSS Statistics versión 25 (IBM Corp., Armonk, NY, EE. UU.).
Resultados
Se incluyeron un total de 38 pacientes sometidos a cirugía sobre los tendones peroneos entre marzo de 2011 y marzo de 2023. La edad media fue de 45 ± 4,6 años y el índice de masa corporal medio fue de 27,4 ± 4,37 kg/m². Se incluyeron 22 mujeres y 16 hombres. El 15% de los pacientes presentaba diabetes mellitus y el 45% eran fumadores. Según la RM preoperatoria, el 75% de los casos presentaban rotura del peroneo corto, el 14,3% del peroneo largo y el 10,7% de ambos tendones. La cohorte se dividió en 2 grupos en función de la realización de una OLC, con 17 pacientes intervenidos con OLC y 21 sin ella. No se observaron diferencias estadísticamente significativas entre ambos grupos en las variables demográficas ni en la distribución de los hallazgos por RM.
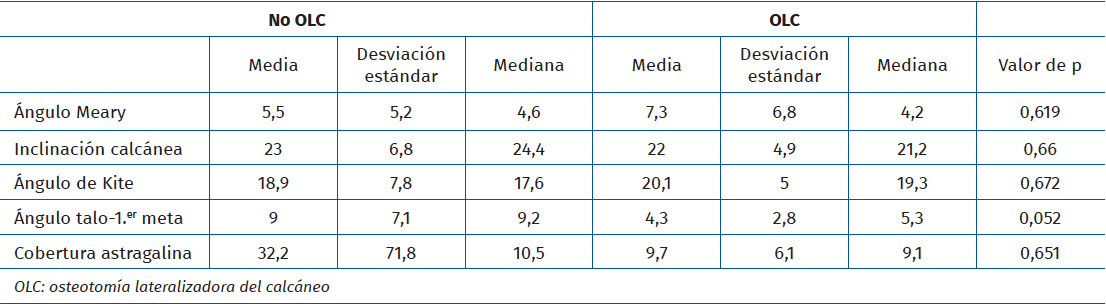
En cuanto a las mediciones radiológicas, la media del ángulo de Meary fue de −4,3° (normal; −4-+4°), la del ángulo de inclinación calcánea de 23,4° (normal; 18-32°), la del ángulo de Kite en proyección AP de 18,5° (20-40°), la del ángulo talo-primer metatarsiano en proyección AP de 3,4° (normal; 0-20°) y la del ángulo de cobertura astragalina de 3,2°(normal; 0-7°). No se encontraron diferencias estadísticamente significativas en ninguna de estas mediciones al comparar los grupos con y sin OLC (Tabla 1).
Respecto al tratamiento quirúrgico, las técnicas más frecuentemente realizadas sobre los tendones peroneos fueron la tenodesis en el 53%, la tubularización en un 42% y la profundización de la corredera en el 29,2% de la muestra. En todos los casos se realizó la reconstrucción del retináculo de los tendones peroneos como parte del procedimiento principal. Además, se llevaron a cabo procedimientos complementarios, destacando la OLC en un 45,2% de los casos, el alargamiento del gastrocnemio mediante la técnica de Silfverskiöld en un 19,4% y la técnica de Broström en un 6,5%.
Se registraron un total de 7 complicaciones postoperatorias. En el grupo con OLC se documentó 1 lesión del nervio sural, 2 casos de mala evolución de la herida quirúrgica (no requirieron revisión quirúrgica) y 1 caso de distrofia simpaticorrefleja de tipo Sudeck. En el grupo sin OLC se observó 1 lesión del nervio sural y 2 fracturas de estrés del quinto metatarsiano durante el seguimiento.
EL 38% de los pacientes refirieron persistencia de la clínica al año de seguimiento. Al analizar por subgrupos, se observó una tasa de persistencia del 12% en los pacientes que fueron intervenidos con OLC, frente al 83% en aquellos que no la recibieron, diferencia que resultó estadísticamente significativa (p = 0,023).
Discusión
En esta serie de 38 pacientes intervenidos por lesiones de los tendones peroneos, aquellos que fueron tratados con una OLC mostraron una menor persistencia de los síntomas al año de seguimiento (12 vs. 83%), lo que refuerza la hipótesis de que la lateralización del eje de carga consigue descargar las estructuras laterales del pie y tobillo, mejorando los resultados de las intervenciones sobre los tendones peroneos en pacientes con un pie cavo sutil.
Desde el punto de vista biomecánico, el pie cavo varo sutil puede ser dependiente del antepié, cuando se encuentra un primer radio en flexión plantar que bloquea de forma prematura la articulación de Chopart durante la pisada; o dependiente del retropié, cuando la pérdida del valgo fisiológico a nivel del calcáneo constituye la deformidad principal. A estas dos características se suma con frecuencia la contractura del sistema gastrosóleo. Todo ello disminuye la capacidad de pronación fisiológica del paciente, colocando al pie en una posición que favorece biomecánicamente al peroneo largo, lo que genera una descompensación respecto a su antagonista, el tibial anterior. Esta alteración funcional favorece el apoyo en la columna lateral del pie, sobrecargando progresivamente los tendones peroneos y las estructuras laterales del tobillo.
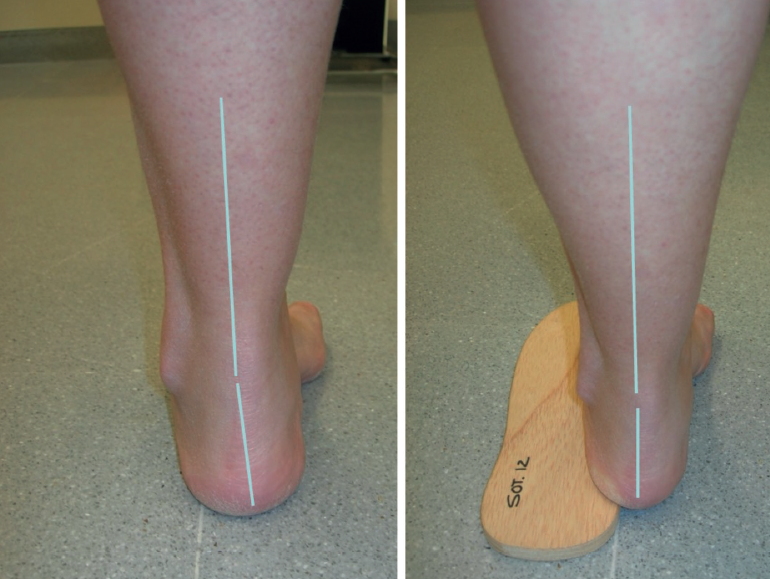
En este sentido, maniobras como el peek-a-boo sign, que permite detectar alteraciones sutiles en la alineación del retropié; el test de Coleman, que ayuda a identificar los pies cavo-varos dependientes del antepié; y el test de Silfverskiöld, que evalúa el acortamiento del sistema gastrosóleo (Figuras 1 y 2), resultan fundamentales para reconocer desequilibrios dinámicos del pie que no siempre son evidentes en las radiografías y que pueden justificar la realización de gestos quirúrgicos adicionales a la reparación de los tendones peroneos con el fin de optimizar los resultados clínicos(8,12,13,16,17).
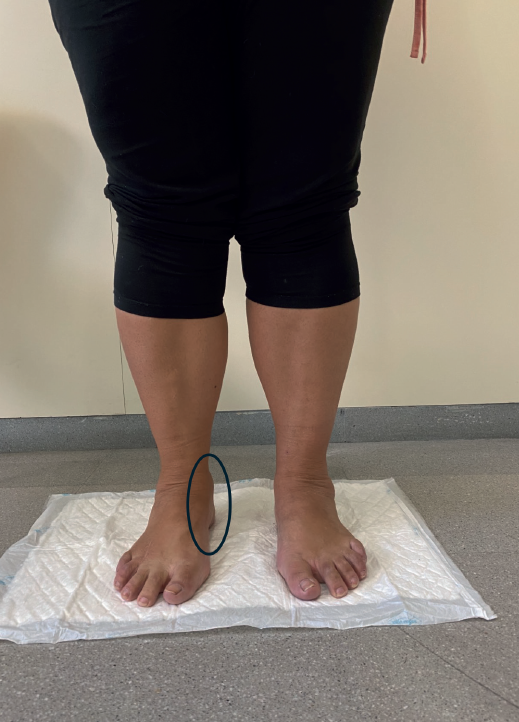
Es importante enfatizar que no se trata de detectar un varo estructurado, sino de reconocer la pérdida del valgo fisiológico, que puede contribuir a la sobrecarga de los peroneos(12).
Estudios recientes han intentado objetivar la morfología del pie cavo-varo sutil a través de parámetros radiológicos que, aunque no diagnósticos por sí solos, pueden sugerir una tendencia biomecánica anómala. Entre estos, se han relacionado alteraciones en ángulos como el ángulo talo-primer metatarsiano en proyección AP, el ángulo de Kite y el ángulo de Meary en proyección lateral con alteraciones en los tendones peroneos(18). Por otro lado, la literatura propone el uso de la tomografía computarizada (TC) en carga como herramienta de utilidad para valorar con mayor precisión la alineación tridimensional del retropié, especialmente en casos dudosos o de sospecha clínica sin alteraciones radiográficas evidentes, pudiendo ser de utilidad en el estudio preoperatorio de estos pacientes(2,19).
En concordancia con la literatura expuesta, en nuestra muestra los valores radiológicos mostraron una tendencia al varo, especialmente en el ángulo talo-primer metatarsiano, reforzando la asociación entre estas mediciones radiológicas y la patología de los tendones peroneos. No obstante, no se encontraron diferencias estadísticamente significativas entre los grupos con y sin OLC. Esta ausencia de significación podría deberse a un tamaño muestral insuficiente. Aunque también podría reflejar que, en la práctica clínica, la indicación de realizar una osteotomía de calcáneo se basó fundamentalmente en hallazgos de la exploración física y no en parámetros radiológicos exclusivamente. En este contexto, nuestros resultados refuerzan el valor de la exploración física en la toma de decisiones quirúrgicas y sugieren que podríamos estar infraindicando la OLC en casos con morfología sutil.
Atendiendo a nuestros resultados, destaca la elevada tasa de persistencia clínica (83%) en los pacientes que no recibieron una OLC, frente al 12% en aquellos que sí la recibieron, diferencia estadísticamente significativa. Este hallazgo refuerza la hipótesis biomecánica de que la corrección del eje mediante una OLC puede ser determinante en la mejoría clínica. En paralelo a la deformidad progresiva colapsante del pie plano del adulto –donde se ha cuestionado la necesidad de intervenir directamente sobre el tibial posterior cuando se corrige la alineación–, estos datos invitan a replantear el papel de la cirugía tendinosa en el contexto del pie cavo varo sutil. Un estudio prospectivo comparativo podría esclarecer si la corrección del eje, por sí sola, basta para resolver la sintomatología sin necesidad de actuar sobre los tendones peroneos.
A la luz de estos hallazgos, planteamos un algoritmo (Figura 3) de actuación en el que todo paciente con patología de los tendones peroneos sea evaluado no solo por resonancia o radiología simple, sino también mediante una exploración física dirigida que identifique deformidades dinámicas compensadas.
Nuestro trabajo presenta limitaciones. En primer lugar, se trata de un estudio retrospectivo, lo que conlleva un posible sesgo de selección y limitaciones inherentes a la revisión de datos no sistemáticamente recogidos. Además, el tamaño muestral es limitado, lo que puede haber influido en la falta de significación estadística en algunas comparaciones. Finalmente, la indicación de la OLC no estuvo protocolizada, sino que dependió del criterio del cirujano y de los hallazgos clínicos individuales, lo cual introduce variabilidad en la toma de decisiones. Aun así, nuestros hallazgos aportan evidencia relevante sobre una patología poco estudiada y pueden servir como base para el diseño de estudios prospectivos controlados, así como para replantear los algoritmos actuales de manejo en pacientes con dolor lateral de tobillo asociado a pie cavo-varo sutil.
Conclusiones
En pacientes con patología sobre los tendones peroneos y un pie cavo-varo sutil, la OLC tiene el potencial de mejorar los resultados clínicos de la cirugía. Además, la exploración física resulta imprescindible para diagnosticar la deformidad subyacente e indicar de forma correcta la OLC.