Introducción
La espondilodiscitis lumbar (EDL)(1) es una infección del disco intervertebral que afecta al cuerpo vertebral y que puede extenderse a áreas contiguas(2). La incidencia en las sociedades occidentales varía de 0,4 a 2,4 por cada 100.000 habitantes al año distribuyéndose en 2 picos de edad: infancia precoz y sexta década de la vida(3). Su diagnóstico ha aumentado en frecuencia debido al aumento de las bacteriemias nosocomiales y al acceso a pruebas de imagen altamente sensibles, como la resonancia magnética (RM)(4). La mayoría de los casos se deben a diseminación hematógena de infecciones a distancia, siendo menos frecuentes las causadas por propagación de infecciones desde tejidos adyacentes y las debidas a procesos invasivos de la columna.
El objetivo del presente artículo es mostrar, a propósito de un caso clínico, los aspectos más controvertidos en la detección inicial de la EDL(5,6) y el resultado final tras el tratamiento realizado, tanto desde el punto de vista clínico como laboral.
Caso clínico
Introducción
Se trata de una mujer de 64 años de edad, de profesión cocinera en un centro hospitalario.
Es remitida a nuestra Unidad de Raquis en febrero de 2017 por un cuadro de dolor lumbar incapacitante de 6 semanas de evolución, iniciado tras recoger el contenido de un lavavajillas. Desde el inicio de los síntomas había precisado de hasta 3 ingresos hospitalarios para intentar controlar el dolor. La orientación diagnóstica fue de “hernia discal L2/L3”.
Material y métodos
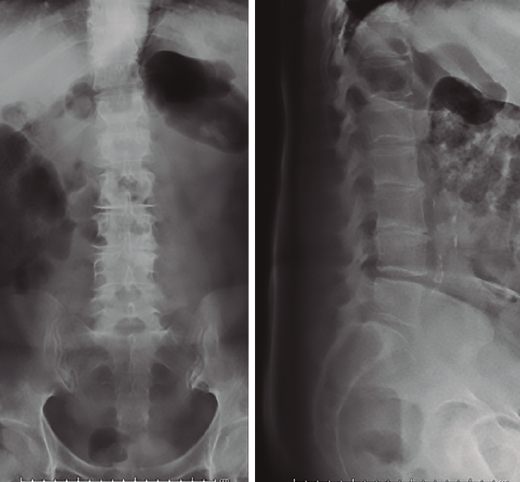
Figura 1. Radiografías iniciales con severa discopatía L2/L3 y discopatía L3/L4.
Estado clínico al ingreso: dolor lumbar con escala visual analógica (EVA) 9/10, sin dolor en piernas, continuo, incluso nocturno, que impedía la sedestación. Afebril. Exploración neurológica normal. Hipotiroidea en tratamiento médico, sin otros antecedentes de interés.
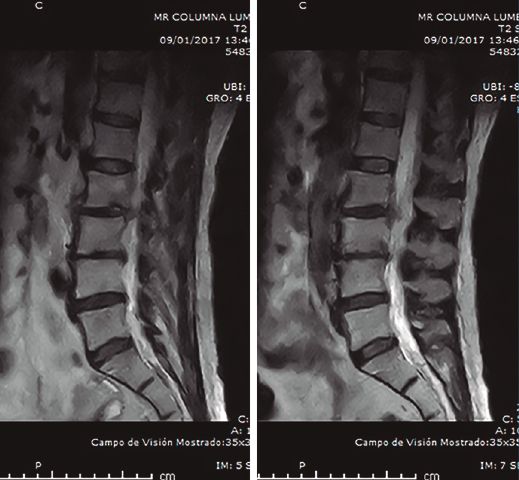
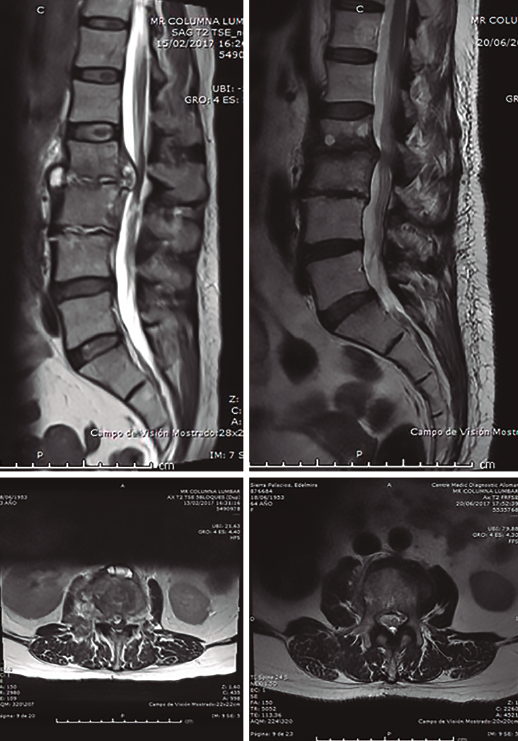
Figura 2. Resonancia magnética inicial realizada en el hospital de origen. Imagen de discopatía muy evolucionada con posible hernia L2/L3. Sagitales T2.
Se realizó analítica completa: hemograma normal, marcadores proteína C reactiva (PCR) y velocidad de sedimentación globular (VSG) claramente elevados, 80 y 63 respectivamente, Rx y RM (Figuras 1 a 4).
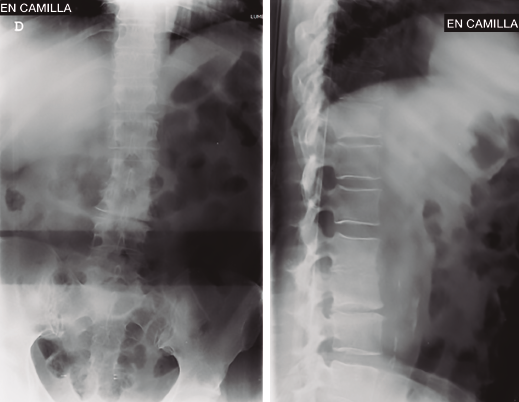
Figura 3. Radiografías al ingreso en nuestra unidad. Seis semanas respecto a las iniciales. Destrucción completa disco L2/L3.
Con la orientación diagnóstica de espondilodiscitis aguda, se realizó punción biopsia guiada por tomografía computarizada (TC). Identificamos el germen Streptococcus bovis: coco Gram positivo, comensal del aparato digestivo humano y de otros mamíferos, y que está principalmente implicado en bacteriemias/sepsis, endocarditis e infecciones urinarias y del sistema nervioso central. La asociación entre infección sistémica por S. bovis y cáncer de colon es relativamente frecuente.
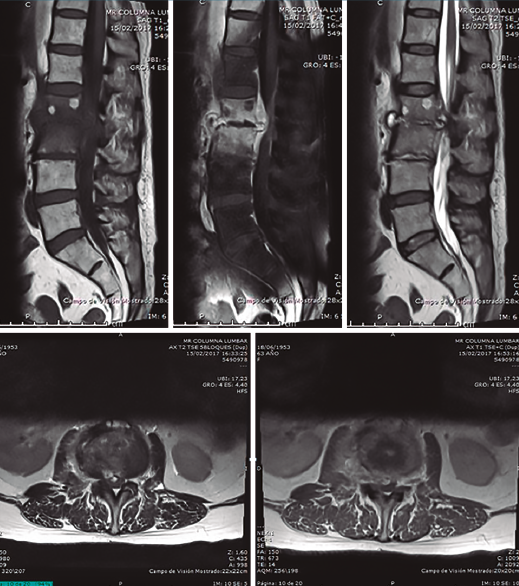
Figura 4. Resonancia magnética al ingreso en nuestra unidad. Secuencias T1 y T2 sagitales y axiales. Destrucción discal, edema masivo en disco y vértebras adyacentes, y colecciones líquidas anteriores y posteriores, disecando incluso psoas iliaco.
Se realizaron colonoscopia, ecocardiograma y hemocultivos, que fueron normales.
El diagnóstico definitivo fue: espodilodiscitis aguda por Streptococcus bovis sin focalidad filiada. Se inició tratamiento con ampicilina endovenosa (2 g/4 h) durante 6 semanas.
Desde el punto de vista administrativo, se realizó un informe para solicitar determinación de contingencia como enfermedad común.
Evolución clínica y resultados
Desde el inicio del tratamiento antibiótico se produjo una clara mejoría con una EVA en disminución progresiva que permitió iniciar deambulación con ortesis lumbar y descenso de la pauta analgésica. Se produjo una progresiva normalización de los marcadores de infección. Se dio el alta hospitalaria a las 8 semanas con amoxicilina oral 1 g/8 h durante 2 semanas.
La paciente reingresó a los 3 meses del inicial, asintomática y con marcadores normales (Figura 5).
Figura 5. Resonancia magnética (RM) a los 3 meses del diagnóstico e inicio de tratamiento, comparando cortes sagitales y axiales de la RM inicial y final. Claro cambio en las imágenes, con desaparición de la “masa líquida” paravertebral y liberación del espacio intratecal.
Desde el punto de vista administrativo, a los 4 meses del informe para determinar contingencia el Instituto Nacional de la Seguridad Social (INSS) considera que “es un accidente laboral porque el proceso se inició en horario laboral”. Los servicios jurídicos de nuestra mutua iniciaron una reclamación judicial sin sentencia hasta la fecha.
Conclusiones
- Resulta básico un diagnóstico precoz y este comienza con la anamnesis por el tipo de dolor (signo de alerta en patología lumbar).
- En cuanto a la identificación del germen, muchas veces no se consigue; para ello, es indispensable la punción guiada por TC.
- El tratamiento resultó adecuado en dosis y tiempo; es fundamental la colaboración interdisciplinaria (Unidad de Raquis y Unidad de Sépticos).