Introducción
La epicondilopatía o epicondilalgia lateral, también denominada epicondilitis o “codo de tenista“, es un dolor en la cara externa del codo que aumenta con la flexión dorsal de muñeca contra resistencia.
Según el Instituto Nacional Seguridad e Higiene en el Trabajo (INSHT): “La epicondilitis o codo de tenista es una lesión por esfuerzo repetitivo en el movimiento de pronación-supinación forzada, en la que se inflaman los tendones de los músculos de la cara externa del codo (los músculos extensores de los dedos y la muñeca, y los supinadores del antebrazo) con origen común (unión) en el epicóndilo” (INSHT, 2014).
En cuanto a su epidemiología, tiene una incidencia de entre el 1 y el 3% de la población, en edades comprendidas entre 30 y 50 años. Está provocada por movimientos repetitivos, cargas de pesos, etc.(1). En la clínica se aprecia un dolor localizado a la palpación del epicóndilo y en la musculatura extensora del antebrazo. Entre los test ortopédicos clínicos más utilizados para valorar la epicondilalgia y referirnos una positividad clínica para la confirmación diagnóstica hallamos: Mills, Maudsley, Cozen o Thompson, y el test de la silla o de fuerza de agarre(2).
Entre las pruebas complementarias para la verificación clínica de la epicondilitis encontramos la ecografía, con una sensibilidad de entre el 72 y el 78% y una especificidad de entre el 36 y el 48%, que no predice la evolución de la epicondilitis; y la resonancia magnética nuclear (RMN), que tiene una sensibilidad del 57% y una especificidad del 100%.
Otras pruebas para orientar sobre el diagnóstico diferencial serían la gammagrafía ósea, para descartar osteonecrosis, osteocondritis disecante y patología inflamatoria crónica; y también la electromiografía (EMG), para diferenciar la epicondilitis de cervicobraquialgias (C5-C6) o atrapamientos nerviosos como el síndrome de la arcada de Frohse o canal radial, o atrapamientos del nervio cubital y del nervio interóseo posterior(3).
En el abordaje terapéutico encontramos toda una serie de tratamientos que se deben combinar entre sí con más o menos resultados beneficiosos y efectivos. Estos se pueden estructurar en 3 áreas: la corrección de los factores predisponentes (ergonomía), el tratamiento médico y el rehabilitador(4,5).
Entre la corrección de los factores predisponentes hallaríamos el control de cargas de fuerzas, la ergonomía (adaptando los equipamientos y los utensilios a utilizar), la preparación física (general y específica) y la corrección de los desequilibrios metabólicos.
En el abordaje médico se dispone de una variedad técnica según la fase evolutiva y la clínica, que permite elegir entre tratamiento conservador (“esperar y ver qué pasa”, también denominado wait and see), antiinflamatorios no esteroideos (AINE) tópicos y orales, infiltraciones con cortisona, toxina botulínica, proloterapia, plasma rico en plaquetas (PRP), lidocaína tópica, capsaicina, factores de crecimiento y, en última instancia, el tratamiento quirúrgico.
El abordaje de fisioterapia multimodal conservador precoz es la clave para la resolución de los síntomas de la epicondilopatía y este pasa por la utilización de:
- Medidas de contención: (taping, ortesis, brazaletes o cinchas epicondíleas...).
- Terapia manual: masaje transversal profundo de Cyriax, movilización con movimiento (MWM) según la técnica de Mulligan(6), técnicas neuromusculares de liberación miofascial, punción seca para los puntos gatillo, movilización cervical, tratamiento neurodinámico del nervio radial, recentrajes articulares cervicales-escapulohumerales y de codo y muñeca, etc.
Una forma específica de MWM es el deslizamiento lateral en el codo. Esta técnica realiza movilizaciones en las articulaciones periféricas que produce un alivio del dolor de forma sustancial e inmediata, con un aumento del 48% en la fuerza de agarre sin dolor(6,7,8,9).
Vicenzino et al., en 2007, observaron que el 90% de los pacientes con epicondilopatía lateral tenía hipomovilidad segmentaria de la columna cervical inferior y un estudio más reciente mostró que el 70% de los pacientes con epicondilopatía lateral tenía dolor cervical. Al parecer, las movilizaciones de la columna cervical pueden activar los centros descendentes del sistema inhibidor del dolor y producir efectos hipoalgésicos en el dermatoma correspondiente al área de manipulación cervical(10,11,12).
- Estiramientos musculares, ejercicios de trabajo excéntrico de la musculatura epicondílea y facilitación neuromuscular propioceptiva.
- Agentes físicos terapéuticos (ultrasonidos, diatermia, crioterapia, ondas de choque extracorpóreas terapéuticas –ESWT–…)(4,5).
- “Esperar y ver qué pasa”, junto con medidas de higiene postural y ergonómicas.
En el grupo de agentes físicos terapéuticos hallamos la utilización de las ESWT, usadas en casos de tendinopatías cronificadas cuando los resultados con otras terapias dentro del tratamiento conservador no han sido satisfactorios y resolutivos; la utilización de las ESWT recobra un especial interés por sus beneficios y efectividad.
Las ESWT son impulsos acústicos de alta energía u oscilaciones de presión que se caracterizan por una aumento brusco de presión en megapascals (MPa) (+) seguido de una fase de depresión o (–) en un corto periodo de tiempo (nanosegundos), generando fluctuaciones de presión tisular en función de la densidad e impedancia de los tejidos atravesados y propagándose sobre ellos atravesando las diferentes interfases, disipándose y liberando energía (densidad de flujo de energía –DFE–), produciendo cambios de físicos y biológicos a nivel tisular(13,14).
Durante la aplicación por el estímulo mecánico generado de las ESWT se induce el fenómeno de la “mecanotransducción“ (el organismo convierte la carga mecánica en respuesta celular y las células convierten ese estímulo mecánico en respuesta bioquímica)(15). Depende de dónde impacten: si es hueso, tejido blando, cartílago. En todos los casos provocan microlesiones (a nivel celular) en los tejidos, iniciando un proceso de regeneración(13,16). A partir de aquí se inicia la producción de proteínas responsables de los procesos de regeneración tisular. Entre los más destacables podemos citar(17,18,19):
- Cambios en la permeabilidad de la membrana celular.
- Estimulación mitocondrial y liberación de ATP.
- Efecto analgésico: según algunos estudios, las ondas de choque inducen la destrucción selectiva de fibras nerviosas patológicas poco mielinizadas como son las fibras C, responsables de la nocicepción y de la síntesis de sustancias mediadoras de la inflamación, sin observarse signos de degeneración en fibras mielinizadas, con posibilidad de una reinervación posteriormente. La denervación producida por las ondas de choque contribuye a una disminución de los neuropéptidos responsables de la inflamación neurogénica, por lo que se observa una disminución de la inflamación y el dolor concomitante, con lo cual pacientes que sufran de dolor crónico podrían beneficiarse de esta destrucción selectiva con el resultado de hipoalgesia.
- Angiovasculogénesis (neovascularización): inducción de factores de crecimiento como vascular endothelial growth factor (VEGF), endothelial nitric oxide synthase (eNOS) y proliferating cell nuclear antigen (PCNA).
- Estimulación de fibroblastos-osteoblastos e inducción de las bone morphological protein (BMP).
- Inducción de colagenasa: también aumentan la producción de colágeno, a partir de factores de crecimiento como el TGF-β1 y el IGF-I.
En cuanto a la transformación del efecto biofisiológico en terapéutico de las ondas de choque focalizadas en ciertos lugares del organismo, produce:
- Analgesia: por la destrucción de terminaciones nerviosas, cambios en la transmisión por inhibición medular (gate control system) e inhibición de las terminaciones nerviosas por liberación de endorfinas.
- Efecto antiinflamatorio: degradación de mediadores de la inflamación por la hiperemia inducida. Se inhiben los mediadores inflamatorios como la enzima COX-2(20).
- Aumento temporal de la vascularización: por parálisis simpática, inducida por las ondas de choque.
- Activación de la angiogénesis: por rotura intraendotelial de los capilares, migración de células endoteliales al espacio intersticial y activación del factor angiogénico.
- Fragmentación de los depósitos calcáreos: por el propio efecto mecánico del impacto de las ondas de choque.
- Neosteogénesis: estimulando los factores osteogénicos (osteonectina) por micronización osteogénica.
Objetivos
Analizar la eficacia terapéutica sobre el dolor y la funcionalidad de las ESWT de tipo radial (rESWT) en la epicondilopatía lateral crónica.
Material y métodos
Se diseñó un ensayo clínico no controlado de una muestra de estudio de pacientes remitidos a la Unidad de Ondas de Choque del Hospital-Centro de Prevención y Rehabilitación Asepeyo Sant Cugat del Vallés (Barcelona).
Los criterios de inclusión son los indicados por la International Society Medical Shock Waves Therapy (ISMST) y la Sociedad Española de Terapia con Ondas de Choque (SETOC) a nivel general para la indicación de las ondas de choque y adaptados para la epicondilopatía lateral crónica:
- Haber realizado tratamiento médico-rehabilitador conservador sin resultados satisfactorios durante 3 meses como mínimo.
- Dolor por un periodo de tiempo prolongado de más de 3 meses.
- No haber sido infiltrado en las últimas 6 semanas antes del inicio del tratamiento con ondas de choque.
- Confirmación clínica por ecografía de la tendinosis lateral epicondílea.
- Tratamiento quirúrgico previo sin éxito.
- No tener ninguna contraindicación médica para la realización de las ondas de choque.
Los criterios de exclusión han sido los ya mencionados en apartados anteriores como los diagnósticos diferenciales de patologías respecto a las epicondilopatías: osteonecrosis, osteocondritis disecante del codo, cervicobraquialgias (C5-C6) o atrapamientos nerviosos como el síndrome de la arcada de Frohse o canal radial, o atrapamientos del nervio cubital y del nervio interóseo posterior, y todas aquellas entidades clínicas que representan una contraindicación para la aplicación de las ESWT (hemofilia y fragilidad capilar, tratamientos con anticoagulantes, trombosis, inflamaciones agudas y focos purulentos, tumores y carcinomas).
Todos los pacientes participantes en el tratamiento han sido informados y han firmado la hoja de consentimiento informado.
Descripción de la intervención y/o procedimiento terapéutico
El abordaje del tratamiento se realizó con rESWT con el equipo Swiss DolorClast® Master, la zona a tratar fue la zona insercional epicondílea dolorosa, colocando el aplicador de forma estática, semiestática en esta zona y también de forma semiestática y dinámica sobre la musculatura extensora del antebrazo y los trigger points activos relacionados.
Figura 1. Trigger points ECRL y ECRB (Simons & Travell 1999)(21).
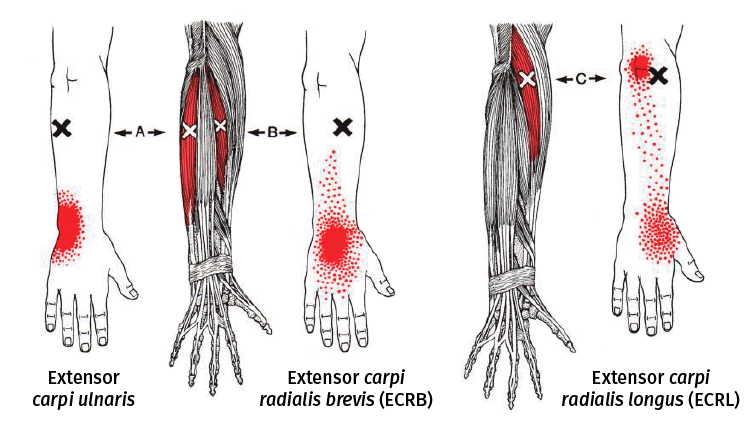
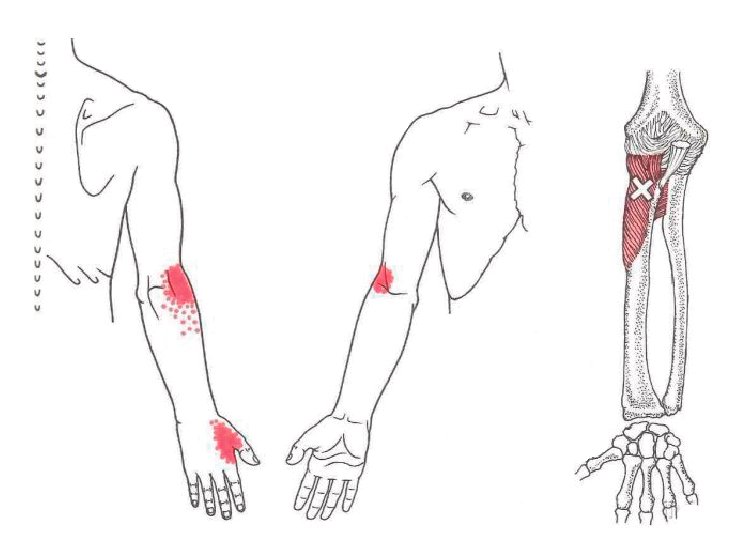
En la aplicación sobre los trigger points cabe destacar por su preponderancia en aparición: el extensor carpi radialis longus y brevis (ECRL-ECRB) en un 70-65%, el extensor digitorum communis (EDC) en un 30%, en un 50% el brachioradialis y en menor porcentaje podemos encontrar otros como el supinador largo(21,22)(Figuras 1 y 2).
Figura 2. Trigger points supinador largo (Simons & Travell 1999)(21).
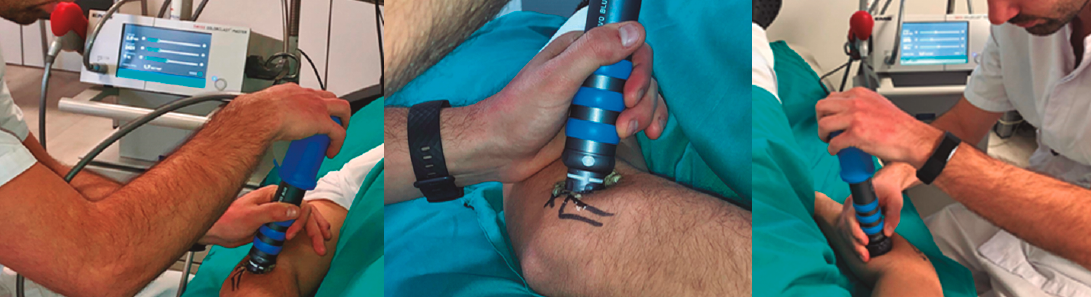
La posición del paciente para la aplicación del tratamiento es en decúbito supino con el codo semiflexionado y el antebrazo en pronación. Los parámetros técnicos de tratamiento utilizados fueron los ajustados para este tipo de lesión según la clasificación de Rompe con una dosis de baja energía de entre 0,03 y 0,12 mJ/mm2, una frecuencia de impulsos de entre 5 y 10 Hz, presión de aplicación de entre 1,5 y 3 bar adaptada según la tolerancia, la sesión y la evolución del paciente; un número total de impulsos de 3.000, todo ello con aplicadores de 15 y 36 mm, con un total de 5 sesiones y una periodicidad de una semana entre cada una de ellas (Figura 3). Entre sesiones se pautó realizar en el domicilio una pauta de estiramientos de la musculatura epicondílea.
Figura 3. Aplicación de ondas de choque extracorpóreas terapéuticas de tipo radial (rESWT) en epicondilopatía lateral y sus trigger points relacionados.
Se analizaron como variables el dolor y la capacidad funcional, y como instrumentos de evaluación se utilizaron la escala visual analógica (EVA) y el cuestionario Disabilities of the Arms and Shoulder and Hand (DASH), respectivamente.
Resultados
La muestra se compuso por una n = 73 pacientes (34 mujeres/39 hombres) con una media de edad de 45 años.
Figura 4. Escala visual analógica (EVA) pre- y postratamiento con ondas de choque extracorpóreas terapéuticas de tipo radial (rESWT) tras 5 sesiones.
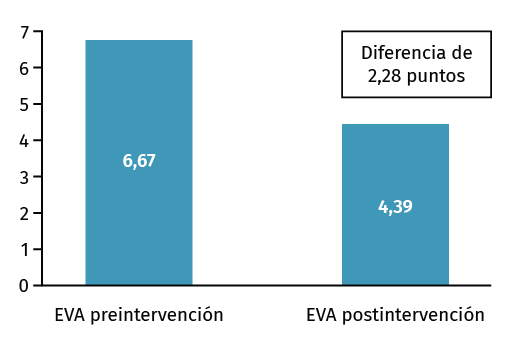
Como resultados se obtuvieron mejorías en la puntuación de la EVA y del DASH tal y como se detalla en las Figuras 4 y 5.
Figura 5. Cuestionario Disabilities of the Arm, Shoulder and Hand (DASH) pre- y postratamiento con ondas de choque extracorpóreas terapéuticas de tipo radial (rESWT) tras 5 sesiones.
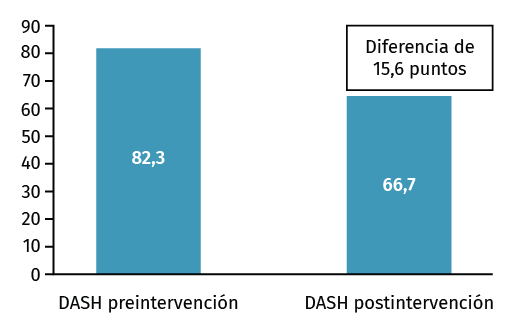
Ambas diferencias de puntuaciones pre- y postintervención son significativas con un valor de p < 0,001, como en su diferencia, obteniendo un índice de correlación de Pearson de 0,49.
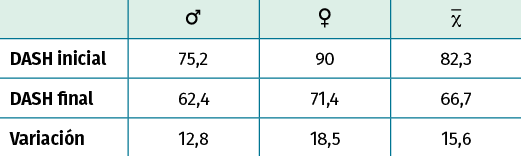
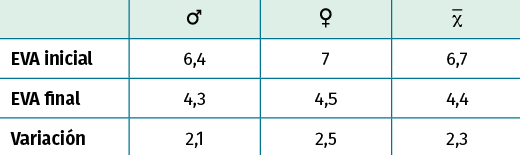
No se encontraron diferencias significativas según el sexo y la edad en las variables analizadas en el cuestionario DASH y la EVA (Tablas 1 y 2).
Tabla 1. Valoración del cuestionario DASH pre y postratamiento
Un 20,5% de los pacientes tratados con ondas de choque tras la finalización de las sesiones fueron sometidos a intervención quirúrgica. En dicho grupo se mostraron diferencias estadísticamente significativas en cuanto a medias más altas pretratamiento del DASH y la EVA en comparación con el resto de la muestra que no requirió cirugía.
Tabla 2. Valoración de la escala visual analógica (EVA) pre y postratamiento
Sobre el valor referencial pretratamiento de las escalas de valoración funcional, tal como exponen Bisset et al. en 2005, un valor superior en escalas como la Patient Rated Tennis Elbow Evaluation (PRTEE) de 54/100 predispone a un peor pronóstico en el resultado del abordaje terapéutico posterior(23), similar a lo acontecido con el DASH en nuestro estudio.
Ninguno de los pacientes tuvo complicaciones ni efectos adversos durante el estudio.
Discusión
Los resultados obtenidos en el siguiente estudio son similares a los hallados por Spacca et al. en 2005(24). Otros autores como Ortega Martínez en su revisión de 2008 en los ensayos clínicos y series de casos constató que en el 63% era efectiva la utilización de ESWT, en el 32% inefectiva y dudosa en un 5%. En cambio, en las revisiones se halló que tan solo en un 33% era efectiva, inefectiva en un 11% y dudosa en un 56%. También se determinó que la seguridad dependía de la correcta aplicación y de una dosis baja de tratamiento(25).
Otros autores como Haake et al. en 2002 sitúan la tasa de éxito en el 25,8% en el grupo tratado con ESWT y del 25,4% en el grupo placebo, una diferencia del 0,4% con un intervalo de confianza del 95% de –10,5% a 11,3%. Se observó mejoría en 2/3 de los pacientes de ambos grupos 12 meses después de la intervención.
Se obtuvieron pocos efectos secundarios con la terapia de ondas de choque(26).
Si comparamos los beneficios y la eficacia de las ESWT con la utilización de otros agentes físico-terapéuticos y otro tipo de tratamientos médico y/o rehabilitador son divergentes en cuanto a los resultados. Las ESWT no poseen una evidencia lo suficientemente alta que garantice de forma concluyente su efectividad debido a la heterogeneidad de los estudios(27,28).
En equiparación con algunas modalidades de agentes físico-terapéuticos, las ESWT se muestran ligeramente superiores. Autores como Lee et al. (2012) y Gundüz et al. (2012) obtuvieron resultados beneficiosos superiores en sus respectivos ensayos clínicos aleatorios respecto a las infiltraciones locales con corticosteroides, el ultrasonido, la termoterapia y el masaje de Cyriax para las variables dolor y pain free grip strength o fuerza de agarre sin dolor(29,30). La aplicación de la neuroestimulación eléctrica transcutánea (TENS) no aporta ningún beneficio adicional respecto a un programa de ejercicios y consejos posturales y ergonómicos(31). Los abordajes con láser, magnetoterapia, ultrasonidos y fonoforesis o ultrasonoforesis no tienen evidencia de efecto en comparación con placebo tanto a corto como a largo plazo(23). La iontoforesis no tiene evidencia de efecto con corticoides en comparación con el placebo y tiene una evidencia contradictoria de iontoforesis con AINE(23).
Respecto a los dispositivos ortóticos para el codo de tenista, una revisión Cochrane de 2008 concluye que no se puede extraer ninguna conclusión al respecto(32). Existe moderada evidencia a corto plazo de que el brace o abrazaderas epicondíleas mejora la realización de las actividades de la vida diaria en comparación con un programa de terapia física y la severidad del dolor en comparación con láser y ultrasonido(33).
El uso de técnicas como la acupuntura no conlleva un beneficio demostrado más allá de 24 h tras el tratamiento(34). Las manipulaciones sobre el codo y la columna cervical tienen efecto positivo inmediato sobre el dolor a la presión y la pain free grip strength(23). El masaje transversal profundo combinado con otras modalidades de fisioterapia no muestra beneficio en cuanto al control del dolor, mejoría de la fuerza y funcionalidad respecto al grupo control (solo fisioterapia)(35). En cambio el método de Cyriax combinando manipulación + masaje transversal profundo, reduce el dolor y mejora la funcionalidad; un programa de ejercicios supervisado debería de ser una de las primeras opciones de tratamiento en la epicondilitis(35).
Respecto a los estiramientos y los ejercicios, hay una evidencia moderada de los efectos a corto y largo plazo de un programa de ejercicios excéntricos y estiramientos; todos los estudios declaran una mejoría importante en el dolor y la fuerza con los ejercicios de resistencia tanto concéntricos como excéntricos(36,37).
Sobre el tratamiento con AINE orales, tiene una evidencia limitada respecto a los antiinflamatorios tópicos y no queda claro si el beneficio que aportan los AINE orales compensa los riesgos gastrointestinales(38). Las infiltraciones con corticoides muestran beneficios solo a corto plazo. Sin embargo, a partir de las 6 semanas los efectos se revierten y son peores que “esperar y ver” y que la fisioterapia. Las recidivas son mucho más frecuentes (50%). El uso repetido puede incrementar la probabilidad de ruptura del tendón. Las infiltraciones con toxina botulínica tienen moderado efecto en cuanto a la mejoría del dolor, pero ningún efecto en cuanto a la fuerza(39). La utilización del PRP versus los glucocorticoides obtuvo mejores resultados estadísticamente significativos respecto al uso con corticoides + anestésico local(40,41). La toxina botulínica bloquea los receptores de acetilcolina de la zona presináptica y produce parálisis temporal del músculo esquelético reduciendo el tono muscular en reposo. A nivel del ECRB reduce el dolor (4.ª-12.ª semanas) y provoca debilidad para la extensión de los dedos. Su uso puede tener efectos secundarios como la debilidad de los extensores y disminución de la fuerza de agarre(42).
Respecto a las técnicas quirúrgicas por cirugía abierta o por artroscopia, debido a los pocos estudios, a la heterogeneidad de las intervenciones, al tamaño de las muestras y a la escasa explicación de las variables de resultado, no hay evidencia para apoyar o rechazar la cirugía(43).
La limitación del presente estudio ha sido no poder realizar el seguimiento a largo plazo de estos pacientes (6-12 meses) tras la realización de las ESWT, hecho por el cual se plantea seguir futuras líneas de investigación en este sentido que nos permitan valorar otros aspectos como la tasa de recurrencia, etc.
Conclusiones
Las ondas de choque son efectivas y seguras, mejorando el dolor y la funcionalidad en nuestro estudio sin efectos adversos. Además, pueden evitar en muchos casos la intervención quirúrgica. No necesitan anestesia ni monitorización por imagen durante la realización de la sesión del tratamiento. Es una técnica no invasiva con baja probabilidad de complicaciones y las sesiones se realizan de forma ambulatoria.
Para que el tratamiento con rESWT sea efectivo se deben cumplir estrictamente los criterios de inclusión y seleccionar correctamente a aquellos pacientes que puedan beneficiarse de este tratamiento.
Las ondas de choque contribuyen en la mejoría del dolor y la funcionalidad en epicondilopatías laterales cronificadas y representan una alternativa terapéutica cuando otras vías de tratamiento conservador no han obtenido resultados satisfactorios. Una mejoría parcial del dolor y de la funcionalidad en el ámbito laboral o remisiones totales o subtotales del cuadro clínico pueden repercutir favorablemente en la continuación de sus tareas profesionales.
La utilización de ondas de choque, aplicadas junto con otras técnicas de tratamiento fisioterapéutico y de forma individualizada, con una dosificación adecuada para cada paciente, puede resultar muy útil en el tratamiento de la tendinopatía epicondílea lateral del codo.