Introducción
Las fracturas de húmero proximal complejas en el medio laboral son un reto para el cirujano. Desde su diagnóstico pasando por la toma decisiones del tratamiento más adecuado, sea conservador o quirúrgico. El seguimiento evolutivo del paciente hasta su reincorporación laboral plena, si es posible, supone un desafío por la dificultad de conseguir resultados funcionales satisfactorios para el paciente.
La incidencia de la fractura de húmero proximal en el medio laboral tiene 2 picos: el primero en el varón tras accidentes de alta energía relacionados con trabajos de riesgo (construcción, etc.) o en accidentes tráfico (durante los últimos 20 años han disminuido de forma significativa con el endurecimiento de las normas de tráfico); en segundo lugar, las mujeres mayores de 50 años en caídas con traumatismos de baja energía y presentando fracturas habitualmente sobre huesos osteoporóticos. Alrededor del 80% se consideran no desplazadas y requieren un tratamiento conservador con inmovilización con cabestrillo(1,2,3) y el 20% restante, conminutas y desplazadas, son las que deben ser tratadas de forma quirúrgica(4,5).
En este artículo queremos analizar las fracturas complejas del paciente laboral, su diagnóstico, sus características y sus posibles tratamientos.
Diagnóstico
En la primera valoración de un paciente con sospecha clínica de fractura de húmero proximal habrá que realizar un estudio radiográfico, siempre con 2 proyecciones. Aconsejamos una anteroposterior (AP) de escápula y un outlet. Si tras esto se aprecia una fractura compleja de húmero proximal o una fractura luxación, hoy en día es altamente recomendable realizar un estudio de tomografía axial computarizada (TAC) para poder tomar correctamente la decisión terapéutica y, en el caso de que sea quirúrgica, poder planificar la intervención.
Hay muchas clasificaciones para la fracturas de húmero proximal, las más conocidas son probablemente la clasificación de Neer(2) publicada en 1970 y la clasificación AO(6), que divide las fracturas en 3 grandes grupos –A, B y C– y subgrupos haciendo énfasis en la irrigación vascular de la cabeza del húmero. Otra clasificación es la de Hertel, también conocida como LEGO, más didáctica y que presenta 12 tipos(7). Para todas estas clasificaciones está demostrado que su reproducibilidad no es muy alta y depende mucho de la experiencia del cirujano(8). De cara a la definición de fracturas complejas en este artículo, consideramos que son, según la clasificación de Neer, las de 3 o 4 partes, las fracturas 3 o 4 partes con luxación y las fracturas head-split(2) (Figura 1).
Figura 1. Clasificación de Neer(2) de las fracturas de húmero proximal.
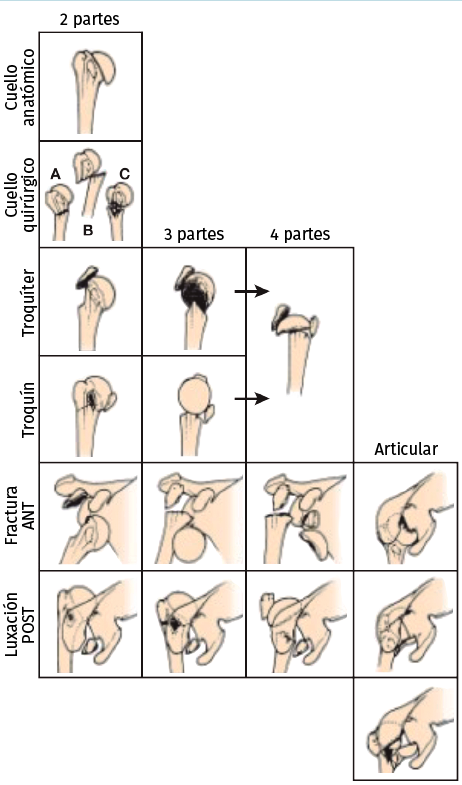
Cada una de estas fracturas consideradas complejas deberán ser abordadas quirúrgicamente de forma y con objetivos a veces diferentes y a menudo precisarán un manejo postoperatorio distinto.
En el caso de las fracturas multifragmentarias desplazadas, el mecanismo y las lesiones asociadas pueden cambiar la actitud y la urgencia del procedimiento. Siempre que sea posible por la condición general del paciente, el tratamiento debe ser precoz (24-48 h).
En las fracturas luxaciones el grado de urgencia es máximo y la reducción de la cabeza y la valoración de las lesiones vasculares y nerviosas asociadas representa la máxima prioridad, ya que de esto dependerá el resultado, el tipo de tratamiento y la necesidad de la presencia de otros especialistas para el procedimiento quirúrgico.
Por último, las fracturas con afectación articular (head splitting) son de mayor dificultad tanto para su diagnóstico como para su posterior tratamiento quirúrgico (que debe incluir la posibilidad de necesitar la implantación de una hemiartroplastia –HA–) y presentan en general un peor pronóstico.
Tratamiento
El manejo de las fracturas complejas de húmero proximal depende del desplazamiento de los fragmentos, la calidad ósea y el grado de actividad previo a la fractura.
En el paciente joven y activo, la osteosíntesis es el tratamiento quirúrgico de elección en una fractura compleja de húmero proximal y es necesaria en la mayoría de los casos. Diferente reflexión se tendría que hacer en el paciente de mayor edad, mujer, posmenopáusica y aún en edad laboral con una fractura que evidencia una pobre calidad ósea y en los casos en los que el manguito rotador estuviera previamente dañado.
Capítulo aparte suponen las lesiones del manguito en el contexto de fracturas luxaciones con afectación del troquíter que a menudo pasan desapercibidas y son motivo de cirugías secundarias por la mala evolución clínica de los pacientes; en esos casos, una resonancia magnética (RM) podría ser necesaria para su correcta valoración prequirúrgica.
Las fracturas de húmero proximal con afectación diafisaria frecuentemente se producen en huesos osteoporóticos en mujeres posmenopáusicas (50-65 años). Presentan una mayor complejidad quirúrgica y unos resultados funcionales peores con un mayor número de complicaciones (pseudoartrosis y lesiones del nervio radial(4).
Tratamiento conservador
En el grupo que estamos analizando de pacientes en edad laboral con fractura compleja de húmero proximal su aplicación es limitada. Solamente quedaría indicado probablemente en pacientes mujeres mayores de 60 años con fracturas de 3 o 4 partes no muy desplazadas, con mala calidad ósea, un trabajo sin grandes requerimientos físicos y una vida extralaboral no muy activa (Figura 2). En estos pacientes la inmovilización con un cabestrillo de 4-6 semanas y la posterior rehabilitación funcional constituyen el tratamiento habitual.
Figura 2. Evolución radiológica del tratamiento conservador de una fractura de húmero proximal derecho. A: radiología simple anteroposterior; B: reconstrucción de la tomografía computarizada de la fractura de 4 partes desplazada; C y D: evolución radiológica del tratamiento conservador.

En un metaanálisis de 2019 publicado por Torchia(8) concluyen que en pacientes con edades por encima de los 65 años los resultados de la prótesis invertida en fracturas complejas de húmero proximal intervenidas en agudo comparadas con el rescate tras el fracaso del tratamiento conservador antes de los 2 años son funcionalmente parecidos, con una mejor rotación externa en el segundo grupo. Aunque nuestros pacientes raramente superan hoy en día los 65 años, la edad media para la jubilación se va alargando y este estudio podría ir a favor del tratamiento conservador vista la menor agresividad de entrada en este grupo de pacientes.
Reducción abierta y fijación interna
Es probablemente el tratamiento más usado en este tipo de fracturas, normalmente con placas con tornillos de bloqueo poliaxiales en cabeza y tuberosidades, y con tornillos corticales en diáfisis (Figura 3). El uso de suturas irreabsorbibles para mantener la reducción de las tuberosidades también representa un método aceptado para tratar estas fracturas, junto con la placa, las agujas de Kirschner o los clavos de Rush o Ender(9,10), ya que la buena calidad ósea del paciente joven permite un correcta estabilidad de los fragmentos y disminuye la agresividad del procedimiento.
Figura 3. Evolución radiológica de una osteosíntesis con placa de una fractura de húmero proximal derecho. A: radiología simple anteroposterior preoperatoria; B: tomografía computarizada preoperatoria; C y D: evolución radiológica del tratamiento.

En nuestros pacientes, en general jóvenes, en caso de ser necesario el uso de injerto de hueso, se recomienda el injerto autólogo de cresta iliaca por su buena calidad y fácil disponibilidad.
Habitualmente se usan 2 tipos de abordajes: el deltopectoral con incisión en una línea imaginaria que va desde la coracoides a la V deltoidea y, si es necesario, prolongable hasta el epicóndilo lateral del humeral distal. Esta vía pasa por el intervalo deltopectoral, donde la vena cefálica tendría que ser preservada y normalmente movilizada lateralmente con el deltoides. El otro abordaje más usado es el lateral-transdeltoideo, que se realiza con una incisión que va desde la parte anterolateral del acromion siguiendo las líneas de Langer; en este acceso se puede realizar un apertura del deltoides de unos 5 cm, ya que más distal encontraríamos el nervio axilar que debe ser protegido al deslizar la placa por debajo del mismo(11,12,13).
Con el abordaje transdeltoideo se puede controlar mejor la reducción del troquíter y, en caso de que se quisiera deslizar la placa, es el acceso usado en las técnicas de implantación de placas percutáneas(9). El riesgo de dañar el nervio axilar lo contraindica en caso de necesitar un acceso a la articulación glenohumeral para reducir, por ejemplo, un head split. El abordaje deltopectoral, por su parte, permite realizar artrotomía si es necesario, el acceso al bíceps y al tendón subescapular, siendo menor el riesgo de daño del nervio axilar, aunque, por otro lado, resulta algo más dificultoso el acceso al troquíter y a fragmentos posteriores del húmero.
Estos abordajes también se pueden usar para la colocación de prótesis de húmero (HA, prótesis anatómicas o invertidas) como comentaremos más adelante.
Reducción cerrada y fijación interna
En las fracturas complejas de húmero proximal de pacientes en edad laboral probablemente es menos común indicar esta opción de tratamiento, pero las preferencias y la habilidad del cirujano pueden hacer válida esta opción en casos seleccionados.
- Enclavado endomedular. Esta opción de tratamiento estaría indicada para fracturas con poco desplazamiento de los fragmentos y que puedan ser reducidas con manipulación de la fractura de manera cerrada o con agujas de Kirschner por vía percutánea antes de la fijación con el clavo(14). La osteosíntesis con clavo es una buena opción en hueso débil u osteoporótico. Las críticas a esta técnica son las posibles lesiones asociadas al manguito durante el fresado y la entrada del clavo, además del frecuente dolor subacromial secundario a la punta del clavo en caso de no estar suficientemente hundido en la tuberosidad.
- Osteosíntesis percutánea. El objetivo de esta técnica es disminuir la manipulación de las partes blandas y con ello el desarrollo de adherencias. Permite disminuir las lesiones vasculares sobre todo de la rama ascendente de la arteria circunfleja humeral y, consecuentemente, reduce la incidencia de osteonecrosis(15). Por otro lado, la curva de aprendizaje es larga y no exenta de complicaciones, principalmente déficits de reducción de las tuberosidades y lesiones del nervio axilar. Inicialmente, se indicó para fracturas en 2 partes(14,15,16), pero hay quien la aplica también en fracturas de 3 y 4 partes(17). Es una técnica controvertida porque hay estudios recientes multicéntricos que indican un incremento de osteonecrosis y osteoartrosis postraumática a largo término(18).
Prótesis
- Hemiartroplastia. Es una opción cuando la osteosíntesis no es viable y hay buenas tuberosidades y manguito. Con dicha técnica se consigue normalmente una mejoría del dolor, pero la funcionalidad está estrictamente correlacionada con la correcta colocación de las tuberosidades y la no reabsorción de las mismas en los meses posteriores. Los resultados funcionales con prótesis empeoran con la edad del paciente(19). En un estudio con 57 pacientes tratados con HA tras fracturas complejas y una edad media de 66 años, se hizo un seguimiento medio de 10 años y menos del 50% presentaba resultados satisfactorios según los criterios de Neer(20).
La HA en pacientes en edad laboral es también una opción de rescate ante un fracaso de osteosíntesis o tras una osteonecrosis (Figura 4). Hoy en día podemos encontrar artroplastias modulares que son reconvertibles si fuera necesario a una prótesis invertida sin tener que retirar el vástago. - Prótesis invertidas (RSA). Vistos los resultados no del todo satisfactorios de las HA por la no consolidación de las tuberosidades, se empezaron a colocar RSA en pacientes mayores con fracturas desplazadas, sobre todo en el contexto de roturas del manguito. Con estas prótesis se consigue buenos resultados en cuanto a dolor y una movilidad satisfactoria en pacientes con pocas demandas funcionales. La RSA es una intervención agresiva que deja menos stock óseo en caso de necesitar una revisión. En nuestro grupo de pacientes en edad laboral es muy infrecuente necesitar de entrada resolver una fractura de húmero proximal con una RSA, pero es una opción que tenemos que tener en cuenta. Se han desarrollado también implantes con minivástagos o de apoyo metafisario que permitirían menor pérdida de stock óseo y una revisión menos complicada si fuera necesario.
Figura 4. Evolución radiológica de una osteosíntesis de una fractura de húmero proximal izquierdo. A: radiología preoperatoria; B: osteosíntesis con placa; C: fallo en varo de la osteosíntesis; D: implantación de una hemiartroplastia.

En su metaanálisis, Torchia(8) valora los resultados de la RSA en agudo en comparación con RSA tras un tratamiento inicial conservador, en pacientes mayores de 65 años. Los resultados no demuestran diferencias en funcionalidad y scores; incluso, el grupo con RSA “retardada” presenta de media una mejor rotación externa. Otro metaanálisis de 2013(21) con 15 estudios comparando HA y RSA concluye que la prótesis inversa es una buena opción en > 60 años con fracturas de húmero proximal no sintetizables.
Como conclusión a este apartado de tratamiento con prótesis, creemos que siempre que sea posible hay que realizar una síntesis; cuando no sea factible, en el paciente en edad laboral con buen stock óseo y tuberosidades presentes nos inclinaríamos por una HA o prótesis anatómica, posiblemente con un implante convertible a RSA por si fuera necesario en el futuro.
En los próximos años, con el alargamiento de la edad de jubilación y la mejoría progresiva de la calidad de la vida de los pacientes, probablemente la RSA será una opción a tener más en cuenta para poder devolver rápidamente la funcionalidad al hombro afecto en una fractura no sintetizable y utilizando implantes menos agresivos como son los citados de apoyo metafisario o vástago corto.
Seguimiento postoperatorio
El periodo de inmovilización tras la cirugía dependerá del tipo de osteosíntesis utilizada y la estabilidad conseguida durante el procedimiento. Los periodos excesivamente largos de reposo favorecen la aparición de rigidez que dificulta la refuncionalización de la extremidad, pero como norma general el reposo durante 2-3 semanas hasta la correcta cicatrización de las partes blandas evita que los pacientes presenten una mala tolerancia a la movilización en estas fases iniciales.
Las fracturas luxaciones o aquellas en las que se han tenido que realizar reinserciones tendinosas precisan mayor tiempo de inmovilización, pero no existe un consenso; el criterio habitualmente utilizado para el inicio de la fisioterapia en estos casos sería parecido al que se utiliza en las inestabilidades o la cirugía del manguito rotador. Habitualmente, se inicia la movilización pasiva a partir de la 5.ª semana y se desaconsejan los ejercicios activos hasta las 6 semanas. La potenciación muscular se recomienda una vez la rigidez articular no representa una limitación significativa para la movilidad y la consolidación de la fractura lo permite; habitualmente, a las 10-12 semanas de la cirugía.
El tratamiento del dolor postoperatorio dependerá de cada caso y tiene como objetivo la comodidad del paciente en las fases iniciales tras la cirugía y, posteriormente, facilitar la progresión de la rehabilitación funcional de la extremidad. El uso de antiinflamatorios no esteroideos (AINE), paracetamol, metamizol y derivados mórficos en monoterapia o combinados dependerá de las necesidades del paciente.
En los casos en los que el paciente tenga rigidez persistente, que impida el progreso de la funcionalización de la extremidad, y una vez la fractura está consolidada, pueden estar indicadas las movilizaciones forzadas bajo anestesia, las artrolisis artroscópicas y la colocación de catéteres analgésicos. Los resultados de estos procedimientos en general permiten mejorar la movilidad y el dolor.
La retirada precoz, parcial o completa, del material de osteosíntesis puede estar indicada en caso de movilización del mismo o si una vez se considera la fractura consolidada el dolor que produce el material impide finalizar el proceso de recuperación y la reincorporación laboral del paciente.
Discusión
A pesar de que el tratamiento conservador es el más frecuente en la fractura de húmero proximal en la población general, en el ámbito laboral el tratamiento quirúrgico es más frecuente; para los pacientes que requieren tratamiento quirúrgico, varias opciones son posibles. Estas incluyen la fijación percutánea, la reducción abierta o cerrada con osteosíntesis con diversos sistemas de fijación como placas, clavos anterógrados y, en caso de no ser posible la reconstrucción, el reemplazo de la cabeza del húmero con diferentes tipos de prótesis.
La primera dificultad que encontraremos cuando tengamos un paciente con una fractura de húmero proximal será realizar un correcto diagnóstico y enfoque terapéutico, ya que las clasificaciones no están correlacionadas ni con el tratamiento ni con el pronóstico. Tener acceso a una buena radiología simple y a la TAC es muy recomendable para realizar una correcta valoración del patrón de fractura de cada caso. En segundo lugar, la edad (grado de osteoporosis) y la actividad que realiza el paciente también deben considerarse antes de decidir la indicación. Ciertos patrones de fractura se adaptan mejor a los diferentes accesos y tipos de osteosíntesis quirúrgica.
El tratamiento conservador sigue siendo la indicación para la fractura de húmero proximal no desplazada o mínimamente desplazada, con resultados satisfactorios(9). La mayoría de las fracturas de 2 y 3 partes según la clasificación de Neer son adecuadas para el tratamiento con placas de bloqueo o clavos humerales proximales(10). Sin embargo, el tratamiento quirúrgico de las fracturas de 4 partes desplazadas sigue siendo un reto y en el metaanálisis de la Cochrane(22) de 2015 se sigue sin poder establecer la mejor indicación.
Con la osteosíntesis mediante placa se busca una reducción de la fractura que sea lo más anatómica posible con una correcta colocación de las tuberosidades y del calcar evitando la varización de la cabeza del húmero. En comparación con los clavos endomedulares, más utilizados en huesos osteoporóticos, el tratamiento con placas tiene un mayor tiempo quirúrgico, un mayor riesgo de osteonecrosis de los fragmentos y una más frecuente utilización de injerto óseo.
Los resultados del tratamiento quirúrgico de estas fracturas muestran que la osteonecrosis ocurre significativamente más a menudo en las fracturas de cuello anatómico que en las de quirúrgico(23). Otro factor pronóstico es el desplazamiento en varo de la cabeza, donde se puede observar un mayor número de complicaciones y peores resultados clínicos, tanto si se observa en el postoperatorio inmediato como diferido(24,25,26). El riesgo de osteonecrosis de la cabeza humeral alcanza su punto máximo a los 12 meses y luego disminuye, y puede ocurrir incluso cuando se retira el material de la fijación interna. En general, la literatura sugiere que la osteonecrosis tiene un impacto negativo en los resultados, pero frecuentemente encontramos necrosis parciales con poca traducción clínica(27).
En el paciente laboral la recuperación funcional del hombro es indispensable para la reincorporación. Según cuál fuera el tipo de trabajo previo, puede ser complicado. La rehabilitación juega un papel indispensable y, si es posible, se tiene que realizar con supervisión del médico rehabilitador, con el cual hay que mantener una estrecha relación para valorar conjuntamente la evolución del paciente.
Como hemos comentado, si tras varios meses de recuperación persistiera una rigidez articular no funcional, se puede considerar como opción retirar el material y realizar en quirófano una liberación de las adherencias. Este procedimiento se tiene que realizar con extremo cuidado y solo cuando se haya previamente comprobado la consolidación de la fractura.
Conclusión
En conclusión, el paciente laboral con fractura compleja de húmero proximal es un paciente que necesita un diagnóstico precoz y un estudio radiológico completo (radiografía y TAC) para realizar una adecuada planificación de la cirugía, que será el tratamiento en casi todos los casos. Como hemos comentado, hay muchos tratamientos posibles y tendremos que indicar el que mejor se adapte al paciente por el tipo de fractura, la edad, la calidad ósea y la calidad de la vida laboral y extralaboral. Tras la cirugía, tiene un rol indispensable y central la rehabilitación para conseguir nuestro objetivo último, la reincorporación laboral del paciente.