Introducción: de la meniscectomía a la reparación
La lesión meniscal es una causa importante de deterioro funcional en la articulación de la rodilla; este tejido fibrocartilaginoso alguna vez se consideró un vestigio innecesario que podría sacrificarse(1).
La técnica de meniscectomía total, aunque común en el pasado, se ha abandonado en gran medida debido a que los resultados a largo plazo después de una meniscectomía importante informaron efectos adversos, como la degradación del cartílago articular subyacente y el posterior desarrollo de artrosis precoz(1).
Actualmente, se conoce que los meniscos son clave para la estabilidad anteroposterior de la rodilla, la distribución de la carga axial, la absorción de impactos entre el cartílago articular de la tibia y el fémur, la propiocepción, la lubricación y la distribución de nutrientes para la protección del cartílago articular subyacente(2,3).
Las lesiones meniscales son las afecciones más frecuentes en la rodilla y se ven en pacientes de todas las edades(4) .
Estudios biomecánicos demostraron que la presión de contacto se incrementaría un 235% tras una meniscectomía total y un 165% después de una meniscectomía parcial.
La meniscectomía parcial aún permanece como un procedimiento común, pero la reparación meniscal se está incrementando progresivamente, principalmente en pacientes adolescentes y jóvenes(5).
Mientras que las reparaciones meniscales tienen una tasa de reintervención más alta que las meniscectomías parciales, están asociadas con mejores resultados a largo plazo.
Se han desarrollado múltiples técnicas de reparación meniscal. Las técnicas de sutura dentro-fuera o fuera-dentro han sido inicialmente las más utilizadas. Más recientemente, se han desarrollado numerosos dispositivos todo-dentro para facilitar la reparación meniscal realizada completamente desde dentro de la articulación(6).
Se ha realizado una revisión de las indicaciones y técnicas de reparación según cada tipo de lesión meniscal específica.
Evaluación de la lesión
Figura 1. Rotura meniscal en asa de cubo.
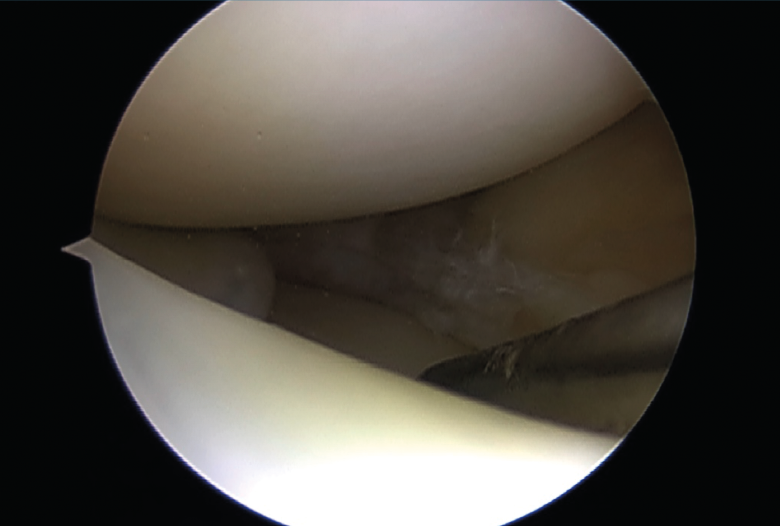
El tipo de lesión de menisco se cree que está relacionado con el pronóstico del paciente.
Figura 2. Imagen de rotura vertical en el cuerno posterior del menisco interno.
El tratamiento artroscópico de las lesiones meniscales está indicado en aquellas lesiones que produzcan bloqueo articular, pacientes sintomáticos que no mejoren con tratamiento conservador o aquellos en quienes se vea afectado su nivel deportivo o laboral (Figuras 1 y 2).
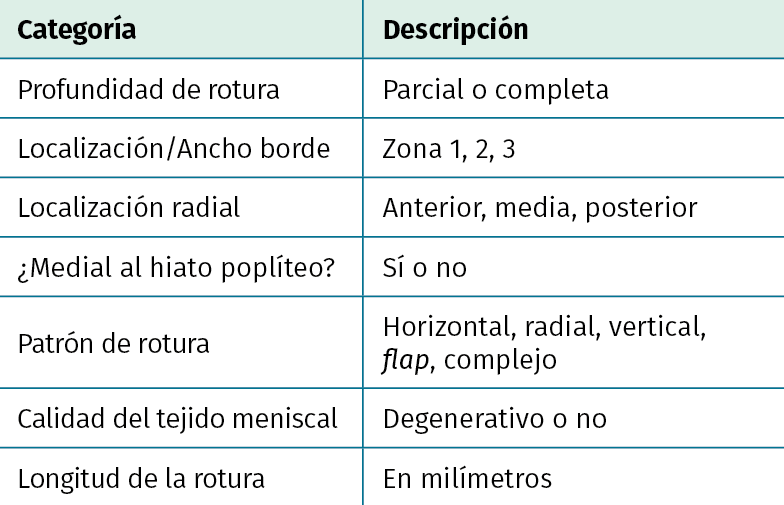
Sin embargo, la literatura es a menudo contradictoria, dando lugar a diferentes indicaciones de tratamiento. Para determinar la correlación entre los diferentes tipos de lesiones meniscales y la evolución del paciente a largo plazo, es imprescindible una correcta evaluación y documentación de las mismas, así como contar con una clasificación fiable y reproducible. Esto permitiría reducir los sesgos de medición de las lesiones meniscales y mejorar la validez de los resultados, tanto del tratamiento como en la composición de los ensayos clínicos al respecto. Con este propósito, la Sociedad Internacional de Artroscopia, Cirugía de Rodilla y Medicina Deportiva (ISAKOS) ha desarrollado una clasificación que mide las siguientes variables: profundidad de la lesión, localización en el espesor del menisco (según zonas siguiendo la irrigación meniscal), localización radial (2 tipos: A y B), compromiso o no del hiato poplíteo (en el menisco externo), patrón de la lesión, calidad del tejido, longitud de la lesión y porcentaje extraído del menisco(7)(Tabla 1).
Tabla 1. Clasificación ISAKOS de rotura meniscal
La vascularización meniscal reviste gran importancia a la hora de su reparación. Está comprobado que la irrigación del menisco adulto es diferente dependiendo de qué menisco se trate. En el menisco externo, los capilares no penetran más allá del 25% de su diámetro máximo. En el menisco medial, ese número no supera el 30%(8).
Tipos de rotura meniscal e indicación de reparación
Roturas verticales (incluyendo asa de cubo)
Las roturas periféricas verticales y longitudinales han demostrado buena capacidad para cicatrizar (72 al 94% reportado). Las roturas reparadas en las zonas roja-roja o roja-blanca conducen a buenos y excelentes resultados clínicos a medio plazo. Como guía aproximada, tales desgarros reparables incluyen aquellos a menos de 4 mm del borde meniscal(9)(Figura 3).
Figura 3. Reducción de una rotura en asa de cubo.
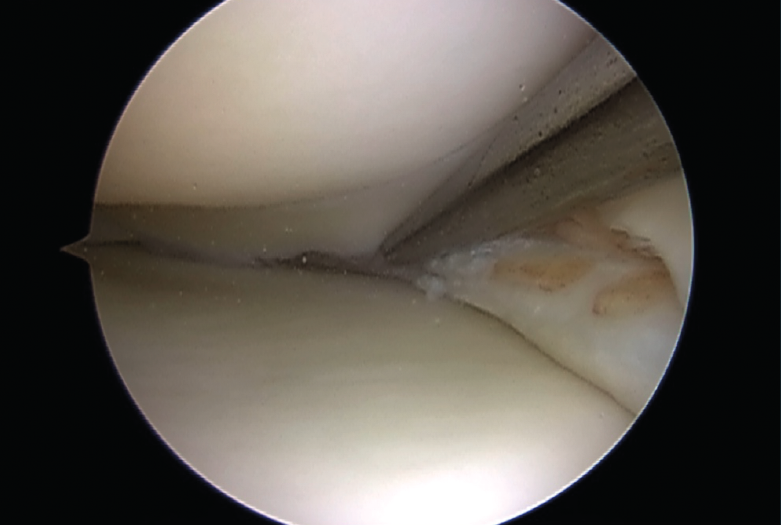
Biomecánicamente, se ha demostrado que una configuración de sutura vertical ya sea dentro-fuera o técnicas todo dentro cada 3 a 5 mm proporciona superioridad sobre la configuración horizontal(10)(Figura 4).
Tanto técnicas dentro-fuera como todo dentro se ha informado que tienen tasas de curación, complicaciones y resultados funcionales similares(11).
Las roturas de menos de 10 mm de largo pueden dejarse sin reparar porque tienen un buen potencial de curación(9,12).
Figura 4. Asa de cubo: sutura con 3 puntos mediante técnica todo dentro.
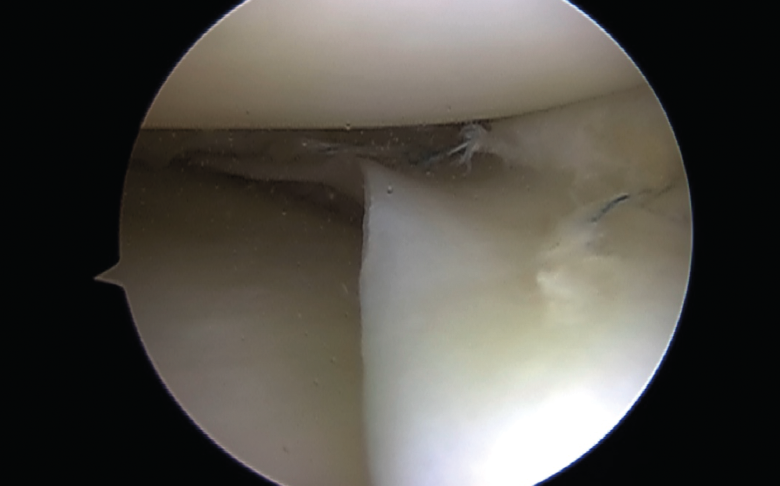
Roturas radiales
Las roturas radiales que se extienden a la zona periférica vascularizada y especialmente a la unión menisco-sinovial deben ser reparadas para restaurar la continuidad del muro meniscal, independientemente de la asociación a rotura del ligamento cruzado anterior (LCA)(13).
La meniscectomía se indica solo en lesiones parciales en zona no vascular(14).
Las roturas radiales completas del menisco medial se han descrito funcionalmente como similares a una meniscectomía total y representan un problema difícil de tratar. Sin tratamiento, las roturas radiales del menisco medial pueden conducir a una degeneración articular rápida(15,16).
Históricamente, las roturas radiales fueron tratadas con meniscectomía parcial o total, pero muchos pacientes jóvenes informaron síntomas continuos de sobrecarga articular y artritis temprana de rodilla. Esta población de pacientes a menudo necesitaba más procedimientos, que iban desde el trasplante de menisco como un procedimiento de rescate para retrasar el deterioro de las articulaciones hasta el reemplazo temprano total de rodilla.
Con los resultados impredecibles y las altas tasas de reintervención publicadas para la resección de la rotura meniscal radial, ha surgido un impulso renovado para su reparación(17).
Las técnicas de reparación consisten en suturas de borde a borde que pueden ser horizontales, horizontal/vertical o asociadas a túneles óseos(18).
Roturas horizontales
Se pensaba que estas roturas tenían una capacidad de curación mínima, porque se asocian con osteoartrosis (OA).
Son frecuentes en la población general y su prevalencia aumenta con la edad, que varía del 16% en mujeres de 50-59 años a más del 50% en los hombres de 70-90 años.
Vale decir que, cuando asocian cambios degenerativos, no está demostrado que la meniscectomía parcial sea superior al tratamiento conservador a corto-medio plazo, por lo que la cirugía no debe proponerse como primera línea de tratamiento para las lesiones degenerativas(19).
Sin embargo, en pacientes jóvenes, se ha observado una curación similar a otros patrones de rotura, con una tasa de curación de hasta el 78%(20).
Los resultados preliminares son alentadores, demostrando mejores resultados en términos de puntajes funcionales y meniscectomía secundaria(21).
Aunque complejo, este tratamiento debe compararse con la resección, que inevitablemente expondrá a la articulación a un mayor riesgo de OA temprana.
La extracción de la hoja inferior reduce el área de contacto en un 59% y produce presiones máximas similares a la resección de doble hoja(22).
Las roturas horizontales periféricas que no se comunican con la articulación pueden repararse utilizando una técnica abierta(21).
Las roturas horizontales que son evidentes en la artroscopia, que afectan el margen libre y el cuerpo del menisco, pueden repararse utilizando suturas verticales aumentadas por el uso de coágulos de sangre(20).
Los resultados a largo plazo atestiguan la protección del cartílago(23).
Lesión de rampa meniscal
Se describen en la literatura como roturas en la unión menisco-capsular posterior y/o el ligamento meniscotibial posterior(24,25).
Históricamente, esta lesión ha sido infradiagnosticada debido a la baja sensibilidad de la resonancia magnética y una inadecuada visualización a través de los portales anteriores de visión estándares.
Esta patología está en boga actualmente por el aumento del conocimiento acerca de su importante consecuencia biomecánica y porque es mucho más frecuente de lo que se pensaba.
Se ha reportado una frecuencia del 9,3-24% de la lesión de rampa meniscal en asociación con rotura del LCA(26,27).
Cuando se pasa por alto su reparación en la reconstrucción del LCA, persiste una inestabilidad anteroposterior y rotacional, incrementando el riesgo de fallo de la plastia.
La resonancia magnética puede ser útil en la detección de la lesión de rampa, pero es sabido que cuenta con una baja sensibilidad(28).
La artroscopia es considerada el patrón de oro para el diagnóstico, pero no está exenta de dificultades. El 40% de las lesiones en rampa no son identificadas a través de los portales anteriores estándares de visión, por lo que es necesario realizar una inspección del compartimento posterior a través de una visión transintercondílea o mediante un portal posteromedial(25,29).
Se clasifican en 5 tipos según su morfología(25):
- Tipo 1: lesión meniscocapsular. Se localizan muy periféricamente en la vaina sinovial; muy baja movilidad.
- Tipo 2: lesión parcial superior. Estas lesiones son estables y son diagnosticadas mediante un abordaje transintercondíleo; tienen baja movilidad.
- Tipo 3: lesión parcial inferior u oculta. Son sutiles o no visibles de inmediato, incluso con visualización transintercondílea, pero puede sospecharse por una movilidad significante a la palpación y calidad del tejido alterada.
- Tipo 4: rotura completa en zona roja-roja; muy inestable.
- Tipo 5: doble rotura que involucra la unión menisco-capsular y la porción anterior del asta posterior.
Las lesiones aisladas que son pequeñas (menos de 10 mm) y estables pueden ser tratadas de manera conservadora; si no se cumplen estas condiciones, se recomienda la sutura de la rotura.
La reparación se puede realizar mediante un gancho de sutura a través del portal posteromedial o, más recientemente, se ha propuesto la alternativa de la clásica sutura todo-dentro(29).
Lesión de raíz meniscal
El menisco proporciona absorción de impactos y estabilidad con la carga; esto es posible por las uniones de las raíces meniscales a la tibia, que evitan la extrusión meniscal y la alteración de las tensiones transmitidas.
Las roturas de la raíz meniscal provocan un aumento de la presión y del área de contacto tibiofemoral máxima que se ha demostrado que conduce a una biomecánica alterada y una aceleración de los cambios degenerativos de la articulación de la rodilla.
El método de tratamiento para las lesiones de menisco ahora se centra principalmente en la preservación(30) y la restauración anatómica, porque los tratamientos no quirúrgicos y de meniscectomía se asocian con resultados clínicos más pobres y una mayor tasa de conversión a artroplastia total de rodilla(31,32).
Se han encontrado/diagnosticado desgarros de la raíz en el 4,3% de todas las cirugías artroscópicas, con desgarros de la raíz posterior medial y lateral posterior que representan el 52 y el 41% de todos los desgarros de la raíz del menisco, respectivamente(33).
Signos de rotura de la raíz del menisco para buscar en la resonancia magnética son la extrusión del menisco, el edema de médula ósea (MO) subcondral y el signo “fantasma”.
Aunque se ha demostrado que los procedimientos de meniscectomía mejoran significativamente las condiciones preoperatorias tanto en el Comité Internacional de Documentación de la Rodilla (IKDC) como en Lysholm, estas medidas subjetivas fueron superiores con las reparaciones, además del menor estrechamiento del espacio articular y la progresión de la OA(34,35).
Se destaca la técnica de reparación anatómica con fijación transtibial, que está respaldada por la restauración de la mecánica de la articulación tibiofemoral en modelos biomecánicos, además de mostrar mejoras significativas en los resultados de las reparaciones de la raíz posterior lateral y medial(36).
Técnicas biológicas de aumentación
La localización de la rotura condiciona la respuesta de cicatrización; las roturas que se producen en la zona periférica más vascularizada del menisco tienen mayor potencial de cicatrizar, mientras que la capacidad de curación es más limitada en las zonas internas menos vascularizadas.
Se están diseñando técnicas de aumento biológico y estrategias de ingeniería del tejido del menisco para mejorar la probabilidad y la tasa de curación en la reparación del menisco. Estudios han demostrado que la introducción de elementos celulares de la sangre, la MO y los factores de crecimiento relacionados tiene el potencial de mejorar la reparación del menisco.
Se ha demostrado que la reparación del menisco en el momento de la reconstrucción del LCA está altamente correlacionada con tasas de curación superiores a las reparaciones meniscales aisladas.
Los estudios de nivel I y II que comparan diferentes técnicas de reparación de menisco informan tasas de falla entre el 9 y el 43%, y tasas de curación anatómica entre el 65 y el 100%(37).
Una revisión sistemática de 13 estudios que informaron los resultados de la reparación meniscal en un mínimo de 5 años informó una tasa de fracaso del 23%, sin diferencia entre las diferentes técnicas (fuera-dentro, dentro-fuera o todo dentro)(38).
Trepanación, raspado y abrasión
Las lesiones en las zonas periféricas del menisco se rellenan principalmente e inicialmente con un coágulo de fibrina altamente celular que actúa como un armazón para reparar las células que migran, proliferan, diferencian y sintetizan tejidos de reparación.
La remodelación del tejido cicatricial puede tardar meses en imitar la estructura y la función del menisco.
La trepanación implica la creación de canales de acceso vascular que se extienden desde las porciones vasculares del menisco periférico hacia el área avascular más central para permitir el sangrado, la formación de coágulos, la migración celular y la reparación. Varios estudios preclínicos han demostrado que los canales de trepanación mejoran la curación de las roturas meniscales avasculares.
Se han reportado beneficios en estudios clínicos con esta técnica(37,39).
La abrasión y el raspado sinovial también se han aplicado clínicamente con buenos resultados(37).
Todos los estudios anteriores indican que la trepanación, el raspado y la abrasión son modalidades de tratamiento fáciles que pueden contribuir a la reparación del menisco.
Coágulo de fibrina/sangre
La curación del menisco es un proceso complejo que se asocia con muchos eventos celulares y moleculares, que incluyen hemorragia, formación de coágulos, granulación, vascularización, crecimiento celular, infiltración celular, síntesis de matriz extracelular, formación de tejido cicatricial y remodelación de cicatrices.
La microfractura de la zona intercondílea también se introdujo para mejorar la reparación de roturas de menisco aisladas, al inducir elementos de sangre y MO en la articulación(40).
Los coágulos de fibrina parecen tener el potencial de acelerar la curación de los tejidos en el menisco y se han utilizado clínicamente; aunque los resultados se consideran equívocos y conflictivos en entornos preclínicos y clínicos, esta sigue siendo una opción para aumentar potencialmente la curación en el contexto de la reparación meniscal(41).
Aún se requiere evidencia de alto nivel(37,42).
Plasma rico en plaquetas (PRP)
En teoría, usar PRP para aumentar la reparación del menisco parece ser razonable. Aunque algunos cirujanos ortopédicos han incorporado PRP para la reparación de meniscos en su práctica, aún faltan datos preclínicos y clínicos. Además, gran parte de la dificultad para interpretar los efectos del PRP es la variabilidad documentada de los contenidos de cada preparación específica y que el PRP no es un producto uniforme.
Solo hay unos pocos estudios clínicos que utilizan la aplicación de PRP para el tratamiento de lesiones meniscales(37,43,44).
Rehabilitación
Los protocolos actuales de rehabilitación postoperatoria después de la reparación meniscal aislada varían ampliamente.
No existe consenso con respecto a la cantidad óptima de carga de peso, rango de movimiento o velocidad a la que el paciente progresa a través de las fases de rehabilitación.
El rango de movimiento temprano y el soporte de peso postoperatorio inmediato parecen no tener efectos perjudiciales en los cambios para el éxito clínico después de la reparación meniscal aislada(45,46,47).
Aun así, en función de la bibliografía y la práctica habitual, podemos inferir las siguientes consideraciones en las reparación meniscal aislada:
- Si bien es cierto que es posible realizar carga y movilidad inmediata en suturas “simples” (como, por ejemplo, roturas verticales pequeñas) sin poner en riesgo la reparación, es recomendable ser más conservadores en situaciones complejas como pueden ser las roturas en asa de cubo, rampa o raíz meniscal.
- En estas últimas sería útil una ortesis articulada, progresando en la movilidad de 0-90° en las primeras 4-6 semanas para posteriormente retirarla.
- Carga parcial durante las primeras 4 semanas y luego progresar hasta carga completa.
- En roturas radiales la carga provoca distracción al nivel de los fragmentos, por lo que es recomendable la descarga completa durante al menos 4 semanas.
- Se debe evitar la hiperflexión (cuclillas, sentadillas profundas) y las rotaciones de rodilla durante los primeros 3 meses.