Introducción
Las fracturas de platillo tibial suponen el 1% de las fracturas del aparato locomotor y el 8% de las fracturas en el paciente anciano. Acontecen de forma más frecuente en varones con una ratio de 2:1, siendo el periodo de edad más habitual de los 30 a los 70 años. La meseta tibial externa es la que con más frecuencia se afecta (65-70% de los casos). Son fracturas intraarticulares que en muchas ocasiones son graves y complejas de abordar, cuyo tratamiento óptimo no siempre está definido, existiendo para un mismo tipo de fractura diversas opciones de manejo quirúrgico, como por ejemplo reducción abierta y fijación interna y reducción cerrada con osteosíntesis percutánea en una fractura de tipo II de Schatzker. El factor pronóstico a largo plazo más importante de estas fracturas es la calidad de la reducción de la superficie articular(1,2).
Los mecanismos de producción de estos tipos de fracturas son fuerzas deformantes en varo o valgo, añadiéndose un componente de carga axial. Según se trate de traumatismo directo o indirecto y la intensidad de las fuerzas, existirá mayor o menor grado de desplazamiento, conminución y lesiones intraarticulares asociadas.
Actualmente, con la asistencia de la cirugía artroscópica para el tratamiento quirúrgico de las fracturas de meseta tibial, se consigue una mejor visualización de la superficie articular y de las lesiones intraarticulares asociadas, a la vez que se disminuye la agresión de partes blandas en la intervención quirúrgica.
El fin de la cirugía será en todo momento restablecer lo mejor posible la congruencia articular, mantener la estabilidad de la rodilla con un rango de movilidad aceptable y prevenir el desarrollo de artrosis postraumática.
Mecanismo de lesión
El patrón de fractura y la gravedad de las lesiones asociadas (intraarticulares y de partes blandas) van a depender de la fuerza aplicada y la dirección de la misma. Otros factores determinantes a tener en cuenta son la posición de la extremidad y de la rodilla en el momento del traumatismo y la calidad del hueso en el que ocurre la fractura.
Según la fuerza aplicada, el traumatismo puede ser por compresión axial, compresión lateral en varo o valgo, traumatismos sagitales y por mecanismos de hiperextensión. Generalmente, estos mecanismos se presentan de forma combinada, sobre todo en traumatismos de alta energía, provocando lesiones mixtas y complejas.
La compresión axial suele producirse por precipitaciones y caídas sobre los pies, pero la compresión axial pura no es frecuente, tan solo en el 11%(3) de los casos, ya que normalmente se acompaña de cierto grado de varo o valgo, siendo la distribución de las fuerzas desigual, lo que provoca fracturas con separación de las tuberosidades, con afectación o no de la columna posterior.
La compresión lateral es el mecanismo más frecuente de las fracturas de la meseta tibial, representando aproximadamente el 55% de los casos. Ocurren por impacto directo sobre la rodilla bloqueada y los pies apoyados. La localización de la fractura depende del grado de flexión de la rodilla, siendo más posterior cuanto más flexionada se encuentre. Provoca fracturas con separación y hundimiento de la meseta tibial externa siempre que el sistema capsuloligamentoso interno se mantenga indemne(4). Realmente, el mecanismo más frecuente de lesión es la combinación de compresión axial y lateral. Por un lado, la compresión axial de los cóndilos femorales sobre la porción posterior de la tibia cuando la rodilla se encuentra en flexión produce fracturas de la columna posterior y, según se acompañe de varo o valgo, ocurrirá una fractura de la columna posterolateral con mecanismo en valgo o de la columna posteromedial con mecanismo en varo. Además, cuanto más flexionada se encuentre la rodilla en el momento del impacto, existirá un mayor desplazamiento posterior. Por lo general, con una flexión de entre 30 y 60° ocurre separación de los fragmentos en el eje coronal, mientras que por encima de 60° de flexión aparece hundimiento y conminución en la columna posterior(5).
La compresión sagital es el impacto directo sobre la rodilla bloqueada y los pies apoyados, siendo este impacto casi siempre anteroposterior.
El mecanismo por hiperextensión de la rodilla genera compresión axial anterior con aplastamiento de las tuberosidades(6). Descritos los diferentes tipos de mecanismos, los tipos de fracturas que producen son:
- Fracturas por cizallamiento o separación, en las que la línea de fractura es vertical u oblicua y separa uno de los platillos tibiales parcial o totalmente, generalmente con escaso o ningún hundimiento.
- Fracturas con hundimiento, en las que existe un fragmento único o múltiples fragmentos que presentan una depresión de la superficie articular, pudiendo localizarse en el centro o en la periferia con los márgenes del platillo conservados.
- Fracturas combinadas.
Clasificación
En 1979, Schatzker publicó su clasificación para las fracturas de meseta tibial(7), definiendo 6 tipos diferentes según las imágenes de radiología simple (Figura 1).
Figura 1. Los 6 tipos de fracturas de meseta tibial según Schatzker.
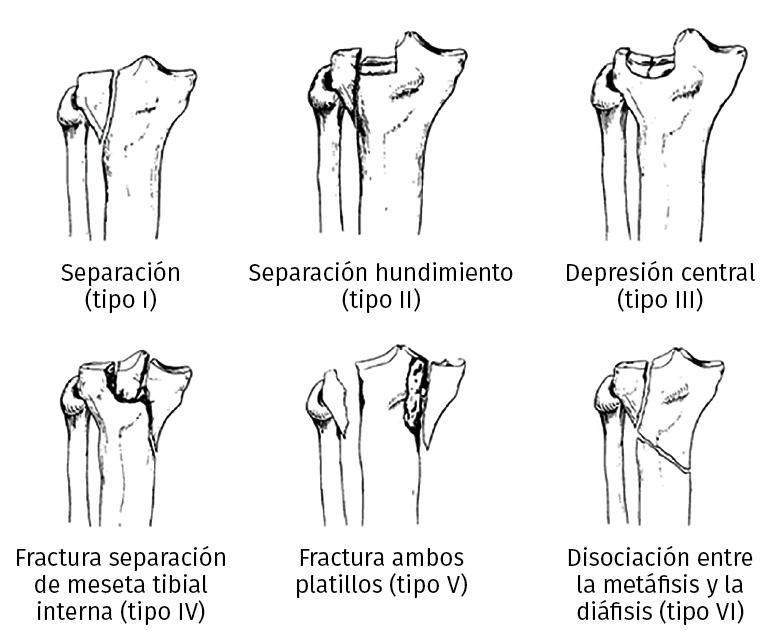
A pesar de que subestima este tipo de lesiones, actualmente es la clasificación más utilizada a nivel internacional y tiene poca variabilidad interobservador. En 1987, el grupo AO publicó su clasificación alfanumérica(8), que aporta más detalle del compromiso óseo, pero posee una importante variabilidad interobservador.
Con el uso de la tomografía computarizada (TC) y las reconstrucciones tridimensionales se ha ampliado el entendimiento y la tipificación de estas lesiones, al otorgar una perspectiva en los planos coronal, sagital y axial, añadiendo información importante para el tratamiento, favoreciendo el desarrollo de nuevas clasificaciones y mejorando la confiabilidad intra- e interobservador, respecto de las características morfológicas de esos fragmentos(9).
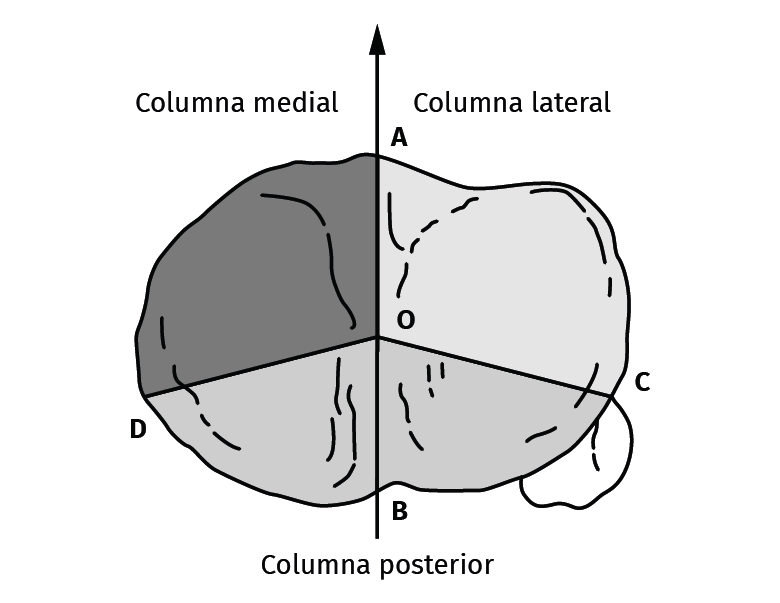
En 2010, Luo et al.(10) describen el concepto tricolumnar de los platillos tibiales lateral, medial y posterior, permitiendo guiar de manera más reproducible la estrategia quirúrgica. Esto renovó el interés en abordajes específicos para el tratamiento de fracturas en la región posterior de la rodilla descritos previamente, dando paso al desarrollo de nuevas vías de acceso a la región posterior de la rodilla (Figura 2).
Figura 2. Concepto de las 3 columnas de Lou et al. 0: centro de la meseta tibial, equidistante a las 2 espinas; A: centro de la tuberosidad anterior de la tibia; D: borde posteromedial del sector proximal de la tibia; B: punto posterior de la mitad de la tibia; C: borde anterior del peroné.
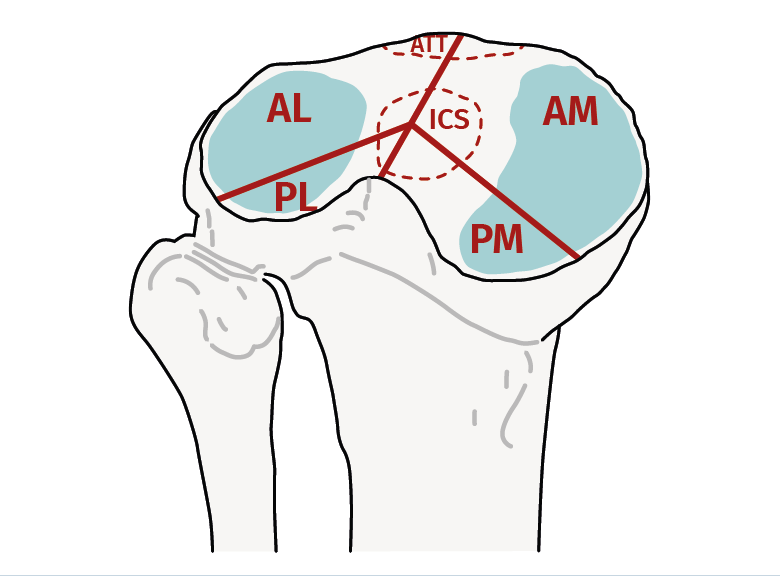
Posteriormente, en 2014, Chang et al.(11) dividen las fracturas de platillos tibiales en 4 columnas: anteromedial, anterolateral, posteromedial y posterolateral, con el fin de mejorar la caracterización de los fragmentos posteriores y así su tratamiento (Figura 3)(12). Además, se ha demostrado que esta clasificación posee los más altos porcentajes de concordancia intra- e interobservador, con diferencias estadísticamente significativas respecto a las clasificaciones clásicas(13).
Figura 3. Concepto de las 4 columnas, similar a las 3 columnas, pero divide la columna posterior en 2 (posterolateral y posteromedial)(12).
A pesar de que existen más de 30 clasificaciones diferentes para este tipo de fracturas, todas describen el compromiso de la superficie articular y en algunas de ellas la afectación metafisaria y diafisaria. Sin embargo, ninguna de ellas incluye el estado de las partes blandas que, en ocasiones, sobre todo si nos encontramos ante un traumatismo de alta energía, puede retrasar el momento de la intervención quirúrgica. Si la fractura a tratar es cerrada, emplearemos como complemento la clasificación de Tscherne(14) y, si es una fractura abierta, la clasificación de Gustilo-Anderson(15).
Técnicas quirúrgicas
La mayoría de este tipo de fracturas requiere un tratamiento quirúrgico. En general, las indicaciones de cirugía son un desplazamiento de los fragmentos mayor de 3 mm o la existencia de hundimiento articular mayor de 3 mm. Los principios del manejo de toda fractura de platillos tibiales se basan en realizar una reconstrucción anatómica de la superficie articular, restableciendo el eje mecánico y la longitud de la tibia en el plano coronal y sagital, asociado a estabilidad absoluta de la osteosíntesis para permitir movilización precoz y evitar el colapso articular. Para poder lograr esos objetivos, es necesario tener en cuenta una evaluación columnar de la articulación y la existencia o no de extensión de la fractura. El grupo de Luo(10,16) definió como reducción inadecuada: escalones articulares > 2 mm, ángulo tibial medial proximal (ATMP) de 95 o 80° y slope tibial de 15 o –5°. A esos criterios debemos agregar un ensanchamiento del platillo tibial mayor de 5 mm.
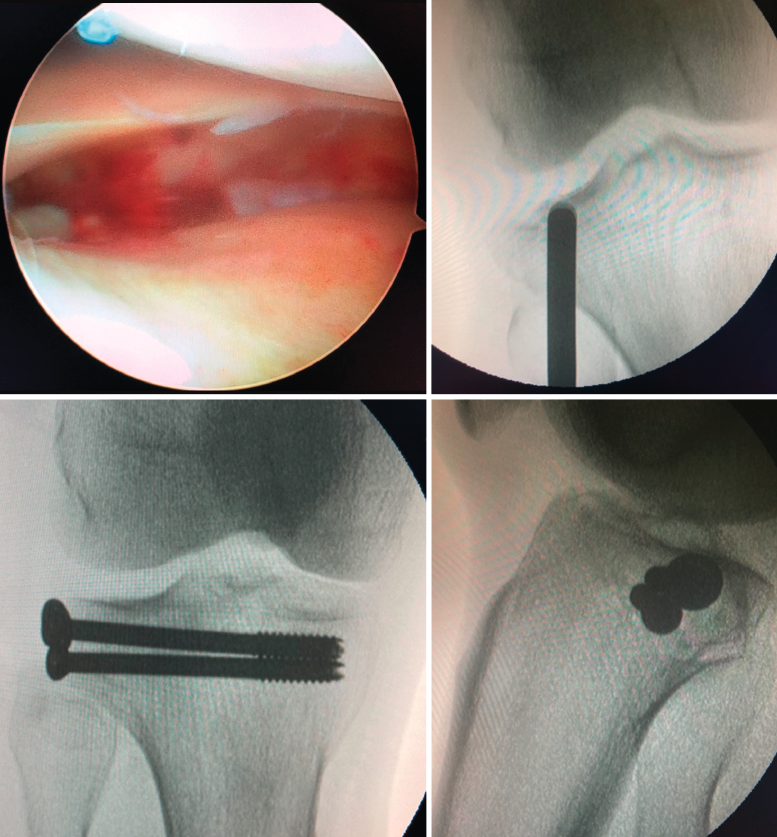
Como ya hemos señalado anteriormente, el uso de la artroscopia de rodilla como asistente quirúrgico ha mejorado en gran medida la reducción articular de estas fracturas y el tratamiento de las lesiones asociadas intraarticulares. Está especialmente indicada en fracturas de tipo I, II y III de Schatzker, que también sintetizaremos con placas de sostén o tornillos canulados con aporte o no de injerto óseo o algún tipo de sustitutivo óseo. La técnica se realiza a través de los portales artroscópicos clásicos anterolateral y anteromedial, y con manguito de isquemia en el muslo. Inicialmente, se drena el hematoma para pasar después a la retirada de cuerpos libres, la evaluación de la superficie articular y el diagnóstico de lesiones meniscales y ligamentosas. Si existe hundimiento articular, se puede emplear una aguja de Kirschner a mano alzada o con ayuda de la guía de reconstrucción del ligamento cruzado anterior desde la cortical tibial hasta en centro exacto del hundimiento de la fractura. Posteriormente, se realiza un túnel tibial a través del cual podemos introducir un dilatador o botador para llevar la superficie articular a la altura adecuada, todo esto bajo visión intraarticular directa y control radioscópico (Figura 4).
Figura 4. Fractura de Schatzker III tratada mediante reducción cerrada asistida con artroscopia y osteosíntesis con 2 tornillos canulados de 6,5 mm.
Los abordajes clásicos para el tratamiento quirúrgico de las fracturas de meseta tibial son el anterolateral, el anteromedial y el longitudinal en la línea media. Este último sería ideal en aquellas fracturas que afecten a la meseta medial y lateral en pacientes por encima de los 50-55 años, ya que posiblemente precisen la implantación de una prótesis total de rodilla por gonartrosis secundaria. La vía anterolateral es la más utilizada en virtud de la mayor frecuencia de las fracturas del platillo externo que afectan a la columna anterolateral (Figura 5). La vía anteromedial se emplea para fracturas exclusivamente del platillo interno con afectación de la columna anteromedial. Para fracturas bituberositarias anteriores, podemos emplear un doble abordaje lateral y medial, o decantarnos por una única vía longitudinal en la línea media.
Figura 5. Tratamiento de una fractura de meseta tibial mediante fijación interna y osteosíntesis.

Con el uso de nuevas técnicas de imagen como la TC y las reconstrucciones 3D, se han tipificado de forma más correcta este tipo de lesiones, lo que ha llevado al desarrollo de nuevas vías de acceso a la región posterior de la rodilla. En un número importante de casos, es necesaria la realización de abordajes duales para un adecuado tratamiento quirúrgico de estas fracturas. La combinación de un abordaje anterolateral y posteromedial es el pilar fundamental de las fracturas que comprometen ambos platillos(17). En este caso, se debe realizar primero la vía posterolateral para reducir el fragmento posteromedial, que es el que proporciona estabilidad mecánica primaria a la rodilla. Para la combinación de varios abordajes, Luo et al.(10) describieron la posición flotante para la colocación del paciente (Figura 6).
Figura 6. Posición flotante: se preparan ambas extremidades inferiores en el campo quirúrgico. Comenzar con el abordaje posteromedial. A y B: posicionar al paciente en decúbito semilateral con la extremidad lesionada hacia arriba. Esta y la pelvis son primero rotadas a una posición en prono para realizar el abordaje posteromedial (A). Luego, la extremidad vuelve a una posición lateral para realizar el abordaje anterolateral (B). C y D: otra alternativa, descrita por Chang et al.(11), posiciona la extremidad lesionada hacia abajo. Para ello, la cadera contralateral es rotada hacia el prono sobre la extremidad lesionada, la que rota lateralmente con esas maniobras, permitiendo el acceso a la región posterior de la rodilla (C). Tras el abordaje posteromedial, se retorna al paciente a la posición supina para el abordaje anterolateral (D).
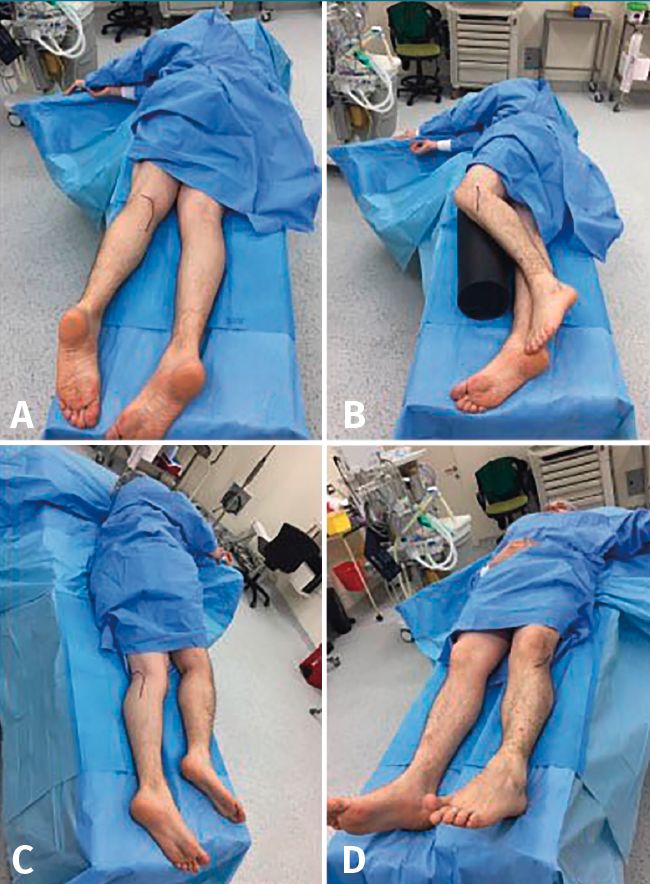
El abordaje posterointerno se puede realizar en posición flotante o en supino elevando la cadera contralateral para dar rotación externa del miembro inferior fracturado. La incisión en la piel es longitudinal, comenzando sobre el cóndilo femoral interno, y continúa unos 10-12 cm en sentido distal hacia el borde posterior e interno de la tibia. Tras disecar el tejido celular subcutáneo, se encuentra el plano muscular. El gemelo interno se rechaza hacia lateral y los músculos de la pata de ganso se elevan y se desplazan hacia medial. Por lo general, el fragmento posterointerno suele ser de gran tamaño y sin conminución, permitiendo una reducción anatómica y la fijación con placa.
El abordaje posteroexterno publicado por Lobenhoffer(18) describe el acceso al sector posteroexterno del platillo tibial haciendo osteotomía del peroné. Otros autores, como Frosch(19) y Carlson(20), han modificado este abordaje y lo realizan sin osteotomía del peroné. Se coloca al paciente en decúbito prono o lateral y se realiza una incisión cutánea posterolateral de unos 15 cm centrados en la cabeza del peroné que se utiliza como punto de referencia. Se expone el nervio ciático poplíteo externo (CPE) disecándolo de forma minuciosa para protegerlo durante toda la cirugía. Tanto el nervio CPE como el bíceps y el ligamento lateral externo (LLE) se llevan hacia lateral y el vientre muscular del gemelo externo y el poplíteo se desplazan hacia adentro protegiendo el paquete neurovascular. Como material de osteosíntesis, suele ser preferible la fijación con placas de pequeños fragmentos.
Discusión
El intento de intervenir las fracturas de las columnas posteriores por las vías tradicionales anterolateral o anteromedial realizando una ampliación de dichos abordajes suele conllevar una mayor lesión de partes blandas, extensión del tiempo quirúrgico y aumentar las complicaciones postoperatorias derivadas de una fijación insuficiente y dificultosa. Un abordaje posterolateral directo mejora la reducción, la estabilización y los resultados funcionales frente a un abordaje indirecto anterolateral. Además, la síntesis con placa de sostén posterolateral es la fijación biomecánica más resistente para contener ese tipo de lesiones, dando una mayor estabilidad, resistencia al desplazamiento y carga máxima para el fallo que una placa lateral aislada(21).
El estudio de Yang et al.(22) permitió conocer que, del total de las lesiones de la columna posterior, el 45,7% afecta a la columna posteromedial, el 35,1% a la columna posterolateral y un 19,2% a ambas columnas posteriores. El fragmento posterolateral suele tener forma de un cono invertido(23) y la superficie articular promedio comprometida representa más de la mitad de la superficie articular del platillo medial (58%) y entre el 23 y el 25% de la superficie articular total de los platillos tibiales, con una altura promedio del fragmento en el plano sagital de 42 a 45 mm, siendo la angulación axial de la línea de fractura de 9 a 21°, con el fragmento generalmente en rotación externa. Por todo esto, estas fracturas son eminentemente inestables en el plano coronal. Además, la mayoría (55%) presentan desplazamientos no tolerables para el manejo conservador (> 5 mm). Se debe tener en cuenta que el 74% de las fracturas con compromiso de ambos platillos tibiales presentan un fragmento posteromedial(20).
Conclusiones
El objetivo del tratamiento quirúrgico de las fracturas de la meseta tibial es conseguir una articulación congruente, no dolorosa, estable y con una movilidad adecuada a las necesidades del paciente. Como principios del tratamiento, hay que realizar una reconstrucción anatómica de la superficie articular, restableciendo el eje mecánico y la longitud de la tibia en el plano coronal y sagital, y conseguir una osteosíntesis estable que permita una movilización precoz. Para conseguir todos estos objetivos, es fundamental el diagnóstico correcto del patrón de fractura, la elección del abordaje quirúrgico y la planificación del tratamiento más adecuado.
Las fracturas de platillos tibiales con compromiso de la columna posterior son frecuentes y se suelen asociar a mecanismos de alta energía. Se caracterizan por presentar fragmentos altamente inestables y difíciles de reducir mediante abordajes convencionales. El fallo en la fijación de estos fragmentos se asocia a la inestabilidad de la rodilla independientemente de su tamaño o grado de desplazamiento, por eso se han desarrollado abordajes específicos para su tratamiento.