Introducción
La patología del manguito rotador es la tercera causa de dolor musculoesquelético e incapacidad, únicamente superado por el dolor lumbar y de rodilla(1). El dolor y la duración de los síntomas no siempre son proporcionales al tamaño de la lesión(2); por ello, resulta fundamental el estudio de la anatomía y la biomecánica de dichos tendones para comprender su epidemiología e historia natural.
Figura 1. Visión anterior. a: subescapular; b: supraespinoso; c: coracoides; d: acromion; e: troquíter; f: clavícula.
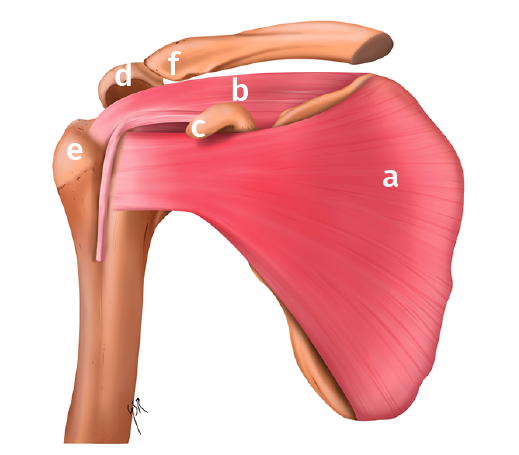
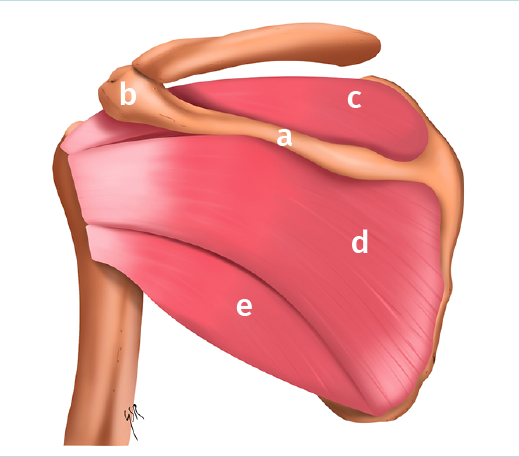
El manguito rotador está compuesto por 4 músculos –supraespinoso, infraespinoso, redondo menor y subescapular–, que se originan en diferentes regiones de la escápula y se insertan en la cabeza humeral (Figuras 1 y 2; Tabla 1).
Figura 2. Visión posterior. a: espina de la escápula; b: acromion; c: supraespinoso; d: infraespinoso; e: redondo menor.
Las estructuras óseas de la articulación glenohumeral (cabeza humeral y glenoides) ofrecen una estabilidad limitada, por lo que las partes blandas juegan un papel fundamental manteniendo la congruencia articular. Los músculos del manguito rotador son los principales estabilizadores dinámicos (junto con el tendón de la porción larga del bíceps); por ello, su lesión puede alterar la biomecánica del hombro y producir dolor e incapacidad.
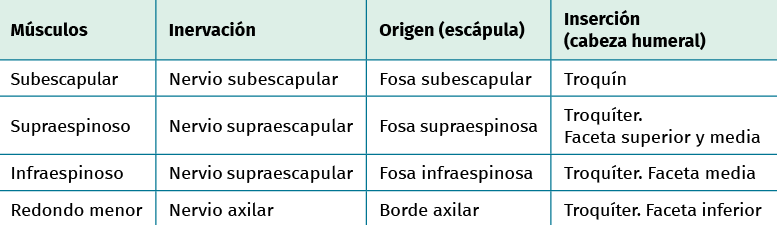
Tabla 1. Inervación, origen e inserción de los músculos del manguito rotador
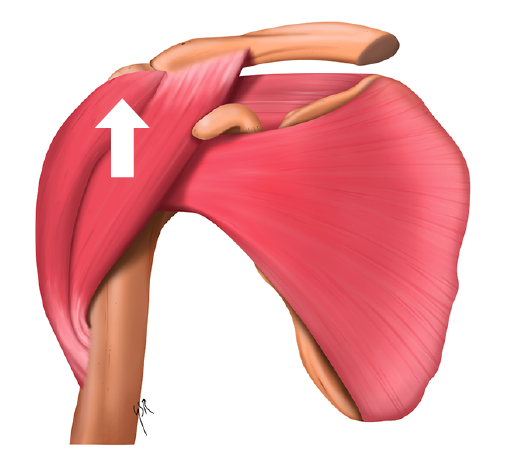
En condiciones normales, la contracción simultánea del supraespinoso mantiene la cabeza humeral enfrentada contra la superficie articular glenoidea y permite al deltoides realizar los primeros 60° de abducción mediante un mecanismo de fulcro(3).
En caso de disfunción del manguito, la cabeza humeral asciende al comenzar la abducción por la acción del deltoides y, con ella, el centro de rotación, provocando una disminución del espacio subacromial(4,5)(Figuras 3 y 4).
Figura 3. Contracción aislada del deltoides: produce ascenso de la cabeza humeral contra la bóveda coracoacromial.
El factor etiológico principal es la edad, iniciándose este proceso degenerativo a partir de la cuarta década de la vida(6). Sin embargo, se trata de una patología multifactorial, en la que también pueden intervenir traumatismos, gestos de repetición, tabaquismo, etc.
Las roturas se pueden clasificar en agudas o crónicas según el tiempo de evolución, en parciales o completas según la extensión de la lesión, y en degenerativas o traumáticas en función del agente etiológico desencadenante principal.
Figura 4. Contracción combinada de deltoides y supraespinoso: mecanismo de fulcro del supraespinoso, permite la abducción por la acción del deltoides.
Epidemiología
La patología del manguito rotador es la tercera en frecuencia del sistema musculoesquelético (16%), por detrás del dolor lumbar (23%) y de rodilla (19%)(1).
Su relevancia no se debe únicamente a su alta prevalencia, sino también a la incapacidad que genera, suponiendo un elevado coste (tanto directo como indirecto) en los países desarrollados(7,8).
Se trata de una patología multifactorial en la que se asocian factores de naturaleza intrínseca (hipovascularidad y alteraciones metabólicas relacionadas con el envejecimiento), extrínseca (pinzamiento subacromial) y de origen traumático (agudo o microtraumatismos repetitivos)(9).
La incidencia de las lesiones de manguito rotador aumenta con la edad, con una afectación en el 25% de los pacientes mayores de 60 años y en el 50% de los mayores de 80 años(8,10).
En estudios cadavéricos y de imagen se han descrito prevalencias de roturas parciales que varían entre un 13 y un 32%, encontrando diferencias entre los diferentes grupos de edad: en torno a un 5% en los menores de 40, un 25% en mayores de 60 y hasta un 80% en los mayores de 70.
La prevalencia real puede estar infravalorada en los estudios que únicamente tienen en cuenta las pruebas de imagen, pues se ha descrito que más de un 50% de las roturas parciales son intratendinosas y estas son más difíciles de diagnosticar en comparación con las roturas articulares o bursales, por lo que pueden pasar desapercibidas(11).
Afecta más frecuentemente al brazo dominante (bilateralidad en el 36%), mujeres y raza blanca(12,13).
Su incidencia es mayor en el entorno laboral y predominantemente se da en trabajadores manuales (oficios que impliquen levantar y mantener cargas pesadas) y que requieran esfuerzos repetitivos(14). Se ha descrito una mayor incidencia en actividades que exijan posiciones sostenidas en abducción del hombro o con levantamiento de peso por encima de la cabeza(15). También los trabajos que impliquen vibraciones repetidas pueden desencadenar este tipo de patología(16,17).
Se ha observado una mayor prevalencia de la enfermedad del manguito rotador en trabajadores expuestos a combinaciones de factores mecánicos respecto a aquellos que solamente están expuestos a un factor. Sin embargo, no tiene que darse necesariamente la exposición de todos los factores al mismo tiempo, sino que es el número total de diferentes exposiciones lo que aumenta el riesgo de padecer la patología(18).
Se han identificado y estudiado grupos laborales concretos predispuestos a estas lesiones, incluyendo, entre otros, mozos de equipajes(19), procesadores de pescado(20), pintores(21), trabajadores forestales(22), pescadores(23) y trabajadores en el cuidado de ancianos(24).
Otros factores relacionados con la etiopatogenia de las lesiones del manguito rotador son:
- La morfología del acromion: una disminución del espacio entre la cabeza humeral y el arco coracoacromial, como el que se evidencia en el acromion de tipo III, puede incrementar la presión al nivel de los tendones del manguito rotador predisponiéndolos a padecer cambios degenerativos(25). Sin embargo, muchos autores opinan que este pinzamiento no es sino una consecuencia de la alteración biomecánica del manguito rotador lesionado, independientemente del tipo de acromion. Apoya esta teoría la falta de concordancia entre el área de tendinopatía y la de prominencia acromial, y entre la forma del acromion y la aparición de bursitis y tendinitis. Existe además controversia respecto a la indicación de la acromioplastia, pues no se ha podido establecer si el beneficio clínico se debe a la resección acromial, a la bursectomía o incluso a un posible efecto placebo(26).
- Factores genéticos: se ha descrito una predisposición familiar, presentando mayor riesgo de lesión del manguito rotador los pacientes con antecedente familiar de primer y segundo grado. Está en estudio la relación de algunos genes como el DEFBI, ESRRB, FGF3, FGF10 y FGFR1(27,28,29).
- Consumo de tabaco: la nicotina actúa como vasoconstrictor, disminuyendo el aporte de oxígeno a los tejidos, lo cual afecta en especial a la zona hipovascular tanto del supraespinoso como del infraespinoso(8,28,29,30).
- Hipercolesterolemia: los depósitos de colesterol disminuyen la elasticidad de los tendones, aumentando el riesgo de rotura. Se han descrito niveles superiores de colesterol total, triglicéridos y colesterol asociado a lipoproteínas de baja densidad (LDL) en pacientes con rotura del manguito rotador(8).
- Sobrepeso, diabetes mellitus, otras tendinopatías concomitantes y tratamiento con corticoterapia oral(31).
Historia natural
Un gran número de roturas de manguito rotador son asintomáticas y no requieren tratamiento médico. Se ha observado que el 50% de los pacientes mayores de 65 años que presentan una rotura sintomática del manguito presentan una rotura asintomática en el hombro contralateral(8). No obstante, estas roturas asintomáticas pueden aumentar de tamaño y dar clínica de dolor y discapacidad aproximadamente en un 50% de los pacientes a los 2-3 años de evolución(8).
Las roturas parciales y pequeñas (menos de 1 cm) tienen un menor riesgo de progresión(8,14), mientras que las totales y las que afectan la región más anterior del supraespinoso son las de mayor riesgo(32).
El dolor y la duración de los síntomas no siempre son proporcionales al tamaño de la lesión(2), aunque sí que suelen guardar una estrecha relación, tal y como reportan Yamagachi et at.(33). Se ha relacionado la clínica con el desequilibrio cinemático de la articulación glenohumeral secundario a la rotura del manguito. Por ello, algunos autores defienden que son más importantes la localización y los mecanismos de compensación cinemáticos que desarrollan algunos pacientes que el tamaño de la rotura(3).
Algunos estudios sostienen que la preservación de la región anterior del supraespinoso protege frente a la progresión de la enfermedad, al mantener una cierta capacidad de soporte de carga; en cambio, cuando esta zona se ve afectada, se altera en mayor medida la cinemática del manguito y los músculos son más vulnerables a la degeneración y a los cambios atróficos(3,4,5).
Para explicar este fenómeno resulta muy útil comprender el modelo del “puente colgante” de Burkhart(34), según el cual la tensión ejercida durante la contracción sobre los bordes de la rotura del supraespinoso se propagaría por la periferia a través de las inserciones en el troquíter, de un modo similar a la disipación de tensiones que se produce a través de los cables de un puente colgante. Ello permite que en una rotura masiva la conservación de las inserciones tanto anteriores como posteriores del supraespinoso, junto a la acción tanto del subescapular como del infraespinoso y el redondo menor, mantenga la elevación activa. Este efecto de cupla transversal puede mantener una cinemática articular suficiente como para una función adecuada, evitando la evolución a artropatía del manguito rotador en algunas de las roturas masivas(35).
En las roturas sintomáticas, algunos estudios han reportado una efectividad del 75% del tratamiento conservador con 2 años de seguimiento(36). El factor más importante para predecir una buena respuesta al tratamiento rehabilitador es que el propio paciente tenga la percepción de que la fisioterapia le va a ser beneficiosa(37). El manejo de las roturas sintomáticas es un tema en amplio debate en la literatura actual que no trataremos en este artículo.
El manguito de los rotadores posee una limitadísima capacidad intrínseca de regeneración sin intervenciones de reparación (aun tras la reparación quirúrgica se ha evidenciado ausencia de regeneración tendinosa en múltiples estudios de revisión artroscópica y ecográfica)(8). Se debe hacer un seguimiento estricto de los pacientes diagnosticados, pues el fracaso del tratamiento rehabilitador y el empeoramiento de la sintomatología pueden sugerir un aumento del tamaño de la lesión. En estos casos, un tratamiento quirúrgico precoz es fundamental para evitar la progresión de la rotura a una rotura no reparable(38,39). Son factores de riesgo para el fracaso del manejo conservador: dolor elevado, gran incapacidad y episodios previos de omalgia(7,32).
En las roturas del manguito rotador se produce la retracción del vientre muscular y su tendón, que modifica el ángulo de penación de las fibras musculares(30). A consecuencia de ello, se genera un proceso de atrofia de las fibras musculares, fibrosis y acumulación grasa alrededor de los músculos conocido como degeneración grasa. Esta atrofia está relacionada con el escaso potencial regenerativo de los tendones del manguito, hecho que se acentúa con la edad(40). La infiltración grasa progresa en proporción al tamaño de la rotura, al tiempo de duración de los síntomas y a la proximidad de la rotura al tendón del bíceps(3,41). La presencia de degeneración grasa se considera un factor de riesgo de progresión de la lesión, por lo que es importante para determinar el manejo de las roturas. Además, se considera un factor pronóstico para la curación tras la cirugía del manguito rotador, ya que su presencia indica una pobre capacidad biológica de cicatrización del tendón, con la alteración de las propiedades mecánicas del tendón que ello conlleva, que disminuirá la resistencia de la reparación(37,42).
En estadios crónicos, la progresión de la rotura del manguito rotador altera la fuerza axial de fulcro y genera una subluxación superior de la cabeza humeral, empeorando la lesión del manguito por 2 motivos:
- Se incrementa el pinzamiento del manguito rotador entre la tuberosidad mayor y el reborde inferior del acromion(43,44).
- La modificación en la cinemática de los tendones hace que se requieran mayores fuerzas para la movilización de la extremidad.
A medida que esta migración de la cabeza humeral avanza, se produce una neoarticulación entre la cabeza humeral y el arco coracoacromial similar a la de la cabeza femoral con el acetábulo, generándose cambios artrósicos: erosión glenoidea, pérdida del cartílago articular, osteoporosis de la cabeza humeral y, en última instancia, colapso de la cabeza humeral. Este proceso degenerativo recibe el nombre de artropatía del manguito rotador(45,46).
Círculo maldito de la enfermedad del manguito rotador
Como comentamos previamente, la rotura de los tendones del manguito rotador se produce a consecuencia de múltiples factores, entre los que destacaremos el envejecimiento, el sobreuso y las alteraciones vasculares, que provocan cambios patológicos en la microestructura del tendón(30).
Ante esta lesión, se lleva a cabo un intento de reparación tendinosa a través de tenocitos, que producen la matriz extracelular compuesta por fibras de colágeno de tipo I predominantemente, adipocitos y factores de crecimiento(42).
Dicha reparación se desarrolla en condiciones de hipovascularidad e hipoxia, por lo que aumentará el estrés oxidativo y las lesiones isquémicas en la zona, y la respuesta será defectuosa(28,30,42).
En este tendón degenerado, estructuralmente alterado, se evidenciará una modificación biomecánica que disminuirá la resistencia mecánica y causará una atrofia tanto muscular como tendinosa(30).
Figura 5. Círculo maldito de la enfermedad del manguito rotador según el Dr. E. Sánchez Alepuz.
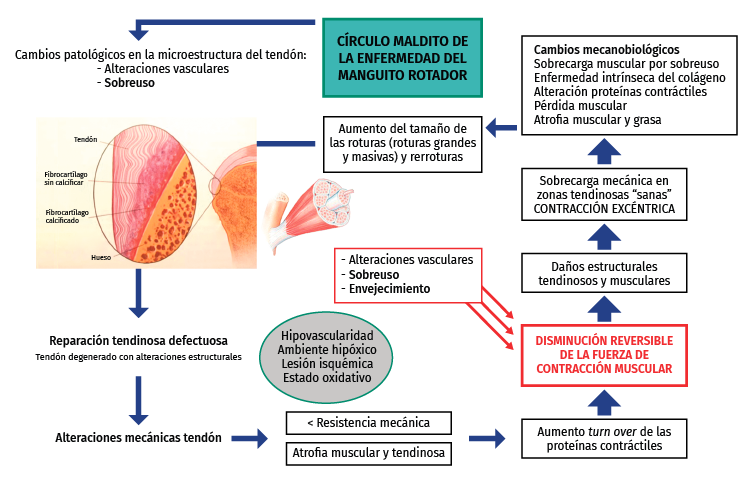
Además, se incrementará el turn over de las proteínas contráctiles y con ello se disminuirá, de manera reversible, la fuerza de contracción muscular. A consecuencia de ello, se producirá en las zonas tendinosas “sanas” una sobrecarga mecánica por la contracción excéntrica del músculo, que predispondrá a nuevas roturas y al aumento del tamaño de las ya existentes(42). Este entramado fisiopatológico ha sido denominado por ESA “círculo maldito de la enfermedad del manguito rotador” (Figura 5).
Conclusiones
La patología del manguito rotador representa una de las causas más frecuentes de incapacidad en los países desarrollados, suponiendo un elevado coste. En el entorno laboral se ha descrito una elevada prevalencia, predominantemente en oficios que impliquen levantar y mantener cargas pesadas, esfuerzos de repetición o trabajo con vibraciones.
La etiología es multifactorial; además de los factores relacionados con la actividad laboral, juega un papel fundamental la degeneración asociada a la edad.
El dolor y la duración de los síntomas no siempre son proporcionales al tamaño de la lesión; la localización de esta y los mecanismos de compensación cinemáticos que desarrollan los pacientes juegan un papel fundamental en el desarrollo de la clínica. Para entenderlo es importante conocer el modelo del “puente colgante” de Burkhart.
El manguito rotador posee una limitada capacidad de regeneración y, tal y como se expone en el apartado “Círculo maldito de la enfermedad del manguito rotador”, a consecuencia de la degeneración y la retracción que se producen en los tendones, se producirá atrofia grasa, sobrecarga mecánica de las zonas sanas y, con ello, un aumento del tamaño de las roturas.
En estadios crónicos, la progresión de la rotura del manguito rotador altera la fuerza axial de fulcro y genera una subluxación superior de la cabeza femoral que puede llegar a desarrollar un proceso degenerativo conocido como artropatía del manguito rotador.