Introducción
La rotura del tendón distal del bíceps braquial (TDBB) tiene una prevalencia de aproximadamente un 3%, dentro de las lesiones del tendón del bíceps (la mayor parte afectan a la porción proximal)(1) y una incidencia de alrededor de 1,2 casos por 100.000 pacientes/año, afectando fundamentalmente a varones de edad media (4.ª-5.ª décadas de la vida), en el miembro dominante(2,3,4).
Los factores de riesgo más estrechamente asociados con la aparición de esta patología incluyen: el sexo masculino, la edad avanzada, el hábito tabáquico y el abuso de esteroides (motivo del aumento de la incidencia de este tipo de lesiones en los últimos años en el mundo deportivo)(5,6,7).
El fenotipo más común en el cual podemos identificar roturas agudas del TDBB correspondería a trabajadores manuales o atletas relacionados con deportes de contacto, programas de entrenamiento de elevada resistencia y cargas pesadas con un tiempo de descanso insuficiente, estiramientos o material inadecuados; todos ellos justificarían la mayor parte de las lesiones agudas(8). Asimismo, se ha establecido una clara relación con la obesidad o un elevado índice de masa corporal (IMC), la hipertrigliceridemia, enfermedades tiroideas e hipercalcemia(6).
El diagnóstico es fundamentalmente clínico(6). El test de Hook es el más empleado, con cerca del 100% de sensibilidad y especificidad(8,9,10).
El tratamiento quirúrgico se recomienda en pacientes con roturas mayores del 50%(6). Existen gran cantidad de técnicas quirúrgicas, sin que se haya demostrado en la bibliografía una clara superioridad de ninguna con respecto al resto(11).
En cuanto a la vía de abordaje, existe la posibilidad de realizar una única incisión anterior (vía de Henry) o una vía doble anterior y posterior (vía de Boyd-Anderson)(3,12).
Aunque los resultados obtenidos y descritos en la bibliografía son algo dispares, en la mayor parte de los casos se ha demostrado: una mayor incidencia de neuroapraxia (fundamentalmente del nervio interóseo posterior –NIP–) en los casos de abordaje anterior único de Henry. Por otro lado, se ha comprobado una mayor incidencia de osificaciones heterotópicas y sinostosis radiocubitales en el caso de la vía de abordaje doble de Boyd-Anderson.
Sin embargo, se ha demostrado conseguir una reducción de estas osificaciones tras el desarrollo de la modificación de Morrey, ya que la exposición del cúbito es menor y, con ello, el riesgo de osificaciones y sinostosis radiocubital disminuye(12,13).
Estas lesiones se pueden tratar de forma conservadora. Esta modalidad de tratamiento es útil en el caso de pacientes de edad avanzada, con importantes comorbilidades/elevado riesgo quirúrgico, con una lesión crónica y/o con poca demanda funcional del miembro; aunque es el menos empleado por conllevar una mayor pérdida de la fuerza y el rango de movilidad del miembro lesionado (aproximadamente una pérdida estimada del 40 al 60% de la fuerza de supinación y el 30% de la fuerza de flexión puede esperarse, según los estudios consultados)(12).
Objetivo
El objetivo principal de este estudio es evaluar los resultados obtenidos tras la reparación quirúrgica de la rotura del TDBB mediante la técnica de reinserción con un “sistema de botón con anclaje en cortical de tipo EndoButton®” y un abordaje anterior único llevada a cabo en los pacientes intervenidos en la Unidad de Hombro y Codo del Servicio de Cirugía Ortopédica y Traumatología del Hospital Universitario Príncipe de Asturias (HUPA) entre el año 2007 y el 2018, con un periodo mínimo de seguimiento de 5 meses, datos que serán contrastados con los resultados descritos en la bibliografía. También se llevó a cabo un estudio de los factores de riesgo para presentar esta patología y las posibles complicaciones asociadas al uso del abordaje quirúrgico empleado en dicha unidad.
Material y métodos
Realizamos un estudio retrospectivo de tipo descriptivo de una muestra de 25 pacientes intervenidos (uno de ellos bilateralmente) en la Unidad de Hombro y Codo del HUPA para la reparación quirúrgica del TDBB, comprobando su evolución a medio y largo plazo con un seguimiento mínimo de 5 meses.
En una primera fase, se llevó a cabo una revisión bibliográfica de los artículos centrados en la rotura del TDBB publicados entre los años 1997 y 2018. Además, se obtuvieron cuestionarios específicos del miembro superior en su versión en castellano (método para el análisis de los resultados quirúrgicos). Para ello, se utilizaron las bases de datos PubMed, Web of Science y Up To Date.
A continuación, se realizó un estudio retrospectivo de tipo descriptivo en la muestra de pacientes operados para la reparación quirúrgica de la rotura del TDBB, estudio en el que se incluyeron 19 casos intervenidos mediante la técnica de EndoButton® y abordaje por la vía anterior simple.
La técnica que se realiza en el HUPA se ilustra en la Figura 1. La incisión se realiza de manera longitudinal en la fosa antecubital del antebrazo. Se procede a una disección cuidadosa para localizar el muñón distal del bíceps braquial y su inserción en el radio proximal. A continuación, se prepara dicho muñón para su reinserción, realizando una sutura de tipo Krakow y colocando el dispositivo EndoButton® según la técnica del implante. Seguidamente, se realiza la tunelización del radio en la tuberosidad bicipital; en nuestro centro utilizamos un tubo de aspiración cortado manualmente para que ejerza de protector de las partes blandas a la hora de brocar la cortical del radio. Por último, se desliza el sistema EndoButton® por el orificio brocado, se aplica con el sistema de volteo y tensado de dicho implante y se comprueba la correcta tensión del tendón.
Figura 1. Cirugía de reanclaje de la rotura del tendón distal del bíceps braquial con EndoButton®. A: incisión por la vía anterior simple longitudinal y disección de los planos anatómicos; B: localización del tendón distal del bíceps braquial (TDBB); C: disposición y fijación del EndoButton® al extremo distal del TDBB mediante el Krakow de doble hilera; D: tunelización para el anclaje del EndoButton® en la cortical posterior de la tuberosidad bicipital.
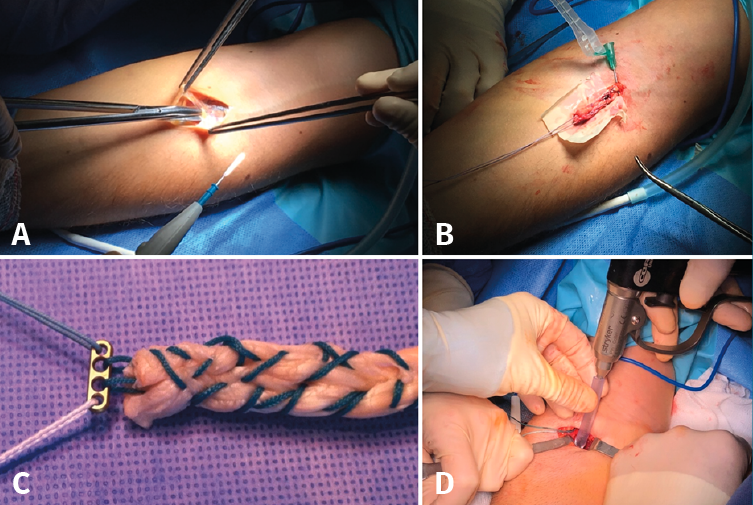
El paso fundamental se produce al localizar la tuberosidad bicipital en el extremo proximal del radio, profundizando en la herida quirúrgica de forma cuidadosa y realizando una supinación forzada del antebrazo. Hay que tener extremo cuidado en los últimos pasos del reanclaje para no lesionar la rama interósea posterior del nervio radial(14,15).
En todos los casos, se realizó una inmovilización posterior a la cirugía consistente en férula braquiopalmar y cabestrillo durante un periodo mínimo de 2 semanas y máximo de 4 semanas, junto a la derivación al Servicio de Rehabilitación en 9 de los pacientes. El periodo de seguimiento poscirugía más largo se establece en 11 años y 4 meses y el más corto en 5 meses, con una media de 5 años y 7 meses.
Se revisaron retrospectivamente las historias clínicas de todos aquellos pacientes que se encontraban en esta muestra, con el permiso del Comité de Ética del HUPA. Los pacientes en cuestión fueron intervenidos entre 2007 y 2018.
De los 25 pacientes incluidos en el estudio, 5 no pudieron ser entrevistados, pese a lo cual se registraron los datos recopilados en la historia clínica hospitalaria. De los 20 restantes, 16 fueron revisados para este estudio, aplicándoles las maniobras exploratorias, pruebas con dinamómetro y los cuestionarios de funcionalidad, dolor y satisfacción que se describen a continuación. Los otros 4 fueron entrevistados de manera telefónica.
Los cuestionarios (adaptados a versión castellana) fueron:
- Hospital for Special Surgery (HSS) Elbow Score(16).
- Mayo Elbow Performance Index (MEPI)(16).
- Disabilities of the Arm, Shoulder and Hand (DASH). Puesto que no se conocían los valores prequirúrgicos, estratificamos los valores porcentuales obtenidos postoperatoriamente (entre 0 y 100%) como: ausencia de limitación (0-20%), limitación leve (21-40%), limitación moderada (41-60%), limitación severa (61-80%) o incapacidad completa (81-100%). Este cuestionario es de gran importancia por su disponibilidad en múltiples idiomas, su validez y su elevada correlación con los niveles de dolor y calidad de vida de los pacientes, presentando como limitaciones fundamentales su gran extensión (38 preguntas en total) y su falta de especificidad consecuencia de posibles factores de confusión (al incluir el miembro superior por completo)(16,17).
- Escala visual analógica (EVA)(18).
- Fuerza medida con dinamómetro: comparamos los resultados obtenidos en el miembro lesionado con los del brazo contralateral. Tuvimos en cuenta si se trataba del miembro dominante, donde es esperable una diferencia de fuerza en torno al 8%(19). De acuerdo con la bibliografía consultada, se considera no significativo un déficit de 1-10% de la fuerza en el miembro afecto con respecto al no lesionado, mientras que una disminución del 11-25% sería indicativa del inicio de un programa de rehabilitación específico(20).
- Goniómetro: consideramos normales 0-145° de flexoextensión y 0-180° de pronosupinación(9).
- Valoración subjetiva del grado de satisfacción.
Todos los datos obtenidos de las historias clínicas y las entrevistas fueron recopilados en una hoja de datos, para su posterior análisis descriptivo y comparativo con los datos encontrados en la literatura.
Resultados
Se analizaron un total de 25 pacientes (26 intervenciones, al haber un caso con afectación bilateral). La totalidad eran varones con edades comprendidas entre los 25 y los 59 años, con una media de edad de 43 años. El miembro lesionado fue en 15 de los casos el lado dominante: 13 de ellos de dominancia derecha y tan solo 2 de los pacientes con dominancia izquierda. El tiempo medio entre el diagnóstico y la realización de la cirugía en los pacientes agudos fue de 4 días (Tabla 1).
Tabla 1. Tipo de técnica, fecha de intervención y dominancia
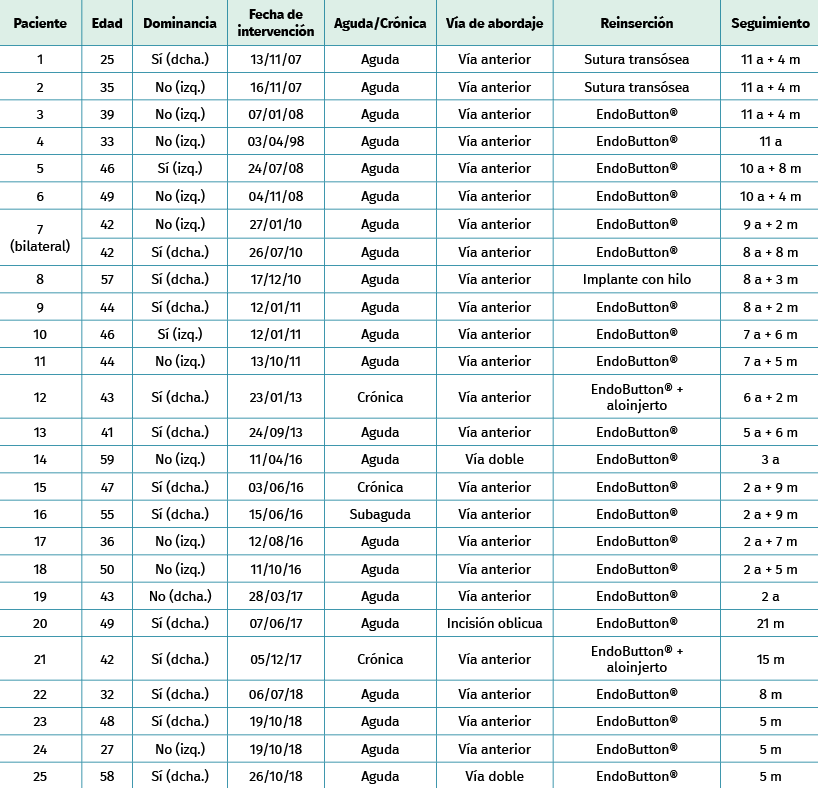
Del total de los 25 pacientes, 14 de ellos realizaban trabajos con actividades de esfuerzo. Sin embargo, el mecanismo lesional tan solo estuvo relacionado con un sobreesfuerzo o traumatismo laboral en 3 de ellos, mientras que en los 22 restantes la etiología fue diversa, fundamentalmente en relación con sobreesfuerzos deportivos.
Tabla 2. Factores de riesgo cardiovascular, hábitos tóxicos y comorbilidades del miembro superior
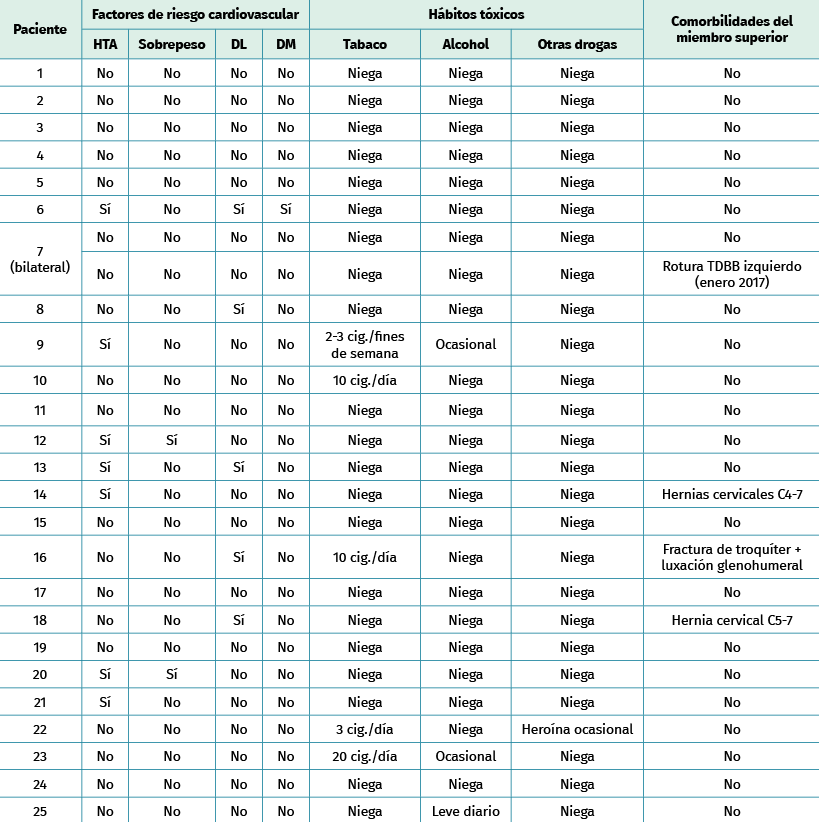
En cuanto a los factores de riesgo cardiovascular (FRCV), del total de la muestra, 10 pacientes presentaban algún tipo de FRCV, siendo 4 de ellos sujetos con más de un FRCV concomitante en el momento de la lesión. Respecto a los hábitos tóxicos, 5 de ellos resultaron fumadores y 3 bebedores de alcohol ocasional (Tabla 2).
Encontramos un factor de confusión en las encuestas, con un paciente que presentaba una cervicobraquialgia por hernia cervical en el momento de la entrevista.
Tabla 3. Resultados de las escalas objetivas y exploración funcional
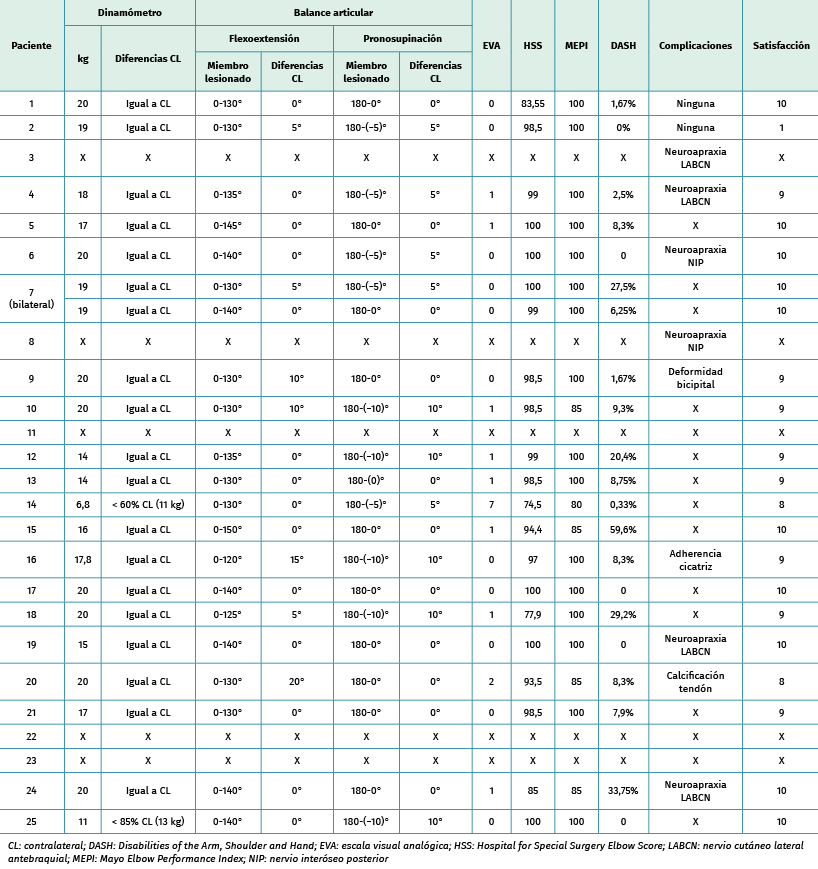
De los parámetros evaluados en cada uno de los pacientes, tras la realización de la entrevista personal a 16 pacientes y 4 entrevistas por vía telefónica, obtuvimos los resultados que se muestran en la Tabla 3.
Figura 2. Resultados del Hospital for Special Surgery (HSS) Elbow Score.
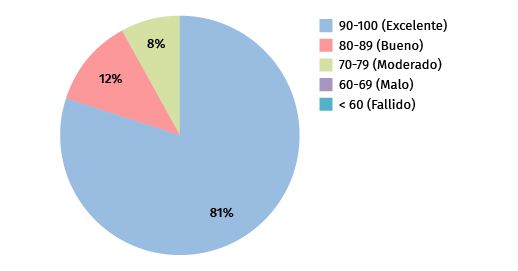
El análisis de los datos obtenidos en los pacientes intervenidos por vía anterior única y EndoButton® concluyó de la siguiente manera: el HSS Elbow Score resultó en una puntuación entre moderada (el paciente con factor de confusión por hernia cervical) y excelente, con puntuaciones que oscilaron de 74,5 a 100, siendo la media de 98 (excelente) (Figura 2).
Figura 3. Resultados del Mayo Elbow Performance Index (MEPI).
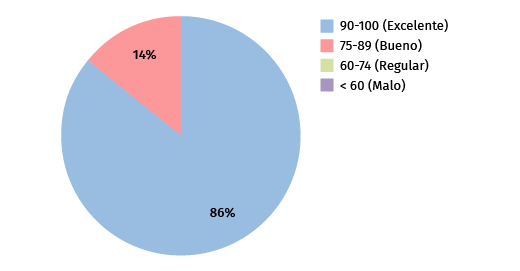
En el MEPI, los resultados obtenidos variaron entre 80 (paciente con factor de confusión) y 100 puntos. El valor promedio fue de 96,2 puntos (Figura 3).
Figura 4. Resultados del Disabilities of the Arm, Shoulder and Hand (DASH).
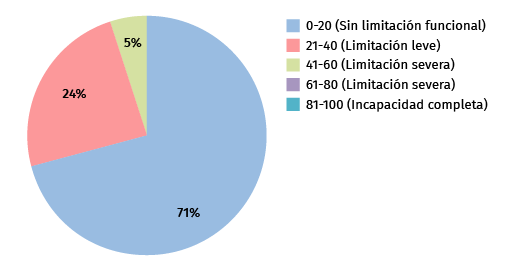
En el test funcional DASH, obtuvimos una puntuación media de 12,64% (rango: 0-59,6%) que se correspondía con una ausencia de limitación funcional. Ninguno notificó una limitación funcional mayor del 60% (Figura 4).
Figura 5. Grados de pérdida de flexión.
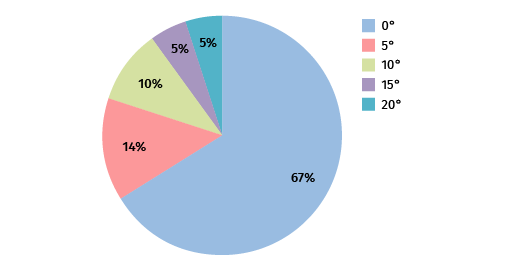
Los resultados de fuerza medidos con el dinamómetro pueden observarse en la Tabla 3, al igual que los resultados de movilidad (Figura 5): se obtuvo un valor promedio de flexoextensión de 0-134° (rango de 0-120° a 0-150°), con una pérdida máxima de 20° de flexión con respecto al contralateral. La extensión fue completa en todos los casos.
Figura 6. Grados de pérdida de supinación.
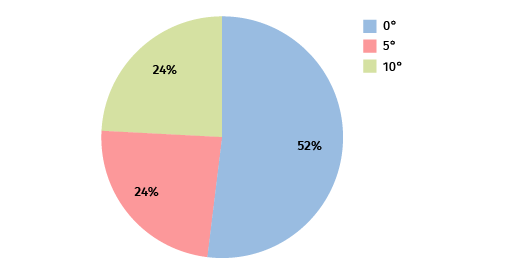
Respecto a la supinación (Figura 6): el valor promedio fue de 180-3,6° (rango de 180-10° a 180-0°), con una pérdida máxima de 10° de supinación con respecto al contralateral. La pronación fue completa en todos los casos.
Respecto a las complicaciones posquirúrgicas: 4 presentaron parestesias en la zona radial del antebrazo por afectación del nervio cutáneo lateral antebraquial (LABCN), 2 neuroapraxias transitorias del NIP (con paresia de la extensión de la muñeca y de la mano), con recuperación posterior completa en 1 mes y 2 meses, respectivamente, tras la intervención y 1 desarrolló una calcificación en el tendón reinsertado.
Discusión
La rotura del TDBB es una patología relativamente infrecuente en la población general(21). Es importante destacar que, en la mayoría de la literatura, se ha demostrado una clara relación entre el hábito tabáquico y una mayor incidencia de este tipo de lesiones (un aumento del riesgo de 7,5 veces en la población fumadora)(22,23); sin embargo, esta correlación no se ha demostrado en nuestro estudio (tan solo 5 de los 25 pacientes eran fumadores en el momento de la lesión).
En cuanto a la cirugía de reinserción del TDBB, se trata de una intervención relativamente infrecuente entre las realizadas en los servicios de traumatología; sin embargo, a pesar de este dato, se trata de una patología que incluye gran cantidad de posibilidades técnicas tanto con respecto al abordaje como al anclaje, sin haberse demostrado una clara superioridad de ninguna de las técnicas(22,24).
Uno de los aspectos más controvertidos en la técnica de reinserción del TDBB es la elección de la vía de abordaje, pudiéndose realizar mediante una vía anterior única o una técnica de doble incisión con una vía anterior mínima para la recuperación del tendón y una vía posterior ampliada para la localización de la tuberosidad bicipital.
Los defensores de esta última alegan que la única manera de conseguir una reinserción anatómica es mediante una incisión posterior y pronación máxima del radio, que permita exponer completamente la tuberosidad bicipital, estructura que es prácticamente imposible de visualizar en su totalidad con una incisión únicamente a nivel anterior(19,25).
Por todo ello, es importante conocer si la reinserción anatómica del TDBB se traduce realmente en unos resultados superiores con un índice similar o menor de complicaciones.
Grewal et al.(26), Citak et al.(27) y Johnson et al.(28) publicaron en sus estudios que no existían diferencias significativas en cuanto a función; sin embargo, Grewal encontró que existe un 10% más de fuerza final de flexión isométrica en el caso de la doble vía (104 versus 94% en los intervenidos por vía única) con diferencias estadísticamente significativas (p < 0,01).
Schmidt et al.(29) y Prud’homme-Foster et al.(30) encontraron que existe una pérdida de 15-60% de fuerza en posición de supinación neutra (pérdida de un 15% según Prud’homme y de hasta un 60% según Schmidt) y 45° (pérdida de hasta un 40%) con evidencia estadística (p = 0,01), debido a que el bíceps es incapaz de generar la misma fuerza de supinación cuando la inserción es no anatómica, al no conseguir el mismo grado de tensión en el tendón(30).
Parece ser que las complicaciones esperables en esta cirugía dependen en gran medida del tipo de abordaje que se realice. Watson y Moretti(31) encontraron que los pacientes intervenidos mediante la vía de abordaje anterior única presentaban como complicación principal una neuroapraxia del LABCN y el NIP en un porcentaje mayor con respecto a la doble vía, con diferencias estadísticamente significativas (p = 0,02). También obtuvieron un mayor porcentaje de osificaciones heterotópicas (7 frente a un 3,1%) y sinostosis (2,8 frente a 0%) en la doble vía posterior; sin embargo, en este caso no existía significación estadística con respecto a la vía anterior única (p = 0,06).
Panagopoulos et al.(32) estableció una clasificación de las complicaciones derivadas de la vía anterior única en función de su gravedad, resultando complicación mayor las neuroapraxias del NIP (3,8%) y el LABCN (8,6%).
En nuestro estudio, analizando la vía anterior única de Henry, cabe destacar que hubo 5 complicaciones mayores: 4 neuroapraxias del LABCN (17%) y una del NIP (4,3%) con recuperación total posterior, y una calcificación del tendón intervenido, sin repercusión funcional ni dolorosa. Además, se observó un déficit de flexión de entre 10 y 20° en un 20% de la muestra, y un déficit de supinación de 10° en un 24% de la muestra. Queda pendiente para futuros estudios demostrar si estos datos son debidos a la vía de abordaje elegida en nuestro centro.
Comparando nuestros resultados con los de otros estudios que realizaron el mismo procedimiento, Dillon et al.(33) reportaron 27 pacientes intervenidos mediante vía anterior única y EndoButton®, con una media de edad de 50 años y una media de seguimiento de 30 meses. Ellos aplicaron la escala de valoración postoperatoria de codo ASES (American Shoulder and Elbow Surgeons), con una media de 98,2 sobre 100. Comparando con la extremidad contralateral, no reportaron pérdida de movilidad ni fuerza.
Bain el al.(34) publicaron resultados satisfactorios en sus 12 pacientes, sin pérdida de movilidad ni fuerza. Greenberg et al.(23) presentaron 14 pacientes, con una media de seguimiento de 20 meses, demostrando una recuperación del 97% de la fuerza de flexión y del 82% de la fuerza de supinación respecto al miembro no intervenido.
Peeters et al.(35) reportaron 26 pacientes intervenidos con la misma técnica, con una media de edad de 52 años y una media de seguimiento de 16 meses. La media de recuperación de la fuerza de flexión fue del 80% y de supinación del 91%.
Nuestro estudio demuestra resultados similares a los comentados en los 19 pacientes intervenidos con dicha técnica. Todos retomaron su actividad laboral previa y no se encontró diferencia de fuerza respecto al miembro contralateral en ninguno de los entrevistados.
En cuanto a los métodos de anclaje, Bain et al.(34) fueron los primeros en desarrollar el empleo de la técnica del EndoButton® para la reparación del TDBB. Posteriormente, Greenberg et al.(23) publicaron una mayor capacidad de carga posfijación del TDBB mediante dicha técnica, obteniéndose resultados similares en estudios biomecánicos posteriores realizados por otros grupos de trabajo. Sin embargo, en los estudios que analizan los diferentes sistemas de anclaje en la práctica clínica, no se ha demostrado superioridad de ningún anclaje respecto al resto(36,37).
Finalmente, el manejo posquirúrgico más habitual es aquel que incluya una inmovilización durante 1-6 semanas (con una media de 3 semanas, tal y como se llevó a cabo en los pacientes de nuestro estudio)(38,39,40).
Conclusión
Como limitaciones del estudio, tenemos los sesgos propios de un estudio retrospectivo. Contamos con una pérdida de pacientes de 4/25, con lo que el nivel de evidencia es bajo. No existe valoración preoperatoria que permita comparar de forma estadística el efecto de la intervención quirúrgica en la función, la fuerza, el dolor, etc.
En cuanto a los factores de confusión, la exploración postoperatoria y los cuestionarios de funcionalidad, dolor y satisfacción, se ven alterados por la coexistencia de patología concomitante del miembro superior en 1 de los casos.
Pese a las limitaciones señaladas, los datos obtenidos avalan que, utilizando una vía anterior única y el sistema de fijación mediante EndoButton®, se obtiene una mejoría objetiva y subjetiva en la mayoría de los pacientes intervenidos de rotura > 50% del TDBB, con un bajo índice de complicaciones. Obtuvimos una media de resultados: HSS de 94, MEPI de 96,19, DASH del 12,64%, EVA de 0,8 y grado de satisfacción de 9,38. Todos los pacientes han recuperado su actividad diaria normal con una movilidad y una función excelentes, datos que concuerdan con los estudios encontrados en la literatura que realizan la misma técnica.