Consideraciones generales
El disco lumbar herniado se define como un desplazamiento del material del disco, núcleo pulposo o anillo fibroso, más allá del espacio del disco intervertebral. El diagnóstico se confirma mediante examen de imagen. Hasta el 84% de la población tiene dolor de espalda en algún momento de su vida, siendo algunas de las causas más comunes las enfermedades del disco intervertebral y sus patologías asociadas. Las estrategias de tratamiento(1,2,3) deben considerar la edad de presentación, las comorbilidades, la gravedad de la enfermedad del disco, la compresión de los elementos neurales y la estabilidad de la columna vertebral.
El dolor de espalda radicular es un tipo de dolor que se irradia a lo largo de la raíz del nervio espinal hacia la extremidad inferior. Es causado tanto por la compresión como por la inflamación de la raíz nerviosa. La compresión de la raíz nerviosa puede ocurrir en afecciones que incluyen hernia de disco, pero también la estenosis foraminal, la fibrosis peridural, la espondilolistesis y la espondilólisis. Las citocinas inflamatorias son liberadas por el disco intervertebral herniado y se considera que afectan los ganglios de la raíz dorsal para causar radiculopatía.
La prevalencia más alta de hernia discal lumbar se da entre personas de 30 a 50 años, con una proporción de hombres:mujeres de 2:1. En personas de 25 a 55 años, aproximadamente el 95% ocurre en la columna lumbar inferior (niveles L4/5 y L5/S1); por encima de este nivel es más común en personas mayores de 55 años.
La evidencia de imagen de una hernia de disco no predice de manera clara el dolor lumbar en el futuro ni presenta una buena correlación con los síntomas actuales; de hecho, entre el 19 y el 27% de las personas sin síntomas tienen una hernia de disco en las pruebas complementarias.
Los factores de riesgo de padecerla incluyen el hábito de fumar, los deportes con manipulación de cargas (p. ej., el levantamiento de pesas o el lanzamiento de martillo) y ciertas actividades laborales, como las que comportan el levantamiento repetitivo de cargas. Se ha sugerido que conducir un vehículo motorizado es un factor de riesgo de hernia de disco, aunque la evidencia no es concluyente.
Tabla 1. Pronóstico laboral

La historia natural de la hernia de disco es difícil de determinar porque la mayoría de las personas realizan algún tipo de tratamiento y no siempre se hace un diagnóstico formal. La mejoría clínica es habitual en la mayoría de las personas (Tabla 1) y solo alrededor del 10% todavía tiene suficiente dolor después de 6 semanas como para considerar la cirugía. El seguimiento de las imágenes de resonancia magnética ha demostrado que la porción herniada del disco tiende a retroceder con el tiempo, con una resolución parcial o completa después de 6 meses en dos tercios de las personas.
Manejo inicial en la fase aguda
En función de la anamnesis y el examen físico, los pacientes deben ser evaluados de inmediato para detectar eventuales signos de alarma:
• Síndrome de la cola de caballo: debilidad y afectación sensitiva con o sin retención urinaria. Aunque es raro, el síndrome de la cola de caballo representa una verdadera emergencia quirúrgica en la que la descompresión debe realizarse dentro de las 24 horas y dentro de las 12 horas si es posible.
• Otras lesiones estructurales de alto riesgo. Los síntomas de riesgo incluyen:
– Fiebre.
– Dolor o sudoración nocturnos.
– Dolor de características inflamatorias (no mecánico).
– Pérdida de peso involuntaria.
– Tratamiento con anticoagulante.
– Estado inmunodeprimido.
– Malignidad activa o previa.
Los medicamentos analgésicos, los antiinflamatorios no esteroideos (AINE) y la modificación de la actividad son los pilares iniciales del tratamiento. Los objetivos son disminuir tanto el dolor lumbar como el pinzamiento de la raíz nerviosa si lo hubiere y evitar actividades que agraven el dolor(4).
Tratamiento farmacológico
El manejo farmacológico tiene fines analgésicos. Pueden usarse agentes de dolor neuropático para los síntomas radiculares concomitantes.
Paracetamol
Se sigue recomendando como una opción farmacológica de primera línea para el dolor de espalda de cualquier duración debido a su eficacia y sus consideraciones de seguridad. No se ha establecido una diferencia clara al comparar con AINE.
Antiinflamatorios no esteroideos
Los AINE tienen propiedades antiinflamatorias y analgésicas mediante la inhibición de la enzima ciclooxigenasa 2, que confiere eficacia al tratamiento del dolor de espalda discógeno.
Relajantes musculares
Los relajantes del músculo esquelético son medicamentos que se utilizan tanto para el tratamiento de la espasticidad como en afecciones musculoesqueléticas, tales como los dolores de cabeza tensionales y el dolor de espalda. No está claro si alguno de estos medicamentos realmente relaja los músculos o si sus efectos sobre el dolor están relacionados con la sedación.
Tramadol
Tramadol es un agonista de los receptores opiáceos μ y un inhibidor de la recaptación de norepinefrina y serotonina. Ha demostrado eficacia significativa en el tratamiento del dolor radicular y discógeno. Tiene el potencial de tener un efecto sobre los componentes radiculares o neurogénicos, si están presentes, así como en el dolor discógeno.
Corticosteroides
Muchos médicos recetan un ciclo corto de corticosteroides orales para un brote agudo o un episodio de dolor lumbar. Por lo general, se usa una dosis decreciente de metilprednisolona o prednisona. El atractivo es la alta potencia de los efectos antiinflamatorios y la corta duración (días) del tratamiento, con pocas contraindicaciones. Sin embargo, faltan datos sobre su eficacia.
Opioides
El papel de los opioides sigue siendo controvertido, porque pueden conducir a la dependencia física y la tolerancia, y tener muchos efectos indeseables cuando se usan de forma prolongada; es por ello que se desaconseja su uso como tratamiento a largo plazo. Existe alguna evidencia de bajo nivel de que para el dolor lumbar intenso los opioides pueden tener beneficios. Faltan datos sobre la efectividad de los opioides a largo plazo para el dolor de espalda discógeno; así, los estudios no muestran una reducción significativa del dolor ni una mejora en la calidad de vida.
Reducción de la actividad física
Aconsejamos reducir la actividad física generalmente durante la primera semana de la aparición de los síntomas. Los pacientes a menudo identifican posiciones (más probable las posturas en extensión que en flexión) para aliviar el dolor por sí mismos.
El consejo de reposo en cama y su duración se ha debatido durante mucho tiempo en la literatura. Factores de comportamiento tales como el catastrofismo y el miedo a lesionarse se asocian al uso del reposo prolongado en cama.
La recomendación actualmente más aceptada es el reposo en cama limitado a un máximo de 2 días(5), dado que periodos más prolongados pueden ser perjudiciales sin ofrecer ningún beneficio para la resolución del dolor lumbar.
Uso de ortesis lumbares y plantares
En el manejo conservador se debate aún el uso de ortesis lumbares semirrígidas, ya sea para mantenerse activo o como un elemento más dentro de la estrategia terapéutica conservadora.
En el pasado, se recomendaba el uso de ortesis plantares para el tratamiento y la prevención del dolor lumbar inespecífico.
Calmels(6), basándose en los resultados de un ensayo clínico aleatorizado, recomendó el uso limitado de las ortesis lumbares para mejorar el estado funcional, el dolor y reducir el uso de medicamentos. Oleske(7) realizó un ensayo clínico aleatorizado con fajas lumbares y educación del paciente en el dolor de espalda relacionado con el trabajo. Este autor no encontró ningún efecto en el tiempo de incapacidad laboral entre el uso de aparatos ortopédicos y los controles, pero sí encontró que el grupo que usaba ortesis tenía algún beneficio en prevenir la recurrencia de lumbalgias relacionadas con la actividad laboral.
Una revisión sistemática Cochrane reciente de 6 ensayos aleatorios controlados informó con evidencia sólida de que el uso de plantillas no previene los episodios de lumbalgia.
Manejo en la fase subaguda
En el caso de los pacientes cuyos síntomas persisten o presentan una respuesta inadecuada al tratamiento conservador inicial, sugerimos añadir tratamientos complementarios, con técnicas de medicina física y rehabilitación(8).
Tabla 2. Objetivos de la rehabilitación

El momento óptimo de derivación a rehabilitación sigue sin estar claro, al igual que la frecuencia idónea de las sesiones o la duración de la terapia. En general, no se recomienda en la primera o segunda semana, tanto por el hecho de que es probable que los pacientes con síntomas leves mejoren por sí solos, como por que los pacientes con síntomas más severos no puedan participar en la terapia. Dada la evolución natural, generalmente favorable, es razonable retrasar el inicio cuando los síntomas persistan más allá de las 2 o 3 semanas(9).
Tabla 3. Abordaje terapéutico

Los pacientes a menudo responden de manera diferente a la medicina física, por lo que los programas de tratamiento generalmente deben adaptarse de forma individual (Tablas 2 y 3). A la vez, también deben ser educados sobre su biomecánica corporal, cambios de estilo de vida y hábitos de vida saludables, tales como el control del peso, una nutrición adecuada, relajación del estrés y el cese del tabaquismo.
Las técnicas más empleadas en el tratamiento de la hernia discal lumbar son las que se detallan a continuación.
Tracciones vertebrales
Las tracciones vertebrales consisten en la aplicación de 2 fuerzas en sentidos opuestos siguiendo el eje de la columna vertebral con el objetivo de reducir los síntomas y dolores propios de trastornos frecuentes.
El método de tracción puede ser en forma de autotracción, tracción manual (ejercida por el terapeuta), tracción por la gravedad del peso del cuerpo, tracción mecánica, ya sea manual o con pesas, poleas o motor, y tracción acuática.
Se ha comprobado que una fuerza de 5 a 10 kg reduce la lordosis y que una fuerza de 30 kg provoca una separación discal de 1,5 mm y una verticalización de las fibras del anillo fibroso. La ampliación del espacio intervertebral lumbar, en los casos en los que se ha medido, varía según los autores entre 0,25 y 2,6 mm, para fuerzas que oscilan entre 20 y 180 kg. Las fuerzas que más se suelen emplear se sitúan entre 30 y 60 kg.
Teóricamente, esta tracción disminuye la presión intradiscal, aumenta las dimensiones foraminales y posiblemente alivia el dolor radicular secundario a la hernia(10). En cualquier caso, es una técnica que debe siempre evitarse en casos de mielopatía cervical.
Ensayos de alta calidad proporcionan evidencia moderada de que no hay diferencias entre la tracción mecánica y el ultrasonido o el láser en la intensidad del dolor lumbar o ciático ni en la función en seguimientos a corto plazo o intermedio, si bien la suma de la tracción mecánica a los métodos de electroterapia, termoterapia, ultrasonido, corrientes diadinámicas y medicación (ibuprofeno y paracetamol) reduce el riesgo de padecer ciática en seguimiento a corto plazo, pero no proporciona ningún beneficio adicional a corto plazo para la intensidad del dolor o el riesgo de tener dolor lumbar(11,12).
Ejercicios terapéuticos
Los programas de ejercicio comúnmente empleados incluyen los ejercicios aeróbicos, estiramientos, ejercicios en extensión y los de estabilización lumbopélvica(13). El objetivo de todos estos regímenes terapéuticos es mejorar la fuerza central, la flexibilidad de los músculos del tronco y la cadera, y el reacondicionamiento. La fisioterapia no interdisciplinaria o “tradicional” también es eficaz en esta población de pacientes, pero ningún programa, método o técnica específica es significativamente mejor que otra.
La rehabilitación interdisciplinaria intensiva con énfasis en la intervención cognitiva y conductual fue una de las recomendaciones de tratamiento realizadas por la American Pain Society.
Método McKenzie®
El método McKenzie® es una valoración clínica que incluye diagnóstico y tratamiento.
A nivel diagnóstico, valora la postura, el rango de movimiento y la evaluación de la respuesta del paciente a diferentes estrategias de carga aplicadas a la columna vertebral. Los hallazgos nos permiten clasificar el dolor lumbar en 3 categorias: síndrome disfuncional, síndrome de desequilibrio o síndrome postural.
A nivel terapéutico, valora la realización de posturas mantenidas o movimientos repetidos similares a las estrategias de carga utilizadas para la evaluación. Además, incluye otros componentes como la educación y el entrenamiento postural.
El método McKenzie® se basa en el fenómeno de movimiento del núcleo pulposo dentro del disco intervertebral, según la posición adoptada y la dirección de los movimientos de la columna.
El núcleo pulposo está expuesto a la presión de ambas superficies de los cuerpos vertebrales y toma la forma de una articulación esférica. Esto significa que tiene la capacidad de realizar movimientos rotativos en todas las direcciones y tiene 6° de libertad de movimiento, flexión, extensión, flexión lateral izquierda y derecha, rotación derecha e izquierda, desplazamiento lineal o deslizamiento a lo largo del eje sagital, desplazamiento lineal a lo largo del eje transversal y separación o aproximación a lo largo de la vertical.
Numerosos estudios han demostrado que durante la flexión es posible observar la distensión posterior del anillo fibroso, la compresión de la parte anterior del disco y el desplazamiento del núcleo pulposo hacia el lado posterior. En la extensión, el mecanismo es el contrario.
El método McKenzie® valora la preferencia direccional del paciente para disminuir el dolor, que se define como el movimiento o postura que alivia o centraliza el dolor que procede de la columna y/o aumenta el rango de movimiento.
Con el enfoque de McKenzie, el ejercicio no se usa para fortalecer los músculos de la espalda, sino para promover un rápido alivio de los síntomas. Un principio clave es enseñar al paciente estrategias simples para autocontrolar su dolor.
El programa de extensión de McKenzie para hernias de disco lumbar con dolor radicular asociado también ha demostrado ser efectivo, pero no tan efectivo si el dolor es puramente axial.
Ejercicio aeróbico
Mejora la movilidad, impide la atrofia muscular, incrementa la fuerza y la resistencia muscular. Consigue patrones de activación motora normales, estabiliza segmentos raquídeos con movilidad anómala, optimiza la situación funcional y reduce la discapacidad, favorece la tolerancia a la actividad y la vuelta al trabajo. Aumenta el estado de salud global (bienestar), la forma física general y ayuda a asumir responsabilidad terapéutica y lucha contra el comportamiento de evitación.
El objetivo terapéutico es mejorar la resistencia del paciente y, por tanto, disminuir su discapacidad, mejorar la nutrición discal, disminuir la percepción del dolor por liberación de endorfinas, incrementar la confianza en sí mismo y disminuir los síntomas de depresión.
El tipo de ejercicio es de bajo impacto, tal como caminar, bicicleta con soporte de columna, cinta rodante sin carga y la deambulación acuática de forma progresiva desde 20 minutos al día iniciales hasta 30-60 minutos.
Ejercicios de estabilización
El sistema de estabilización global comprende los músculos más superficiales y de mayor tamaño de la región lumbopélvica (longísimo torácico o dorsal largo, iliocostal lumbar, fibras laterales de cuadrado lumbar, recto abdominal y oblicuos) con capacidad para producir grandes fuerzas rotatorias. Actúan sobre el tronco, participan en la transferencia de cargas externas de la caja torácica a la pelvis y equilibran estas cargas para que la fuerza residual pueda ser “controlada” por los músculos locales más pequeños. El entrenamiento de resistencia de los músculos globales puede aumentar su capacidad para levantar grandes pesos.
El sistema de estabilización local comprende los músculos profundos del tronco, los músculos intersegmentarios como los intertransversos y los interespinosos, y las porciones profundas de los músculos que tienen sus orígenes o inserciones en las vértebras lumbares (transverso del abdomen, erector de columna, transverso espinoso, fibras mediales del cuadrado lumbar y oblicuos internos del abdomen con la inserción en las fibras en la fascia toracolumbar). Son más cortos, están más cerca del centro de rotación del segmento vertebral y, por tanto, están mejor preparados para controlar la movilidad a nivel segmentario. Además de equilibrar la carga que no controla el sistema global, son los responsables de la retroalimentación propioceptiva.
En estudios in vitro, la columna lumbar, sin la asistencia del componente dinámico, cede bajo cargas compresivas inferiores a unos 90 N, mientras que la columna in vivo aguanta cargas de hasta 18.000 N. La capacidad de la columna in vivo para tolerar semejantes cargas es sobre todo atribuible a la capacidad de estabilización dinámica de la musculatura del tronco que sostiene la columna en todos los planos de movimiento. Si uno de los músculos del tronco no funciona a un nivel óptimo, la capacidad de estabilización de la columna queda comprometida. Todos los músculos asociados con el complejo lumbar desempeñan un papel específico en el proceso de estabilización dinámica para la ejecución de las actividades diarias. Estos músculos trabajan juntos de forma coordinada para lograr una estabilidad óptima de la columna.
Existe evidencia moderada de que un programa de ejercicios estabilizadores es más efectivo que ningún tratamiento para reducir la intensidad del dolor en el seguimiento a corto plazo.
Electrotermoterapia
Otras opciones de tratamiento para el dolor lumbar incluyen modalidades de fisioterapia complementaria tales como la terapia neurosensorial (TNS), la estimulación muscular, el ultrasonido o la diatermia, entre otras. Poitras y Brosseau(14) revisaron estudios aleatorios controlados sobre el uso de TNS y concluyeron que puede ser útil para la reducción del dolor a corto plazo, pero que tiene poco impacto en la percepción de la discapacidad o sobre el control del dolor a largo plazo. Hay aún menos literatura disponible sobre el uso de otras modalidades terapéuticas como la iontoforesis en el contexto del dolor discógeno. Es por todo ello que en la práctica clínica nos basamos también en los efectos biológicos demostrados, por lo que nuestros protocolos son los que se muestran en la Tabla 4.
Tabla 4. Control de síntomas

Manipulación
La manipulación, por lo general, se refiere a la movilización de tejidos blandos o masaje junto con empujes rotacionales de alta velocidad. En principio pretende realinear la vértebra, recolocándola en su correcta posición, sugiriéndose que su desplazamiento, aun mínimo, puede ser un factor importante en el dolor de espalda. Otros afirman que el efecto de la manipulación se verifica en el músculo y los ligamentos, sin que sea necesario un desplazamiento de la vértebra para que se produzca su efecto beneficioso. De hecho, los estudios realizados no han demostrado variaciones en la posición de las vértebras antes y después de la manipulación, incluso en los pacientes que mejoraron tras ellas.
Los efectos secundarios más graves descritos tras manipulación vertebral incluyen afectación vertebrobasilar, hernia discal y síndrome de la cola de caballo. Los menos graves son molestias locales, fatiga y molestias en y lejos de la zona tratada. Aunque la frecuencia exacta de los efectos secundarios es desconocida, se asume que son más frecuentes tras manipular la columna cervical.
Parece claro que no se deben realizar manipulaciones vertebrales en pacientes con afectación neurológica importante o progresiva o en causas no mecánicas de dolor vertebral.
Es difícil evaluar su eficacia(15) debido a las diferentes técnicas empleadas y a ser muy dependiente del terapeuta que la realiza; por lo tanto, hoy por hoy, aún se requieren más estudios.
Acupuntura
Con origen en la medicina tradicional china, la acupuntura se utiliza cada vez más como tratamiento complementario en la práctica médica occidental. Furlan(16) examinó el papel de la acupuntura en el tratamiento del dolor lumbar agudo y crónico en una revisión Cochrane. Este estudio no mostró evidencia de beneficio en el dolor lumbar agudo, pero sugiere que puede ser mejor que ningún tratamiento o tratamiento simulado en el dolor lumbar crónico. Según este metaanálisis, no hubo evidencia suficiente para concluir que la acupuntura es más efectiva que otros tratamientos convencionales. Por otra parte, diversos metaanálisis han concluido que la acupuntura no es más efectiva que la acupuntura simulada, pero que ambas fueron significativamente más efectivas que ningún tratamiento.
Valoración instrumental
Es conocida la mala correlación existente entre la clínica del paciente y la imagen radiológica, así como la dificultad en calibrar de forma correcta la gravedad de los síntomas con las herramientas disponibles, ya sea la escala visual analógica (EVA) o el test de Waddell, que son de utilidad limitada. A todo ello se suman tanto el componente emocional del dolor como, en ocasiones, la actitud rentista en el contexto del accidente de trabajo.
Tabla 5. Valoración instrumental

Las pruebas biomecánicas (Tabla 5) aparecen entonces como una alternativa para valorar el estado físico del paciente. Mediante estos test se puede definir la presencia y la magnitud de un déficit de movilidad o de fuerza, e incluso puede establecerse una estabilización clínica si se ha efectuado un seguimiento evolutivo del enfermo.
El estudio habitual para poder definir la existencia de déficits o disfunción en estos pacientes precisa de la ejecución de diferentes test(17), constituyendo en sí un protocolo integrado de valoración.
Electromiografía de superficie
Se basa en la aparición de un silencio eléctrico en la actividad de la musculatura extensora en la fase final de la flexión lumbar, que persiste mientras el sujeto se mantiene en la posición de máxima flexión (Figura 1). En flexión máxima, la posición del tronco no está mantenida por la musculatura, sino por los elementos osteoligamentosos.
Figura 1. Electromiografía de superficie.
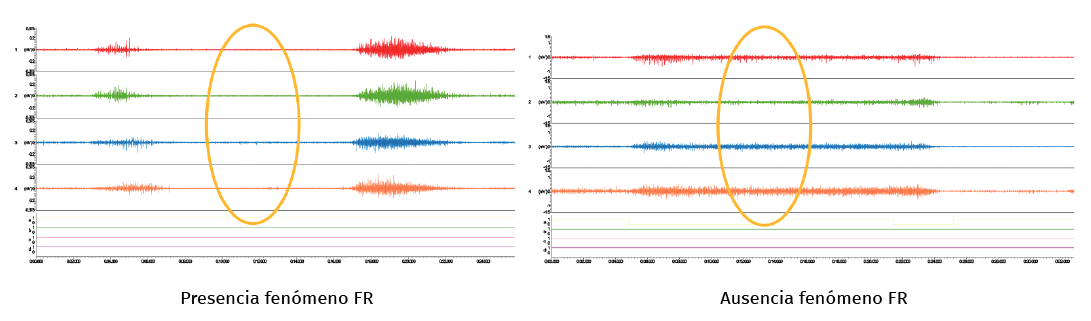
Una ventaja añadida en este test frente a otros es ser una prueba que no ha de realizarse en condiciones de máximo esfuerzo. Su sensibilidad es del 93% y la especificidad del 75%(18,19). Neblett et al.(20) y Mayer et al.(21) identifican como verdaderos positivos y verdaderos negativos al 81% de los pacientes.
Análisis del movimiento
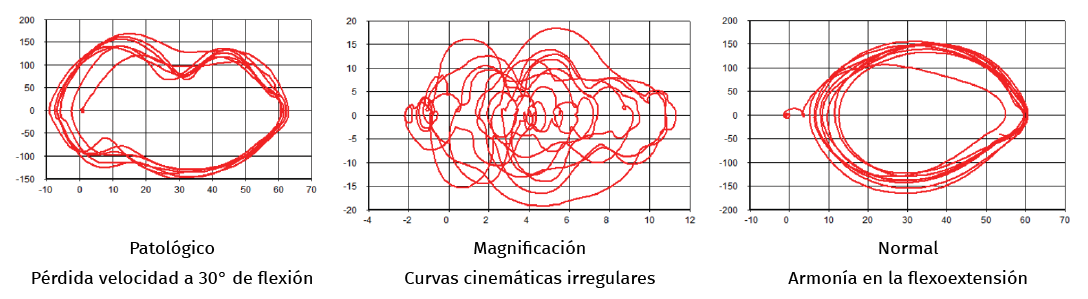
Es una técnica no invasiva de análisis de movimiento con elevada repetibilidad y fiabilidad en las medidas. Analiza el patrón del movimiento y permite comparar con patrones de movimiento de la población sana o con el propio paciente en pruebas evolutivas (Figura 2). Los pacientes con dolor lumbar se ha demostrado que realizan un movimiento más lento y con menor rango de movimiento(22), siendo estas pruebas capaces de discriminar entre sujetos patológicos o sanos.
Figura 2. Cinemática 3D: ejemplos.
Estudio de fuerza muscular isocinética
Es una exploración que define el déficit de fuerza, en caso de existir, y lo cuantifica(23,24). Estas pruebas han demostrado tener fiabilidad, siendo una herramienta útil en nuestro contexto, principalmente si la ocupación del paciente es en un trabajo que implica la manipulación de cargas importantes. Una ventaja añadida es la capacidad de detectar la sospecha de esfuerzo submáximo en la realización de la prueba.