Introducción
La epicondilitis lateral de codo, también conocida como codo de tenista, fue descrita por primera vez en 1873 por Runge. Aunque tradicionalmente y por motivos históricos se sigue utilizando el término epicondilitis, resulta más correcto denominarla tendinopatía lateral de codo o epicondilalgia, como espectro clínico más amplio(1).
La epicondilitis es una de las principales causas de dolor en la extremidad superior. Con una incidencia de 4-7 por cada 1.000 habitantes en la población general(2), estudios prospectivos realizados en pacientes de población laboral presentan prevalencias de 0,9-4,9 por 100 trabajadores y año(3,4), lo que supone un problema socioeconómico importante para las personas que desarrollan su trabajo en mutuas del ámbito laboral.
Patogénesis y factores de riesgo
La patogénesis de la epicondilitis resulta aún incierta. Se cree que los microtraumas repetidos en el origen de la musculatura extensora y supinadora a nivel del epicóndilo pueden ser el comienzo de la enfermedad(5). Los hallazgos anatomopatológicos sugieren roturas tendinosas crónicas y la formación de tejido de granulación en el origen del extensor carpi radialis brevis (ECRB)(6,7). Estudios anatomopatológicos en epicondilitis crónicas han puesto de manifiesto la ausencia de células inflamatorias(8,9). Se trata, por tanto, más de una tendinosis que de una tendinitis, con hallazgos histológicos denominados hiperplasia angiofibroblástica, con abundancia de fibroblastos, hiperplasia vascular y colágeno desestructurado como elementos característicos(10). Los microtraumatismos repetidos podrían causar la desnaturalización de las proteínas y la promoción de la proliferación de tejido fibroso, siendo estos tejidos de reparación más vulnerables a los microtraumatismos. Dicha reparación insuficiente y la continuidad de los factores causales provocan roturas más graves, con la consiguiente alteración biomecánica y persistencia o empeoramiento de los síntomas(8,11). La literatura publicada apoya la teoría de una etiología neurogénica, al menos para explicar el componente de dolor de la epicondilitis(12). La presencia de citocinas, neuropéptidos y factor de crecimiento tumoral β se han relacionado con la patogénesis de la enfermedad(13,14).
En cuanto a los factores de riesgo, el tabaco se ha relacionado con una mayor incidencia tanto de epicondilitis lateral como medial; sin embargo, la obesidad ha sido asociada únicamente a la epicondilitis medial(15). En un metaanálisis publicado en 2020 el sexo femenino y la historia de tabaco, tanto presente como pasada, fueron los únicos factores de riesgo que se pudieron relacionar con la epicondilitis lateral(16).
La relación de la epicondilitis con los trabajos manuales de fuerza ha sido ampliamente aceptada(17,18,19,20); sin embargo, la relación de la epicondilitis con los movimientos repetitivos es más dudosa(18). Shiri et al. publicaron unos resultados en los cuales se establecía una relación clara con la epicondilitis lateral cuando 2 factores de riesgo, como son los trabajos de fuerza y los trabajos repetitivos, se daban simultáneamente durante un periodo prolongado. Sin embargo, cuando solo se estaba expuesto a 1 de los 2 factores de riesgo (trabajo de fuerza o movimientos repetitivos) no existía una relación con la epicondilitis lateral, pero sí con la epicondilitis medial(15). Un metaanálisis publicado en 2016 relaciona de manera consistente el trabajo con la epicondilitis y, aunque en las publicaciones analizadas existía una cierta variedad en el tipo de exposición, todas implicaban tareas manuales de codo y/o mano con combinación de fuerza y posturas forzadas(21).
Anamnesis y evaluación clínica
El paciente típico presenta dolor en la cara lateral del codo que en ocasiones se irradia hacia la musculatura extensora(5). Es importante realizar una anamnesis completa, recogiendo datos sobre el tipo de dolor, el origen agudo o insidioso de los síntomas, el trabajo habitual del paciente, así como las posibles prácticas deportivas que pudieran estar relacionadas(22). Dada la íntima relación de la epicondilitis con la patología laboral antes comentada, es importante preguntar al paciente por la actividad laboral siendo lo más concreto posible, haciendo hincapié en el tipo de movimientos que realiza, así como la fuerza de los mismos(15).
Durante la exploración, el paciente refiere dolor a la palpación del epicóndilo lateral en su porción más anterior y proximal(23). Existen varias maniobras específicas de exploración, siendo las más utilizadas las de Thompson, Maudsley y el test de la silla.
La maniobra de Thompson consiste en pedirle al paciente que realice una extensión contrarresistencia de la muñeca con el codo flexionado a 90°, siendo positiva si se desencadena el dolor en la cara lateral del codo(24).
La maniobra de Maudsley es positiva cuando aparece dolor en la cara lateral del codo durante la extensión contrarresistencia del tercer dedo(25).
Para el test de la silla debemos solicitar al paciente que levante una silla desde el respaldo con los codos en extensión y antebrazos en pronación, siendo positiva la imposibilidad o la aparición del dolor durante la misma(25).
Aunque en estadios avanzados de la enfermedad puede darse una limitación de la extensión del codo, la aparición durante la exploración de limitaciones del rango de movilidad debe hacernos sospechar otra patología de la articulación del codo(26).
Pruebas complementarias
Aunque el diagnóstico de la epicondilitis es eminentemente clínico, las pruebas de imagen pueden ayudarnos en el diagnóstico diferencial, estando especialmente indicadas en pacientes con sintomatología de larga evolución o que no responden a tratamientos convencionales.
La radiografía simple de codo resulta una prueba poco útil en el diagnóstico de la epicondilitis propiamente dicho, siendo útil para descartar o confirmar patologías óseas o cuerpos libres. En casos crónicos puede verse una calcificación en el origen del ECRB(27).
La ecografía, sin embargo, sí es capaz de aportar datos relacionados con la epicondilitis, tales como engrosamientos del tendón, áreas degenerativas, roturas parciales intrasustancia, etc., así como aportar información sobre la vascularización o neovascularización del tendón. Aunque con las limitaciones que supone el ser una prueba operador-dependiente, presenta una sensibilidad del 72-88% y una especificidad del 36-48%(28).
La resonancia magnética (RM) permite, además de identificar patología tendinosa, valorar la patología intraarticular de una manera más precisa, como lesiones condrales, plicas sinoviales o cuerpos libres. Los pacientes con tendinopatías crónicas presentan imágenes con aumento de la señal a nivel de la inserción del tendón y frecuentemente engrosamiento del mismo(29).
Cabe destacar la elevada tasa de falsos positivos que podemos obtener con estas pruebas, pues recientes estudios muestran incidencias del 21% en cuanto a patología tendinosa en la cara lateral del codo en la población asintomática(30).
Diagnóstico diferencial
Existe un elevado número de patologías que deben tenerse en cuenta a la hora de llevar a cabo un diagnóstico diferencial de la epicondilitis.
Compresión del nervio interóseo posterior
La compresión del nervio interóseo posterior (NIP) supone una patología que debe tenerse muy en cuenta en el diagnóstico de estos pacientes, principalmente por 2 motivos: la similitud y confusión de los síntomas, y la coexistencia de ambas patologías en un número elevado de pacientes.
Figura 1. El dolor provocado en la compresión del nervio interóseo posterior (NIP) es más distal y anterior que en el caso de la epicondilitis.
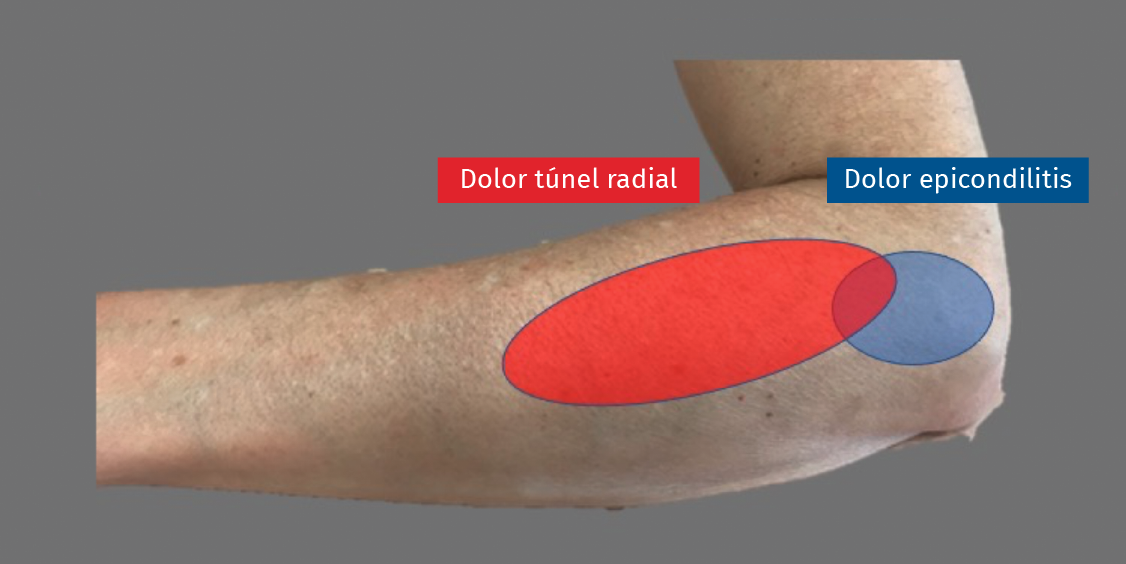
El diagnóstico de la compresión del NIP es clínico, pues las pruebas de imagen suelen arrojar hallazgos inespecíficos y la electromiografía (EMG) suele no ser concluyente en un número elevado de pacientes. La localización del dolor es más distal que en el caso de la epicondilitis (Figura 1), siendo máxima al comprimir el túnel radial a nivel de la arcada de Frohse, a unos 5 cm distal al epicóndilo(31). Aunque en pacientes con masa muscular importante es difícil de realizar, un Tinel positivo puede ayudarnos en el diagnóstico.
Plica sinovial
Su importancia ha aumentado los últimos años con el desarrollo de técnicas artroscópicas. La presencia de plica sinovial puede ser causa de dolor y sensación de bloqueos en los pacientes. El dolor, a diferencia de la epicondilitis, es más posterior, a nivel del soft point, y se exacerba en el final de la extensión. La RM es la prueba de elección, pero cabe recordar la elevada presencia de plicas sinoviales en pacientes asintomáticos como remanente embrionario de una membrana sinovial, lo que dificulta aún más su diagnóstico(32,33).
Osteocondritis disecante
De aparición en el capitellum del húmero, se caracteriza por dolor relacionado con la actividad física, especialmente en la extensión completa. A diferencia de la epicondilitis, la pérdida de extensión es frecuente y temprana, pudiéndose añadir chasquidos o bloqueos. Las pruebas de imagen resultan de gran utilidad en esta patología. La RM es muy útil en etapas iniciales, mientras que la tomografía computarizada (TC) permite valorar mejor los defectos óseos o cuerpos libres en estadios más avanzados de la enfermedad(34,35,36,37).
Artrosis
La artrosis del compartimento lateral del codo es una entidad poco frecuente y asociada frecuentemente a causa postraumática, generalmente tras fracturas de la cabeza del radio o del capitellum humeral. En menor medida, puede ser debida a microtraumatismos repetitivos en trabajadores manuales y deportistas(38). Además del dolor, la disminución del rango articular es un síntoma típico. La radiografía simple es –como en otras localizaciones de artrosis– diagnóstica en la mayoría de los casos.
Inestabilidad posterolateral
La inestabilidad posterolateral del codo supone una supinación anormal del cúbito sobre el húmero y la consiguiente subluxación posterior de la cabeza radial por la incompetencia del ligamento colateral lateral del codo (LCL)(39). Dicha incompetencia debe sospecharse en pacientes con historias previas de luxaciones de codo y en pacientes que han sido intervenidos previamente de epicondilitis en los cuales se haya podido lesionar el LCL iatrogénicamente(23). Además, aunque con menor frecuencia, puede aparecer en pacientes con laxitud ligamentosa, antecedentes de fractura supracondílea de codo o fracturas de la cabeza del radio o de la coronoides aisladas. Además del dolor, los pacientes refieren chasquidos y bloqueos con la extensión del codo en supinación(39). El test clásico en esta patología es el pivot shift posterolateral, para el cual se coloca al paciente en decúbito supino en la camilla y se estabiliza el hombro en rotación externa y abducción del mismo. Desde una posición extendida y supinada del codo, el test será positivo si provocamos una subluxación rotatoria radiohumeral al flexionar el codo provocando carga axial sobre el mismo(39). La radiografía puede ser útil para descartar fracturas asociadas, mientras que la RM pondrá de manifiesto las desinserciones agudas o crónicas del LCL.
Cervicobraquialgia
El dolor en la cara lateral del codo asociado a dolor o limitación funcional del raquis cervical debe hacernos sospechar de la cervicobraquialgia como origen de los síntomas. Las radiografías, RM y EMG son elementos útiles para confirmar el diagnóstico(23).
Tratamiento
Es bien conocido que frecuentemente la epicondilitis se resuelve de manera espontánea sin tratamiento en 1 o 2 años(18,40). Este hecho dificulta la valoración de la eficacia de los diferentes tratamientos, ya que un porcentaje del éxito otorgado a un tratamiento se debe, casi con total seguridad, a la curación espontánea propia de la enfermedad(41). Además, muy pocos estudios han comparado resultados con y sin tratamiento.
Sayegh et al., en un metaanálisis reciente, no encuentran evidencia para recomendar el tratamiento no quirúrgico respecto a la abstención terapéutica(42) y Bisset et al. no encuentran diferencia al año de evolución respecto al grupo de infiltraciones de corticoides, fisioterapia o abstención terapéutica(43).
Tratamiento no quirúrgico
Los diferentes tratamientos no quirúrgicos son tratados en profundidad en otro artículo de este monográfico, por lo que los autores han decidido omitir dicho apartado.
Tratamiento quirúrgico
En el abanico de las posibilidades quirúrgicas tenemos principalmente la cirugía abierta, la artroscópica y la mínimamente invasiva.
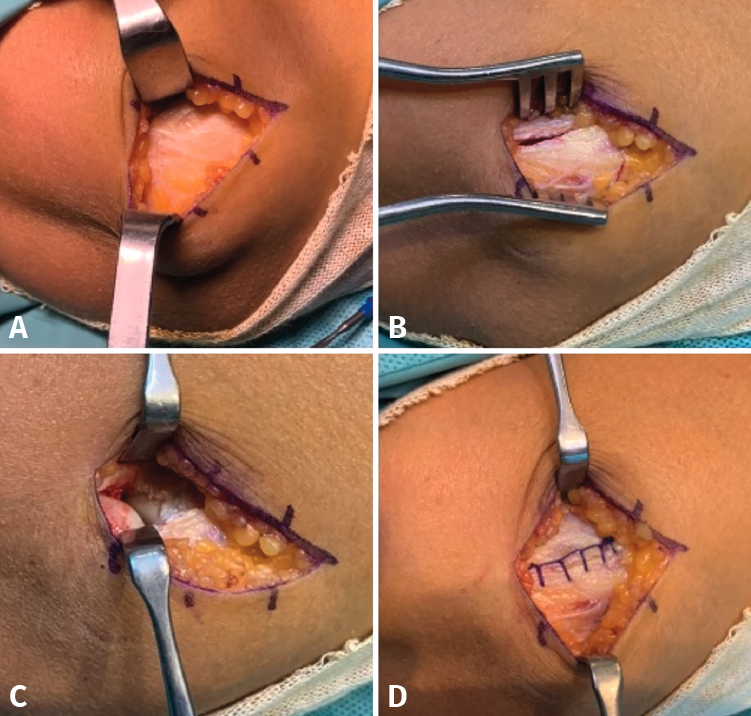
La cirugía abierta propuesta por Boyd y McLeod(44) fue posteriormente modificada por Nirschl(45). En ella, mediante incisión lateral se realiza la disección y extirpación del tejido degenerado (Figura 2). La decorticación ósea ha ido perdiendo adeptos, pues no mejora los resultados y, sin embargo, supone un mayor dolor durante el postoperatorio. Dunn et al.(46) presentaron en un reciente estudio de 83 pacientes un 84% de pacientes sin dolor o mínimo dolor con un retorno deportivo del 93% con un seguimiento de 10 a 14 años. Coleman et al., en una serie de 158 pacientes y 10 años de seguimiento medio, publicaron unos resultados excelentes del 94,6%(47).
Figura 2. Tenotomía abierta. A: incisión hasta exponer el tendón común extensor; B: disección de los extensores superficiales extensor digitorum communis (EDC) y extensor carpi radialis longus (ECRL); C: tenotomía y extirpación de tejido patológico del extensor carpi radialis brevis (ECRB); D: cierre del intervalo entre los extensores superficiales.
La artroscopia de codo como método de tratamiento para la epicondilitis fue descrito por Baker(48), quien presentó resultados buenos a largo plazo en el 87% de los pacientes. La principal ventaja de este método es el diagnóstico y el tratamiento de patología intraarticular (Figura 3).
En cuanto a la cirugía percutánea utilizada para la tenotomía del extensor común en su origen en el epicóndilo lateral, se han publicado buenos resultados a medio plazo(49,50), considerándose una cirugía segura, reproducible y eficiente(51).
Figura 3. Imagen artroscópica de codo previa y posterior a la realización de capsulotomía, tenotomía del extensor carpi radialis brevis (ECRB) y exéresis de la plica intraarticular. CR: cabeza de radio; C: capitellum; Cap: cápsula.
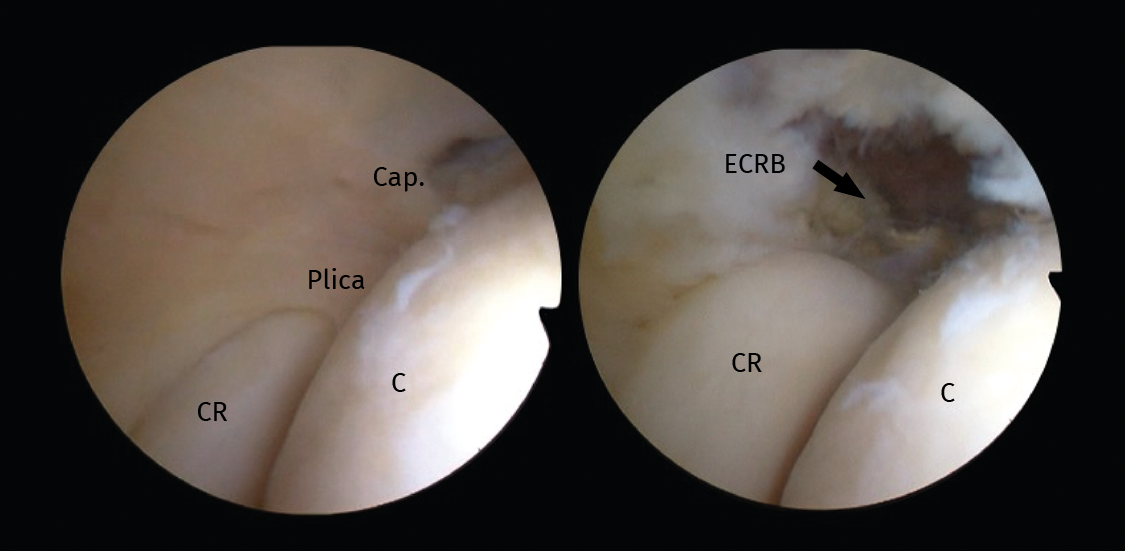
La utilización de la ecografía durante el procedimiento presenta resultados satisfactorios en cuanto a función y síntomas con seguimientos de 1 año(52).
Kim et al., en un estudio retrospectivo que analiza 34 pacientes intervenidos con cirugía abierta o artroscópica, encuentran mayor fuerza de agarre y menor dolor en el grupo de cirugía abierta(53). Kwon et al., en 59 codos intervenidos abiertos o artroscópicos, no encuentran diferencias en el Quick-DASH a los 2 años, aunque el dolor es ligeramente inferior en el grupo de cirugía abierta(54).
Solhheim et al., sin embargo, publicaron resultados con un mejor Quick-DASH en 225 pacientes intervenidos artroscópicamente que 80 pacientes tratados con cirugía abierta(55). En otro estudio de 87 pacientes publicado por Peart et al., solo encuentran diferencias estadísticamente significativas en el menor tiempo de reincorporación laboral en los pacientes intervenidos artroscópicamente(56). Diferencias que no fueron estadísticamente significativas a favor de la técnica artroscópica respecto a la técnica percutánea fueron publicadas por Othman(57).
Revisiones sistemáticas publicadas recientemente no encuentran diferencias en el tiempo de reincorporación laboral, la tasa de complicación y la satisfacción de los pacientes entre la cirugía abierta, percutánea o artroscópica(58,59).
Por tanto, podemos afirmar que, analizadas todas las técnicas individualmente, las 3 resultan efectivas para el tratamiento de la epicondilitis, pero que actualmente con la literatura científica disponible no podemos afirmar que un método sea superior a otro, ni siquiera que el tratamiento sea mejor que la abstención terapéutica.
Conclusión
La epicondilitis o tendinopatía lateral de codo es un problema socioeconómico importante, más si cabe en el mundo laboral. Aunque su relación con trabajos manuales es clara, todavía no se conoce con exactitud la fisiopatología de la enfermedad. Una anamnesis y una exploración metódicas, así como el apoyo en las pruebas de imagen es importante para llegar a un buen diagnóstico, siempre prestando especial atención a los diagnósticos diferenciales, especialmente la compresión del NIP a su paso por la arcada del supinador.
A pesar del gran número de publicaciones sobre el tema, hoy por hoy no es posible recomendar un tratamiento respecto a otro, ni siquiera es posible recomendar un tratamiento sobre la abstención terapéutica. La individualización de cada diagnóstico, las preferencias del cirujano, la situación laboral, así como la eficiencia de los tratamientos, son factores a tener en cuenta a la hora de elegir la actitud más adecuada. Son necesarios más estudios, a ser posible en el ámbito laboral, para poder resolver con mayores garantías dichos procesos.