Introducción
La epicondilitis lateral (EL), correctamente llamada epicondilopatía humeri radialis, es una patología con una gran incidencia en el ámbito laboral.
Pertenece al grupo 2 (enfermedades causadas por agente físico) de las enfermedades laborales calificadas por el sistema CEPROSS de la Seguridad Social. Según su informe anual de 2019(1), las enfermedades del grupo 2 son responsables de las bajas en un 81,21% en varones y en un 85,36% en mujeres, respectivamente.
En el Informe enfermedad profesional 2019(2), realizado por MAZ MATEPSS, se define la enfermedad profesional como “enfermedades provocadas por posturas forzadas y movimientos repetitivos en el trabajo; enfermedades por fatiga e inflamación de las vainas tendinosas, de tejidos peritendinosos e inserciones musculares y tendinosas”, clasificando la EL en el grupo 2D, con un porcentaje de incidencia del 77,20%. A este grupo pertenecen la epicondilitis y la epitrocleítis con un 32, 21% detrás de las afectaciones de muñeca con un 35,21%.
En el nuevo cuadro de las enfermedades profesionales por la Asociación de Mutuas de Accidentes de Trabajo (AMAT)(3), la EL es codificada como “2D0201” y afecta sobre todo a personas con trabajos que requieren movimientos de impacto o sacudidas, supinación o pronación repetidas del brazo contra resistencia, así como movimientos de flexoextensión forzada de la muñeca, como pueden ser: carniceros, pescadores, mecánicos, chapistas, caldereros, albañiles, entre otros.
En el tratamiento conservador de la EL, durante décadas, se han aplicado diferentes medidas físicas y herramientas de rehabilitación, la mayoría de las veces de forma empírica, según la decisión del terapeuta o dependiendo de la posibilidad económica de cada institución médica.
Metodología
Se realiza una búsqueda de la literatura actual a través de PubMed, Google Académico y Cochrane Library solamente de revisiones sistemáticas que incluyan estudios con alta evidencia (metaanálisis aleatorizado, controlado y mínimo un estudio aleatorizado) según la jerarquización de Sackett de la evidencia médica Ia y Ib.
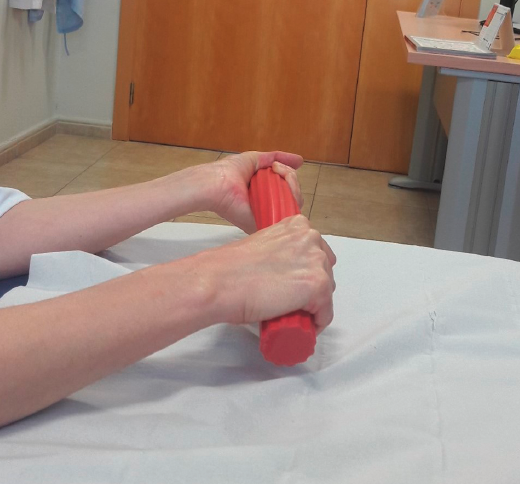
Figura 1. Ejercicio excéntrico con goma elástica. Primera fase: la paciente sujeta en la mano afectada (derecha) un rulo elástico envuelto con cinta elástica en posición neutra. La goma está sin tensión, pero actúa una fuerza isométrica sobre la musculatura excéntrica.
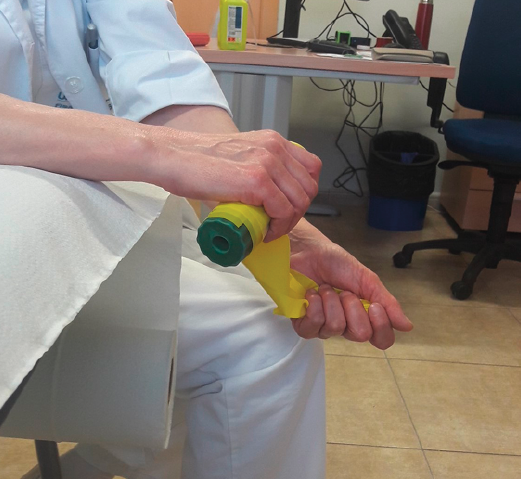
Para ello, se introduce cada tratamiento aplicado en nuestras instituciones con las palabras claves: lateral epicondylitis, el tratamiento respectivo y systematic review. Se encuentran 5 revisiones sistemáticas para las medidas físicas, 2 para el tratamiento manual y 2 para los ejercicios. Para el tratamiento mediante kinesioterapia no se encuentra ninguna revisión sistemática, aunque sí un estudio aleatorizado, doble ciego-cross over.
Resultados
El tratamiento rehabilitador lo clasificamos en 4 grupos de medidas:
- Aplicación de medidas físicas: estimulación eléctrica nerviosa transcutánea (TENS), ultrasonidos (US), láser, magnetoterapia (MT) y ondas de choque (OC).
- Tratamiento manual: fricción profunda según Cyriax, manipulación de Mills (manipulación con alta velocidad).
- Ejercicios: ejercicios excéntricos.
- Kinesiotape (KT).
Figura 2. Ejercicio excéntrico con goma elástica. Segunda fase: mediante la cinta elástica estirada por la mano no afectada se coloca la mano del brazo afectado en posición de extensión.
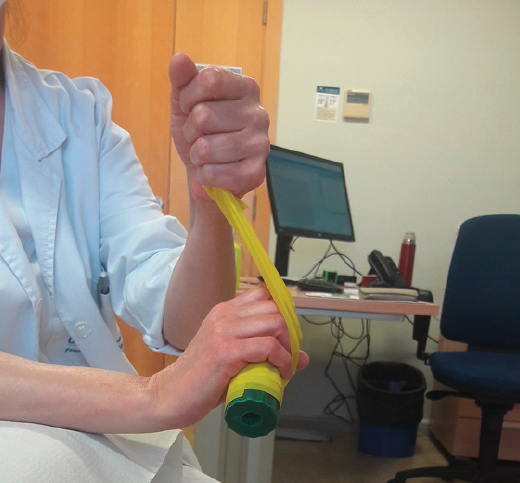
Figura 2. Ejercicio excéntrico con goma elástica. Segunda fase: mediante la cinta elástica estirada por la mano no afectada se coloca la mano del brazo afectado en posición de extensión.

Aplicación de medidas físicas
Estimulación eléctrica nerviosa transcutánea
En la práctica, la electroterapia se aplica de forma combinada con otras terapias(4). Como monoterapia, según las revisiones sistemáticas, no se ha comprobado a corto plazo la eficacia de la aplicación de la TENS para el tratamiento de la EL(5,6,7).
Figura 3. Ejercicio excéntrico con goma elástica. Tercera fase: se cambia la dirección de la tensión de la goma elástica provocando una tensión hacia la flexión de la muñeca. Resulta una fuerza que tiene que ser combatida por la musculatura extensora. En este momento, la paciente realiza una fuerza isométrica y el ejercicio ya no es solamente excéntrico.
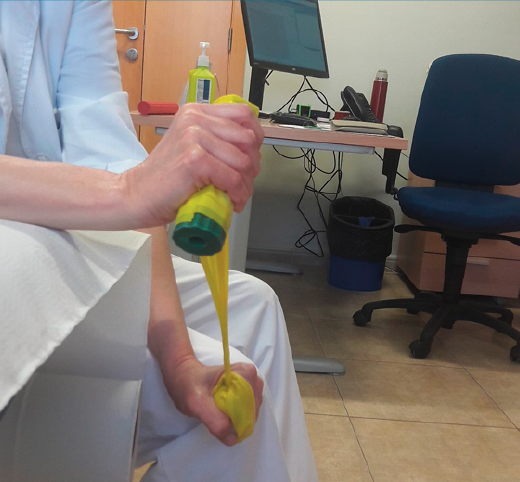
Ultrasonidos
Respecto al beneficio del tratamiento mediante US, la revisión sistemática de Dingemanse de 2014(6) muestra una evidencia moderada versus placebo a medio plazo; a corto plazo, no hay diferencia en su eficacia comparada con placebo, independientemente de que la aplicación de US sea de forma continua o pulsada(8,9).
Figura 4. Ejercicio excéntrico con goma elástica. Cuarta fase: el ejercicio finalmente acaba con un movimiento activo de la muñeca, realizando una flexión y así terminando con una fuerza excéntrica de la musculatura extensora.
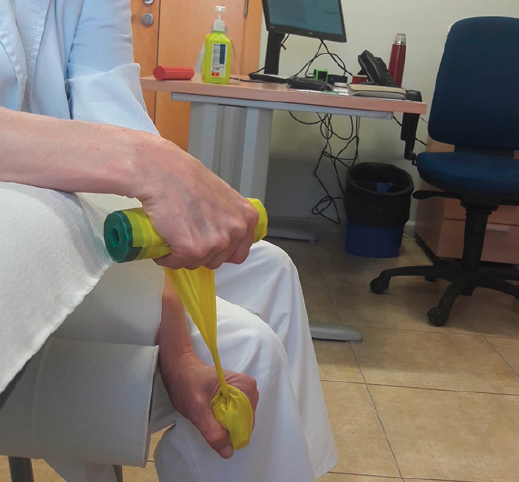
Láser
En muchos estudios se combina el tratamiento con láser con otras terapias. Para láser versus placebo no hay diferencia a medio o largo plazo(6), sin claras recomendaciones a corto plazo. La combinación de láser con ejercicios pliométricos (máxima fuerza) ha mostrado una evidencia moderada a corto plazo.
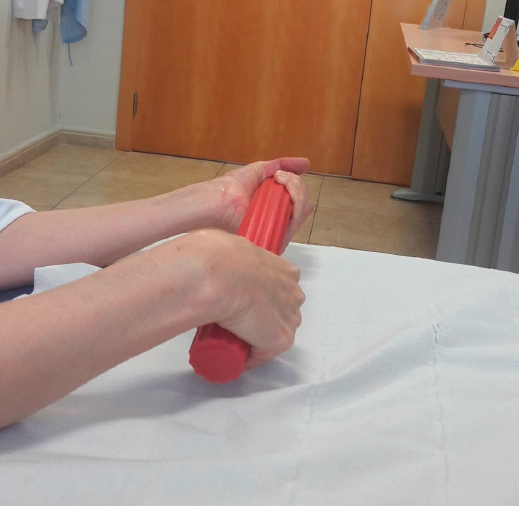
Figura 5. Ejercicio excéntrico modificado con palo elástico para evitar la coactuación isométrica. Primera fase: el paciente sujeta el palo elástico con ambas manos en vertical. La mano afectada está colocada caudalmente en la barra; la no afectada cranealmente.

Magnetoterapia
El efecto de la MT en la literatura es discutido y genera mucha controversia. Hay algunos estudios aleatorizados clínicos (RCT) como el de Uzunca(10), que muestra efectividad respecto al dolor tras una evolución de 3 meses, no a corto plazo, comparado con placebo. Deveraux(11), en 1985, tampoco encontró ninguna reducción del dolor a corto-medio plazo.
Según las revisiones sistemáticas de los años 2003(12), 2006(13)y 2014(6), se puede decir que la MT no provoca ningún efecto para el tratamiento de la EL, pero se trata de una evidencia baja (2b, según Sackett).
Ondas de choque
La evidencia de las OC respecto al efecto del tratamiento de la EL tampoco es clara. Los estudios son de calidad muy heterogénea, se utilizan tanto OC focalizadas como radiales y, por lo tanto, son difícil de comparar.
Una revisión de Cochrane de 2005(14) concluye que hay una evidencia alta de que las OC aportan poco o ningún beneficio respecto al dolor y la función de la EL.
Figura 6. Ejercicio excéntrico modificado con palo elástico para evitar la coactuación isométrica. Segunda fase: se realiza una rotación del palo, en este caso en el sentido de las agujas del reloj, para colocar la muñeca afectada pasivamente en posición de extensión.

En un RCT multicéntrico de Haake(15), tras un tiempo de 3 meses, no se mostró una diferencia significativa comparado con placebo. Por el contrario, otros RCT(16,17) con una evidencia alta de nivel I sí que han podido mostrar una mejora respecto al dolor y la funcionalidad de > 50% en el grupo tratado tras 3 meses respecto al grupo de placebo, con OC focalizadas.
Otro beneficio es que los efectos secundarios son mínimos(15); como mucho, se observa rubor, dolor y pequeños hematomas.
Por lo tanto, las OC son recomendadas en EL resistente al tratamiento convencional, como segunda opción.
Tratamiento manual
El tratamiento manual más conocido es la fricción profunda según Cyriax, seguido por la manipulación de Mills (manipulación con alta velocidad). La evidencia en la literatura es mínima(18). Cyriax como tratamiento único no muestra eficacia(19).
Figura 7. Ejercicio excéntrico modificado con palo elástico para evitar la coactuación isométrica. Tercera fase: se realiza una torsión del palo estático mediante la mano no afectada.

Una revisión sistemática de Cochrane(20) confirma la falta de evidencia científica para el efecto de la fricción profunda. Empíricamente, se ha observado que el efecto analgésico local a corto plazo del tratamiento manual ayuda al paciente realizar los ejercicios de forma más rigurosa(19).
En cuanto a estudios sobre el tratamiento manual en combinación con ejercicios, Hoogvliet(21) describe en su revisión sistemática una evidencia moderada para la manipulación cervical y dorsal en combinación con ejercicios concéntricos y excéntricos y movilización de muñeca y antebrazo. Aunque está descrita una cierta comorbilidad cervical en pacientes con EL que correlaciona con un peor factor pronóstico(22), el tratamiento manual cervical como monoterapia no ha mostrado un beneficio(21).
Ejercicios
Empíricamente, un buen programa de ejercicios siempre juega un papel importante en el tratamiento de la EL.
En la literatura se han descrito diferentes formas de ejercicios para los extensores de la muñeca. Una revisión sistemática de 2012(23) muestra resultados positivos respecto al dolor y la fuerza mediante entrenamiento de fuerza de forma isotónica excéntrica, concéntrica, isométrica o isocinética. Un RCT con una evidencia de nivel I describe una clara mejoría mediante entrenamiento excéntrico (EE)(24).
Figura 8. Ejercicio excéntrico modificado con palo elástico para evitar la coactuación isométrica. Cuarta fase: se cambia la postura del palo elástico a horizontal para la preparación de la realización del ejercicio correctamente.
Clásicamente, se trabaja con cinta elástica. Se realiza el ejercicio excéntrico contra la resistencia de la cinta elástica, guiado con la mano contraria(25).
La dificultad del EE en la práctica es conseguir realizar el ejercicio únicamente excéntrico, ya que muchas veces no queda claro cómo realizarlo y cómo vuelve la muñeca a su postura inicial, tras haber trabajado excéntricamente sin realizar una acción concéntrica de la musculatura afectada(26). En las Figuras 1, 2, 3 y 4 se explican los ejercicios excéntricos y el dilema que se produce.
Para ello, Tyler(24) modifica la realización clásica del EE como hasta ahora se ha aplicado. En el ejercicio modificado se utiliza una barra elástica sujetada en la mano afectada con la muñeca en extensión. La mano no afectada torsiona la barra hacia delante. El ejercicio consiste en realizar fuerza excéntrica con la mano afectada al volver la barra a su posición inicial (Figuras 5, 6, 7, 8 y 9).
Figura 9. Ejercicio excéntrico modificado con palo elástico para evitar la coactuación isométrica. Quinta fase: se termina el ejercicio realizando con la mano afectada una torsión hacia delante y, de esta manera, realizando un ejercicio de potenciación excéntrico.
Tampoco hay consenso en la literatura sobre valores de velocidad y/o repeticiones de los ejercicios(23,26). Lo habitual suele ser alrededor de unas 5, 10 o 15 repeticiones en 3 series, 1 vez/día(24,25,26). Generalmente, se recomienda una carga progresiva de la musculatura extensora(26).
Kinesiotape
El KT es un tratamiento común en la rehabilitación del deporte, cuyo efecto postulado consiste en mejorar tanto la circulación sanguínea como linfática, reducir el dolor y la tensión muscular, y ejercer sobre la propiocepción(27). Sobre su efecto para la EL, la literatura es escasa; no existen revisiones sistemáticas. Dilek(28) y Cho(29) describen mejoría respecto al dolor y la fuerza de puño, como mejor control del dolor al realizar los ejercicios, pero el nivel de los estudios es bajo.
Discusión
La EL es una patología con mucha incidencia en el ámbito laboral. Como mutua laboral, tenemos un gran interés en que su tratamiento sea lo más eficaz y lo más rápido posible para garantizar una reincorporación laboral más rápida y así reducir los tiempos de baja. Observamos que en la regeneración del paciente con epicondilitis influyen factores socioeconómicos que interfieren en la evolución de las terapias que no son modificables por parte del terapeuta.
Como ya se describió anteriormente, la epicondilitis es una patología que aparece en pacientes con profesiones que requieren movimientos repetitivos del miembro superior, trabajos que suponen una sobrecarga biomecánica del codo en extensión con el antebrazo en pronación y la muñeca en extensión. Biomecánicamente, el músculo extensor carpo radialis brevis (ECRB) juega un papel importante(30). Fuerzas repetitivas de tensión sobre el tendón provocan microtraumatismos en un tejido que ya per se es braditrófico y con pocos mecanismos de regeneración.
La expresión “epiconidilitis” es errónea, ya que histológicamente no se trata de una inflamación. Lo que se encuentran(31) son roturas en la placa tendinosa del ECRB, con pérdida de tendinocitos, cambios de la estructura colágena con degeneración hialínica y/micoide. Además, se observa calcificación, distrofia, proliferación fibroblástica y/o neovascularización(30,32) en ausencia de hallazgos de inflamación aguda.
La enfermedad, según Mallen et al.(33), es autolimitante y la fase aguda se suele resolver en entre 6 y 12 semanas. Aunque la resolución de su expresión crónica puede tardar hasta 12 meses.
La fisioterapia es una parte más del tratamiento general que engloba: información al paciente, tratamiento con antiinflamatorios no esteroideos (AINE) de forma tópica, medidas ortopédicas como cincha epicondilar e infiltraciones locales con corticosteroides.
Se ha documentado que la aplicación de AINE de forma tópica tiene un beneficio frente a la medicación oral, por su escasez en efectos secundarios. Parece que, al menos en las primeras 4 semanas, muestran un efecto positivo respecto al dolor, aunque la evidencia científica de su efecto es poca(34,35).
Respecto a las ortesis o cinchas epicondilares, los autores de la revisión Cochrane del año 2002(36) no pueden establecer conclusiones en contra o favor de la eficacia de medidas ortopédicas. Nishizuka en 2017(37) confirma en un estudio multicéntrico, aleatorizado y controlado que la cincha no tiene más efecto que el placebo en entre 1 y 6 meses de evolución.
La aplicación de una tanda con inyecciones locales con corticosteroides y anestésico local a los 15 días de evolución(38) es el siguiente paso, ya que se ha comprobado un efecto positivo respecto al dolor a corto plazo. Lamentablemente, a largo plazo (> 1 año) no se puede comprobar ningún beneficio(39).
En nuestro entorno, la rehabilitación se inicia precozmente, de forma inmediata tras el diagnóstico, compaginándola con el trabajo o emitiendo una baja laboral, en función de las manifestaciones agudas.
La rehabilitación consistía en la aplicación de US, TENS, magnetoterapia, ondas de choque, láser, vendaje neuromuscular, terapia manual y ejercicios.
En la revisión de la literatura actual que se orientó sobre todo en revisiones sistemáticas, se observa que hay pocos estudios que cumplan los criterios de la medicina basada en evidencia (EBM) para las técnicas como monoterapia.
También es cierto que la realización de RCT correctos para técnicas fisioterapeutas es difícil, ya que la metodología ciega o doble ciega no es aplicable. Este es el caso, por ejemplo, de la fricción profunda (Cyriax)(20) y otros tratamientos manuales o el kinesiotape.
Como ya se comentó inicialmente, patohistológicamente, la EL no muestra signos de inflamación aguda(30,32), sino que se observan cambios de la estructura colágena, proliferación fibroblástica, etc., como roturas tendinosas crónicas del ECRB.
Todo eso hace pensar que son aquellos tratamientos que mejoran la regeneración aumentando la circulación y así mejorando la situación metabólica del tendón del ECRB los que más beneficios tienen. Los US, la MT y la fricción profunda presentan estas características.
Sobre todo para la fricción profunda, se postula su efecto en la regeneración tendinosa a través del aumento de la perfusión y la oxigenación local mediante el inicio de un proceso inflamatorio local.
Conclusión
Tras un repaso de la literatura, se puede concluir en general que, en la situación científica actual, existen pocos estudios que cumplan los criterios de la EBM.
La electroterapia, como el TENS, al igual que el láser, no es capaz de mostrar su efectividad en las revisiones sistemáticas o RCT. Como monoterapia no hay eficacia a corto, medio o largo plazo(5,6,7). Por lo tanto, no se pueden recomendar estas 2 terapias para el tratamiento de la EL.
Respecto a la MT, la literatura tampoco es concluyente. Las revisiones sistemáticas muestran una evidencia baja (2b) de que la MT no tiene efecto para el tratamiento de la EL, sobre todo a corto y medio plazo(6,12,13), aunque parece que a largo plazo (> 3 meses) se consigue un efecto positivo respecto al dolor(10).
Algo similar pasa con la aplicación de US. Hay evidencia científica, aunque de nivel moderado, de que este tratamiento ayuda en la EL a medio plazo (> 6 semanas), pero no a corto plazo (< 6 semanas)(6,8,9). Por esta razón, estas 2 terapias sí que se recomiendan para el tratamiento de la EL.
El tratamiento con OC ha mostrado una eficaz clínica, comprobada en 2 RCT con evidencia alta de nivel I, a largo plazo (3 meses) con ondas focalizadas(16,17). También se mostró una ventaja respecto al tratamiento con US en comparación a largo plazo(15). Según la revisión sistemática de las OC y EL(14), aun con críticas a la calidad de los estudios, hay una evidencia alta de poco o ningún efecto clínico. Se puede recomendar las OC solamente como segunda opción.
Poca evidencia hay para el tratamiento manual, sea para las fricciones profundas (Cyriax)(19,30) o para las manipulaciones cervicales como monoterapia(21). En combinación con ejercicios, sí que hay una evidencia moderada, ya que facilitan al paciente la realización de los ejercicios con mejor rendimiento(21). Por lo tanto, se puede recomendar el tratamiento manual en combinación con la realización de ejercicios, pero no tiene ningún beneficio como monoterapia, comprobado en la literatura.
La terapia para la que más evidencia científica de su eficacia se ha encontrado son los ejercicios. Aunque ya se mostró una clara evidencia, independientemente de la forma de los ejercicios(23), destacaron como terapia de elección los ejercicios excéntricos con una evidencia alta de nivel I(24).
Lo importante para un buen resultado de la terapia es la correcta realización de los ejercicios, ya que deben ser estrictamente excéntricos(24). Nos orientamos hacia el método de Tyler, que trabaja la musculatura extensora con un palo elástico, evitando así la reposición indeseada de la muñeca de forma isométrica (Figuras 5, 6, 7, 8 y 9).
Respecto a la intensidad, las repeticiones y la frecuencia de la realización de los ejercicios, hay consenso en que la intensidad deber ser progresiva. Se inicia con 5 repeticiones en series de 3, varias veces a la semana. Se aumenta progresivamente según la tolerancia del paciente hasta 15 repeticiones(23,26). Los ejercicios claramente se recomiendan para el tratamiento de la EL.
La última terapia utilizada en nuestro entorno es la aplicación de kinesiotape. Aunque empíricamente este tratamiento parece mejorar la sintomatología de la EL, por falta de revisiones sistemáticas y por el bajo nivel de los estudios hasta ahora realizadas, no se puede recomendar el kinesiotaping según a la evidencia científica actual(27,28,29).
· Recomendación de tratamiento como primera opción:
– Ultrasonido, efecto tras 3 meses.
– Magnetoterapia, efecto tras 3 meses.
– Tratamiento manual antes del ejercicio.
– Ejercicios excéntricos.
· Segunda opción de tratamiento:
– Ondas de choque, iniciar a los 3 meses
Para terminar, el resultado de este trabajo deja en evidencia que muchas técnicas hasta ahora utilizadas en rehabilitación no tienen evidencia científica actual. Sería recomendable tanto para médicos rehabilitadores como fisioterapeutas que tratan la EL que se orientaran en el futuro hacia las terapias con evidencia científica para un tratamiento más eficaz que tenga un beneficio sobre todo para el paciente.
Se requieren más estudios para valorar el efecto sobre la evolución de las terapias científicamente comprobadas en cuanto a reducción de los tiempos de baja en aquellos pacientes cuya epicondilits se prolonga en el tiempo.