Introducción
En la reconstrucción del ligamento cruzado anterior (LCA) están descritas diversas técnicas quirúrgicas donde se emplean distintos tipos de injertos y de fijaciones, tanto a nivel tibial como femoral(1,2).
La plastia autóloga de tendones isquiotibiales es una de las alternativas más utilizadas y aceptadas universalmente(3,4), ya que sus propiedades estructurales son similares a las del ligamento original, además de presentar una teórica menor morbilidad en la zona donante de donde se obtienen(5).
Para que un injerto sea considerado idóneo en la realización de una ligamentoplastia debe cumplir las siguientes características:
- Permitir una fijación rígida y resistente.
- No sufrir movimiento dentro del túnel.
- Permitir una rápida integración.
- Ser resistente a las cargas cíclicas.
Para su aplicación en la práctica, es necesario tener en cuenta las siguientes afirmaciones:
- El grosor del ligamento es directamente proporcional a su resistencia e inversamente proporcional a sus posibilidades de alargamiento.
- A nivel estructural, no todas las fibras del ligamento poseen la misma longitud debido a la extensión de sus inserciones. Y en esa “incorporación” de fibras ligamentosas es donde se puede producir la variación en su resistencia y elasticidad, en el curso mismo del movimiento.
- Una plastia menor de 8 mm de diámetro se asocia con una mayor probabilidad de rerrotura y/o fallo de esta(6,7,8). Por ello, una buena planificación de la cirugía pasaría por anticiparse y conocer de antemano las probabilidades de que la plastia alcance un diámetro igual o superior a 8 mm(9).
Ante este dato, pese a ser un factor determinante, actualmente no existe un modelo establecido en la práctica clínica que permita predecir de forma preoperatoria y fiable el diámetro final de la plastia(10).
Resulta indudable que el tratamiento más adecuado para el paciente dependerá de su edad, el grado de inestabilidad, la asociación de otras lesiones (ligamentosas, meniscales, condrales), su nivel de actividad y sus expectativas tanto funcionales como laborales y deportivas.
En la búsqueda por garantizar un diámetro de injerto suficiente para maximizar la resistencia y ofrecer a la par soluciones novedosas a las limitaciones actuales de los autoinjertos de isquiotibiales, se propone como alternativa la “técnica de trenzado de cuatro fascículos”.
Existen publicaciones de conocidos autores en las que ya se han descrito técnicas de trenzado de las fascias con buenos resultados(11). Las más conocidas son:
- Técnica de Stapleton(12) para el trenzado del tejido: cada tendón se trenza consigo mismo formando dos injertos de trenza diferentes con dos hebras cada uno, que se tensan por separado. Como limitación de esta técnica encontramos que los autores utilizan en su fijación abrazaderas que pueden aplanar los tendones y debilitar el injerto del tendón de la corva cuando se sujetan.
- Técnica de Samitier(13,14): consiste en la realización de una trenza usando cuatro hebras de los dos tendones de los isquiotibiales (doblados por la mitad). Se trata de una técnica compleja en la que normalmente se utilizan tornillos interferenciales para la fijación.
Con el fin de demostrar la eficacia de esta nueva técnica de trenzado de la plastia para la reconstrucción del LCA, así como de superar algunas de las desventajas conocidas hasta el momento, se establecen los siguientes objetivos:
- Aumentar el diámetro de la plastia sin reducción significativa de su longitud.
- Conseguir un reparto equitativo de la tensión del tendón a lo largo de toda la plastia, proporcionando estabilidad a esta.
- Obtener una óptima fijación tibial tras la colocación del tornillo interferencial.
- Gestionar de la forma más eficiente todos los recursos disponibles.
MATERIAL Y MÉTODO
Este estudio consiste en la descripción y el análisis de una técnica utilizada en la reparación del LCA.
Anatómicamente, el LCA tiene una apariencia de cinta plana(15). La configuración final del injerto trenzado descrita en nuestra técnica también es plana e imita esa apariencia del LCA original.
El propósito de realizar una configuración trenzada es que esta se comporte como una unidad, favoreciendo el agarre con el tornillo de interferencia.
Este hecho puede traducirse en una fijación tibial más fuerte y en una disminución potencial del “fenómeno de corte” del injerto en hebras independientes(16).
Descripción general de la técnica de preparación de la plastia con tendones isquiotibiales de forma trenzada
Tras una rigurosa evaluación preoperatoria con exámenes físicos y pruebas de imagen, se evalúa la lesión y se decide el procedimiento quirúrgico que se va a realizar.

Bajo anestesia, se accede a los tendones isquiotibiales del paciente para su extracción y la formación del injerto.

Tras la extracción de los tendones, se procede a la preparación de la plastia. Para ello, sobre la mesa de trabajo, se retiran cuidadosamente los restos de músculo y material no viable de la superficie de los dos tendones, obteniendo dos plastias (Figuras 1 y 2).
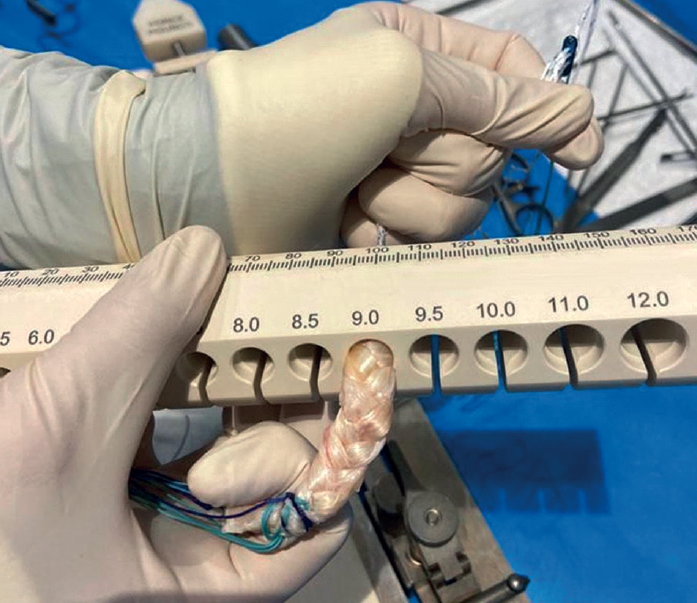
Generalmente, el tendón semitendinoso suele ser más grueso que el recto interno. Aprovechando esa dismetría entre ellos, una vez promediados ambos tendones, se realiza la conversión de los cuatro cabos en tres, uniendo las dos porciones del tendón menos grueso.
Tras este paso, se procede a su trenzado llevando siempre hacia el centro los extremos laterales (Figura 3).
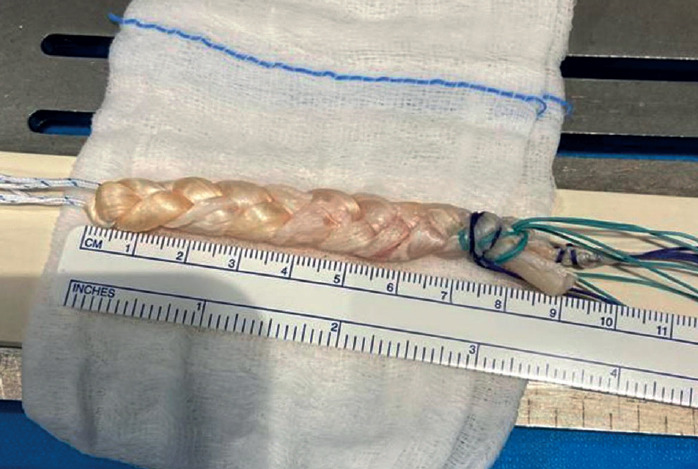
Es importante, al finalizar el trenzado, realizar un buen cierre que garantice que no se deshace la trenza y que, además, se mantiene la tensión proporcionada de forma constante a lo largo de toda la plastia (Figura 4).
Los tendones se trenzan juntos para formar un injerto fuerte y estable.
VIDEOTÉCNICA (Vídeo 1)
- Se realiza la preparación de la zona receptora: se prepara la articulación de la rodilla retirando cualquier tejido dañado o no viable, y creando túneles óseos en los sitios de inserción del injerto.
- El injerto trenzado se inserta en los túneles óseos de la articulación y se realiza la fijación.
- Cierre de la incisión e inmovilización del miembro mediante vendaje y ortesis si procede.
- Después de la cirugía, el paciente debe seguir un programa de rehabilitación para restaurar la fuerza, la estabilidad y la función de la articulación.
RESULTADOS
Las ventajas de esta preparación que clínicamente se han observado son:
- Aumento de aproximadamente al menos un milímetro de diámetro de la plastia con una reducción poco significativa de su longitud total.
- Presenta mayor resistencia y estabilidad que un injerto no trenzado.
- Mayor facilidad para obtener la misma tensión en todos los cabos.
- Disminuye el fenómeno de corte del injerto en hebras independientes (deshilachado).
- Reducción de costes quirúrgicos por no aumentar el número de implantes ni precisar aloinjertos.
DISCUSIÓN Y CONCLUSIONES
En conclusión, presentamos un estudio que describe una técnica que ha sido probada y demostrada en el ámbito clínico, siendo segura y confiable, al obtenerse un injerto más grueso y uniforme con una tensión similar en los cuatro fascículos y, por tanto, más reforzado.
Esta técnica proporciona una mejor sensación de fijación tibial, tras la colocación del tornillo interferencial, y una menor elongación postoperatoria de la plastia.
De esta forma, se mejora la estabilidad de la rodilla del paciente y se reduce el riesgo de lesiones posteriores, minimizando la pérdida de movimiento y disminuyendo la rigidez articular posquirúrgica.
Con ello, se consigue una recuperación más rápida y una mejor calidad de vida del paciente tras la cirugía.
Se propone la realización de nuevos estudios avalados por pruebas biomecánicas que simulen el mecanismo de este injerto trenzado y donde se valore la estabilidad de la articulación de la rodilla, la fuerza de la plastia y la movilidad postoperatoria.
Vídeo 1. Muestra la técnica para la realización del trenzado del injerto de isquiotibiales para la reconstrucción del ligamento cruzado anterior.