Introducción
El hombro es la articulación con más movilidad de todas las existentes en el organismo y, por ello, se considera la más “inestable” y propensa a presentar problemas(1). La función más importante del hombro es llevar la mano a la posición en la que esta debe trabajar(2).
Esta articulación es un complejo articular cuyas estructuras a nivel articular, muscular o tendinoso se pueden lesionar y producir dolor(3). Según la gravedad de la lesión del hombro, esta podría afectar tanto al desempeño de las actividades de la vida diaria (AVD) instrumentales, tales como el cuidado de otros, el desempeño laboral, el uso de dispositivos de comunicación o de manejo del hogar, como también a las AVD elementales, relacionadas con la higiene personal, la alimentación o el descanso, en los casos más graves(4).
El hombro doloroso tiene una elevada prevalencia(5), siendo el tercer motivo por el cual los pacientes acuden a la consulta de Atención Primaria(6). Es causa de un elevado índice de absentismo laboral(6) y sobre el 30% de los pacientes que lo padecen precisará de una baja médica en los 6 meses siguientes a la primera consulta(7).
La precocidad en el diagnóstico es importante, así como la instauración de alternativas terapéuticas que disminuyan el dolor, mejoren la funcionalidad del hombro y acorten la incapacidad a largo plazo(6).
El examen físico puede ser la más rentable de las pruebas diagnósticas. Lo interesante de las pruebas físicas es que pueden ser utilizadas en cualquier etapa asistencial del paciente y en cualquier entorno. Estas no son invasivas, son cómodas, rápidas y pueden dar resultados inmediatos. Su objetivo es reproducir el dolor o los déficits funcionales, prestando relevancia a los síntomas de los pacientes, mientras que, por el contrario, las lesiones detectadas por imagen o en cirugía pueden ser asintomáticas. Por otra parte, no implican ningún coste adicional al de una consulta clínica(3).
El objetivo de la presente revisión es elaborar una guía rápida y útil que englobe las maniobras ortopédicas y los test clínicos que mejor porcentaje de sensibilidad y especificidad presentan en la literatura y que así el fisioterapeuta goce de herramientas adecuadas para poder valorar el hombro del paciente en un momento determinado y poder establecer su tratamiento en esa dirección(6).
No se trata una guía completa del proceso de exploración: ya se habría hecho en primera instancia una correcta anamnesis y, después, dentro del transcurso de la exploración, tras una inspección, una palpación y una movilización de la articulación, realizaríamos estas maniobras y test que nos darían información adicional para completar la valoración de una supuesta primera visita o de las visitas sucesivas que se hacen para controlar el evolutivo de la lesión.
Material y métodos
Se ha realizado una revisión bibliográfica utilizando diversas fuentes de información sin descartar periodos de publicación y teniendo como criterios de inclusión que fuesen en inglés o español y que estuviesen disponibles de manera gratuita:
- Base de datos PubMed, PEDro y Google Académico utilizando para la búsqueda las palabras clave shoulder y clinical test, obteniendo 23 referencias válidas.
- Catálogo bibliotecario de la Biblioteca de la Universidad Miguel Hernández de Elche, utilizando para la búsqueda las palabras clave “hombro”, “pruebas clínicas” y “pruebas diagnósticas”, donde se obtuvieron 5 referencias valederas para el estudio.
Palabras clave: shoulder, clinical test, hombro, pruebas clínicas y pruebas diagnósticas.
Resultados
Dentro de la exploración física, una vez terminada la anamnesis del proceso en cuestión, de manera clásica se establecen una inspección, una palpación y una movilización de la estructura a estudio para ir cumplimentando la historia clínica. La realización de estas maniobras y test darían una información adicional para completar esa valoración, bien de una supuesta primera visita o bien de las visitas sucesivas que genere el proceso y que se deben valorar igualmente para controlar la evolución de la lesión.
Después de revisar toda la bibliografía comentada, se dividen los resultados encontrados en 2 grandes grupos: las maniobras ortopédicas especiales y los test clínicos (Tabla 1).
Maniobras ortopédicas especiales
Prueba de arco doloroso(3,5,8,9,10)
La maniobra de arco doloroso (sensibilidad del 32%, especificidad del 80,5%)(11) determina la existencia de un intervalo doloroso en la abducción del brazo afecto.
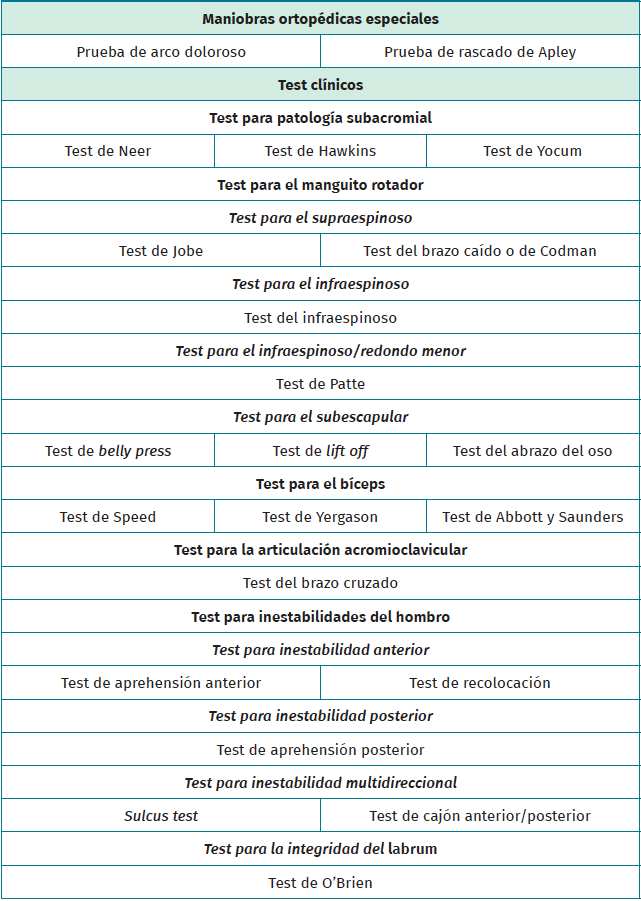
Procedimiento: con el paciente de pie, se le pide que eleve el brazo en el plano escapular, con una ligera antepulsión de unos 20-30°, pidiendo que realice el movimiento en una amplitud máxima.
Valoración: la presencia de dolor en un arco comprendido entre los 60/80 y los 120° es sugerente de síndrome de impingement subacromial (Figuras 1A y 1B), mientras que un arco doloroso por encima de 120-140° es más sugestivo de un trastorno de la articulación acromioclavicular.
Prueba de rascado de Apley(3,5,6,8,9,12)
Es una manera rápida y sencilla de valorar los arcos de movilidad del sujeto.
Procedimiento: el paciente se encuentra de pie o sentado. Para valorar la abducción y rotación externa, se le pide al paciente que pase la mano por detrás de la cabeza y que se toque el ángulo medial superior de la escápula (Figura 1C). Se le podrá guiar con un estímulo exteroceptivo tocando el área en cuestión con un martillo de exploración de reflejos o un bolígrafo. A continuación, se determinan los límites de la rotación interna y la aducción instruyendo al paciente para que se toque la parte frontal de la cabeza y el acromion opuesto. Finalmente, para testar más aún la rotación interna y la aducción, se pide al sujeto que lleve el dorso de su mano por la espalda hasta el ángulo inferior de la escápula opuesta (Figura 1D).
Valoración: se observan los movimientos durante todas las fases de la prueba en busca de cualquier limitación de estos o de cualquier alteración del ritmo o la simetría normales.
Test clínicos
Test para patología subacromial
Test de Neer(3,5,6,8,9,13,14,15)
Con este test (sensibilidad del 60-88,7%, especificidad del 30,5-98%)(11,15,16,17) se valora la presencia de un conflicto entre los tendones del manguito y el arco coracoacromial.
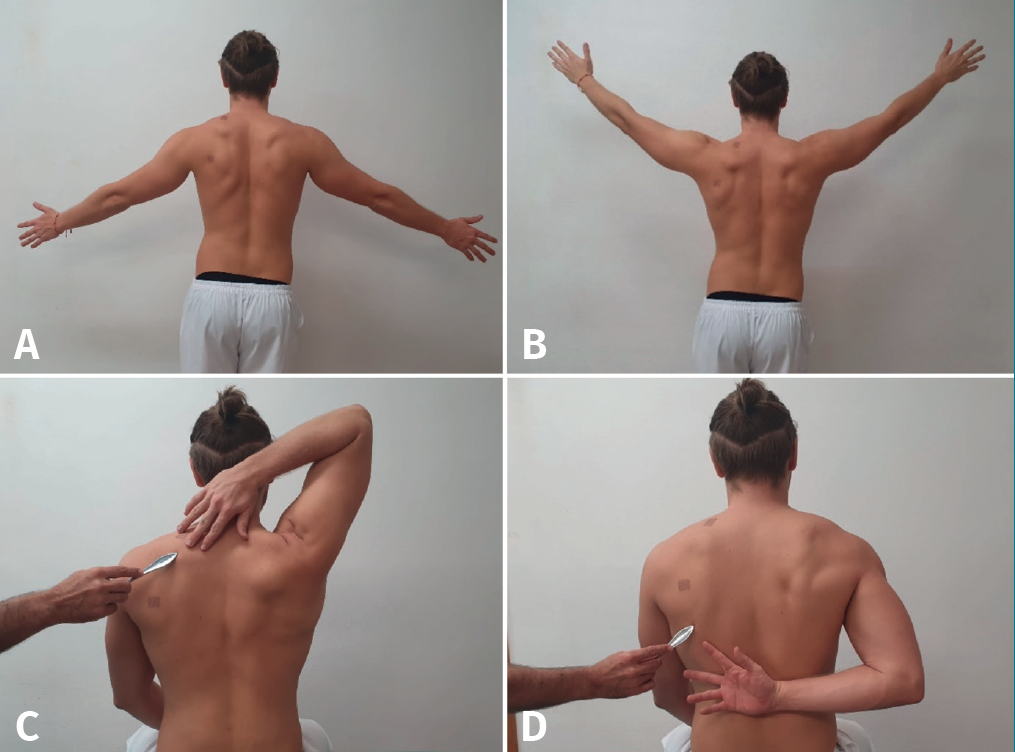
Procedimiento: se estabiliza la escápula del paciente con una mano y con la otra se inicia una flexión pasiva en rotación interna del hombro.
Valoración: se considera un signo positivo cuando al realizarlo se despierta dolor entre los 70 y los 120° (Figura 2A). Según el ángulo en el que aparece el dolor, nos indica el grado de conflicto: por encima de 90° se considera leve y por debajo de 60° es considerado grave.
Test de Hawkins(3,5,6,8,9,10,13,14,15)
El test de Hawkins (sensibilidad del 72-92,1%, especificidad del 25-45%)(11,14,15,16,17) valora la bursitis subacromial, ya que pone en compromiso el espacio subacromial. Al tener una sensibilidad tan alta, en caso de ser negativo, hemos de considerar la posibilidad de descartar este tipo de patología. Del mismo modo, un signo positivo podría ser debido también al conflicto del supraespinoso bajo el ligamento coracoacromial.
Procedimiento: el fisioterapeuta lleva el brazo del paciente a 90° de abducción de hombro, estabilizándolo, con 90° de flexión del codo. En esta posición el terapeuta realiza una rotación interna forzada de hombro sobre el brazo del paciente (Figuras 2B y 2C).
Valoración: el test se considera positivo si produce dolor.
Test de Yocum(3,5,6,9,14)
El test de Yocum (sensibilidad del 80%, especificidad del 36%)(18) valora igualmente el síndrome subacromial.
Procedimiento: el paciente lleva la mano al hombro no afecto para tomarlo como punto de apoyo y el fisioterapeuta resiste el movimiento de llevar en esta posición el codo del sujeto hacia arriba (Figura 2D). Algunos autores también consideran la posibilidad de que se realice un movimiento activo por parte del paciente sin resistencia del terapeuta y que aparezca de igual modo la sintomatología dolorosa.
Valoración: el test se considera positivo si produce dolor.
Test para el manguito rotador
Test para el supraespinoso
Test de Jobe(3,5,6,8,9,10,13,15,19,20)
El test de Jobe (sensibilidad del 53-88%, especificidad del 62-82%)(15,16,17) valora la tendinopatía de supraespinoso.
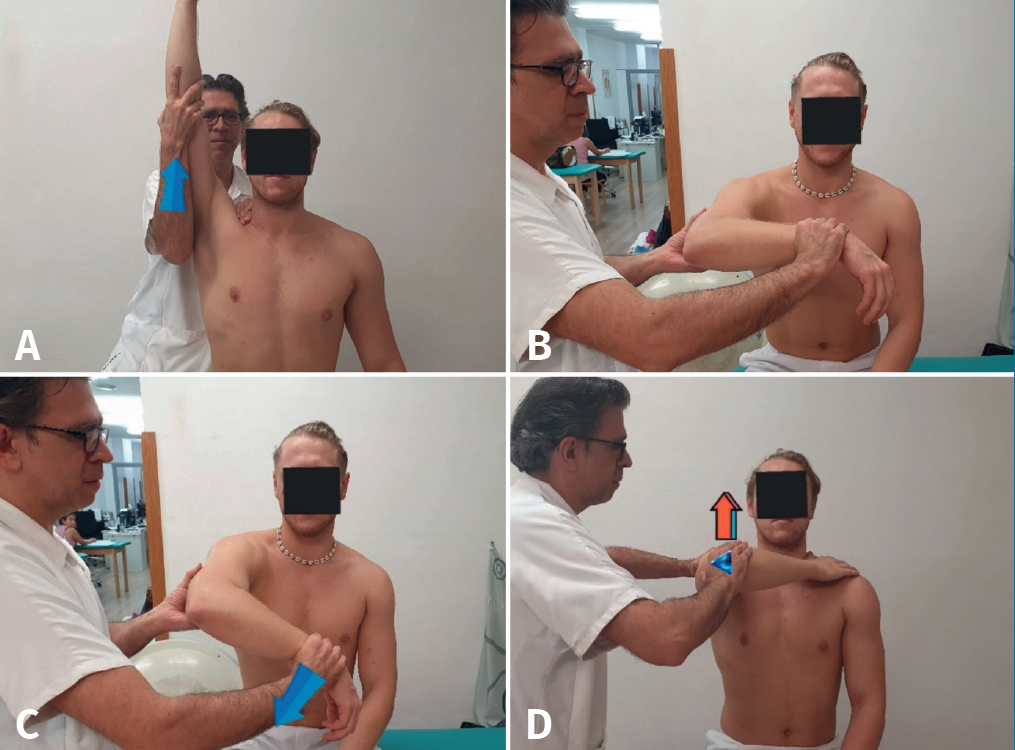
Procedimiento: el paciente lleva el brazo a 90° de abducción en el plano de la escápula (antepulsión de 20-30°) con rotación interna de hombro (pulgares hacia abajo) y extensión de codo. En esta posición, el fisioterapeuta, colocado delante del paciente, le resiste el movimiento de abducción aplicando una presión descendente (Figura 3A).
Valoración: el test es positivo para tendinopatía si resulta doloroso o débil y será incapacitante para el paciente en caso de rotura del manguito.
Test de brazo caído o de Codman(3,5,6,8,9,10,11,12,15,19)
El test del brazo caído o de Codman (sensibilidad del 7,8-73%, especificidad del 77-100%)(11,15,16,17) valora la patología o rotura del manguito de los rotadores.
Procedimiento: el fisioterapeuta coloca el brazo del paciente a 120° de abducción de hombro, en rotación neutra y con el codo extendido. El paciente debe mantener esta posición y después proceder lentamente llevando el brazo en aducción de manera activa (Figura 3B).
Valoración: la prueba es positiva si el paciente no logra mantener la posición por debilidad o dolor o si existe un descenso repentino y brusco. De 120 a 90° el movimiento se realiza gracias a la acción del deltoides, pero en roturas del supraespinoso el brazo cae bruscamente a partir de este ángulo, claudica y es imposible continuar descendiendo con suavidad.
Test para el infraespinoso
Test del infraespinoso o shoulder strength(3,5,8,9,14,15,19)
El test del infraespinoso o shoulder strength (sensibilidad del 90%, especificidad del 74%)(17) valora la existencia de patología en el infraespinoso.
Procedimiento: el paciente está sentado y posicionamos su codo pegado al cuerpo (0° de abducción) en flexión de 90° y el hombro en el plano escapular con el antebrazo en posición neutra. A continuación, se pide al paciente que mantenga activamente la posición mientras que el fisioterapeuta ejerce una fuerza isométrica en rotación interna del miembro a la altura de la muñeca (Figura 3C).
Valoración: el signo es positivo cuando registramos dolor o debilidad durante la rotación externa.
Test para el infraespinoso y el redondo menor
Test de Patte(3,5,6,9,13,19,21)
El test de Patte (sensibilidad del 93%, especificidad del 72%)(21) valora una posible tendinopatía del infraespinoso y/o del redondo menor.
Procedimiento: se coloca el paciente sentado con el brazo a 90° de elevación en el plano escapular, el codo a 90° de flexión y pediremos a este una rotación externa contra una resistencia isométrica realizada por el fisioterapeuta a nivel del antebrazo (Figura 3D).
Valoración: la prueba se considera positiva para tendinopatía si hay dolor o una incapacidad por parte del paciente para resistir nuestra presión, por lo que el brazo descenderá gradualmente. Si el paciente no puede realizar la resistencia contra gravedad será indicativo de rotura del tendón del infraespinoso. Este test solo será válido para analizar la fuerza del redondo menor en caso de déficit del infraespinoso.
Test para el subescapular
Test de belly press(3,9,15,19)
El test de belly press (sensibilidad del 40-76%, especificidad del 72-99%)(15,16,17) valora la debilidad del subescapular.
Procedimiento: se realiza con el paciente sentado y presionando activamente con su palma de la mano en el abdomen, justo debajo de la apófisis xifoides. Con el codo en el plano sagital del tronco, se indica al paciente que realice una presión máxima sobre el abdomen, realizando una rotación interna del hombro sin alterar la posición del codo (Figura 3E) o bien el fisioterapeuta puede ejercer resistencia a ese movimiento (Figura 3F).
Valoración: si aparece debilidad para esa rotación interna máxima, el paciente lo compensa con una extensión de hombro y una flexión de muñeca para aumentar la presión y la prueba será positiva para la debilidad del subescapular, sin especificar si se trata de una rotura parcial o completa.
Lift off de Gerber(3,6,9,13,15,19)
El lift off de Gerber (sensibilidad del 6-100%, especificidad del 23-100%)(15,16,17) valora la tendinopatía del subescapular.
Procedimiento: con el paciente sentado y el brazo flexionado por el codo y el dorso de la mano colocada detrás de la espada separada unos centímetros de la columna lumbar, el fisioterapeuta resiste la separación del antebrazo de la espalda (Figura 3G).
Valoración: la prueba es positiva para el subescapular si produce dolor o debilidad.
Test del abrazo del oso o bear hug(3,6,15)
El test del abrazo del oso (sensibilidad del 19,1-82%, especificidad del 92-99%)(15,16) también valora la tendinopatía del subescapular y/o una posible rotura del tendón.
Procedimiento: el paciente coloca la palma de la mano del miembro afecto sobre el hombro contralateral, dedos extendidos, flexión de hombro a 90° con el codo situado en el plano del hombro. Se indica al paciente que mantenga esta posición de la mano sin descender el codo y que haga una rotación interna forzada mientras que el fisioterapeuta tracciona y resiste de la muñeca del paciente aplicando una rotación externa perpendicular al antebrazo del paciente (Figura 3H).
Valoración: la prueba es positiva para el subescapular si encontramos debilidad de este (20-30% menos que en el lado contralateral) o rotura si es incapaz de realizar el movimiento.
Test para el bíceps
Test de Speed(3,5,6,9,10,15)
El test de Speed (sensibilidad del 47-71%, especificidad del 55,5-85%)(11,15,16) valora la existencia de patología (degenerativa, sinovitis, subluxación) en la cabeza larga del bíceps.
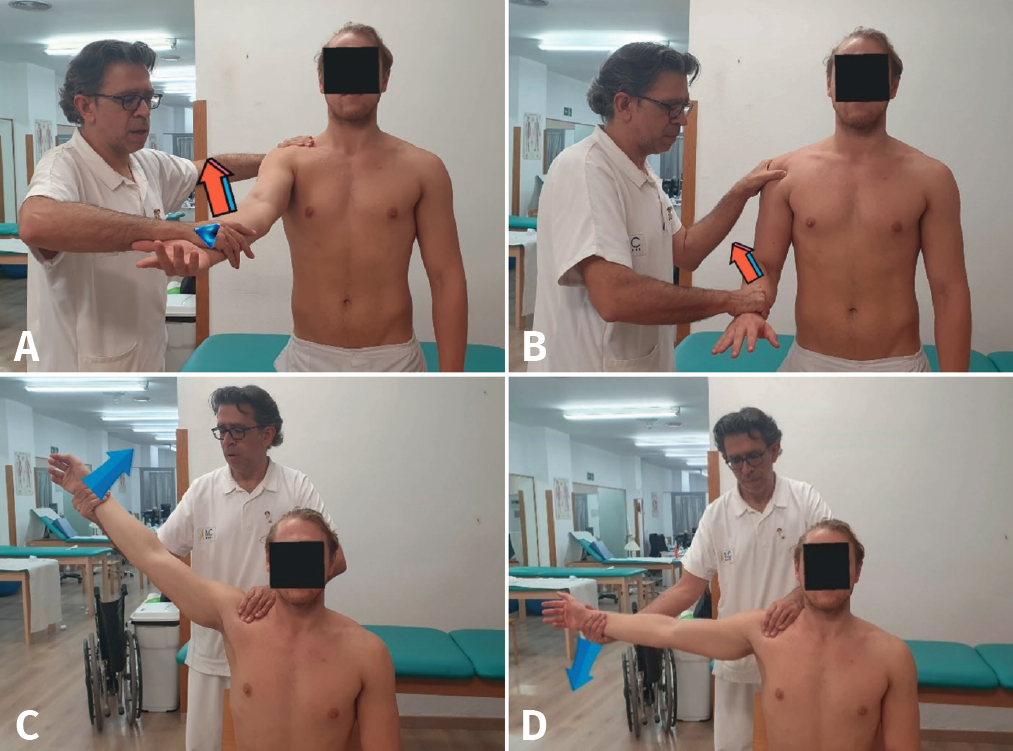
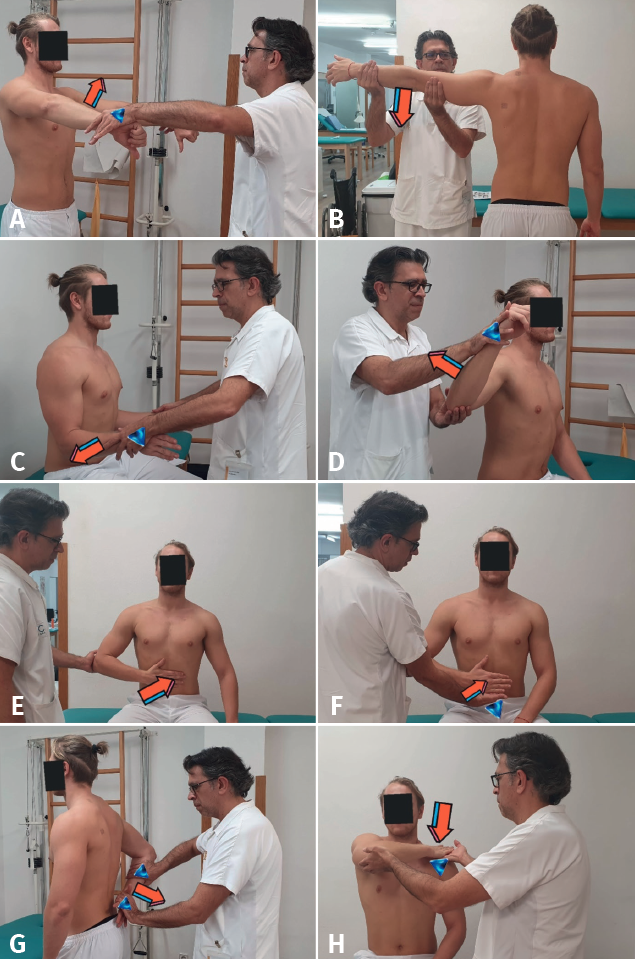
Procedimiento: el paciente realiza una flexión de hombro contra resistencia con el hombro a 90°, el codo extendido y el antebrazo supinado, mientras el fisioterapeuta aplica una fuerza hacia abajo sobre el miembro superior (Figura 4A).
Valoración: la prueba es positiva si el paciente refiere dolor a la altura de la corredera bicipital.
Test de Yergason(3,5,6,9,10,19)
El test de Yergason (sensibilidad del 32-37%, especificidad del 86,1-88%)(11,17) valora de igual modo la existencia de patología en la porción larga del bíceps.
Procedimiento: con la extremidad superior del paciente pegada a su cuerpo, el codo a 90° de flexión y el antebrazo en pronación, se le pide al sujeto que flexione el codo y supine el antebrazo contra nuestra resistencia mientras que con la otra mano se palpa el tendón largo del bíceps en la corredera bicipital (Figura 4B).
Valoración: si provoca dolor o chasquido será indicativo de patología en la porción larga del bíceps.
Test de Abbott y Saunders(6,8,9)
El test de Abbott y Saunders (sensibilidad del 100%, especificidad del 99%)(17) permite detectar una subluxación del tendón de la porción larga del bíceps en la corredera bicipital.
Procedimiento: el paciente está sentado delante de nosotros y su brazo se posiciona en abducción de 120° y en rotación externa (Figura 4C). Mientras con una mano el fisioterapeuta guía el movimiento del brazo del paciente descendiéndolo, la otra mano se sitúa en el hombro y palpa la corredera bicipital (Figura 4D).
Valoración: la presencia de dolor en la corredera bicipital o un crujido audible o palpable indican subluxación del tendón del bíceps.
Test para la articulación acromioclavicular
Test del brazo cruzado/cross arm test/cross body add test(3,8,9)
Este test (sensibilidad del 77-82%, especificidad del 27,7-79%)(11,22) valora una posible lesión en la articulación acromioclavicular.
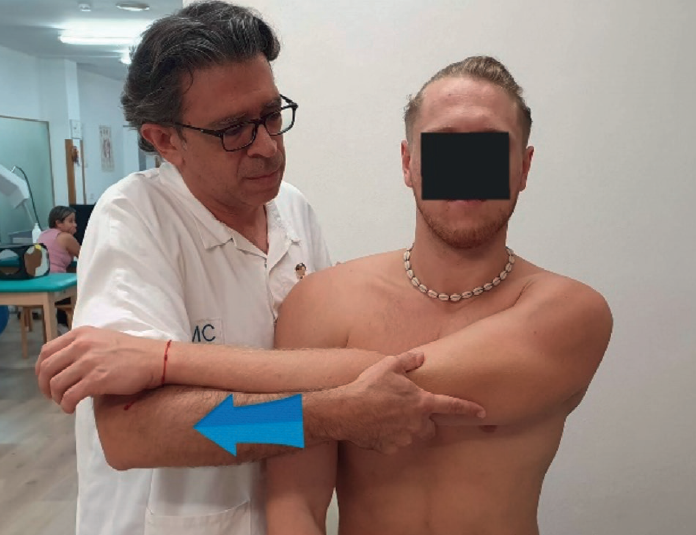
Procedimiento: el fisioterapeuta llevará el brazo del paciente pasivamente cruzando su pecho hacia el lado contralateral (Figura 5).
Valoración: la aparición de dolor local se considera positiva para lesiones de la articulación acromioclavicular, pero también para el borde inferior del tendón subescapular.
Test para inestabilidades del hombro
Test para la inestabilidad anterior
Test de aprehensión anterior, fulcrum test o test de Rockwood(3,9,10,13,23)
Este test (sensibilidad del 65,6%, especificidad del 95,4%)(24) busca la existencia de un síndrome de inestabilidad en el hombro que se va a valorar.
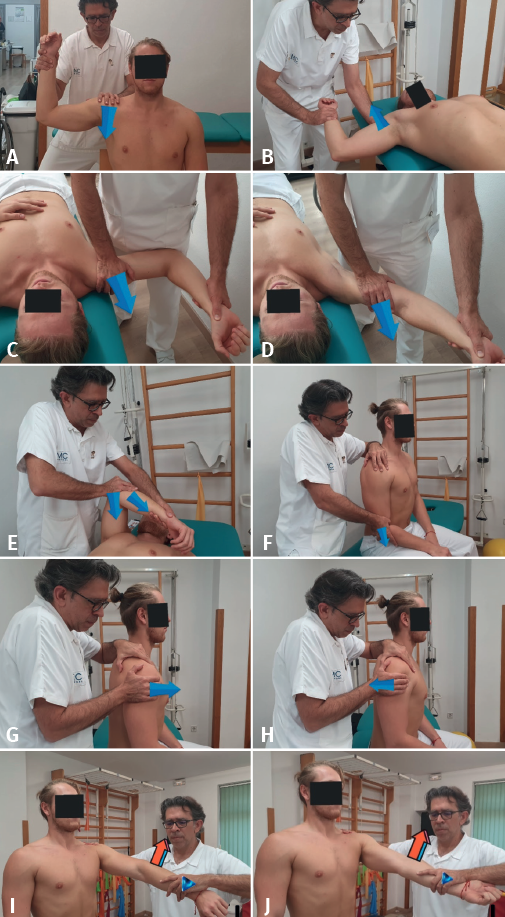
Procedimiento: el paciente puede estar sentado o de pie. El fisioterapeuta se sitúa detrás de él con una mano sobre su hombro (pulgar por detrás) y con la otra realizamos una abducción y rotación externa del hombro con el codo en flexión de 90°, realizando un empuje de la cabeza humeral hacia adelante (Figura 6A). El fulcrum test o de Rockwood sería una maniobra similar, pero con el paciente en decúbito supino y con el brazo fuera de la camilla con el hombro en rotación externa máxima. El fisioterapeuta, colocado detrás, cierra una mano en puño bajo el hombro que se examina y a partir de ese momento imprime una retropulsión y más rotación externa (Figura 6B).
Valoración: serán positivos si provocan aprehensión en el hombro valorado. La aparición de dolor en la zona anterior del hombro junto con la contracción de la musculatura indican un síndrome de inestabilidad. La presencia de dolor, pero no aprehensión, es atribuida a un pinzamiento glenoideo posterosuperior.
Test de recolocación o de Gerber-Ganz(3,9,10,13,23)
Este test (sensibilidad del 45,83-64,6%, especificidad del 54,35-90,2%)(23,24) valora recuperar las sensaciones no dolorosas en el hombro una vez provocado el dolor con los test anteriores.
Procedimiento: tras el fulcrum test y el hombro del paciente entre 90 y 135° de rotación externa máxima se empuja la cabeza del hombro aplicando una fuerza posterior y descendente colocando nuestra mano sobre el hombro del paciente (Figuras 6C y 6D).
Valoración: desaparece el dolor y la aprehensión provocados con el test anterior.
Test para la inestabilidad posterior
Test de aprehensión posterior(8,9,13,23)
El test de aprehensión posterior (sensibilidad del 19,2%, especificidad del 99,2%)(24) valora la inestabilidad posterior del hombro a estudio.
Procedimiento: con el paciente en decúbito supino y el hombro y el codo a 90° de flexión con máxima rotación interna, el fisioterapeuta realiza un empuje a través de la diáfisis humeral desde el codo al hombro (busca una subluxación dorsal de la cabeza del húmero) y posteriormente realiza al mismo tiempo una aducción horizontal del miembro superior del paciente (Figura 6E).
Valoración: si existe laxitud de la cápsula articular y de los ligamentos, se produce una subluxación o incluso una luxación de la cabeza humeral en dirección dorsal con el correspondiente dolor.
Test para la inestabilidad multidireccional
Sulcus test(8,9,13,23)
El sulcus test (sensibilidad del 28%, especificidad del 97%)(23) busca la existencia de una inestabilidad inferior en el hombro que se valora.
Procedimiento: con el paciente sentado y su brazo relajado apoyado en su muslo o en la camilla con el codo a 90°, el fisioterapeuta, generalmente desde atrás, tracciona con una mano del brazo del paciente en sentido caudal para abrir el surco glenohumeral y con la otra mano puede valorar palpando dicho desplazamiento (Figura 6F).
Valoración: se observa si hay un importante desplazamiento inferior que muestre un hoyo en la piel (signo del surco), comparando contralateralmente, diferenciando si se está ante un episodio de inestabilidad o gran laxitud ligamentosa.
Cajón anterior/posterior(8,9,23)
Los test de cajón anterior/posterior (sensibilidad del 53%, especificidad del 85%)(25) buscan la existencia de un síndrome de inestabilidad en el hombro.
Procedimiento: el paciente se encuentra en sedestación y el fisioterapeuta se sitúa detrás. Colocará una mano encima del hombro del sujeto estabilizando con la primera comisura la clavícula y el margen superior de la escápula. Con la otra mano abraza el hombro a examen, con el talón de esta desplazará en sentido anterior la cabeza humeral (Figura 6G) y con el resto de los dedos hará la misma maniobra en sentido posterior (Figura 6H).
Valoración: se observa la cantidad de desplazamiento anterior y posterior de la cabeza humeral y si hay o no dolor, haciendo la comparativa bilateral y valorando si hay inestabilidad.
Test para la integridad del labrum (lesiones SLAP)
Test de O’Brien(3,6)
El test de O’Brien (sensibilidad del 93-94%, especificidad del 28-98%)(3,26) valora una posible lesión del labrum glenoideo.
Procedimiento: el fisioterapeuta se sitúa tras el paciente mientras realiza una flexión del brazo afecto a 90° con el codo completamente extendido y rotación interna máxima con el pulgar señalando al suelo. Se aplicará una presión sobre el antebrazo (Figura 6I). Desde esta posición, el paciente gira la palma hacia arriba realizando una rotación externa de brazo y repetimos la maniobra contra resistencia (Figura 6J).
Valoración: la prueba será positiva para lesión de SLAP si aparece dolor glenohumeral en la primera maniobra y se reduce o desaparece en la segunda.
Discusión y conclusiones
Se ha estructurado una guía rápida y útil de maniobras ortopédicas y test clínicos para poder valorar el hombro que permita establecer un tratamiento en una dirección determinada y así mejorar el grado de satisfacción de los pacientes al ser atendidos con una buena calidad asistencial(6).
Podría ser utilizada para obtener información adicional para completar la valoración de una primera visita o de las visitas sucesivas que se hacen para controlar el evolutivo de la lesión.
Los test clínicos que mejor ratio de sensibilidad y especificidad han demostrado para evaluar las patologías correspondientes han sido los de Neer, Hawkins, Jobe, infraespinoso, Patte, lift off, Abbott y Saunders, brazo cruzado y el test de aprehensión anterior.
No es necesaria la realización de todas las maniobras cuando hay sospecha de una patología. Se puede utilizar la que mejor ratio de sensibilidad tenga para una determinada patología como prueba de cribado y otra de la misma categoría como prueba confirmatoria(17).
La prueba que más dolor provoca para la patología del músculo supraespinoso es el test de Jobe, si bien ese incremento del dolor no está ocasionado por una mayor contracción del músculo, sino por una mayor disminución del espacio subacromial derivada de la rotación interna del hombro que exige la prueba(20).
La laxitud debe explorarse siempre y no debe confundirse con inestabilidad, sobre todo en pacientes jóvenes. La inestabilidad multidireccional y la posterior pueden ser difíciles de diagnosticar, especialmente cuando la principal queja es el dolor(23).
Siempre se debe realizar una entrevista exhaustiva y un examen bilateral general para orientar las pruebas de provocación y nuestro diagnóstico(5,9,23).
Se ha de tener en cuenta que las pruebas físicas implican habilidades clínicas e interpretativas por parte de los fisioterapeutas y los resultados han demostrado ser diferentes según la experiencia de los exploradores(27). Esto tiene implicaciones para la generalización de los resultados relativos a la eficacia de las pruebas(3).
La última tendencia encontrada para mejorar los resultados de la exploración es llevar a cabo una combinación de maniobras. Por ejemplo, para valorar una posible rotura del manguito rotador se tendría que realizar un test de pinzamiento subacromial como el Hawkins, más el de infraespinoso y el de Jobe, y la positividad de los tres elevaría la sensibilidad para determinar esa patología en un 98%(5); o la combinación de Hawkins, la maniobra de arco doloroso y el test del infraespinoso provocan la mejor probabilidad postest para cualquier grado de pinzamiento subacromial (95%)(5,28). Para la inestabilidad anterior, una combinación de pruebas de aprehensión, recolocación y liberación proporciona una gran especificidad(23).
Existen múltiples pruebas para la exploración física del hombro; sin embargo, muchas no son específicas y no apuntan a un diagnóstico definido. Además, la causa de muchas afecciones del hombro actualmente está poco definida(29).