Introducción
Las indicaciones para la sustitución protésica de la cabeza del radio son ampliamente aceptadas: cabeza radial no reconstruible e inestabilidad articular. De este modo, se evitará la inestabilidad en valgo y la migración proximal del radio (inestabilidad axial)(1). Si bien el patrón de inestabilidad es evidente en muchos pacientes, en otros casos puede pasar desapercibido y solo evidenciarse tras la realización de una capitectomía, que en el paciente con alta demanda funcional puede ser causa de una inestabilidad sintomática.
Las complicaciones clínicas y radiológicas de una fractura de la cabeza radial dependen de muchos factores: lesión aislada o combinada, patrón de inestabilidad asociado, técnica quirúrgica empleada en la osteosíntesis y la reparación ligamentosa, tratamiento rehabilitador, factores propios del paciente, etc. No siempre es posible distinguir entre las complicaciones derivadas de la fractura y la lesión ligamentosa de las del resto de las estructuras y las complicaciones estrictamente relacionadas con el fracaso del implante.
Por otro lado, puesto que el seguimiento tras el alta en los pacientes laborales no es habitual, hay complicaciones que no serán contabilizadas, puesto que aparecen al cabo de los años. La incidencia de revisión o extracción de las prótesis de la cabeza radial es del 10% en un metaanálisis publicado en 2018(2), ocurriendo en la mayor parte de los pacientes durante el primer año tras la artroplastia. La edad no influye en el fracaso del implante, pero sí hay relación directa entre el fracaso precoz y la complejidad del patrón de inestabilidad. No se encuentran diferencias significativas que relacionen las complicaciones con el diseño ni el material del implante o el tipo de fijación.
Complicaciones tras la artroplastia de la cabeza radial
Desde el punto de vista clínico, la situación más frecuente será la aparición de rigidez articular asociada en mayor o menor grado a dolor lateral del codo, afectándose en mayor medida la extensión y la supinación. La limitación del balance articular tendrá distinta repercusión funcional según la actividad laboral que realice el paciente. La rigidez de la articulación del codo está relacionada con el tipo de fractura y la osteosíntesis realizada, el patrón de inestabilidad y su reparación, las vías de abordaje utilizadas, el manejo postoperatorio (tiempo y forma de inmovilización, fisioterapia), etc. La rigidez articular puede asociarse con un grado variable de inestabilidad del codo o del antebrazo, que al cabo de un tiempo dará lugar a cambios degenerativos en las superficies articulares.
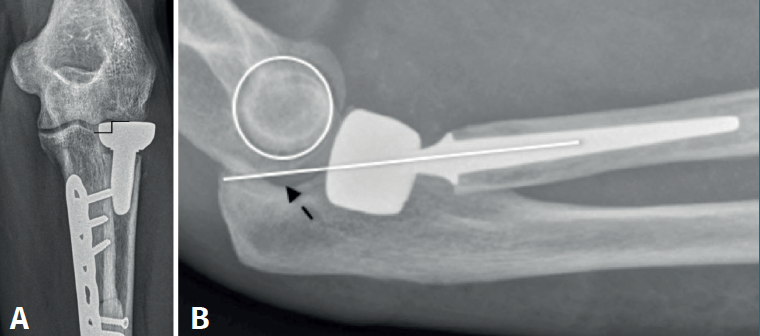
Tanto la rigidez como la inestabilidad pueden estar directamente relacionadas con una elección inadecuada del implante o una mala posición de este(3,4). La literatura anglosajona utiliza el término overstuffing para referirse a la sobrecarga que ejerce la prótesis sobre el capitellum, que puede ocurrir por un exceso de diámetro del implante (se recomienda usar 1 mm menos que la cabeza retirada) o por un exceso de longitud (debe quedar a la altura del margen lateral de la apófisis coronoides, por lo que ha de comprobarse intraoperatoriamente mediante radiología). El término overlengthening es más adecuado para referirse a la mala posición del implante por exceso de longitud(5), consecuencia de una altura de resección insuficiente. Una menor área de contacto entre la prótesis y el capitellum, así como un diferente módulo de elasticidad, justifican la aparición de erosión en el capitellum. La presión entre la cabeza protésica y el capitellum se incrementa notablemente por encima de 2 mm de exceso de longitud(5). Para valorar correctamente la posición de la prótesis, hay que tener en cuenta el déficit de extensión, angulando el rayo de modo que este sea ortogonal al antebrazo y no al húmero distal (Figura 1).
Radiológicamente, podemos cuantificar el exceso de longitud midiendo la distancia entre el margen lateral de la apófisis coronoides y el límite superior del implante, siendo posible apreciar esclerosis, geodas e irregularidad del capitellum. En casos de inestabilidad posterior secundaria al exceso de longitud, el eje longitudinal del radio será posterior al epicóndilo (drop sign) (Figura 2).
El exceso de longitud superior a 6 mm puede provocar pérdida de paralelismo de la articulación ulnohumeral, con ensanchamiento del lado lateral y estrechamiento del lado medial(6).
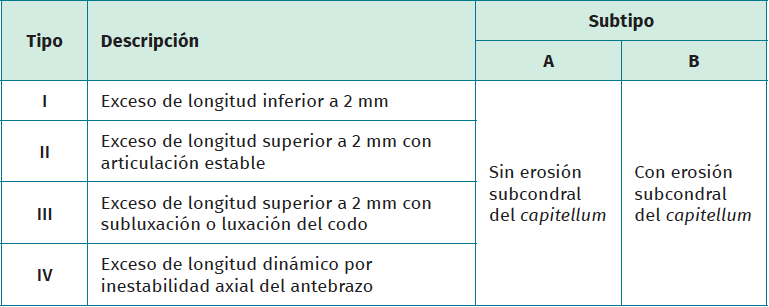
Wegmann et al. clasifican el exceso de longitud de la cabeza radial utilizando como referencia el margen lateral de la apófisis coronoides(7)(Tabla 1).
La lesión de la membrana interósea ha de tenerse en consideración cuando nos planteamos la protetización de una cabeza radial, puesto que la combinación de una fractura de la cabeza radial y los elementos estabilizadores de la articulación radiocubital distal (lesión de Essex-Lopresti) puede dar lugar a una inestabilidad radiocubital longitudinal. Ante la sospecha clínica, haremos radiografías de ambas muñecas en busca de diferencias en la varianza radiocubital distal. El examen de compresión-distracción axial del antebrazo bajo control de escopia es diagnóstico de lesión de Essex-Lopresti cuando la diferencia en la varianza radiocubital distal supera los 6 mm(8). Soubeyrand(9) describió en un estudio cadavérico una maniobra en la que realizaba tracción mediante joystick para evidenciar la inestabilidad radiocubital longitudinal.
La incidencia de aflojamiento del implante es desconocida, puesto que puede no dar clínica ni manifestarse radiográficamente. Algunos estudios señalan que puede apreciarse aflojamiento en dos terceras partes de las revisiones(10,11). Excepto con las prótesis de Silastic®, no se ha encontrado relación entre la aparición de aflojamiento y el uso de cementación o press-fit, la modularidad, el diseño ni el material del implante(12,13,14). Algunos estudios sí encuentran una menor tasa de aflojamiento con el uso de vástagos largos press-fit(15). Obviamente, el temor a provocar una fractura intraoperatoria puede hacer que el cirujano implante un vástago estrecho que no proporcione suficiente estabilidad primaria, con la consiguiente ausencia de integración y en casos extremos la posibilidad de cut out.
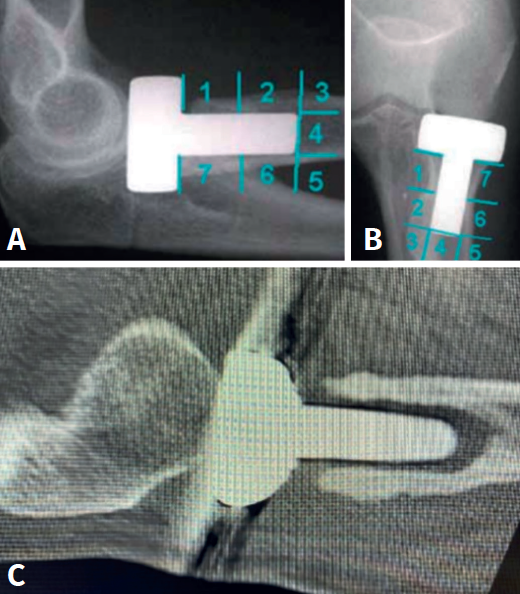
Clínicamente, puede manifestarse por dolor lateral, chasquidos y déficit del balance articular. Mediante radiografías anteroposterior y anterior podemos determinar la existencia de áreas radiolúcidas alrededor del vástago, atendiendo a la clasificación de Gruen modificada(16): aflojamiento leve cuando 1 o 2 zonas están afectadas, aflojamiento moderado cuando afecta de 3 a 6 zonas y aflojamiento grave cuando las 7 zonas están afectadas (Figuras 3 A y B). En la tomografía axial computarizada (TAC) será posible apreciar reabsorción del cuello, áreas de osteólisis y movilización del implante (Figura 3C). La reabsorción del cuello como consecuencia de la transmisión de las cargas a la diáfisis a través de la prótesis es un fenómeno frecuente a partir del séptimo mes, que habitualmente se estabiliza a los 15 meses y, si está limitada al cuello, no compromete la estabilidad del implante(17).
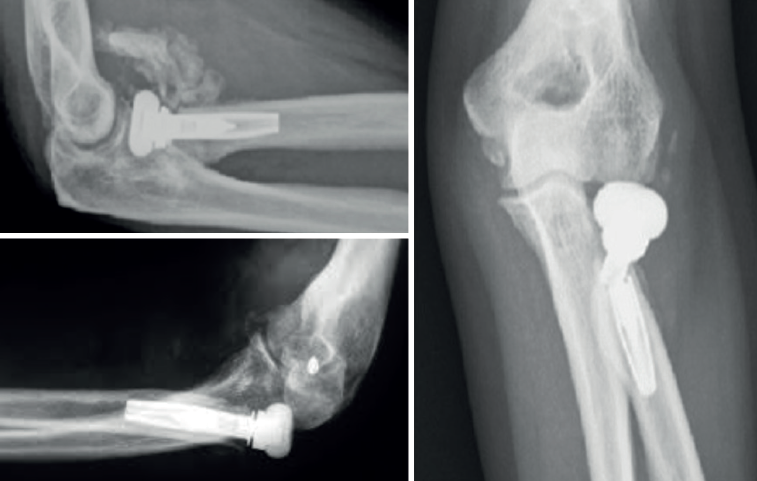
Otras complicaciones que pueden ocurrir son las osificaciones ectópicas, asociadas generalmente a rigidez articular importante. Menos habituales son la luxación del implante y su rotura (Figura 4).
Opciones terapéuticas
La tasa de revisión o retirada del implante es del 10%, ocurriendo en la mayoría de los casos durante el primer año(18). Otros gestos asociados habitualmente son la resección de osificaciones ectópicas y la artrólisis. Si el exceso de longitud es inferior a 2 mm (tipo I de Wegmann) y el paciente presenta dolor y rigidez que no responde a la fisioterapia, los autores(7) proponen evaluar artroscópicamente si hay daño condral en el capitellum. Si no lo hay (tipo IA), plantean recambiar el implante corrigiendo el exceso de longitud. Si hay erosión del hueso subcondral (tipo IB), es mejor retirar el implante y comprobar la estabilidad en valgo y longitudinal. En caso de inestabilidad, puede optarse por colocar una prótesis hasta 2 mm por debajo del nivel de la coronoides(19) o retirar el implante y asociar reconstrucción ligamentosa mediante ligamentoplastia o aumentación.
Cuando la malposición es superior a 2 mm y el codo es estable (tipo II de Wegmann), lo habitual es que haya daño condral y/o subcondral en el capitellum, responsable del dolor mecánico y la rigidez, por lo que la extracción del implante será la opción de elección. Si al retirar el implante aparece inestabilidad, asociar ligamentoplastia con injerto autólogo o aumentación.
Morrey y Schneeberger describieron 3 tipos de interposición del ancóneo para reconstruir las articulaciones radiocapitelar y/o radiocubital proximal(20). Si se aprecia migración proximal del radio o el defecto óseo del radio proximal es superior a 20 mm, puede realizarse una artroplastia de interposición con ancóneo de tipo I de Morrey. Otros autores han modificado la técnica original, realizando un colgajo de rotación por debajo del ligamento lateral, con lo que se incrementa la tensión de este, a la vez que confiere estabilidad al colgajo(21).
Si la malposición es superior a 2 mm con inestabilidad (tipo III de Wegmann), tras la retirada del implante es obligada la reconstrucción ligamentosa medial y/o lateral e incluso el uso de fijación externa o interna durante 6 semanas para proteger la reparación.
Ante una prótesis de la cabeza radial migrada proximalmente, debemos plantearnos si es consecuencia de una resección insuficiente del radio o si se colocó en posición correcta y secundariamente se ha producido una migración proximal como consecuencia de inestabilidad longitudinal por lesión de la membrana interósea y articulación radiocubital distal (tipo IV de Wegmann).
En estos pacientes coexiste sintomatología derivada de los cambios degenerativos graves del capitellum y en la muñeca por impactación cubitocarpiana y disfunción de la radiocubital distal. Si la migración proximal es reductible, puede optarse por reconstruir la membrana interósea(22) y estabilización de la articulación radiocubital distal mediante reconstrucción ligamentosa. Si no es reductible, puede plantearse la artroplastia de interposición con ancóneo y, distalmente, acortamiento del cúbito, Darrach o Sauvé-Kapandji, o prótesis total(23).
Una alternativa terapéutica prometedora en los casos de cambios degenerativos avanzados del capitellum sin afectación de la articulación ulnohumeral es la colocación de una artroplastia radiocapitelar o Uni-Elbow®(Figura 5).
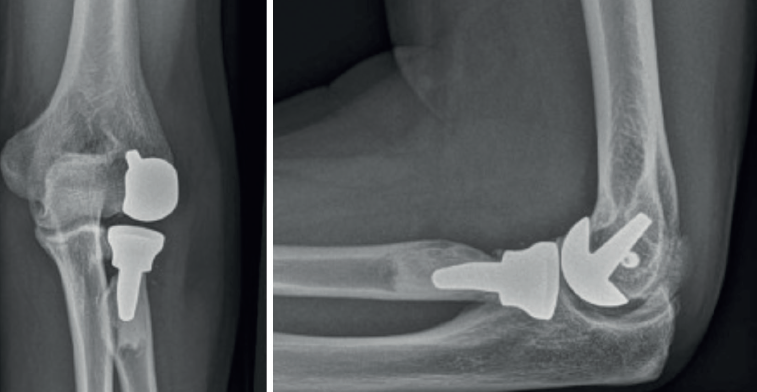
Inicialmente diseñada para tratar patología degenerativa primaria o postraumática del compartimento lateral del codo, puede ser una opción en casos de fracaso de prótesis de la cabeza radial, inestabilidad residual y daño grave del capitellum. La literatura publicada al respecto es escasa(24,25,26), con pocos casos y seguimientos cortos, pero los resultados son alentadores, puesto que permite restaurar la cinemática del codo al evitar la deformidad progresiva en valgo y el acortamiento del radio. Si bien los resultados clínicos son satisfactorios, la progresión de los cambios degenerativos en la articulación ulnohumeral son frecuentes(27).
Conclusiones
La incidencia de reintervención relacionada con el fallo de la prótesis de la cabeza del radio oscila entre el 10 y el 20%, siendo más habitual durante el primer año tras su implantación.
Si bien puede haber osteólisis periprotésica en pacientes asintomáticos, en aquellos pacientes con sintomatología (dolor lateral, rigidez articular, crepitación) es más frecuente encontrar hallazgos radiológicos relacionados con el fallo del implante(28).
Los factores que más se asocian con el fracaso del implante son la resección insuficiente del cuello que da lugar a una implantación de la prótesis por encima de 2 mm del margen lateral de la coronoides, el sobredimensionado del tamaño de la cabeza protésica y la inestabilidad articular persistente.
La opción terapéutica más frecuentemente utilizada es la retirada del implante, pudiendo plantearse una revisión de este en casos de inestabilidad grave sin lesión asociada del capitellum. Si hay artropatía radiocapitelar, las opciones son la artroplastia de interposición con ancóneo o la prótesis radiocapitelar.