Introducción
El codo es una articulación con una tendencia especial a la rigidez postraumática(1). No está claro el motivo de esta tendencia, pero la presencia de 3 articulaciones extremadamente congruentes compartiendo la misma cápsula articular y el mismo espacio sinovial, la tensión de los complejos ligamentosos colaterales lateral y medial a lo largo de todo el rango de movimiento y la estrecha relación de la articulación con tendones, músculos y piel pueden jugar un papel importante en el desarrollo de la pérdida de movilidad del codo tras un traumatismo(2).
La estabilidad, la movilidad y la correcta alineación son primordiales para la buena función de cualquier articulación; esto es más importante, si cabe, en el codo. Los movimientos posibles del codo son flexión, extensión, pronación y supinación, junto a sus combinaciones, lo que permite la colocación de la mano en la posición necesaria. Aunque varios estudios avalan la existencia de variaciones interpersonales importantes en el rango articular del codo(3), el arco funcional de movilidad para las actividades de la vida diaria lo establecieron Morrey et al.(4) en 100° (30-130° para la flexoextensión y 50-50° para la pronosupinación). Por tanto, la rigidez del codo queda definida como aquella pérdida de movilidad mayor de 30° en extensión y menor de 120° en flexión, aunque ciertas actividades (deportivas, laborales o de precisión) pueden precisar rangos articulares mayores y el grado de déficit que el paciente percibe puede variar según su nivel de actividad(5). La rigidez postraumática del codo es el resultado de alteraciones morfológicas y estructurales que pueden aparecer tanto en el hueso como en las partes blandas como consecuencia de un evento traumático.
La rehabilitación temprana, tiempos de inmovilización ajustados y los avances en los aspectos quirúrgicos son de capital importancia para la prevención y el tratamiento de la rigidez postraumática del codo.
Aunque existe también la rigidez de causa no traumática, el objetivo de este artículo es hacer una revisión sobre las causas traumáticas y su tratamiento por artroscopia.
Etiopatogenia de la rigidez postraumática
Las causas de rigidez postraumática son evidentemente los traumatismos sobre la articulación, las quemaduras, las fracturas y, dentro de este tipo, podríamos englobar también las postoperatorias. La rigidez resultante normalmente es directamente proporcional a la gravedad de la lesión.
Tras el traumatismo, el sangrado y la liberación de agentes proinflamatorios relacionados con el proceso de reparación tisular inducen la activación de varias vías necesarias para la cicatrización del hueso y las partes blandas. Sin embargo, por razones aún desconocidas, la respuesta a dicho traumatismo puede provocar un exceso de cicatrización y contractura de la cápsula articular e incluso osificaciones heterotópicas en la cápsula o en la musculatura adyacente(1). Cohen et al. advierten que la cápsula de un codo rígido está engrosada y a nivel microscópico presenta una matriz extracelular desorganizada con infiltración de fibroblastos y altos niveles de citocinas, lo que supone un ambiente fibrótico e inflamatorio real(6). Otros autores han demostrado el aumento del entrecruzamiento del colágeno asociado a una disminución del contenido de proteoglicanos y líquido articular junto a alteraciones en la regulación de TGF-ꞵ(7). Cuando se analiza la cápsula articular de pacientes sometidos a una cirugía, se demuestran hallazgos similares junto a un elevado número de miofibroblastos(8). Los miofibroblastos no aparecen en una rigidez de más de 5 meses de evolución, pero sí que aumentan en la fase aguda postraumática e incluso en pacientes a los que se ha realizado una liberación capsular(9).
Existen varios factores que predisponen a la rigidez en un codo postraumático, incluyendo las características del traumatismo, el tipo de fractura (conminución, traumatismos de alta energía, fracturas abiertas, lesiones osteocondrales, fragmentos desvascularizados) y el tratamiento elegido/conseguido (osteosíntesis fallidas, trato a las partes blandas, movilización temprana o tardía)(8).
Clasificación
Morrey(10) clasificó la rigidez del codo según la causa que la provoca: intrínseca con origen intraarticular (cuerpos libres, artrosis, osteofitosis, adherencias articulares), extrínseca con causa extraarticular (contractura capsular o muscular, quemaduras) y mixtas, que son las más frecuentes y en las que coexisten causas intrínsecas y extrínsecas.
Otra clasificación es la propuesta por Kay(11), basada en la estructura principal causante de la rigidez:
- Tipo 1: contractura de partes blandas.
- Tipo 2: contractura de partes blandas con osificación.
- Tipo 3: fractura articular no desplazada con contractura de partes blandas.
- Tipo 4: fractura articular desplazada con contractura de partes blandas.
- Tipo 5: barras óseas postraumáticas.
Tratamiento
Actualmente, tanto el tratamiento conservador como el quirúrgico son alternativas válidas y la indicación depende de la apreciación que el propio paciente tiene sobre su pérdida de función, porque cualquier restricción medida en grados tiene consecuencias diferentes según las propias necesidades funcionales del paciente. Sea cual sea el tratamiento elegido, un paciente con rigidez grave de codo puede no llegar a recuperar nunca la función perdida, así que las expectativas de recuperación deben ser razonables y se deben consensuar con el paciente. La decisión terapéutica viene determinada por varios factores, como el tiempo de evolución, la forma de presentación, la gravedad de la rigidez, las comorbilidades y las necesidades físicas del paciente. Parece más adecuado iniciar tratamiento conservador en aquellos casos con menos de 6 meses de evolución sin conflictos mecánicos claros (desplazamiento de fragmentos, mal unión, etc.), mientras que el tratamiento quirúrgico sería la opción elegida en aquellos pacientes en los que han fracasado las medidas conservadoras por persistencia del dolor e inadecuada recuperación de la función y del rango articular(12).
El tratamiento conservador queda fuera del foco de este artículo, pero incluye protocolos de fisioterapia, ejercicios guiados de ganancia articular, movilizaciones pasivas, manipulaciones, reeducación funcional y ferulización dinámica en las fases más tempranas del tratamiento(8,13). El uso de dispositivos de movilidad pasiva continua (CPM) sigue siendo controvertido porque, a pesar de su empleo extendido, no se ha evidenciado un beneficio claro y algunos autores lo asocian con un riesgo elevado de sangrado, inflamación y alteraciones del nervio cubital(14,15).
El nervio cubital es uno de los aspectos que tener en cuenta en el tratamiento de la rigidez del codo. La evaluación neurológica es de obligado cumplimiento en estos casos, sobre todo porque el nervio cubital se lesiona con cierta frecuencia durante el traumatismo inicial y, en los casos en los que la cicatrización es grosera, se puede alterar el normal deslizamiento de nervio en su canal durante los ejercicios de flexión y extensión. Por tanto, en esta situación, cualquier procedimiento dirigido a ganar movilidad del codo puede generar sintomatología dependiente del nervio si este está rodeado de tejido cicatricial. Así, en aquellos casos en los que se vaya a realizar una artrólisis, está indicada la liberación y/o la transposición del nervio cubital si(16,17):
- La flexión previa es inferior a 90°.
- Se pretenden ganar más de 30° de flexión.
- Existen síntomas dependientes del nervio durante el proceso de rehabilitación.
- Si existiera una hipermovilidad previa conocida.
- Si existiera compresión por osteofito u osificación.
En relación con el tratamiento quirúrgico, se han descrito varias alternativas para conseguir ganar movilidad en el codo afecto por rigidez postraumática, tanto cirugías abiertas como artroscópicas, todas ellas combinadas con diferentes regímenes postoperatorios tanto farmacológicos como de fisioterapia. En general, los resultados varían de 40 a 80° de ganancia independientemente del método empleado. En cualquier caso, el éxito de la artrólisis, abierta o artroscópica está sustentado por 3 pilares: el balance articular conseguido intraoperatoriamente, el control del dolor postoperatorio y la posibilidad de realizar un protocolo de rehabilitación temprana e intensiva(18).
La artrólisis artroscópica inicialmente estaba indicada en pacientes con contractura de las partes blandas y artrofibrosis sin grandes deformidades óseas que necesitaran ser corregidas, pero el avance de las técnicas artroscópicas hace ahora posible el procedimiento incluso en procesos con osteofitosis marcada que precise remodelación ósea o sobre artroplastias(19). Hay que tener en cuenta que la artroscopia en casos postraumáticos sigue siendo considerada como técnicamente demandante y debe ser realizada por manos expertas, porque la proximidad de las estructuras neurovasculares la convierten en un procedimiento potencialmente peligroso(20). Aun así, si se respetan las indicaciones y la técnica quirúrgica, la artrólisis artroscópica de codo es un procedimiento seguro(21). La artrólisis artroscópica consiste principalmente en realizar una sinovectomía, un desbridamiento de las lesiones articulares, una exéresis de los cuerpos libres y la liberación capsular o capsulotomía con o sin resección de los osteofitos.
Técnica quirúrgica de la artrólisis artroscópica en un codo postraumático
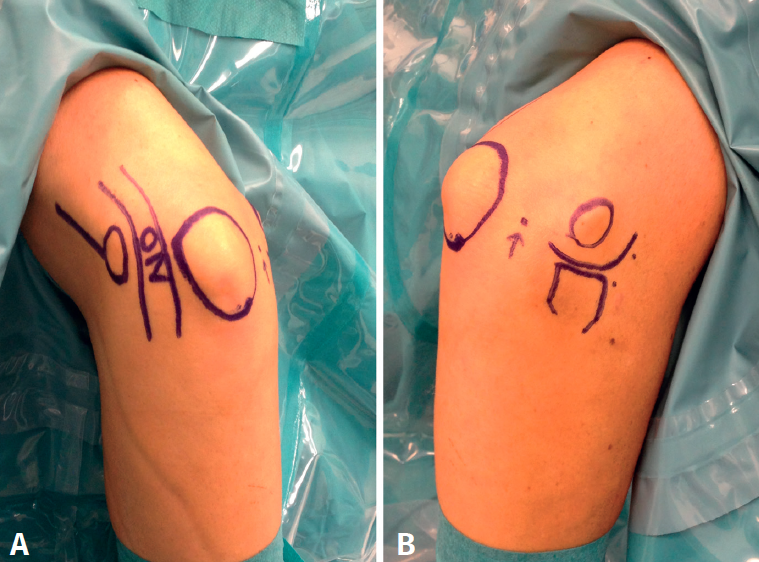
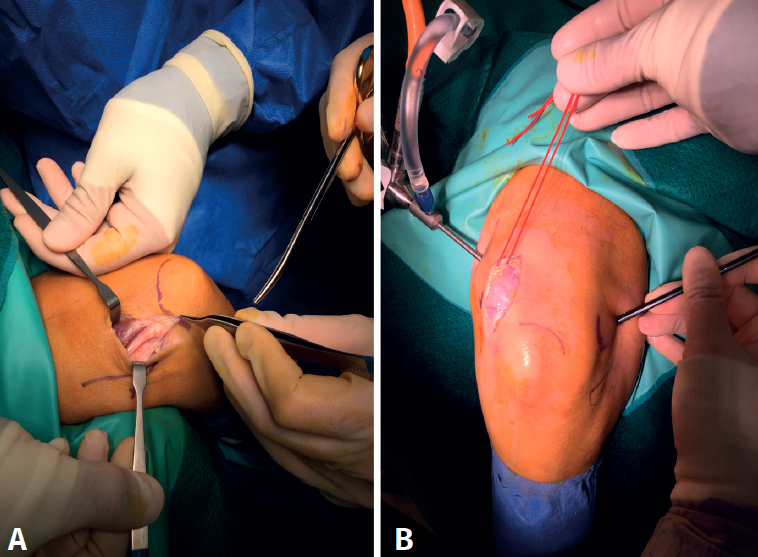
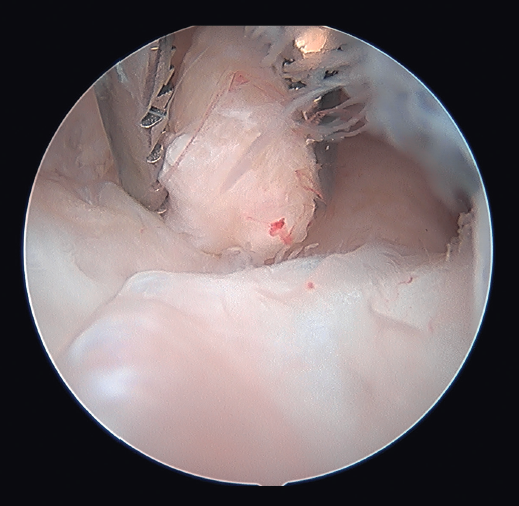
La técnica es similar a la descrita por O’Driscoll o Pederzini(19,22) bajo anestesia plexual. Con el paciente colocado en decúbito lateral y con manguito de isquemia en la raíz del miembro, este se coloca en un soporte que permite que el hombro esté a 90° de abducción y el codo a 90° de flexión. Se marcan las referencias (Figura 1) (ambos epicóndilos, olécranon, tendón del tríceps, septo intermuscular medial, cúpula radial y soft spot) y, si se dan las condiciones explicadas previamente, se libera el nervio cubital a través de un abordaje posteromedial de escasos 3 cm que permite liberar por completo y movilizar al nervio para realizar el portal proximal medial con seguridad (Figura 2) y, en caso de déficit de flexión, seccionar la banda posterior del ligamento colateral medial. Una vez liberado el nervio, se insuflan entre 20 y 40 cc de suero salino fisiológico a través del soft spot (centro del triángulo formado por el epicóndilo lateral, la cúpula radial y el olécranon) para distender la articulación y disminuir el riesgo de lesión neurovascular(23). En caso de tener que trabajar en el compartimento posterior por adherencias tricipitales o capsulares que impidan la flexión o por ocupación de la fosa olecraneana por fibrosis o cuerpos libres que impidan la extensión (Figura 3), hay autores que defienden iniciar la artroscopia por la cámara posterior para evitar el edema que aparece en las partes blandas posteriores durante el trabajo en la cámara anterior que dificulta el trabajo final en la cámara posterior(19,22). En este caso, realizaremos 2 portales posterolaterales o un portal directo en el soft spot y otro posterolateral que nos permitan buena visión, seguir la gotiera lateral en sentido proximal y realizar exéresis del tejido que esté ocupando la fosa olecraneana, resecar la punta del olécranon si fuera necesario y el tejido cicatricial de la gotiera lateral y de la articulación radiocubital proximal posterior (Figura 4) y despegar el tríceps del húmero si existieran adherencias. En el compartimento posterior en algunos casos (codos de pequeño tamaño, gran ocupación de espacio) puede ser útil emplear la óptica de pequeñas articulaciones, aunque en la gran mayoría de los pacientes se puede usar el artroscopio de 4,5 mm y 30°.
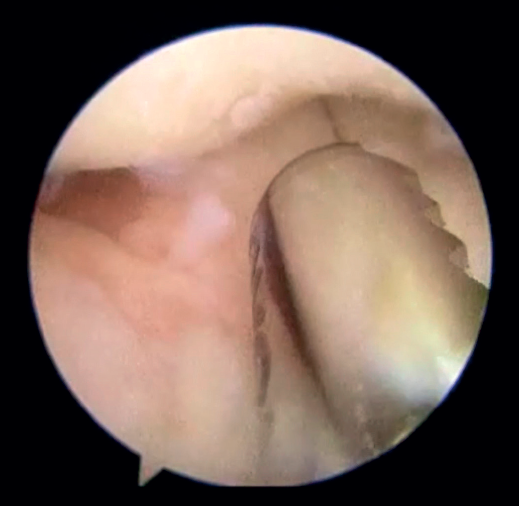
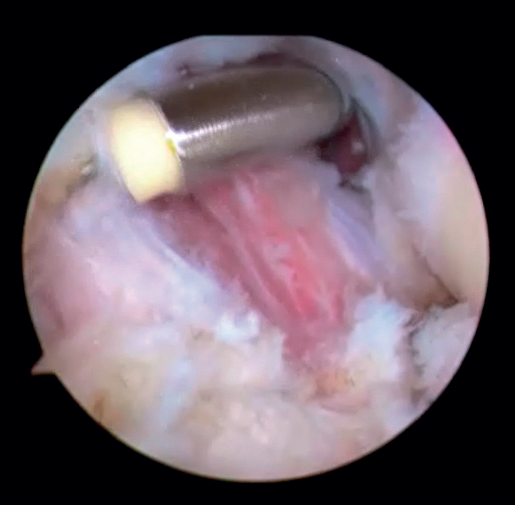
Una vez realizado el tratamiento en el compartimento posterior, realizaremos el portal proximal medial (o anteromedial), unos 2 cm proximales al epicóndilo medial y anterior al septo intermuscular medial, por donde introduciremos el trocar en dirección a la cabeza radial por delante del húmero. Una vez identificadas las estructuras articulares, realizamos bajo visión directa el portal anterolateral con técnica de fuera a dentro aproximadamente 1 cm proximal y 1 cm anterior al epicóndilo lateral(24). En este momento, se debe realizar la exéresis de los cuerpos libres, la sinovectomía, la eliminación de las adherencias tisulares y la exéresis de los osteofitos en caso de que fuera necesario. Una vez hecho esto, quedaría realizar la capsulotomía. Se puede hacer de medial a lateral o viceversa, con vaporizador o pinza de tipo basket. La preferencia de los autores es realizarla 1 cm proximal a la punta de la coronoides y anterior a la cúpula radial, de lateral a medial y usando un vaporizador de tipo hook o “gancho” (Saber 30®, Smith & Nephew) (Figura 5) que añade precisión en la profundidad del corte para evitar lesionar estructuras neurovasculares próximas a la cápsula articular. Una vez completada la capsulotomía anterior, se aprecia el tejido muscular del músculo braquial (Figura 6).
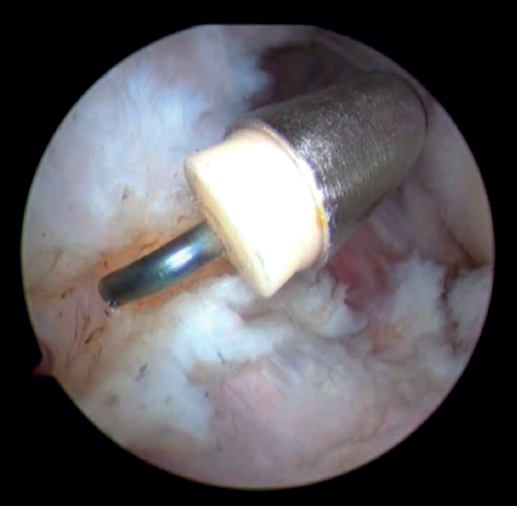
En este momento, se debe comprobar el rango articular alcanzado, probando la extensión y la flexión máxima del codo. En caso de no haber ganado flexión, es momento de seccionar la banda posterior del ligamento colateral medial en el suelo del canal epitrócleo-olecraneano a través del abordaje por el que previamente hemos liberado el nervio cubital.
El protocolo de rehabilitación postoperatorio es intensivo y debería empezar, si fuera posible, el mismo día de la cirugía. Dado que un mal control del dolor perioperatorio está relacionado con peores resultados postoperatorios a largo plazo(25), el proceso de recuperación debería estar apoyado en un sistema de analgesia multimodal en el que se incluyen el bloqueo infraclavicular ecoguiado y catéter de analgesia continua postoperatoria(26).
Discusión
La rigidez del codo es una situación frecuente tras un traumatismo debido sobre todo a la extremada congruencia de las 3 articulaciones que lo conforman, a la estructura y la función de la cápsula y los ligamentos colaterales, y a la estrecha relación con la piel y las partes blandas que lo rodean. En muchas ocasiones, el paciente acepta esta rigidez como parte de la evolución de la lesión sufrida, pero cuando el déficit de movilidad es mayor, se puede aumentar el rango articular mediante una artrólisis. Existen diferentes métodos para dicho objetivo que van desde la artrólisis abierta por diferentes abordajes, la artrólisis combinada con fijación externa o incluso con distracción, y la artrólisis artroscópica(3). Durante años ha habido controversia sobre cuál era mejor y sobre las indicaciones de cada uno. Históricamente, muchos autores han considerado la artrólisis abierta como el gold standard en rigideces graves y la artrólisis artroscópica como primera línea de tratamiento tras fracaso del tratamiento conservador, pero en codos con una rigidez menor(3).
En cuanto a la artrólisis abierta, el procedimiento de columna lateral de Mansat y Morrey(27) es el más empleado, junto a alguna de sus variantes. En cirugía abierta, Cai et al.(28) identifican una tasa de complicaciones del 24% (infección, recidiva, lesión nerviosa, fracturas) y una tasa de reintervención del 34%, y que estas tasas eran mayores cuanta menor movilidad preoperatoria. Kodde et al.(3) encontraron que la tasa de complicaciones parecía incrementar en relación con la extensión del procedimiento realizado. Respecto a la artrólisis artroscópica, sus grandes ventajas son la mínima incisión, menor sangrado y mejor control del dolor postoperatorio(29), pero sigue siendo considerada una técnica demandante. Debido a la proximidad de las estructuras anatómicas y la curva de aprendizaje, puede no estar exenta de complicaciones(30), pero en manos expertas es un procedimiento efectivo en cuanto a ganancia articular y seguro, tal y como demuestran artículos más recientes(21,22,31).
Conclusiones
La rigidez del codo es una entidad frecuente en la consulta de traumatología tras traumatismos o fracturas. El tratamiento debe ser inicialmente conservador, pero en caso de que este fracase y los requerimientos físicos del paciente sean mayores, la artrólisis es una opción para ganar movilidad. Tradicionalmente, la artrólisis abierta se ha realizado en aquellos pacientes con rigideces más graves, pero las mejoras técnicas y el entrenamiento hacen de la artrólisis artroscópica un procedimiento seguro y efectivo. La técnica descrita se realiza bajo anestesia plexual y con manguito de isquemia en la raíz del miembro. En caso de tener que realizar trabajo en el compartimento anterior y en el posterior, los autores recomiendan empezar por el compartimento posterior para evitar el edema de las partes blandas posteriores. El proceso de rehabilitación se debe iniciar lo más temprano posible para evitar la recidiva de la rigidez.