Introducción
El hombro es la articulación con mayor rango de movimiento de todo el cuerpo, dependiendo fundamentalmente del manguito de los rotadores (MR), que incluyen el músculo supraespinoso, el músculo infraespinoso, el músculo subescapular y el redondo menor, los cuales otorgan estabilidad de la cabeza humeral frente a la glena para hacer efectivo el movimiento de elevación en conjunto con el deltoides(1). La afectación de estas estructuras es la causa más común de dolor y limitación en la articulación(2).
La afectación del MR es la patología más prevalente del hombro. La etiología de esta entidad tiene carácter multifactorial, en la que están involucrados factores intrínsecos y extrínsecos(3). Estos procesos pueden contemplar desde la afectación degenerativa del tendón hasta roturas parciales y completas de estos, y los procesos inflamatorios asociados son los principales elementos etiológicos que originan el dolor, representado hasta un 50% de las afecciones crónicas del hombro(4). Es por esto que la detección del tipo de lesión y de los músculos afectados se debe realizar de forma temprana para determinar el alcance y la gravedad de la patología(5).
Epidemiológicamente se puede observar que, en el ámbito laboral, las tendinopatías y las roturas del manguito son la causa del 30 al 70% del dolor del hombro y en ocasiones identificarlas es complicado, pudiéndose diagnosticar erróneamente la periartritis escapulohumeral(6,7,8).
La resonancia magnética (RM) se ha utilizado como el método de imagen por excelencia debido a su precisión probada y alta sensibilidad en el diagnóstico de la patología del MR(9,10), ya que proporciona una buena delimitación en múltiples planos de las estructuras, sin tener asociada la necesidad de contraste y estar exenta de los riesgos de radiación. Otra de sus ventajas es que proporciona información clínica sobre las estructuras adyacentes, así como la evaluación del tamaño muscular y la presencia de infiltración grasa de este(11). Sin embargo, la falta de accesibilidad en muchos centros sanitarios hace que sea difícil su uso(12).
Otro estudio de imagen que ha demostrado ser de gran importancia en la patología musculoesquelética es la ecografía, que es un método no invasivo y con el que se pueden realizar evaluaciones en tiempo real, a la vez que permite detectar diversas patologías de forma precoz en las visitas de los pacientes, y que presenta una importancia cada vez mayor en diversas especialidades, como en medicina de urgencia, traumatología, reumatología, rehabilitación física y anestesiología(13). Posee la capacidad de explorar la posición, el tamaño y la presencia de lesiones, tanto con maniobras estáticas como dinámicas; permite determinar la presencia de roturas tendinosas, siendo económica y de mayor accesibilidad para los centros asistenciales, teniendo la desventaja de que es una prueba dependiente del operador y dependiente de la resolución del equipo(13,14,15).
El objetivo del estudio es evaluar las patologías presentes en los pacientes con lesiones del MR y otras estructuras no tendinosas del hombro que acuden a la consulta de los centros asistenciales y determinar la utilidad de la ecografía en el diagnóstico de estas comparando su sensibilidad y especificidad con respecto a la RM.
Pacientes y métodos
Se realizó un estudio retrospectivo, transversal, descriptivo, observacional y analítico que incluye todos los pacientes que acudieron a la consulta de un centro asistencial (de una mutua colaboradora de la Seguridad Social) tanto por accidentes de trabajo como por enfermedad común y enfermedad profesional, entre junio de 2022 y enero de 2024, que presentaban diagnóstico de hombro doloroso. Se les realizó historia clínica completa, estudio radiológico y ecográfico, y posteriormente se solicitó estudio de RM. Se utilizó un equipo de ecografía marca Esaote, modelo MyLab™ X5, con transductor multifrecuencial de 4-15 MHz, modelo L4-15, empleando modo B, así como modo Doppler Color y Power Doppler. Se utilizó el protocolo establecido por la European Society of Musculoskeletal Radiology (ESSR)(16) utilizando planos longitudinales y transversales de cada una de las estructuras; en todos los casos se realizó estudio comparativo con el lado contralateral con exploraciones estáticas y dinámicas. La RM se realizó en un centro concertado de nuestra mutua y en ella se obtuvieron cortes axiales coronales y sagitales del hombro con secuencias de pulso potenciadas en T1, T2, DP, T2 med y STIR.
Los criterios de inclusión fueron: dolor en hombro en estudio. Los criterios de exclusión fueron: 1) historia clínica de inestabilidad de hombro, cirugía, lesiones neoplásicas o fracturas; y 2) pacientes con contraindicación para realizar RM o en los que, por la patología presentada, no se pudiese completar el estudio ecográfico de hombro.
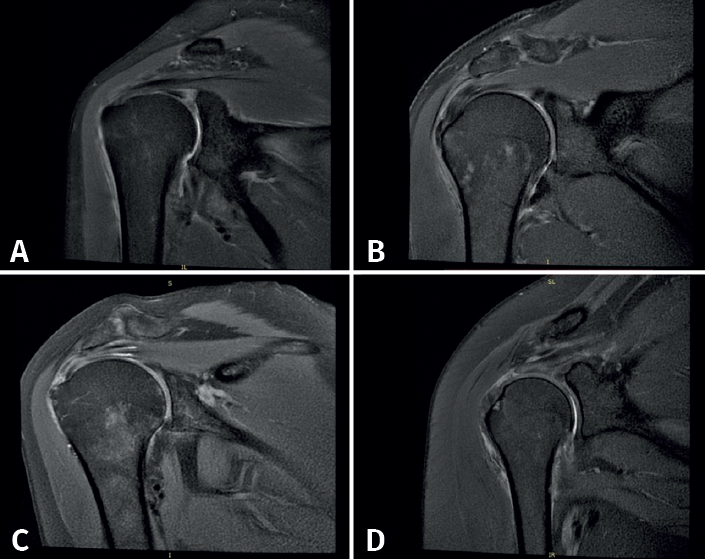
Los criterios diagnósticos para la patología del MR por RM incluyeron: 1) tendinopatía: definida como un aumento de la intensidad de la señal en imágenes ponderadas de densidad de protones (DP) pero no tan brillantes como la señal en secuencia T2; 2) rotura parcial: definida como el aumento focal de la intensidad de la señal por disrupción de fibras en secuencia T1, en imágenes DP y en T2; 3) rotura parcial del espesor completo: con las mismas consideraciones que la anterior pero que afecta el espesor completo tendinoso. Adicionalmente, se evaluó el labrum, donde las lesiones se observan en secuencia T1 y T2, y lesiones de la articulación glenohumeral y acromioclavicular observadas en T2 med (Figura 1)(6).
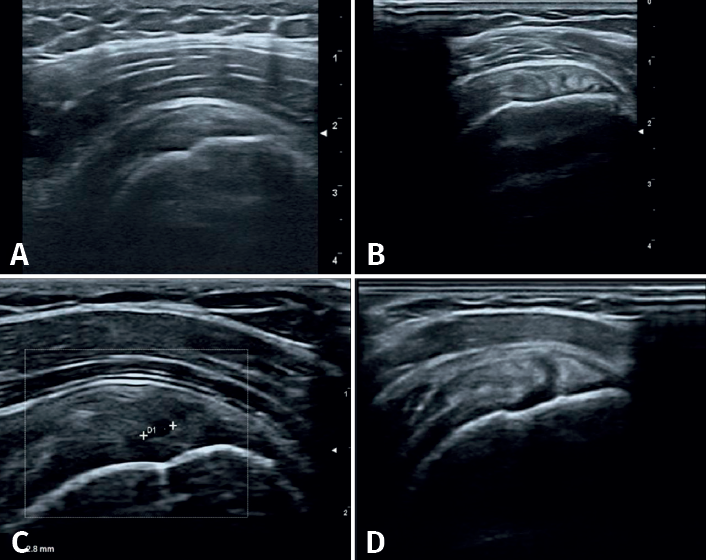
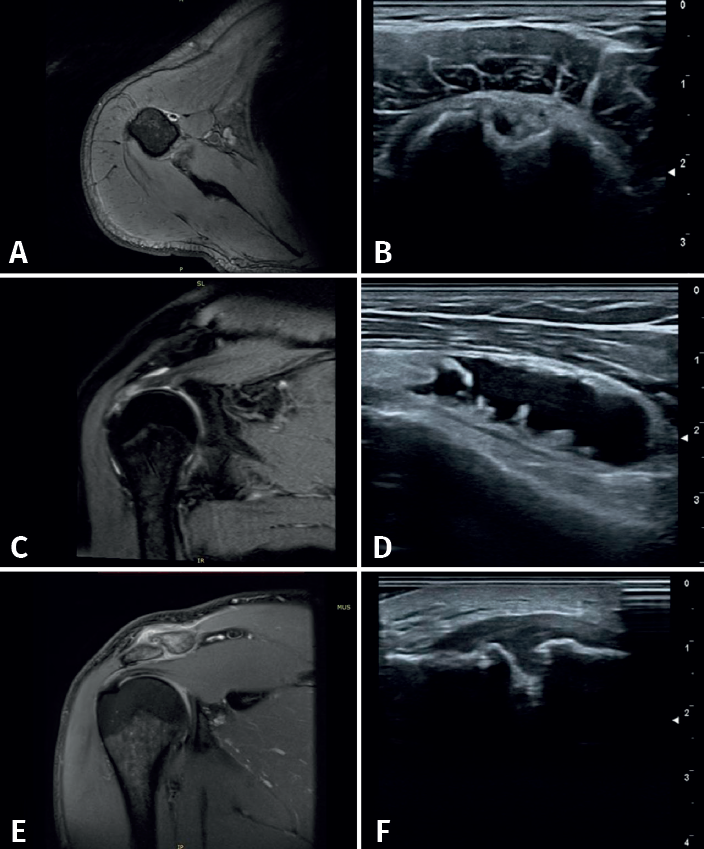
Se definieron los diagnósticos ecográficos de la siguiente manera (Figura 2): 1) tendinopatía: alteración de la ecoestructura fibrilar con alternancia de imágenes hiper- e hipoecogénicas a pesar de la corrección de la anisotropía con movimientos del transductor; 2) rotura tendinosa: imagen anecogénica intratendinosa que puede incluir a la rotura parcial (de tamaño variable con interrupción parcial de la ecoestructura normal), la rotura parcial del espesor completo (la cual abarca el espesor tendinoso en su totalidad) y la rotura completa (en la que se observa discontinuidad del tendón, generalmente presentándose adelgazado y en ocasiones con retracción tendinosa). Otras lesiones: la bursitis se observa como imagen anecogénica de más de 2 mm de grosor, localizada o generalizada entre en tendón del supraespinoso por abajo y el músculo deltoides por arriba o el borde lateral del troquíter; la artrosis acromioclavicular se caracteriza por irregularidades de sus perfiles corticales con la presencia de osteofitos y distensión de la cápsula; la rotura de labrum posterior con discontinuidad dada por una imagen hipoecoica en el borde de este; y la tendinopatía calcificante: imagen hiperecogénica sólida, única o múltiple, de tamaño variable, con o sin sombra posterior(6)(Figura 3).
Para el análisis estadístico, se tabuló la información en una base de datos, utilizando el programa Microsoft Excel y se procesó la información utilizando el programa SPSS (Statistical Packed For Social Sciences), versión 15.0 para Windows. Se realizó el análisis estadístico descriptivo con la determinación de las variables de tendencia central (media) con la desviación estándar, además de la determinación de rangos para las variables paramétricas; se calculó la frecuencia y los porcentajes para las variables no paramétricas. Se determinó la sensibilidad, la especificidad, el valor predictivo positivo y el valor predictivo negativo de la ecografía con respecto a las variables observadas. Se utilizó el test de chi cuadrado y el test exacto de Fisher, para determinar la diferencia estadística. Se utilizó el índice de Kappa de Cohen (κ) para evaluar la concordancia entre los dos métodos diagnósticos en la clasificación de datos categóricos, teniendo en cuenta que un valor de κ = 1 indica concordancia exacta entre los estudios. Se utilizó un nivel de confianza del 95% con un valor de p < 0,05 para determinar la significancia.
Resultados
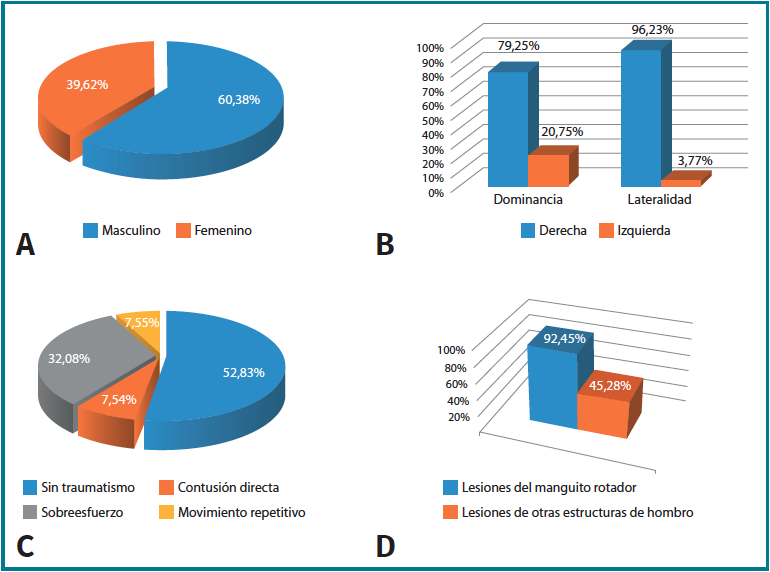
De una población de 132 trabajadores con hombro doloroso, tras la aplicación de los criterios de inclusión y exclusión, se obtuvo una muestra de 53 pacientes, con edad media de 49,54 ± 1,07 años, constituida en un 60,38% por pacientes del sexo masculino y en un 39,62% del sexo femenino. El hombro dominante fue el derecho en el 79,25% de los pacientes, siendo este el más afectado en un 96,23% de los pacientes. En cuanto al mecanismo de lesión descrito por los pacientes, el 52,83% refería dolores de aparición progresiva atraumática, seguido por un 32,08% refiriendo presencia de sobreesfuerzo. Tras la realización de los estudios de imagen, se observó que el 92,45% de los pacientes presentaban lesiones del MR, mientras que el 45,28% presentaban lesiones de otras estructuras (Figura 4).
En la Tabla 1 se puede observar la distribución porcentual de las patologías observadas tanto por RM como por ecografía. Cabe destacar que, en la evaluación de los tendones del MR, el supraespinoso es el tendón que más lesiones presenta, observando la presencia de tendinosis en un 73,58% por ecografía, mientras que por RM se detectó en un 69,81%. De igual forma, este tendón es el que presenta mayor número de roturas, tanto parciales, siendo el diagnóstico de esta patología mayor del 30% con ambos estudios.
Al evaluar otras estructuras del hombro que no pertenecen al MR, las patologías más observadas fueron la bursitis subdeltoidea subacromial que, tanto por RM como por ecografía, se presentó en el 67,92% de los pacientes evaluados, seguida por la sinovitis peritendinosa bicipital, que se detectó por resonancia en el 52,83%, mientras que por ecografía se observó en el 54,72% de los pacientes; y la tendinosis del tendón de la porción larga del bíceps, que con ambos estudios se observó por encima del 37% (Tabla 1).
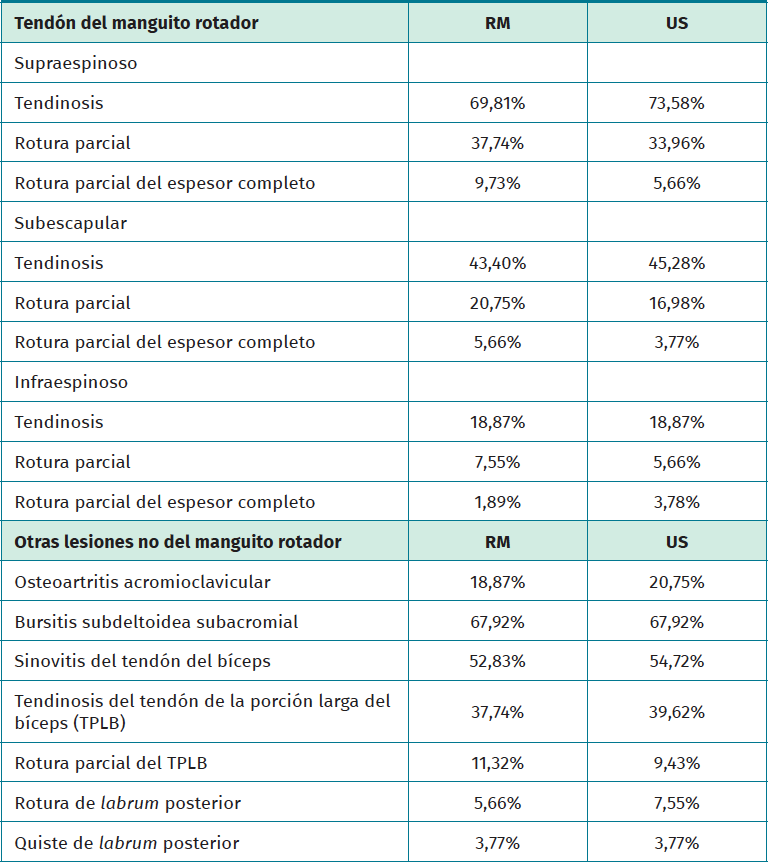
Cuando realizamos el análisis comparativo entre los hallazgos ecográficos con los de RM (Tabla 2) para el diagnóstico de las lesiones del MR, se observa una concordancia entre estudios muy alta (κ = 0,981) para el diagnóstico tanto de la tendinosis como de las roturas parciales (κ = 0,923) y las roturas parciales del espesor completo (κ = 0,884).
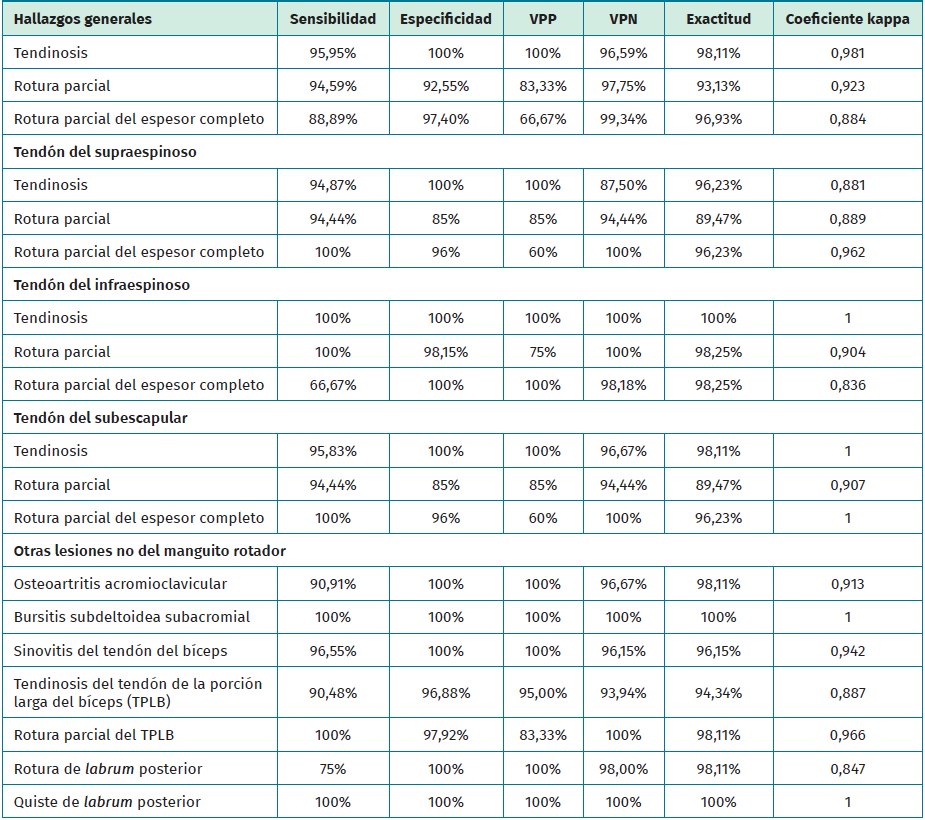
Al comparar de forma detallada la RM y la ecografía por estructura anatómica del hombro, se observa una concordancia exacta (κ = 1) en la tendinosis del tendón del infraespinoso y del subescapular, las roturas parciales del espesor completo del subescapular, la bursitis subdeltoidea subacromial y el quiste paralabral, y muy alta para el resto de las estructuras y patologías (Tabla 2).
Al analizar los hallazgos obtenidos por ecografía comparándolos con la RM como patrón de oro, se estableció la sensibilidad, la especificidad, el valor predictivo positivo y negativo, así como la exactitud para el diagnóstico de las distintas patologías (Tabla 2). Los resultados obtenidos muestran un rendimiento diagnóstico variable según el tendón estudiado del MR. La ecografía presentó una sensibilidad del entre el 66,7 y el 100%, y una especificidad del 85 al 100%, con un valor predictivo positivo del 60 al 100% y un valor predictivo negativo del 96,67 al 100% para la detección de lesiones en los diferentes tendones. Estos valores indican una elevada capacidad para confirmar el diagnóstico en presencia de hallazgos positivos y un mayor rendimiento en la exclusión de la patología cuando los resultados son negativos. Según los datos obtenidos, podemos resaltar que en la evaluación de las lesiones de hombro que no pertenecen al MR, la sensibilidad y la especificidad de las distintas patologías es comparable a la RM.
Discusión
Diversas publicaciones han comparado la ecografía con respecto a la RM en la determinación de las patologías del hombro y, en particular, del MR(17). Aunque son pocos los realizados en el ámbito laboral en el marco de las mutuas colaboradoras de la Seguridad Social, observando que la mayoría de las publicaciones revisadas obtienen muestras de la población general que incluyen a pacientes de edad avanzada. La sensibilidad y la especificidad de la prueba puede estar determinada por diversos factores. En primer lugar, la ecografía depende de la experiencia del operador, lo cual puede afectar de forma significativa los resultados, ya que una inadecuada formación de este influye en la toma correcta de las imágenes musculoesqueléticas y, por lo tanto, una interpretación errónea de ellas. Otro factor determinante es secundario a la calidad del equipo utilizado, pues se evidencia una gran variedad de equipos utilizados con resoluciones distintas. Sin embargo, con la formación adecuada y aplicando de forma sistemática los protocolos para el estudio del hombro, se ha determinado que la ecografía es una técnica con alta precisión(18), comparable con la RM en el diagnóstico de lesiones del MR y estructuras adyacentes, como concluyen diversos estudios como los de Jacobson(18) o los de Sconfienza et al.(16).
En la articulación del hombro, la RM ofrece una evaluación global y más completa que la ecografía, ya que se pueden estudiar áreas que no son de acceso por este último método de imagen, refiriéndonos en particular al área intraarticular (cartílago y labrum articulares) y los tejidos blandos profundos. La RM también está indicada cuando existe la sospecha de un proceso neoplásico, particularmente si afecta la médula ósea, la cual no es de acceso por ecografía, así como en otras patologías intraarticulares como cuerpos libres en esta área o disminución con lesión del cartílago articular. Por otro lado, existen diversos escenarios en los que la ecografía tiene ventajas sobre la RM, como en la evaluación de cuerpos extraños en los tejidos blandos y lesiones que requieren una maniobra dinámica específica, como en el caso de subluxaciones tendinosas(19).
Al comparar estos dos estudios de imágenes, se debe considerar la existencia de la variabilidad entre los observadores u operadores que realizan los estudios. En particular, al realizar la ecografía el operador debe tener un claro conocimiento de la anatomía tanto en situaciones estáticas (sin movilización del área estudiada) como dinámicas (al reproducir de forma controlada los movimientos que afectan a la estructura que se está estudiando) para localizar el área de interés. Además, existen distintos artefactos que influyen en el estudio de las estructuras, principalmente la anisotropía, que deben corregirse para interpretar la imagen de forma adecuada(19).
De esta forma, en estudios como los de Middleton et al.(20) reportan que existe un 80% de acuerdo entre ecografistas expertos al evaluar el MR. Por su parte, Le Corroller et al.(21) compararon distintos observadores con diferentes niveles de experiencia en ecografía del hombro y encontraron una concordancia muy elevada para las roturas de espesor total del MR (con índice kappa de 0,90). A pesar de esto, debemos recordar que, aunque la variabilidad interobservador es una desventaja de la ecografía, este problema también ocurre en la RM, por lo que no se debe minimizar este inconveniente y esta prueba se debe realizar con operadores adecuadamente capacitados para la correcta toma e interpretación de imágenes.
En nuestro estudio, al igual que en los trabajos de Anand et al., se observó la alta sensibilidad, especificidad, valor predictivo positivo y negativo para la ecografía en comparación con la RM en prácticamente todas las patologías de las estructuras estudiadas, tanto del MR como de otros componentes del hombro, con una llamativa excepción en la sensibilidad para las roturas del espesor completo del tendón del infraespinoso, que difiere con otros estudios como los de Shaker et al. y los de Narra et al.(22,23,24,25), en los que la sensibilidad de la ecografía para la detección de este tipo de lesión del tendón infraespinoso es superior al 89%. Debemos considerar que las lesiones con rotura de los componentes del MR tienen un origen multifactorial, en el que puede existir un proceso degenerativo, un componente traumático o una combinación de estos. Así mismo, en la evaluación del MR, el tendón más afectado fue el supraespinoso, seguido del subescapular. Con excepción de algunos estudios(26,27), la mayoría de los investigadores reportan una distribución similar a la del presente estudio(21,22,23,24,25).
Conclusiones
Tanto la RM como la ecografía son muy adecuadas para la evaluación de la articulación del hombro y deben considerarse como estudios de imagen complementarias. La RM se mantiene como una modalidad de imagen que proporciona una evaluación integral del hombro y se debe reservar para aquellos casos con persistencia de la clínica a pesar del tratamiento conservador o en casos en los que se sospechen lesiones más complejas e intraarticulares, proporcionando una evaluación multiplanar y detallada de las distintas estructuras.
Por otro lado, la ecografía se presenta como una herramienta de primera línea en la evaluación de lesiones de partes blandas del hombro, especialmente en contextos donde se requiere una valoración rápida y dinámica, teniendo como ventajas el bajo costo, la accesibilidad rápida para su realización, el poder realizar maniobras dinámicas, el fácil acceso a la comparación con las estructuras contralaterales y la capacidad de poder guiar en la realización de procedimientos terapéuticos. La ecografía también está indicada si el paciente tiene marcapasos, implantes metálicos no compatibles con la RM o en pacientes afectos de claustrofobia.
La ecografía puede resolver detalles más finos que los que pueden mostrar las técnicas clínicas estándar de RM. Debido a esta mayor resolución, las roturas pequeñas de los tendones y sus fibras se observan mejor con la ecografía, además de que, gracias a su resolución de contraste, es ideal para detectar pequeñas calcificaciones.
Otra de las ventajas del uso de la ecografía con respecto a la RM en la probabilidad de detectar la patología y poder realizar un informe de imágenes relevante es que la sonda se puede colocar directamente en el lugar del dolor, ya que muchos hallazgos observados, incluidas las roturas del RM, son asintomáticos, lo que convierte en un reto en ocasiones identificar, por RM, qué es clínicamente significativo, aún más en el ámbito laboral. Esto puede llevar a exagerar la importancia de patologías sin expresión clínica, mientras no se da importancia a los hallazgos clínicamente significativos.
Adicionalmente, con la ecografía son posibles las comparaciones bilaterales, en las que la observación de una asimetría suele ser útil para determinar si un hallazgo es realmente patológico en el paciente(26).