Introducción y objetivos
Las lesiones de los tendones de los músculos del manguito rotador (MR) del hombro son altamente prevalentes en general y también en nuestro medio laboral. Generan un alto índice de dolor y disfunción en la población trabajadora, sobre todo en los pacientes más próximos a la edad de jubilación(1). Se catalogan como accidente de trabajo cuando aparecen consecuencia de traumatismos directos o indirectos en el hombro en el seno de la actividad profesional y, según el Real Decreto Legislativo 1299/2006 y sus modificaciones posteriores, se encuadran como enfermedad profesional en aquellas profesiones como pintores, escayolistas o montadores de estructuras, entre otros, donde el uso continuado del hombro lesionado en elevación o en posiciones forzadas es lo habitual(2). Para el manejo de estas lesiones del MR en nuestros asegurados, son necesarios un gran número de diferentes tratamientos como medicación, medidas físicas, rehabilitación, técnicas infiltrativas, técnicas cruentas de las unidades del dolor y, cómo no, con frecuencia, tratamientos quirúrgicos.
Todos ellos, sobre todo las cirugías, generan gastos elevados en costes sanitarios, como los derivados de los ingresos hospitalarios, del uso del bloque quirúrgico, los materiales implantados o el personal de quirófano. Pero, además, estos procesos generan un alto gasto en prestaciones económicas por periodos prolongados de incapacidad laboral temporal (ILT), que son salario dependientes. Igualmente, con frecuencia conllevan gastos, al final del proceso, en el capítulo de las secuelas valorables. Dentro de estas, se incluyen las indemnizaciones en pago único para el trabajador y que no impiden la vuelta a la actividad laboral previa, como las lesiones permanentes no invalidantes (LPNI), provenientes del artículo 150 de la Ley General de la Seguridad Social (LGSS), que no son salario ni edad dependientes, sino que están establecidas en función del lado afectado y de si el porcentaje de pérdida de la función articular del hombro es mayor o menor del 50%(3). Y, por otro lado, las incapacidades permanentes (IP) basadas en el artículo 194 de la LGSS. Dentro de ellas, las IP parciales (IPP), que son salario dependientes, de pago único y que permiten la vuelta a la actividad laboral. Cuando las IP provienen de unas secuelas tan importantes que no permiten la vuelta a la actividad previa, habitualmente IP totales (IPT) y rara vez IP absolutas (IPA), el coste para la mutua es muy alto, debiendo depositar por adelantado en la Tesorería General de la Seguridad Social (TGSS), la capitalización de toda la indemnización generada por el trabajador afectado durante el periodo comprendido entre la fecha de la IP y la fecha de la jubilación(4). Este valor que debe depositar la mutua en la TGSS se calcula en función de este periodo, la edad del paciente y su salario(5).

La reparación artroscópica de las lesiones del MR es una solución efectiva, con buenos resultados clínicos, pero con resultados variables en grado de cicatrización con hasta un 20-80% de fracasos(6). Hein et al. publicaron en 2015 la aparición de un 23% de rerroturas en una serie de 2.045 manguitos operados y controlados posteriormente mediante resonancia magnética (RM)(7). Se han buscado soluciones mecánicas, técnicas y finalmente biológicas, para mejorar estas tasas de cicatrización. Estas últimas, las biológicas, son las más prometedoras. En estos últimos años, se han llevado a cabo múltiples estudios que demuestran que la adición de un implante de colágeno bovino a las reparaciones del MR mejora notablemente las tasas de cicatrización(8,9). No obstante, esta mejora en el resultado final de las cicatrizaciones conlleva un aumento notable del gasto. De hecho, el implante actualmente más popularizado (Regeneten® –RGT–) tiene un coste de unos 4.000 € por unidad (coste que incluye el implante, los sistemas de aplicación y fijación, y los impuestos).
El objetivo de este estudio es analizar si, en nuestro medio laboral, el uso sistemático de implantes de colágeno bovino en la cirugía del MR podría ser, de alguna manera, coste-efectivo comparado con la reparación simple convencional.

Material y métodos
Con la ayuda de los departamentos económico-financiero y de prestaciones económicas de nuestra entidad (Mutua de Accidentes de Zaragoza, Mutua de Accidentes de Trabajo y Enfermedades Profesionales de la Seguridad Social número 11), se realizó un análisis económico de cuáles eran los costes sanitarios hospitalarios y extrahospitalarios, los costes derivados de la IT y por secuelas o IP, de los pacientes que son tratados por presentar patología quirúrgica del MR en el medio laboral, intervenidos o no, algunos de ellos reintervenidos y otros incluso que precisan finalmente una prótesis invertida de hombro.
Por otro lado, se llevó a cabo una valoración del posible impacto económico que conllevaría la adición sistemática de un implante de colágeno bovino RGT a las reparaciones del MR. Se realizó la comparativa del aumento del gasto derivado del uso del implante frente al posible ahorro de costes derivados de la mejor tasa de cicatrización, menor incidencia, por tanto, de rerroturas y las consecuencias médicas, sanitarias y económicas que ello conllevaría. Para realizar ese cálculo, nos basamos en los resultados de cicatrización con y sin implante RGT obtenidos en el ensayo clínico aleatorizado multicéntrico triple ciego realizado con lesiones medianas de supraespinoso con seguimiento clínico-radiológico a 24 meses(9). Para valorar las ventajas económicas de reducir la tasa de rerroturas de nuestras reparaciones del MR, nos apoyamos en los datos médicos y económicos publicados en la bibliografía en relación con la historia natural de la enfermedad.
Resultados
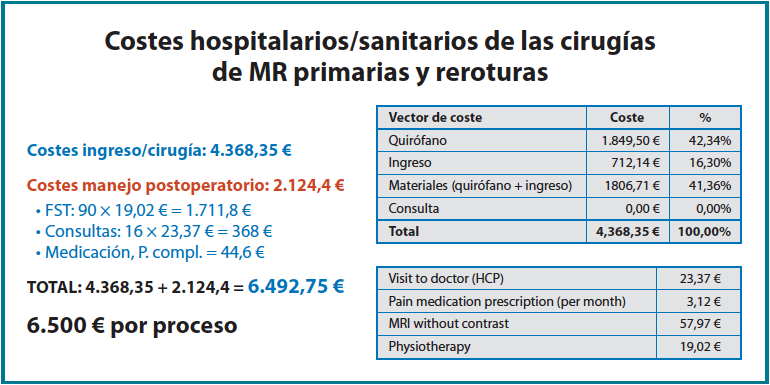
Los costes sanitarios totales de una reparación primaria del MR o tras una rerrotura son de aproximadamente 6.500 €. De ellos, unos 4.370 € son gastos de hospitalización, quirófano, materiales, etc. Los costes extrahospitalarios del proceso son de unos 2.125 €, que incluyen las consultas ambulatorias, la fisioterapia, medicamentos, pruebas complementarias, etc. (Figura 1). En el caso de un paciente con patología del MR que precisa solo tratamiento conservador, el coste es de 2.200 € y, si acaba precisando una prótesis invertida de hombro, el coste de este proceso quirúrgico asciende a 10.100 € (Figura 2).
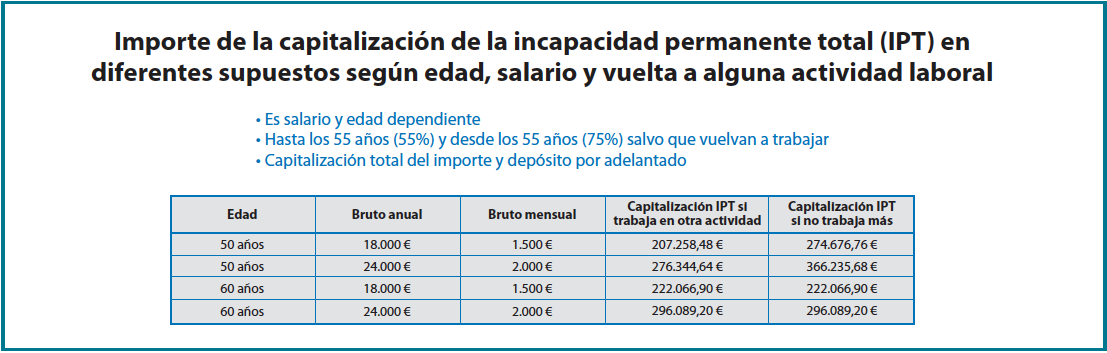
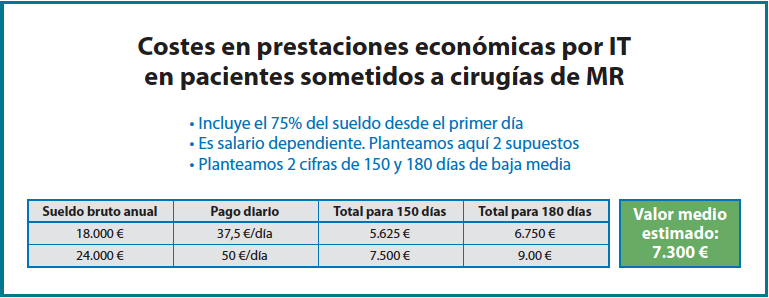
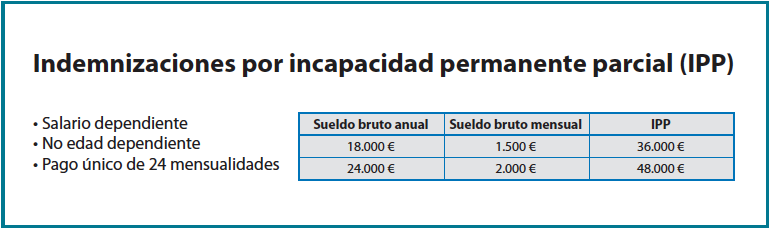
Los costes derivados de los periodos de ILT asociados a los pacientes afectos de lesiones del MR que precisan reparación quirúrgica son aproximadamente de 7.300 € de media por paciente. Este coste depende del número de días de baja tras la cirugía (entre 150 y 180 días por proceso) y del salario del trabajador. En función de los supuestos habituales de salario medio y días de baja por proceso se establece el valor total medio de 7.300 € tal y como se detalla en la Figura 3. La carga económica que le supone a la mutua de accidentes el pago de las secuelas finales del proceso, si las hay, como hemos dicho, depende de la gravedad de estas. Las LPNI se indemnizan según si el lado afectado es el dominante o no y si la cantidad de pérdida funcional de la articulación del hombro es mayor o menor del 50%(3), oscilando el importe que indemnizar al paciente desde los 994 € hasta los 3.438 € (Figura 4). Las IPP se indemnizan en un pago único consistente en 24 mensualidades (2 anualidades) del trabajador afectado, debiendo este reincorporase a la actividad profesional (Figura 5). Cuando el resultado funcional y evolutivo final del trabajador tras su proceso por patología del hombro es la IPT, el paciente ya no podrá volver a trabajar en su actividad previa y percibirá por parte de la TGSS, mensualmente, el 55% de su salario si es menor de 55 años y el 75% si es mayor de 55 años hasta la edad de jubilación. Los menores de 55 años, si no trabajan en ninguna otra actividad el resto de su edad laboral, al cumplir los 55 años pasan a percibir, a partir de entonces, también el 75% de su salario(5). El importe total de esta prestación la deposita la mutua en tesorería por adelantado en el momento de estimarse la incapacidad. El valor total de dicha capitalización, por tanto, depende de la edad del paciente en el momento de la IPT y de su salario, y en general es un montante muy elevado para tener en cuenta (Figura 6).

El coste añadido del uso del implante en nuestros pacientes es de unos 4.000 € por proceso y paciente. Del análisis de la bibliografía con respecto a la historia natural de los hombros que presentan rerroturas del MR tras su reparación se desprende que el 71% de los pacientes precisan un tratamiento conservador prolongado, un 25% precisan una cirugía artroscópica reparativa de revisión y el 4% restante acaban precisando una prótesis inversa de hombro(10). En función de lo anteriormente expuesto, los costes económicos sanitarios derivados de 100 pacientes que, habiendo sido intervenidos mediante reparación de los tendones del MR, presentan un posterior fracaso de cicatrización o una rerrotura es de 359.100 € (Figura 7).
En el ensayo clínico aleatorizado triple ciego multicéntrico español, en el que participan también autores de este trabajo, se pone de manifiesto que con la adición del implante de colágeno bovino RGT a las reparaciones del MR, el índice de rerroturas postoperatorias tras 2 años de evolución, comprobado mediante RM, decrece en dos tercios (un 22,6%), sin aumentar las complicaciones. De los 113 pacientes revisados, 20 de los 57 del grupo control presentaron una rerrotura: 35,1%. En cambio, en el grupo de intervención (RGT) solo 7 de 56: 12,5%, resultados estadísticamente significativos (p = 0,005)(9). De estos resultados podemos inferir que, si utilizáramos sistemáticamente el implante de RGT como aumentación biológica de las reparaciones del MR, por cada 100 implantes utilizados, evitaríamos 22,6 rerroturas o, lo que es lo mismo (100/22,6 = 4,43), sería necesario el uso de 4,43 implantes de colágeno bovino para evitar 1 rerrotura. El coste de añadir 4,43 implantes es de 17.700 € (4,43 × 4.000 €) y este es el valor del incremento de la ratio coste/efectividad por tendón cicatrizado. Finalmente, de todos estos resultados, se extrae igualmente que para evitar la aparición de 100 rerroturas de MR en pacientes intervenidos mediante reparación artroscópica, es preciso realizar 443 cirugías asociando a la reparación la colocación del implante de colágeno, siendo su coste añadido de 1.772.000 € (443 × 4.000 €).
Discusión
En la literatura internacional se pueden encontrar varios estudios de coste-efectividad del implante de colágeno bovino para la aumentación biológica de las reparaciones del MR. En ellos se llega a la conclusión de que el uso del implante podría ser coste-efectivo en términos de eficiencia económica en relación con la perspectiva social y la obtención de calidad de vida (QALY/AVAC: año de vida ajustado a la calidad de vida)(11,12). El más reciente está basado en los resultados del ensayo clínico español y sus resultados a 1 año(8,13). El objetivo de este estudio es, no obstante, una valoración económica estricta en pacientes del medio laboral en el que trabajamos.
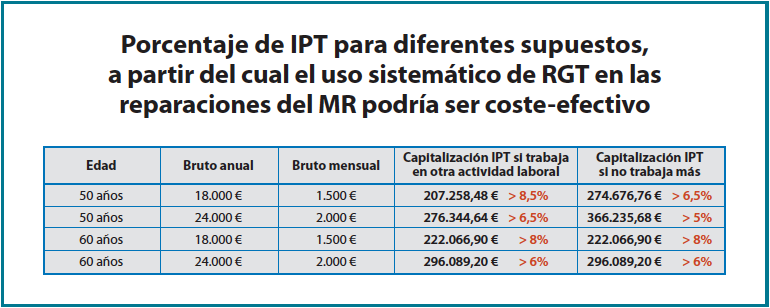
Los resultados clínicos y de vuelta a la actividad laboral de los pacientes sometidos a reparación del MR son satisfactorios en general, aunque dependen de las características de la lesión y del propio paciente y su actividad laboral(14), pero cuando el paciente sufre una nueva rerrotura del MR previamente reparado, el pronóstico se ensombrece, sobre todo si precisa una nueva reparación quirúrgica. En ese caso, la mitad de los pacientes no vuelven a trabajar o lo hacen con secuelas permanentes, sobre todo en trabajos manuales de esfuerzo, con los hombros soportando carga y en aquellos donde la posición elevada de los hombros es la habitual(15). A la vista de nuestros resultados, para evitar 100 rerroturas de MR previamente reparados, deberíamos invertir 1.772.000 € en implantes de colágeno bovino. El gasto sanitario derivado de 100 pacientes que sufren rerroturas se ha estimado en 359.100 €, con lo que inicialmente no sería coste-efectivo su uso sistemático. El gasto en prestación económica por ILT de estos 100 pacientes con rerroturas ascendería a 730.000 € de media (7.300 € estimados de media × 100 pacientes). La suma del gasto sanitario y la prestación por IT derivada del manejo de 100 pacientes con rerroturas de MR ascendería entonces a 1.089.100 € (730.000 + 359.100 €), que comparado con la mayor inversión en implantes de RGT para evitarlos sigue sin ser coste-efectivo. Incluso si a la cifra anterior añadimos la carga económica asociada a la indemnización por los casos que finalicen con una secuela en forma de LPNI o IPP, esta debería ser superior a los 683.000 € en conjunto para que la cifra total se equipare a la de inversión en implantes de colágeno bovino para evitar las 100 rerroturas de MR. Con estos cálculos y sus resultados se desprende que, de forma general, el uso sistemático de RGT como aumentación biológica de las reparaciones artroscópicas del MR no sería coste-efectivo. Pero el uso sistemático de RGT sí podría ser claramente coste-efectivo si tenemos en consideración la capitalización del importe de las IPT generadas en estos casos, teniendo muy en cuenta que el importe depende sobre todo de la edad del paciente accidentado y también del salario que perciban (Figura 6). Y esto sería así, incluso independientemente de los gastos sanitarios y los derivados de la prestación por IT, LPNI o IPP que también se generan, como hemos detallado anteriormente. Como se puede observar en la Figura 8, por encima de un valor de entre 5 y 9 pacientes de cada 100 que, habiendo sido intervenidos mediante reparación del MR, han evolucionado a una nueva rerrotura, que finalizan el proceso terapéutico sin volver a trabajar y mereciendo una indemnización por IPT, el uso sistemático de aumentación biológica mediante implantes de colágeno bovino a las reparaciones del MR podría ser claramente coste-efectivo (Figura 8).
Conclusiones
La adición sistemática de implantes de colágeno bovino a las reparaciones del MR mejoraría la tasa de cicatrización y los resultados finales de los pacientes, pero conllevaría un gasto adicional elevado inicial, que no se compensaría a corto plazo, pero sí posiblemente al final del periodo, al minimizar las secuelas, sobre todo las IP totales, por lo que, en casos concretos, sobre todo la población más joven y los trabajadores manuales de esfuerzo, su uso podría ser coste-efectivo en el medio laboral.