Introducción
Cuando un paciente llega a la urgencia o a una de nuestras clínicas diciendo que tiene una hernia discal y que le duele la espalda, en teoría nos lo pone bastante fácil, pero eso no nos evitará realizar una valoración completa.
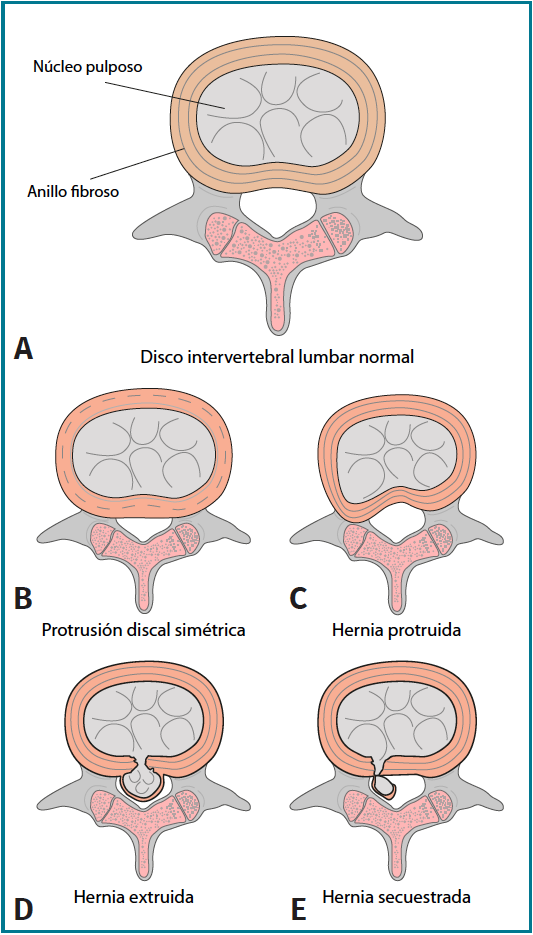
El disco intervertebral está formado por el anillo fibroso y el núcleo pulposo. La hernia discal es el desplazamiento focal o localizado de material discal más allá de los márgenes del espacio intervertebral(1,2).
Este desplazamiento puede ocasionar (Figura 1):
- Protrusión discal simétrica.
- Hernia protruida.
- Hernia extruida.
- Hernia secuestrada.
Tan solo el 4% de las lumbalgias tienen su origen en una hernia discal, mientras que la patología discal supone el 85% de las lumbociáticas. Aunque es importante tener en cuenta que solo en los casos en los que hay inflamación de la raíz nerviosa aparecerá el cuadro clínico. De ahí que existan tantos casos de hernias asintomáticas.
Pero no es habitual que el paciente llegue a la urgencia o a la primera consulta con el diagnóstico ya hecho. Lo más frecuente es que nos diga que tiene dolor lumbar o un dolor que se irradia por la pierna, sin más apellido… y tenemos que buscar la manera de valorarle, para llegar a un diagnóstico y poder decidir, en esta primera consulta, si tiene algún criterio de gravedad (signo de alarma o bandera roja).
La lumbalgia es un síntoma muy común que la mayoría de las personas va a sufrir en algún momento de la vida. Es lo que “pagamos” por la bipedestación.
Tipo de lumbalgia
Para definir y poder clasificar el tipo de lumbalgia hay que valorar la causa, el tiempo de evolución y la forma de presentación(3).
1. Lumbalgia según la causa: en más del 80% de los casos será un dolor lumbar inespecífico, sin una causa aparente.
En el resto de las lumbalgias podrá identificarse una causa específica. Lo más frecuente son hernias discales, fracturas vertebrales o estenosis del canal, pero también otras causas, manifestadas por los llamados “signos de alarma”, pueden requerir una actuación urgente:
- Hernia discal: 4%.
- Fractura vertebral: 4%.
- Estenosis del canal lumbar: 3%.
- Neoplasias: 0,7%.
- Espondilitis anquilosante: 0,3%.
- Síndrome de la cauda equina, 0,04%: urgencia quirúrgica.
- Infección: 0,01%.
2. Lumbalgia según el tiempo de evolución: la lumbalgia puede ser aguda (menos de 6 semanas), subaguda (entre 6 y 12 semanas), crónica (más de 12 semanas) y recurrente (episodios agudos sucesivos separados por periodos libres de síntomas de 3 meses de duración).
3. Lumbalgia según la forma de presentación, que puede clasificarse en:
- Lumbalgia: dolor localizado en la región lumbar o lumbosacra, que varía en función de la actividad física y que no presenta déficit neurológico.
- Lumbociatalgia: dolor lumbar irradiado que puede presentar compromiso neurológico.
- Lumbalgia con signos de alarma, que precisaría de atención médica inmediata y, en algún caso, de hasta cirugía urgente.
Se define el signo de alarma como el factor de riesgo que puede presentar un paciente con lumbalgia y que podría relacionarse con el desarrollo o la presencia de alguna enfermedad grave.
Realmente, lo que nos importa es que no se nos escape ninguno de ellos, por lo que la anamnesis y la exploración son fundamentales para valorarlos(4,5,6).
Pero no hay un acuerdo en cuáles son los signos de alarma ante una lumbalgia. Cada guía clínica recoge los suyos y todos deben ser tenidos en cuenta (Tabla 1):
- Dolor permanente, nocturno.
- Dolor en edades extremas.
- Síndrome constitucional y/o pérdida de peso.
- Fiebre.
- Compromiso neurológico grave o progresivo: pérdida de control de los esfínteres, anestesia en silla de montar, paresia, claudicación neurógena.
- Traumatismo previo.
- Resistencia a los analgésicos.
- Uso de anticoagulante.
- Inmunocompromiso.
- Abuso de drogas endovenosas.
- Cirugía reciente o inyección epidural.
- Antecedente oncológico.

Hay que tener claro que, en la urgencia, generalmente no hacemos la valoración de una hernia discal ya diagnosticada, sino que analizamos las características del dolor lumbar referido por el paciente: la anamnesis, la exploración clínica y las pruebas complementarias nos servirán para decidir la actitud que seguir.
Anamnesis
El primer contacto con el paciente suele ser con personal no sanitario. Se recogen sus datos personales, el motivo de la consulta, el puesto de trabajo y la causa del accidente.
Por eso es importante tener la información directa del paciente de lo que le ha ocurrido y, especialmente, de sus antecedentes.
Las preguntas hipocráticas siguen teniendo la validez que siempre han tenido: ¿qué le pasa?, ¿desde cuándo?, ¿a qué lo atribuye?
La queja más habitual será que se ha hecho daño en la espalda trabajando y que tiene dolor lumbar.
Hay que recoger los antecedentes personales (médicos y quirúrgicos): episodios previos de lumbalgia o lumbociatalgia, antecedentes familiares, alergias, medicación habitual, actividad física, tipo de trabajo(3,7)…
Nos tiene que quedar claro que la lumbalgia es un síntoma. Y, como tal, la única manera que tenemos para valorarlo es preguntando y escuchando cómo es ese dolor. Quizá este es uno de los datos más valiosos para filiar el dolor y la patología que conlleva.
- Localización e irradiación. Hay que descartar el dolor referido de otras patologías (pancreatitis, aneurisma de aorta, nefrolitiasis, mialgias generalizadas, endocarditis).
- Forma y fecha de inicio: agudo, crónico, postraumático…
- Características: como un cuchillo, punzante, de quemazón.
- Ritmo del dolor: continuo, durante el día, durante la noche, por la mañana.
- Cuantificación del dolor: nos sirve la escala visual analógica (EVA) del dolor.
Todo ello nos lleva a definir una serie de patrones de dolor(8) que nos van a ayudar en el diagnóstico y a descartar signos de alarma (Tabla 2):
- Dolor mecánico: referido al disco, vértebras vecinas y músculos. Se localiza cerca de la línea media, se desencadena de forma brusca, empeora con la flexión y al sentarse, y se alivia al tumbarse, caminar o al realizar actividades sin carga (nadar).
- Dolor inflamatorio: típico de las espondiloartropatías. Comienza de madrugada, despierta al paciente con rigidez que cede lentamente con la actividad y mejora con antiinflamatorios no esteroideos (AINE).
- Dolor tumoral o infeccioso: es un dolor constante, sin remisiones ni con el reposo ni durante la noche. Puede aliviarse al levantarse de la cama y caminar, y se suele acompañar de fiebre.
- Dolor por fractura: se desencadena bruscamente tras una caída o un esfuerzo. Se irradia hacia los lados desde la charnela dorsolumbar, aumenta con la cifosis y casi desaparece con el decúbito.
- Dolor referido: es de origen extrarraquídeo, suele producirse en presencia de aneurisma aórtico, fibrosis retroperitoneal, adenopatías prevertebrales y patología visceral abdominal o pelviana. Su intensidad no varía con la movilización ni con la posición de la columna.
- Dolor neurológico radicular: se produce por afectación de una o varias raíces nerviosas lumbosacras. Discurre por el o los dermatomas correspondientes, se asocia a alteraciones sensitivas, motoras o reflejas. La extensión de la columna lumbar empeora el dolor: se puede caminar bien cuesta arriba (flexión lumbar) y muy mal cuesta abajo (extensión lumbar).
En casos más graves puede aparecer:- Claudicación neurógena de la marcha: dolor que impide caminar y obliga a sentarse o a realizar una flexión lumbar forzada para aliviarlo.
- Síndrome de cola de caballo o cauda equina: afectación masiva de las raíces lumbosacras, con dolor irradiado a ambas extremidades, con trastornos motores y sensitivos graves, y anestesia en silla de montar perineal, incontinencia o retención urinaria e incontinencia de heces.
- Dolor psicogénico: se presenta con una conducta superreactiva, exceso de expresión facial del dolor, verbalización y sudoración.

Exploración física
El paciente debe desvestirse para la exploración. No es posible explorar la columna con la ropa puesta. Una bata desechable con apertura en la parte posterior es lo más útil. Si además podemos observar al paciente mientras se desviste, nos va a dar mucha información de su situación clínica.
Inspección
Observar la presencia o no de desviaciones vertebrales, lesiones en la piel, cicatrices, zonas de inflamación.
Palpación
Permite localizar zonas de dolor y contracturas. Es importante palpar el abdomen y realizar la puñopercusión renal.
Movilidad
- Distancia dedo-suelo: con las rodillas extendidas, comprobar hasta dónde llega (muslo, rodilla, pierna, tobillo, completa o no). Esta referencia en la historia clínica va a servir en la valoración de posteriores revisiones.
- Otros movimientos: extensión, lateralizaciones, rotaciones.
- Exploración de caderas y sacroilíacas.
Signos específicos de lesión lumbar
- Signo de Lasègue: con el paciente en decúbito supino se levanta la pierna del paciente con una mano en el talón y la otra en la espina ilíaca de la misma pierna para evitar la flexión.
En el caso de aparecer dolor entre los 30 y los 70°, podemos dar como signo de Lasègue positivo, indicando un posible compromiso del nervio ciático de esa pierna. - Signo de Bragard: consiste en disminuir la elevación de la extremidad extendida hasta que el dolor radicular ceda, realizándose posteriormente una dorsiflexión del pie.
- Exploramos también los signos de Waddell: se usan para identificar dolor lumbar de origen no orgánico, pero es importante tener en cuenta que por sí solos no nos sirven para hacer el diagnóstico de simulación(9).
Cada signo es un punto. La presencia de 3 o más es clínicamente significativa.
- Dolor o hipersensibilidad ante un tacto superficial.
- Test simulador: dolor lumbar al hacer una presión axial sobre el cráneo.
- Test de distracción: signo de Lasègue incongruente (diferentes resultados al explorar al paciente tumbado y sentado).
- Incongruencia en la alteración de pérdida de fuerza y/o sensibilidad.
- Reacción desproporcionada ante el dolor.
Exploración física: exploración neurológica (Figura 2)
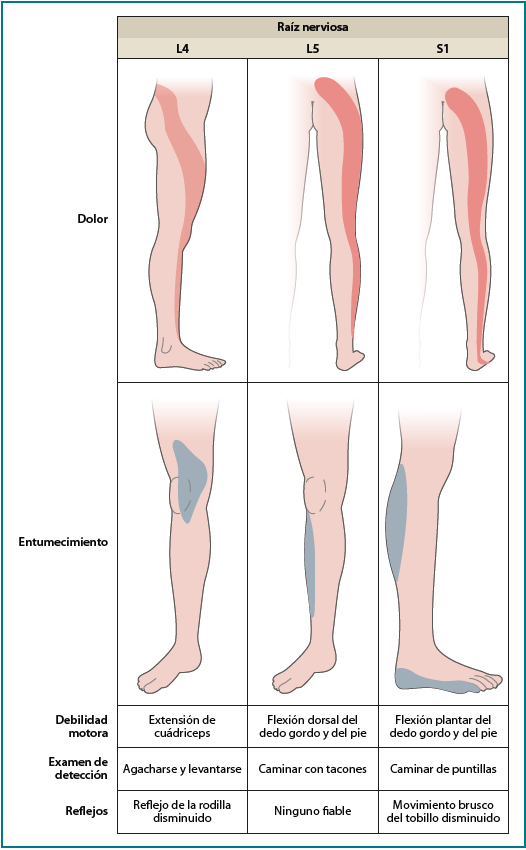
Valoración sensitiva, motora y refleja.
- Nivel neurológico L4: inversión del pie, reflejo rotuliano y sensibilidad del borde interno del pie.
- Nivel neurológico L5: flexión dorsal de los dedos (caminar de talones), sensibilidad en la parte media del pie (primer pliegue interdigital dorsal). No hay reflejo asociado.
- Nivel neurológico S1: caminar de puntillas (peroneos, flexor largo del primer dedo, gemelos, bíceps femoral y glúteo mayor), reflejo aquíleo, sensibilidad del borde externo del pie.
Exploración física: exploración neurológica. Otros reflejos
- Reflejo superficial cremastérico: contracción del músculo cremáster al estimular la piel de la parte superointerna del muslo de ese lado, con ascenso del testículo ipsilateral (L1-L2).
- Reflejo anal superficial: contracción del esfínter al tocar la zona perineal (S2, S3 y S4).
- Reflejo cutáneo-plantar: al estimular la planta del pie se produce la flexión de los dedos del pie. En el signo de Babinski se produce una dorsiflexión del dedo gordo y un movimiento en abanico (abducción y flexión) del resto de los dedos (vía piramidal).
Pruebas complementarias
La mayoría de las guías clínicas para el manejo del dolor lumbar aconsejan que los estudios de imagen deberían realizarse únicamente cuando los síntomas persistan o progresen tras 6 semanas de tratamiento conservador o bien cuando existan criterios de alarma(3,10,11).
No podemos olvidar que las pruebas complementarias nos ayudan, pero es fundamental la exploración previa para poder decidir qué prueba complementaria necesitamos para llegar al diagnóstico.
Como pruebas de imagen, las más útiles son la radiografía simple, la resonancia magnética (RM) y la tomografía axial computarizada (TAC).
También contamos con la analítica en aquellos casos de sospecha de una enfermedad sistémica. La velocidad de sedimentación, la proteína C reactiva y el proteinograma son importantes para descartar procesos graves.
Pero en el medio laboral está indicado realizar una radiografía en urgencias. Nos ayudará a determinar si la lesión es aguda o crónica, si la contingencia es laboral o no, y si existen lesiones asociadas. Si además existen signos de alarma, la resonancia y la analítica serán imprescindibles(12).
Manejo terapéutico del dolor lumbar
En la primera atención de un paciente con dolor lumbar es importante explicarle que no es recomendable el reposo absoluto en cama y que, si las tolera, se beneficiaría si continúa con sus actividades de la vida diaria. Debe dar pequeños paseos, sin provocarse el dolor, y realizar movimientos lentos, sin forzar la región lumbar.
Las guías clínicas dejan en un papel secundario al tratamiento farmacológico. Podrían utilizarse analgésicos y AINE, acompañados o no de relajantes musculares, si no existe contraindicación para su utilización(13).
Ante la sospecha de un signo de alarma, no se puede demorar la consulta con otros profesionales para llegar al diagnóstico y al tratamiento correctos.
Conclusiones
Contestando a las preguntas iniciales, el enfoque inicial de una hernia discal es la valoración de la lesión lumbar.
En la primera atención nos tiene que quedar claro:
¿Qué hacer?: preguntar, escuchar, explorar y valorar si existen signos de alarma. Y, como complemento, realizar las pruebas complementarias precisas.
¿Qué no hacer?: nunca podemos quitar importancia a una lumbalgia, por muy banal que nos parezca. Tampoco es preciso realizar pruebas complementarias de forma sistemática, hay que valorar antes al paciente.