Introducción
Se presenta el caso de una paciente mujer de 64 años, de profesión cocinera en un hospital.
Es remitida a la Unidad de Columna por lumbalgia incapacitante de 6 semanas de evolución (varios ingresos por dolor en origen). No existe episodio traumático aparente.
La remitían con el diagnostico de hernia discal lumbar L2/L3 para valorar el tratamiento mediante infiltraciones en la Unidad del Dolor.
Como antecedentes personales, destaca hipotiroidismo en tratamiento médico.
Exploración clínica al ingreso
- Dolor lumbar incapacitante (EVA 9/10) que impedía la sedestación.
- Sin ciatalgia.
- Dolor nocturno incluso en reposo absoluto.
- Afebril.
- Sin focalidades aparentes ni antecedentes de interés.
El diagnóstico diferencial con esta clínica con evidentes signos de banderas rojas era infección o tumor.
Pruebas complementarias y evolución
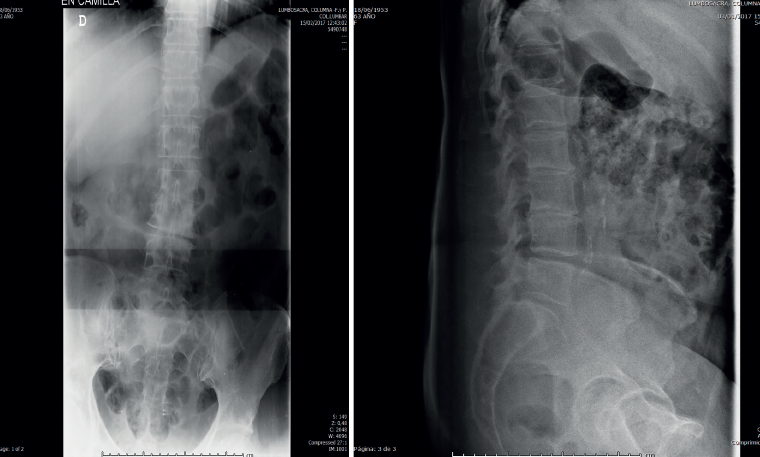
- La radiología simple lumbar (Figura 1) de frente y de perfil muestra grave discopatía L2/L3 con práctica desaparición del disco intervertebral.
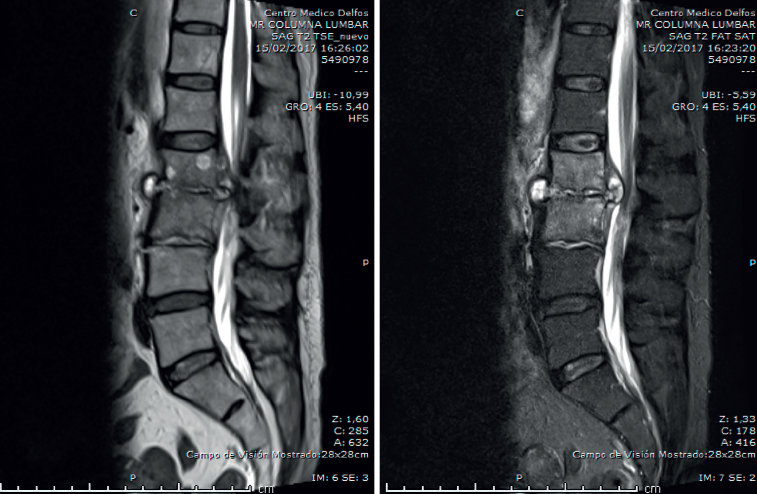
- Resonancia magnética (RM) lumbar (Figura 2): sagitales con secuencias T2 y STIR. Espondilodiscitis aguda con absceso en canal raquídeo y prevertebral.
- La analítica general con marcadores de infección y tumorales muestra marcadores tumorales negativos; proteína C reactiva (PCR): 63; y velocidad de sedimentación globular (VSG): 80.
Diagnóstico
Espondilodiscitis aguda.
Pruebas complementarias que realizamos
- Punción biopsia guiada por tomografía axial computarizada (TAC).
- Antibiograma.
- Placa de tórax (normal) y PPD (negativa).
Diagnóstico final
Streptococcus bovis sensible a penicilina, levofloxacino, vancomicina y clindamicina.
Este germen es un coco Gram positivo, comensal del aparato digestivo humano y de otros mamíferos, que está principalmente implicado en bacteriemias/sepsis, endocarditis e infecciones urinarias y del sistema nervioso central. La asociación entre infección sistémica por S. bovis y cáncer de colon es relativamente frecuente.
Tratamiento y pruebas complementarias para descartar/confirmar el origen de la infección
- Ampicilina 2 g/4 h intravenosa 6 semanas.
- Ecocardiografía.
- Colonoscopia.
- Hemocultivos.
Todo resulta normal; por lo tanto, estamos ante una espondilodiscitis aguda por Streptococcus bovis de origen desconocido.
Opciones de tratamiento
- Conservador mediante antibiótico y corsé.
- Quirúrgico mediante desbridamiento y valorar artrodesis instrumentada o no y de qué niveles.
Evolución clínica y radiológica
Muy positiva, con las 2 primeras dosis de antibiótico la paciente dejó de tener dolor y a las 24 horas inició deambulación con corsé con excelente tolerancia.
Por esta evolución y la ausencia de afectación neurológica descartamos el tratamiento quirúrgico, por lo menos inicialmente.
Se normalizaron progresivamente la PCR y la VSG.
Fue dada de alta hospitalaria a los 2 meses del ingreso con una pauta de amoxicilina oral de 1 g cada 8 durante 2 semanas.
A los 3 meses del ingreso inicial, la paciente estaba asintomática, deambulaba sin problemas, sin corsé y realizaba una vida diaria normal.
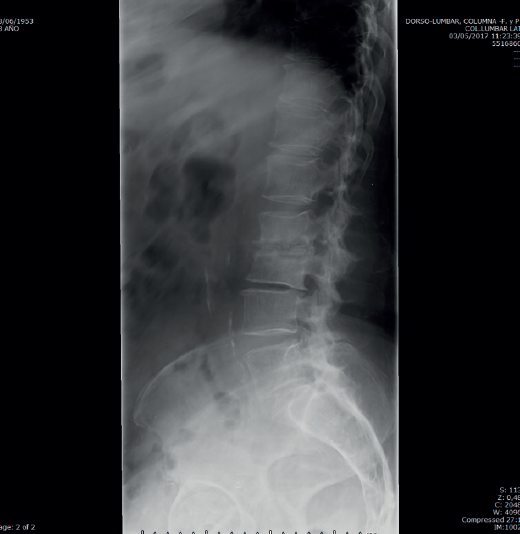
La analítica se había normalizado. En la radiografía lumbar (Figura 3) se veían signos de discopatía grave.
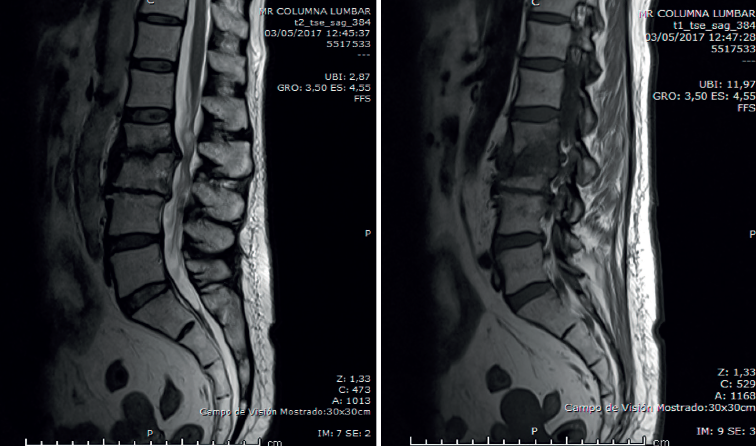
En la RM lumbar (Figura 4) se observaba desaparición de los abscesos preexistentes. Discopatía evolucionada.
Discusión. Conclusiones
La espondilitis infecciosa, espondilodiscitis u osteomielitis vertebral es una infección poco frecuente que afecta a las vértebras y los espacios intervertebrales. Clásicamente, se han descrito 3 formas clínicas: 1) hematógena, secundaria a infecciones de origen extraespinal; 2) posquirúrgica o postraumática, por inoculación directa de bacterias tras cirugía o traumatismo vertebral; y 3) por contigüidad, por extensión a la columna vertebral de procesos infecciosos de la vecindad(1,2,3,4).
Su incidencia anual oscila entre 0,5 y 2,5 casos por 100.000 habitantes(5) y parece estar aumentando a consecuencia del envejecimiento de la población, la adicción a drogas por vía parenteral (ADVP)(6), el incremento de los procedimientos quirúrgicos espinales y de las bacteriemias de origen urinario o de catéter(6). Estudios realizados en nuestro país han demostrado una incidencia similar (0,7-2,4 casos por 100.000 habitantes) con una tendencia a la desaparición de las espondilodiscitis producidas por Brucella y a la estabilización de las piógenas y tuberculosas(6).
Las banderas rojas en la columna son fundamentales para un diagnóstico precoz de procesos potencialmente graves y esto se consigue con una buena anamnesis inicial(7).
En este caso, el diagnóstico diferencial básicamente era infección o tumor, y mediante las pruebas complementarias conseguimos incluso identificar el germen mediante punción biopsia guiada por TAC, lo que muchas veces es imposible, y evitar una biopsia quirúrgica con los riesgos que comporta(8).
Las pruebas complementarias para identificar el origen del germen identificado (Streptococcus bovis) fueron negativas.
En cuanto al tratamiento, una vez identificado el germen y sin clínica neurológica, el adecuado tratamiento antibiótico fue la elección y la perfecta evolución clínica descartó la indicación quirúrgica(9).