Introducción
La rotura del ligamento cruzado anterior (LCA) en la población pediátrica supone menos del 5% de las lesiones totales de LCA, el 30% de las lesiones de rodilla en los adolescentes futbolistas. Aunque el rango de edad de presentación es relativamente estrecho, muy raras por debajo de los 9 años de edad(1,2), el tratamiento quirúrgico ha aumentado de 17,6 reconstrucciones cada 100.000 personas en 1990 a 50,9 en 2009 en los EE. UU.(3,4).
El mecanismo de lesión es similar que en los adultos: un traumatismo indirecto en el 80% de los casos o situaciones de no contacto cuando se combina deceleración y movimientos de rotación pivotando sobre la articulación(2). El diagnóstico se basa en la anamnesis, la clínica y la exploración física comparada con la rodilla contralateral y pruebas radiológicas complementarias: radiología simple y resonancia magnética (RM). A edades tempranas, la RM tiene gran sensibilidad y especificidad para las lesiones de LCA, pero también alta tasa de falsos positivos para lesiones meniscales(5). Aun así, la exploración física es básica. Existe un 78% de concordancia entre los hallazgos clínicos y artroscópicos, un 78% de desacuerdo entre artroscopia y RM, y un 75% de desacuerdo entre clínica y RM(4). Están descritas lesiones asociadas hasta en la mitad de los pacientes(1,5) y puede haber lesiones asociadas en el ligamento colateral medial, meniscos o la esquina posterolateral(6).
Las consecuencias de la rotura del LCA no son solo biomecánicas y anatómicas. Los niños forman parte de círculos sociales que se mueven en torno a su actividad principal que, en este caso, es el deporte. En este círculo social también están incluidas de forma activa la propia familia, las amistades del niño y de sus padres y, por lo tanto, la gran mayoría de las actividades fuera del ámbito escolar. Estos niños, al detener su actividad deportiva, quedan indudablemente excluidos en alguna medida de parte de su vida escolar, su vida extraescolar y sus amistades habituales. En el periodo inicial puede asistir a los eventos pero, si la actividad se detiene, puede ocurrir la exclusión en muchos casos. Esto tiene 2 consecuencias: repercusión en el resto de los aspectos de su vida diaria (escolar o familiar) y contribuye o es la causa de que, a pesar de la lesión, no sigan las recomendaciones para realizar un tratamiento conservador y que lleva a un aumento en las indicaciones de tratamiento quirúrgico en las lesiones de LCA pediátrico.
En este contexto, la evolución de la abstinencia terapéutica no está del todo clara(7). Los niños siguen siendo activos a pesar de la lesión, no adaptan como los adultos su actividad y aumenta el riesgo de más lesiones intraarticulares por episodios recurrentes de inestabilidad(4). Otra consecuencia es que las indicaciones de tratamiento conservador son escasas: roturas incompletas sin inestabilidad ni lesiones asociadas, con menos de un 50% de afectación del espesor del ligamento, menos de 14 años y pivot y Lachman similar a la rodilla contralateral(1,6). Aun así, el 50-65% de los pacientes presentan lesiones concomitantes en el momento del diagnóstico o en un momento posterior, por lo que la tendencia es al tratamiento quirúrgico(1,6).
El tratamiento quirúrgico se inicia obligatoriamente con una exploración artroscópica completa en busca de lesiones desapercibidas y la realización de una ligamentoplastia con autoinjerto de semitendinoso y/o recto interno (ST/RI)(1,6), tendón cuadricipital o aloinjerto(7).
La técnica difiere según la edad esquelética con el fin de minimizar las alteraciones del crecimiento(3,6,8), una complicación severa, probablemente infradiagnosticada(9) y de la cual hay que informar correctamente a los padres(6). Las técnicas que se utilizan con más frecuencia son: plastia con banda iliotibial para Tanner I-II, técnica all-epiphyseal o intraepifisaria de Anderson (TIE) para Tanner I-III y técnica de transfixión fisaria para pacientes con mayor edad ósea (Tanner IV-V)(5,7). La tendencia es a utilizar técnicas TIE en pacientes esqueléticamente inmaduros en general (Tanner I-III)(3) porque las técnicas con fascia iliotibial tienen peores resultados(7).
Es necesario que el protocolo postoperatorio se lleve a cabo por un equipo rehabilitador infantil. Los niños tienen menor implicación en un proceso que en ellos es de por sí más lento(3). Habitualmente se mantiene una ortesis en extensión hasta 6 semanas y apoyo-contacto durante 4 semanas, e inicio de ejercicios dirigidos desde la segunda semana hasta la reinserción deportiva total alrededor del año tras la cirugía(2,5).
En este estudio se pretende revisar la casuística y los resultados de las ligamentoplastias de LCA en la población pediátrica atendida en 3 centros diferentes (Hospital Universitario de Donostia, Completo Hospitalario de Navarra y Clínica Universidad de Navarra) mediante TIE y analizar la evolución y los resultados clínicos, las complicaciones y la repercusión social con la premisa de que es una técnica necesaria.
Métodos
Se realiza la revisión retrospectiva de una serie de casos detectados e intervenidos entre 2014 y 2016 en el Hospital Universitario de Donostia, el Complejo Hospitalario de Navarra y la Clínica Universidad de Navarra en la población pediátrica (hasta 15 años de edad). Los criterios de inclusión han sido los criterios quirúrgicos para la lesión de LCA pediátrico: diagnóstico clínico y radiológico de rotura completa o parcial de LCA con lesiones asociadas, rotura completa de LCA aislada y roturas parciales con inestabilidad articular. Las pruebas diagnósticas realizadas han sido: exploración clínica (balance articular –BA–, maniobras meniscales, test de Lachman, test de pivot shift y resto de pruebas de estabilidad articular en busca de lesiones asociadas) y radiológicas (radiología simple y RM).
La cirugía ha corrido a cargo de un cirujano ortopédico infantil con experiencia en artroscopia junto con un cirujano artroscopista en el Hospital Universitario de Donostia (8 casos), un cirujano ortopédico infantil con formación en artroscopia apoyado por artroscopistas de su servicio en el Complejo Hospitalario de Navarra (7 casos) y un cirujano ortopédico especialista en rodilla en la Clínica Universidad de Navarra (3 casos).
La técnica quirúrgica utilizada por los 3 centros ha sido la ligamentoplastia mediante sistema all-epiphyseal de OrthoPediatrics®. Se trata de una plastia retrógrada guiada por escopia intraoperatoria (Figura 1). El punto de inicio es la realización de un túnel horizontal desde la cara lateral del cóndilo femoral hasta la huella del LCA en el intercóndilo con la guía femoral a 60°, como se muestra en la Figura 2, y un túnel tibial con guía a 30° iniciando la entrada desde un punto medial a la tuberosidad tibial anterior (TTA) hasta la inserción tibial del LCA (Figura 3). Es recomendable verificar con el artroscopio que el recorrido del túnel no atraviesa la fisis (Figura 4). En la tibia el trayecto es más horizontal que en las técnicas de transfixión fisaria, con el fin de evitar dañar la fisis que, en la parte anterior de la tibia, desciende hasta la TTA. Se introduce un injerto simple de ST o RI desde el túnel femoral hasta un anclaje en tibia (Figura 5) y se fija con un torillo reabsorbible en el túnel femoral (Figura 6). El resultado final se muestra en la Figura 7.
Figura 1. Ligamentoplastia all-epiphyseal según sistema de OrthoPediatrics®.
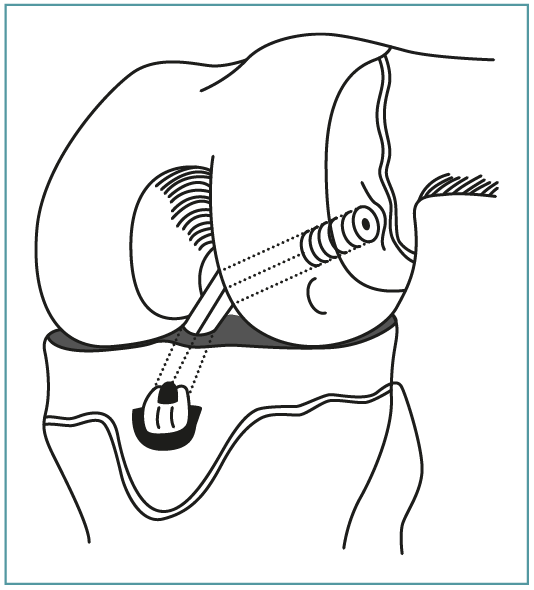
Figura 2. Túnel femoral. A: inserción femoral del ligamento cruzado anterior (LCA) desnuda; B: punto de inserción de la guía femoral, tomando como referencia la cortical posterior y la línea de Bloomensat; C: Posición de la guía en la escopia; D y E: posición de la guía femoral en la epífisis distal; F: guía femoral en la huella del LCA; G y F: vista externa de la colocación de la guía y brocado epifisario femoral.
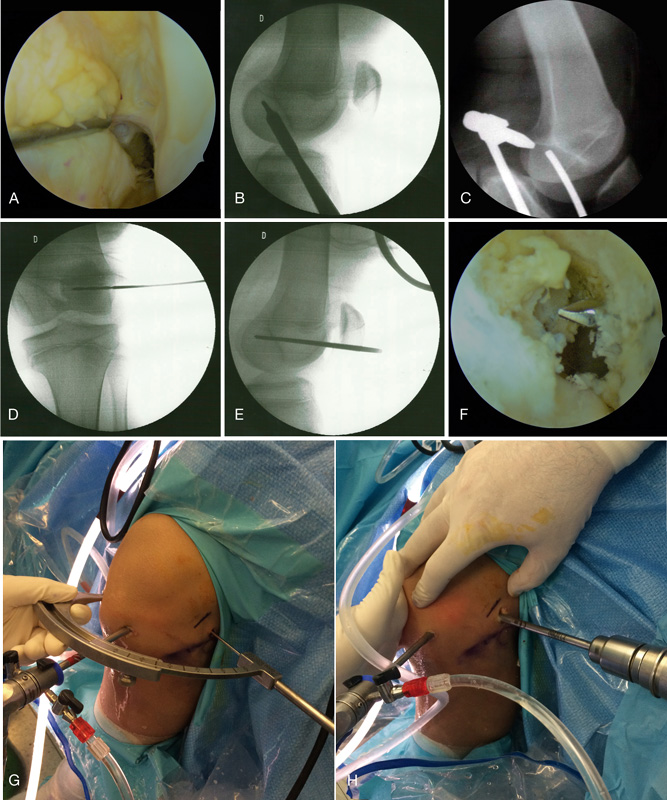
Figura 3. Túnel tibial. A: posición de la guía femoral en la escopia; B y C: posición de la guía epifisaria tibial; D: salida de la guía tibial en la inserción distal del LCA; E: vista externa del tiempo tibial.
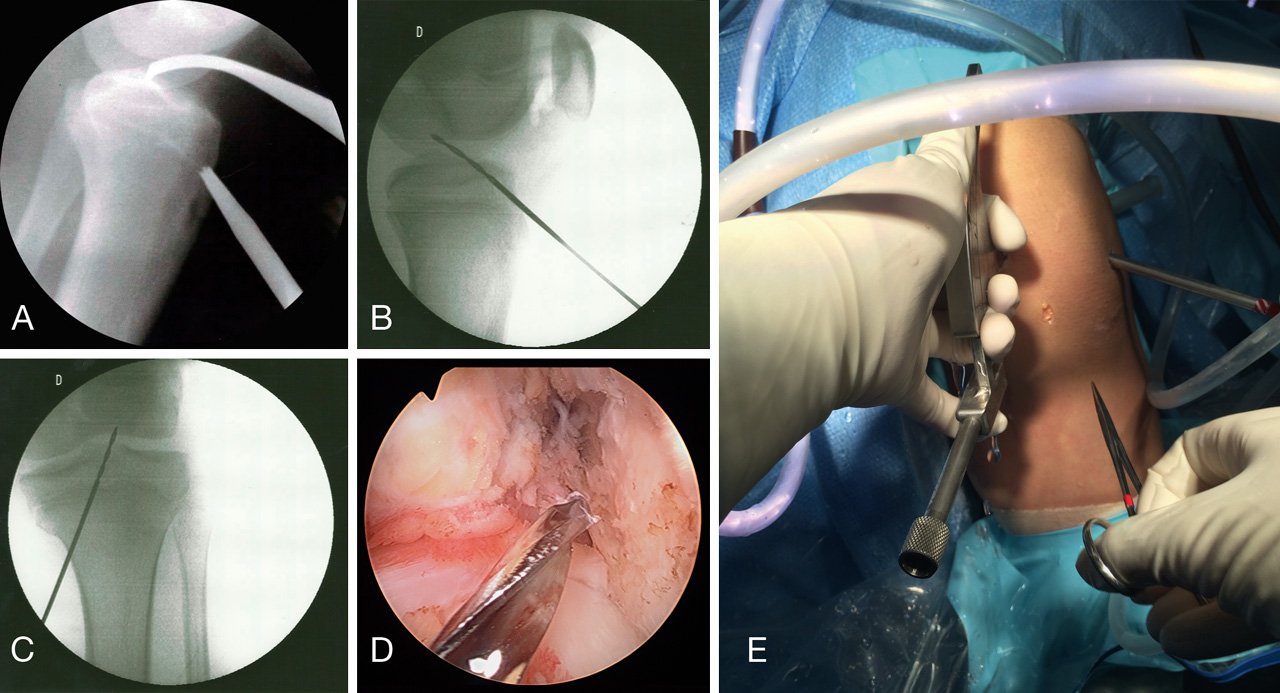
Figura 4. Vista del túnel epifisario. No se observa zona fisaria en su recorrido.
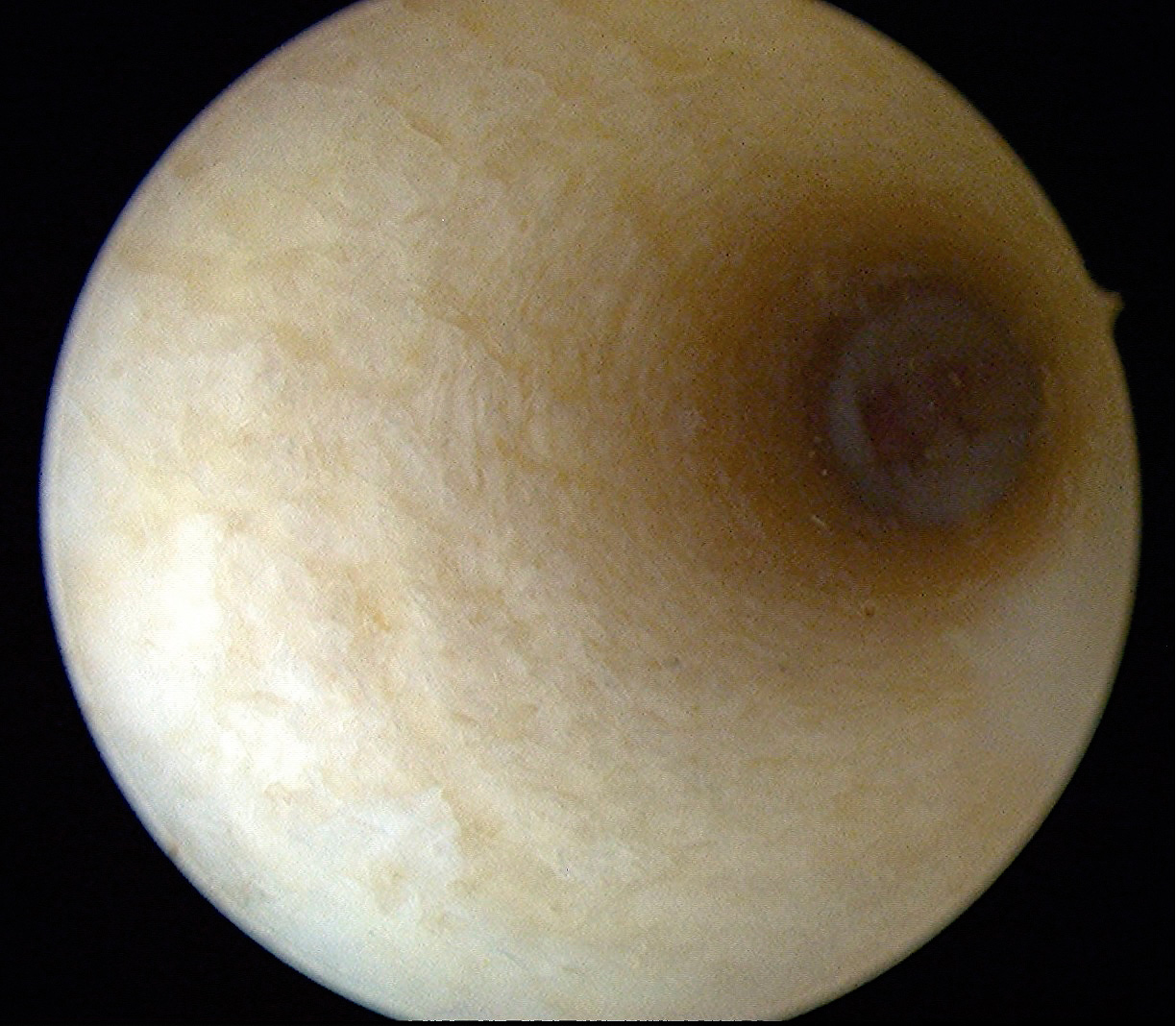
Figura 5. Inserción de la plastia. A: pasador para guiar la plastia desde el fémur a la tibia; B y C: extracción del bucle distal y colocación del tope tibial (ArmorLink®).
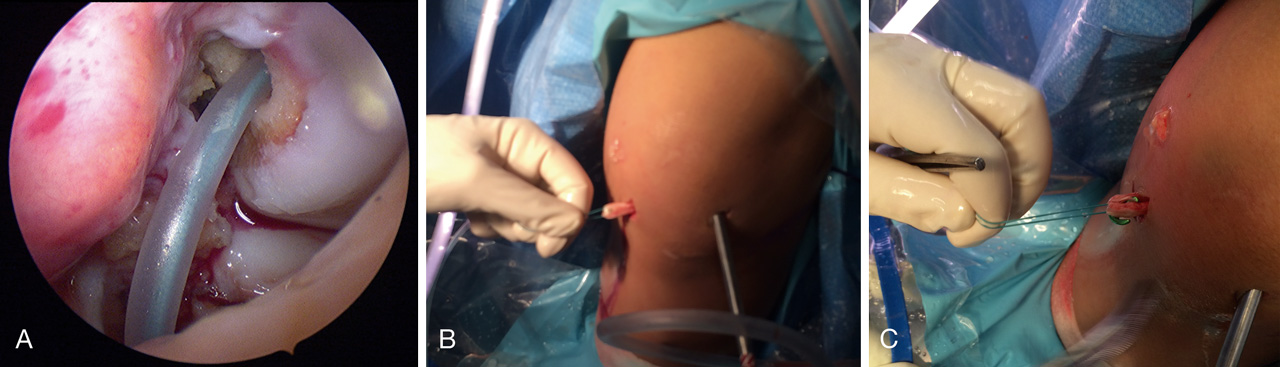
Figura 6. Tensado y fijación de la plastia. A: brocado para la camisa del tornillo interferencial (ShieldLoc Sleeve®); B y C: inserción del ShieldLoc Sleeve® y comprobación de su correcta colocación; D: tensado de la plastia y fijación con tornillo (ShieldLoc Screw®).
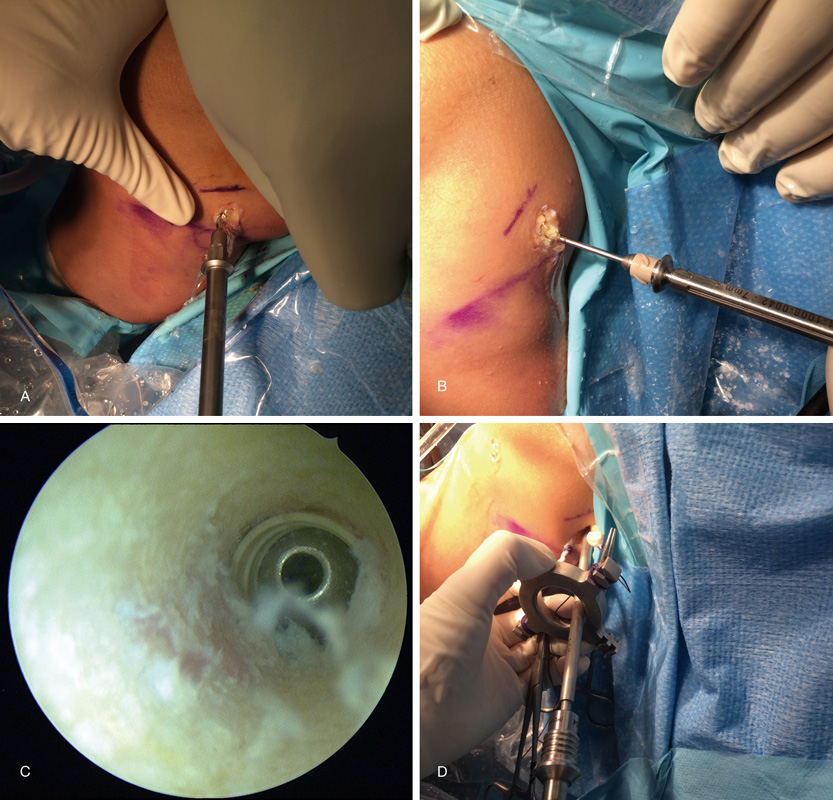
Figura 7. A y B: posición final de la plastia en flexión y extensión; C: vista radiológica final.
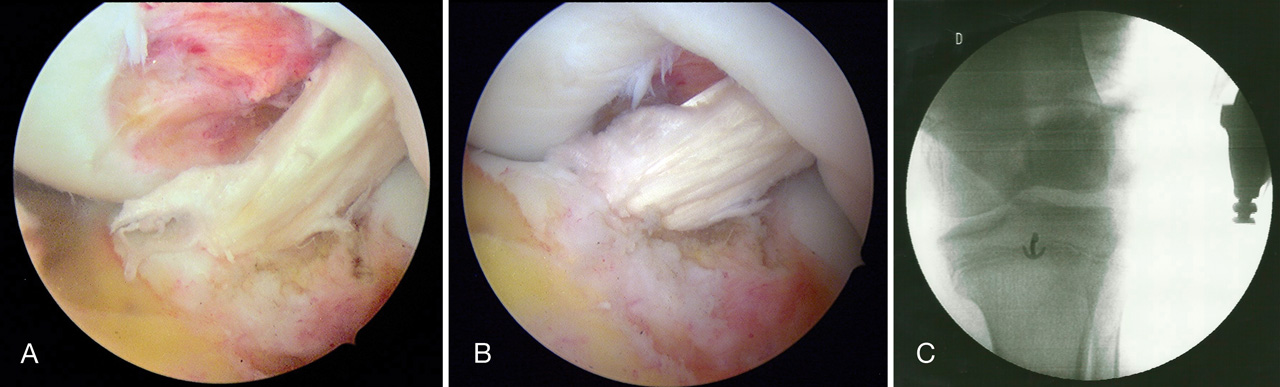
Los puntos importantes a la hora de realizar TIE son los siguientes:
1. Brocado a bajas revoluciones (ream en vez de drill) para minimizar el riesgo de necrosis térmica de fisis por proximidad.
2. Tensionar la plastia con la rodilla a un máximo de 45° de flexión y no realizar maniobras de reducción de cajón anterior para evitar una “hiperreducción” secundaria a la elasticidad fisiológica infantil que resulta en un déficit de extensión.
3. No aplicar excesiva tensión sobre el injerto. Puede producir alteraciones de las fisis locales.
4. Los túneles han de ser del menor diámetro posible y con la mínima oblicuidad con el fin de dañar la menor área articular.
5. Realizar limpieza intercondílea y trocleoplastias moderadas con uso mínimo de vaporizador por riesgo de lesión del anillo pericondral de la fisis por su proximidad.
La elección del tipo de injerto ha sido a favor del aloinjerto en el Hospital Universitario de Donostia y de autoinjerto (isquiotibiales ipsilaterales) en el Complejo Hospitalario de Navarra y la Clínica Universidad de Navarra.
Siempre, previa a la ligamentoplastia, se ha hecho una exploración artroscópica completa y se han documentado lesiones existentes y se han reparado si ha sido posible. El protocolo postoperatorio ha sido el habitual(6) y se ha llevado a cabo en colaboración con un equipo rehabilitador infantil. Los niños tienen menor implicación en un proceso que en ellos es de por sí más lento(3). Habitualmente, se mantiene una ortesis en extensión hasta 6 semanas y apoyo-contacto durante 4 semanas e inicio de ejercicios dirigidos desde la segunda semana hasta la reinserción deportiva total entre 7 y 12 meses tras la cirugía(2,6,10).
Las revisiones por el equipo quirúrgico han sido periódicas con el fin de descartar lesiones neurovasculares, infecciones, problemas con el material, artrofibrosis y cualquier tipo de complicación, además de buscar la recuperación precoz del BA. En la última revisión, al año de la cirugía, se ha recogido la dif30 en el KT1000 entre la rodilla sana y la intervenida, el BA final, el estado general y los datos de repercusión social de la lesión. Las pruebas radiológicas complementarias (radiología simple o RM) se han reservado a los casos con evolución no favorable.
Resultados
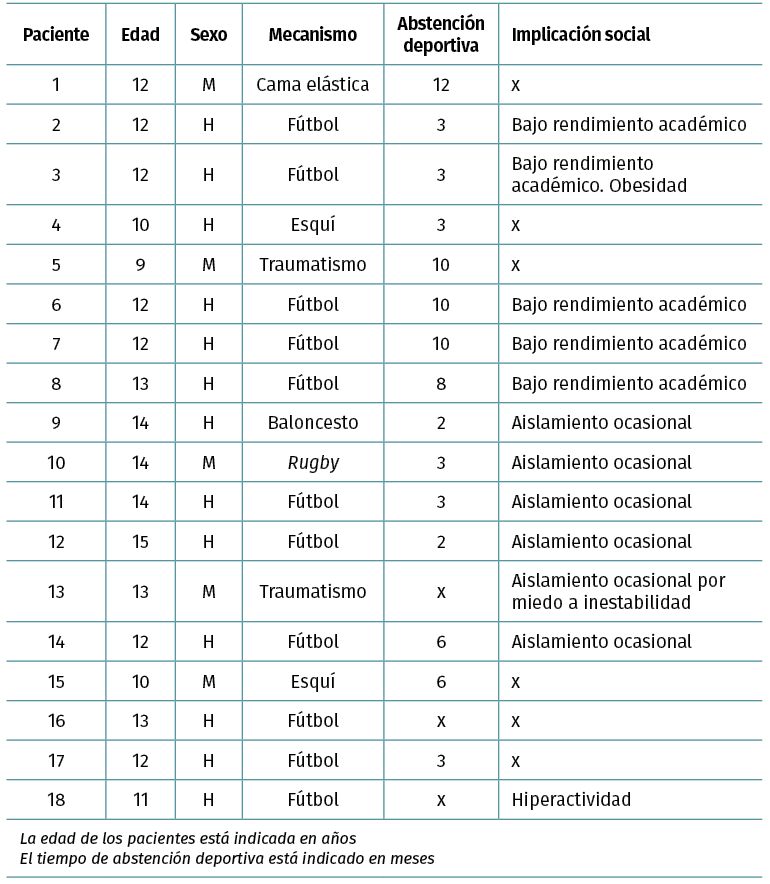
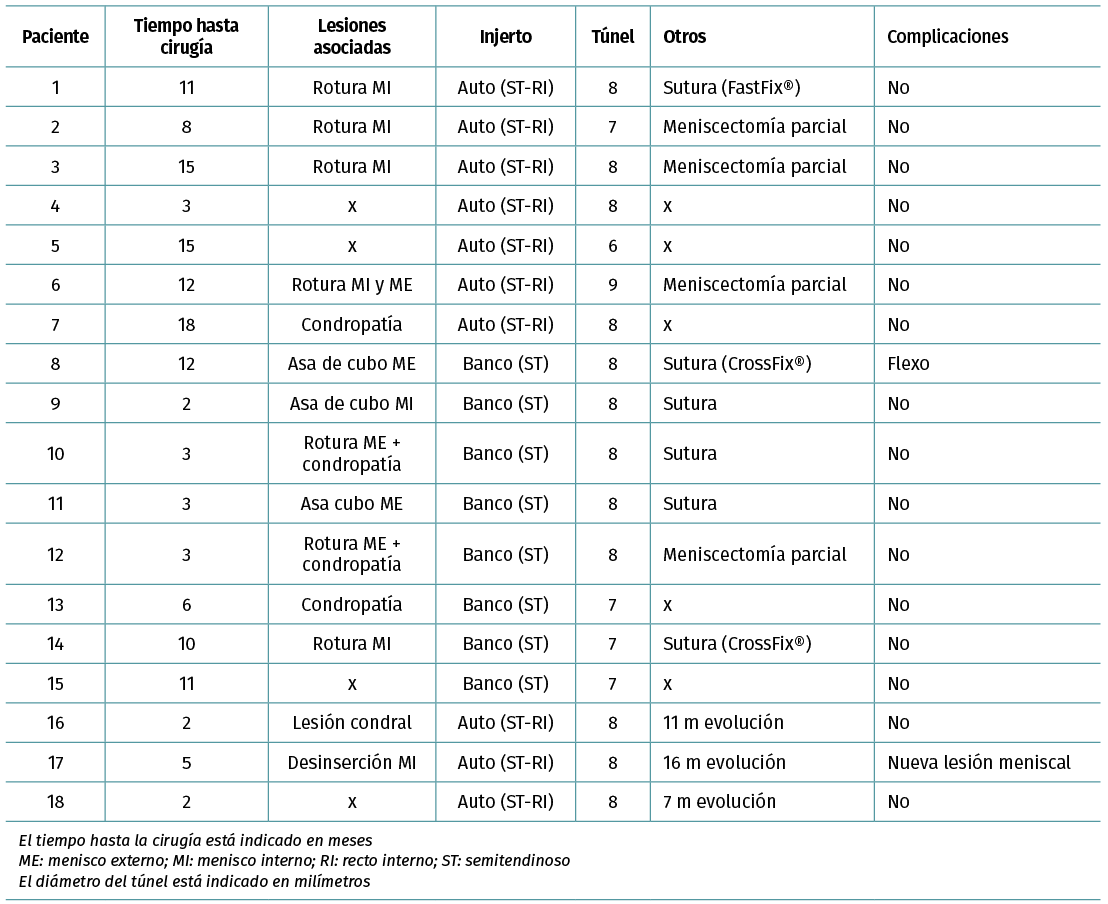
La cohorte está compuesta por 18 pacientes intervenidos mediante TIE: 5 niñas y 13 niños con edades comprendidas entre los 9 y los 15 años (media: 12 años) (Tabla 1).
El mecanismo de lesión más frecuente ha sido el traumatismo deportivo con un total de 15 casos, de los cuales 11 han sido jugando al fútbol, 2 realizando esquí, 1 jugando al baloncesto y 1 jugando al rugby. Los restantes han sido caídas casuales (Tabla 1).
Los túneles utilizados han sido de 8 mm en 11 casos y 7 mm en 4, con 1 caso de 6 mm y otro de 9 mm (Tabla 1). El tiempo transcurrido desde el diagnóstico de la lesión hasta la cirugía ha sido variable, entre los 2 y los 18 meses, con una media de 7,8 meses.
Tabla 1. Epidemiología de la lesión
Se han descrito lesiones asociadas en 14 casos; 8 casos con lesiones en el menisco interno (MI): 4 casos presentaron rotura simple tratada con sutura en 2 casos y meniscectomía parcial en los 2 restantes; hubo 1 caso de rotura en asa de cubo y 1 caso de desinserción meniscal, ambos casos tratados también mediante sutura. Se registraron 4 casos de lesión del menisco externo (ME): 2 casos de asa de cubo candidatos a sutura y otra, asociada a condropatía, que requirió meniscectomía parcial. En 1 caso hubo una lesión combinada en menisco externo e interno, 2 casos de condropatía, sin olvidar los 4 casos sin ninguna lesión asociada en la exploración artroscópica (Tabla2).
Se han dado 2 casos de complicaciones tardías: uno de ellos con una rerrotura meniscal en el contexto de un trastorno de déficit de atención e hiperactividad (TDAH) y otro caso con flexo secundario a estrechamiento intercondíleo severo que se solucionó tras una condiloplastia (Tabla 2).
Tabla 2. Detalles quirúrgicos
La reinserción deportiva de estos pacientes se ha hecho entre los 4 y los 14 meses postoperatorios (media: 9 meses).
El periodo de inactividad ha tenido consecuencias sociales en 12 pacientes: el aislamiento ocasional por no participar en la actividad de su círculo habitual fue lo más frecuente, con un total de 6 casos; después, 5 casos con bajo rendimiento académico y 1 caso de obesidad secundaria a la inactividad (Tabla 3).
En la valoración del resultado final el 100% de los casos tiene ausencia de dolor. Dos pacientes refieren sensación de inestabilidad, uno de ellos presenta Lachman y pivot shift positivos, mientras que el restante solo tiene positividad para el Lachman. Un paciente presenta pivot shift positivo con Lachman negativo y ausencia de sensación de inestabilidad. Ambos fueron tratados por el mismo equipo quirúrgico y no presentan clara repercusión funcional.
El balance articular es completo en 15 pacientes. Tres casos presentan una limitación leve: 2 casos con flexo 5° y 1 caso con flexo 6° (corresponde al paciente al que se le realizó la condiloplastia). Todos los casos refieren hacer vida normal sin limitación. Al realizar el KT1000, 15 pacientes no muestran diferencias en la laxitud, 2 casos presentan mayor laxitud que la contralateral y 1 caso mayor rigidez (Tabla 3). Solo uno de los casos de mayor laxitud corresponde con un paciente que refiere sensación de inestabilidad.
En esta serie no parece haber relación entre los hallazgos intraoperatorios (lesiones asociadas), el tiempo de inactividad o presentar mejor o peor evolución. No obstante, la potencia de nuestro estudio es demasiado baja para obtener conclusiones al respecto, aunque sí pueda resultar orientativo para nuevas revisiones futuras de la serie.
Discusión
Elección de la técnica
Las indicaciones quirúrgicas en la cirugía de reparación del LCA en la población infantil están consensuadas. Las opciones de tratamiento han de adecuarse a la edad esquelética y el grado de madurez con el fin de minimizar alteraciones en el crecimiento de la extremidad: banda iliotibial para Tanner I-II, transfisaria para pacientes más mayores con Tanner IV-V y la TIE de Anderson para pacientes Tanner I-III(3,5,6).
La técnica más extendida y por la que hemos optado en este trabajo ha sido TIE para todos los pacientes esqueléticamente inmaduros(3) por los peores resultados documentados para las técnicas extraarticulares(4). El hecho de que la mayoría de las lesiones se produzcan a los 6-12 meses de la madurez esquelética(4) y los buenos resultados presentados por Anderson en 2003 en cuanto a función y deformidad(11) hacen de la TIE la técnica de elección en pacientes jóvenes con un estadio madurativo Tanner I-III.
Nuestra experiencia con TIE es congruente con los resultados descritos por su autor original(11). Se trata de una técnica que, correctamente realizada, aporta 2 ventajas principales:
1. Al preservar la fisis se minimiza el riesgo de lesión.
2. Permite colocar la plastia en una posición más horizontal que otras técnicas, aportando mayor estabilidad rotacional. En la cohorte presentada, los resultados de estabilidad a 1 año de seguimiento son satisfactorios.
Repercusión social
Las consecuencias sociales de la lesión del LCA en pacientes pediátricos están muy escasamente consideradas en la bibliografía. Aunque en muchas ocasiones se puede llevar a cabo vida normal con una rotura completa de LCA modificando las rutinas diarias, en el paciente pediátrico se recomienda tratamiento quirúrgico con mucha frecuencia(2). Estos pacientes tienen sus propias motivaciones(6), siguen siendo activos a pesar de la inestabilidad recurrente y no suelen colaborar en aspectos clínicos diseñados para adultos como puede ser simplemente la exploración física o los protocolos de readaptación o rehabilitación(3,4). En nuestra cohorte se hace patente en la variabilidad en los tiempos de reinserción deportiva y que hay muchos pacientes que la inician antes de lo deseado en los protocolos. Las características de esta población no solo hacen, en muchas ocasiones, inefectivo el tratamiento conservador, sino que este efecto se ve magnificado por otros aspectos de su entorno en forma de repercusión social. En este trabajo se ha podido ver que, de 18 pacientes diagnosticados e intervenidos, 13 de ellos han iniciado su actividad deportiva antes de cumplir el año postoperatorio y, de ellos, 4 lo han hecho antes de los 9 meses. El caso especial del paciente con TDAH ilustra bien esta situación, porque no ha sido posible determinar cuándo comenzó a hacer actividad física al máximo nivel (Tabla 3). Estos hallazgos pueden tener relación con el hecho de que, de estos 18 pacientes, 6 de ellos estuvieron en situación de aislamiento social ocasional de su círculo habitual por no poder participar de forma activa y 5 de ellos tuvieron repercusión académica. Un total de 11 pacientes de 18 totales en los que las consecuencias del cambio y/o la detención de la actividad física y social habitual han tenido consecuencias negativas más allá del proceso médico mientras este se ha solucionado. No solo es el paciente quien sufre estas consecuencias sociales. En la actualidad el núcleo familiar participa de este tipo de actividades: padres y hermanos comparten aficiones y participan del mismo círculo social en el tiempo libre. El hecho de que el niño detenga su participación provoca a su vez que su familia lo haga.
Creemos que este hecho contribuye a la peor colaboración de los pacientes en edad infantil a los protocolos para tratamiento conservador, que también es causa de la alta incidencia de lesiones asociadas documentadas en el acto quirúrgico (14 pacientes de 18 totales) y de la cantidad de pacientes que inician la actividad deportiva antes de lo deseado (9 de forma temprana entre los 9 y los 12 meses y 4 de forma precoz antes de los 9 meses). Por esto defendemos el tratamiento quirúrgico para la estabilidad la rodilla en estos pacientes.
Lesiones asociadas
Los resultados previos en pacientes pediátricos con lesión del LCA han sido decepcionantes debido al diagnóstico tardío, la reticencia a la intervención quirúrgica y a la alta incidencia de lesiones concomitantes (50-65%)(1). Anderson insiste en que retrasos en la reconstrucción llevan a lesiones condrales y meniscales pero también a otras más severas interarticulares(12) porque estos pacientes ni adaptan ni descienden la intensidad de su actividad física a pesar de los episodios recurrentes de inestabilidad. En nuestra serie se ha hallado un total de 12 pacientes con lesiones meniscales aisladas, 2 pacientes con condropatía y lesión meniscal conjuntamente y 2 pacientes con condropatía aislada. Del total de 14 pacientes con lesión meniscal, 4 requirieron meniscectomía parcial. Cabe señalar que en la población pediátrica la primera intención es la reparación meniscal, dejando la meniscectomía parcial como última opción dado el pronóstico degenerativo que conlleva su realización.
En la revisión sistemática sobre el momento óptimo en el que realizar la cirugía, el equipo de Andernord no encuentra diferencias en los resultados comparando intervenciones precoces y tardías cuando éstas se encuentren dentro del primer año desde el diagnóstico de la lesión en aquellos estudios con menor tiempo de seguimiento. Unas diferencias que sí se hacen evidentes con seguimientos a partir de 5 años desde la intervención(13). Está claro que a mayor tiempo de evolución con inestabilidad, más riesgo de generar lesiones asociadas irreparables(12), algo que apoya nuestra incidencia del 77,8% de lesiones asociadas, que es otra razón a favor del tratamiento quirúrgico porque los niños tienen mayor tasa de curación (78-84%) tras el acto de reparación(5). No obstante, Crawford et al. han publicado un trabajo en el que no encuentran diferencias en las lesiones intraarticulares entre aquellos que se intervienen de forma más temprana y más tardía(14).
Complicaciones
En este trabajo se han presentado 2 casos con sensación de inestabilidad tras la ligamentoplastia. En ambos se ha utilizado autoinjerto, obtienen un kt30 < 3 al año pero muestran un test de Lachman positivo. En uno de ellos se realizó una sutura meniscal de menisco interno y en el restante no se hallaron lesiones asociadas. En este último, además, el test pivot shift fue también positivo. Otros 3 casos presentan cierto grado de rigidez articular en forma de déficit de 5-6° de extensión. Uno de ellos es portador de autoinjerto, que corresponde a aquel sin lesión asociada; y los 2 restantes lo son de aloinjerto. Ambos requirieron sutura meniscal y obtuvieron un kt30 < 3. Uno de estos 2 pacientes corresponde al caso de flexo estructural posquirúrgico, que resolvió tras una trocleoplastia y cuya causa podría ser la inexperiencia del cirujano, ya que se trató de su primer caso, junto con una probable alteración biológica local. También hubo un caso de nueva rotura meniscal en el contexto de TDAH, otra muestra de que estos pacientes suelen mantener el nivel previo de actividad (Tablas 2 y 3).
En los resultados de Anderson con TIE en pacientes Tanner I-III no se describen alteraciones en el crecimiento o problemas funcionales(11). La incidencia de alteraciones del crecimiento local tras una ligamentoplastia de LCA se sitúa en torno al 1,8%(15), pero Collins et al. informan en su revisión sistemática de que estas alteraciones son más frecuentes, están poco documentadas y que eso interfiere en el estudio etiológico de las mismas(9). Las fisis se cierran alrededor de los 15,6 y 17,1 en niños y 15 y 16,9 años(3). Una lesión de un 7-9% del área de la fisis es suficiente para provocar una lesión de la fisis; la interposición del tejido blando (plastia) previene la formación del puente óseo, pero una tensión excesiva da lugar a deformidades angulares(4). Por todo ello, se recomienda realizar una telemetría de miembros inferiores previa a la cirugía con el fin de documentar resultados posteriores(6).
Tipos de injerto
Las opciones actuales de injerto son autoinjerto, tendón cuadricipital y aloinjerto, con mayor tendencia a utilizar tendón cuadricipital(7). Sabemos que la tasa de rerrotura en pacientes pediátricos es alta, alrededor del 19%(16,17). Sin embargo, la cirugía de revisión más frecuente es por lesión meniscal, condral, retirada de implantes o rigidez articular(17), lo que es congruente con nuestros resultados, ya que nuestras 2 revisiones han sido por rotura meniscal y flexo estructural, y no por rotura de la plastia.
Además, aunque está descrito mayor porcentaje de roturas de aloinjerto en comparación con autoinjerto, esas diferencias no tienen significación estadística(17,18,19,20); muchas revisiones sistemáticas están hechas a partir de estudios observacionales como la de Wasserstein et al.(21). Sí parece haber consenso en que la tasa de rotura de la plastia en general en pacientes pediátricos es mayor(22); nos hemos planteado iniciar la comparación aleatoria entre ambos tipos de injerto en el estudio actual con el fin de mejorar el seguimiento y el volumen poblacional a medida que nuestra serie crezca ya que, además, no existe una clara contraindicación al uso de aloinjerto, cuyo uso puede disminuir los tiempos quirúrgicos y la iatrogenia en el sitio de extracción.
Con el seguimiento a 1 año de nuestra cohorte no hemos encontrado diferencias en los resultados según el tipo de injerto ni en complicaciones ni en resultados finales. Como se ha señalado en el párrafo anterior, es conveniente revisar nuestros resultados más adelante.
Limitaciones
Se trata de una serie de 18 casos de la que, estadísticamente, no se podrían sacar conclusiones ni realizar comparaciones por una potencia escasa. Sin embargo, teniendo en cuenta la incidencia de esta lesión y que los trabajos que incluyen una importante cantidad de casos son revisiones a partir de estudios observacionales o no significativos, es una serie de casos que creemos tiene una n suficiente para describir nuestra problemática, aunque no para sacar conclusiones en el momento actual. El tiempo de seguimiento es relativamente corto y no nos permite hablar de complicaciones importantes como dismetrías o alteraciones angulares; no obstante, es más que suficiente para valorar la reinserción deportiva y los resultados objetivos mediante la aplicación de KT1000 y nos abre las puertas a conformar un estudio evolutivo y comparativo en el tiempo.
Conclusiones
La ligamentoplastia mediante la TIE en pacientes Tanner I-III previene el avance o la aparición de otras lesiones intraarticulares, obtiene buenos resultados funcionales y una reinserción deportiva completa y soluciona los problemas sociales secundarios pero importantes como el aislamiento de su entorno habitual o consecuencias académicas que, a su vez, son en parte la causa de que estos pacientes no sigan bien las pautas de tratamiento conservador.