Introducción
Las primeras referencias de fijadores externos rudimentarios en la literatura datan de 1840 (Malgaigne); sin embargo, no es hasta en la primera mitad del siglo XX que experimentamos una mejora sustancial de los mismos, con la aparición del diseño del fijador externo monolateral (Lambotte, 1902-Judet, 1932) y el fijador externo circular (Della Mano, 1938). Estos diseños fueron los precursores del perfeccionamiento que se llevó a cabo en la segunda mitad del siglo XX. Así, Gavriil Ilizárov desarrolló el sistema de fijación externa circular con agujas pretensadas (1950) que conocemos en la actualidad, introduciendo también el concepto de fijación dinámica. Más tarde, en 1979, Giovanni De Bastiani et al. denominaron fijador axial dinámico a su modelo de fijador externo monolateral(1).
Actualmente, los fijadores externos nos ofrecen la posibilidad de proveer fijación y estabilización de fragmentos óseos con una serie de ventajas características como son:
• Fijación y estabilización de las articulaciones incluidas en el montaje.
• Capacidad de compresión en hueso osteoporótico.
• Área de protección a la presión externa otorgada por el marco de fijación (ya sean anillas o barras).
• Mínima agresión de las partes blandas.
• No contraindicación en casos de osteoporosis/infección.
Por otra parte, el paciente diabético presenta una serie de características propias que le convierten en un reto quirúrgico para el cirujano ortopédico: una alteración característica de las partes blandas (glicosilación epidérmica, arteriopatía y neuropatía periférica), un stock óseo empobrecido (hipovitaminosis D por afectación renal) y un sistema inmunológico comprometido que favorece las infecciones superficiales y profundas(2). Todo esto plantea un escenario terapéutico en el que la fijación externa representa una técnica necesaria y de vital importancia para el manejo de estos pacientes.
La artropatía de Charcot en el paciente con pie diabético, o pie de Charcot, supone una de las patologías con mayor complejidad debido a la gran desestructuración ósea que se produce, acompañada habitualmente de úlceras de tamaño variable e infecciones profundas de tejidos blandos y hueso, por lo que en el presente capítulo haremos especial hincapié en su manejo y tratamiento con la fijación externa, dedicando además un apartado al uso de esta técnica en las fracturas de tobillo del diabético y en el manejo podoplástico del pie diabético.
Fijación externa en el pie de Charcot
Como ya se ha comentado, el pie de Charcot es una patología muy compleja, no solo por la lesión en sí, sino por el tipo de paciente en el que se desarrolla.
La prevalencia del pie de Charcot relacionado con la diabetes mellitus (DM) varía entre el 0,08 y el 7,5% de los pacientes diabéticos; entre el 9 y el 35% de los pacientes presentarán una lesión bilateral(3).
La amputación es la complicación más importante a evitar y su riesgo aumenta hasta 12 veces(4) por la presencia de una úlcera; además, la mortalidad de un paciente diabético tras una amputación es superior a la de muchos tipos de cáncer(5).
A nivel de gestión sanitaria, los pacientes con una deformidad severa por pie de Charcot, con o sin infección ósea, suponen un alto gasto para los sistemas sanitarios; como reflejan diferentes estudios(6) y aunque puede parecer lo contrario, la cirugía reconstructiva es más económica que la amputación a largo plazo.
El objetivo del tratamiento, ortopédico o quirúrgico, es conseguir un pie plantígrado con estabilidad ósea. Esta situación reduce el riesgo de úlceras y, a su vez, disminuye el número de infecciones y la tasa de amputaciones(7).
La cirugía se indica en los pies no plantígrados con úlceras o zonas susceptibles de ulcerarse, fracaso del tratamiento ortopédico, osteomielitis activa o larvada, inestabilidad articular o incapacidad mecánica para la deambulación.
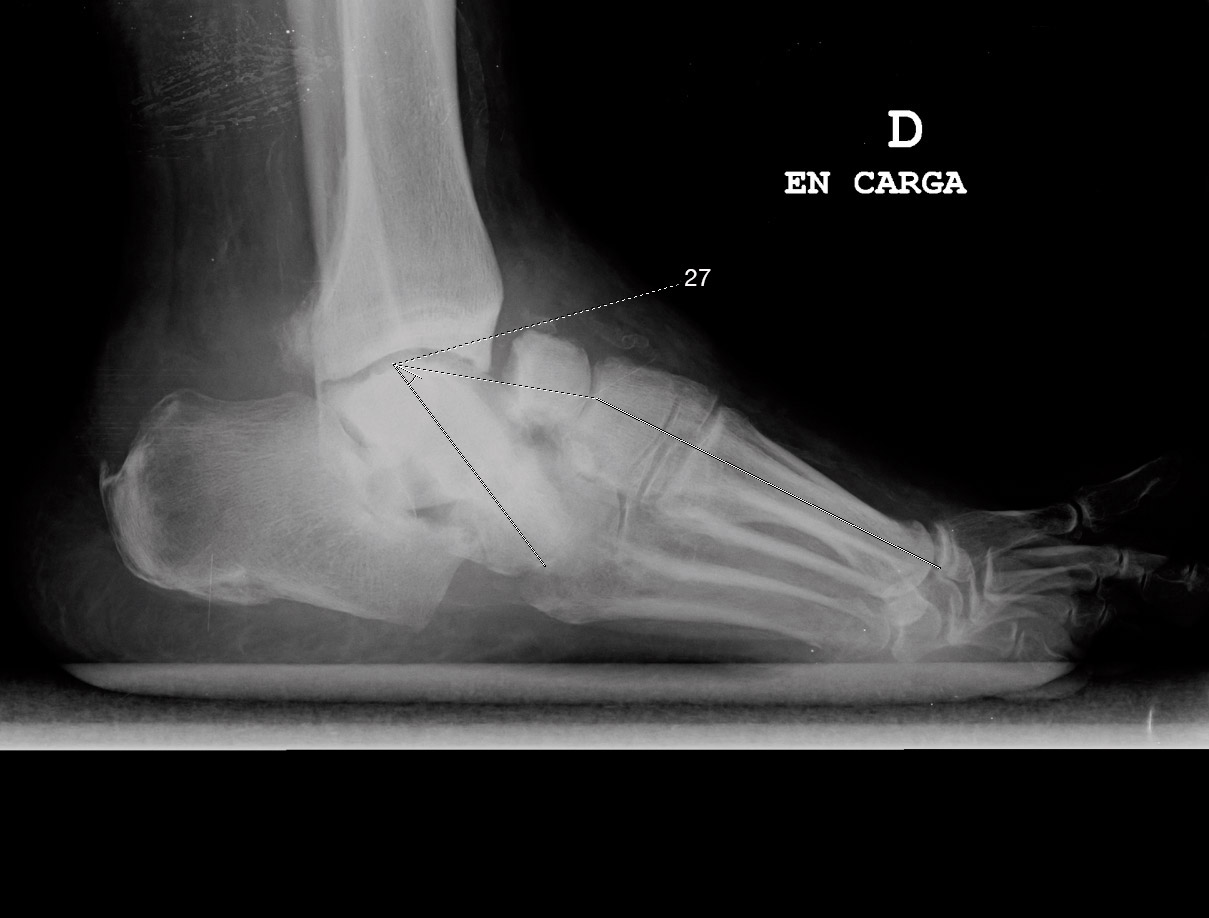
Cada vez más publicaciones evidencian que, en pacientes seleccionados, un tratamiento quirúrgico temprano ofrece una corrección y estabilización de la deformidad(8). Algunos estudios plantean que los ángulos radiológicos pueden ser predictores de complicaciones; Wukich et al.(9)definen un límite de 27 grados de alteración de la línea de Meary en la proyección de perfil como predictor de la aparición de úlceras (Figura 1).
Figura 1. Paciente con artropatía de Charcot y ángulo de Meary de 27°.
La elección del tipo de fijación puede depender de muchos factores, incluida la calidad ósea, el estado de la envoltura de los tejidos blandos, la presencia de defectos óseos y/o luxaciones, antecedentes de cirugías previas o infección profunda, comorbilidades médicas e índice de masa corporal del paciente(10).
Una característica particular a la hora de realizar esta elección es la osteoporosis asociada al bajo nivel de vitamina D y la tendencia a la pseudoartrosis, que en algunas series alcanza el 36% en los pacientes diabéticos; esto provoca un estrés mecánico continuo con alto riesgo de ruptura del material de osteosíntesis y fallo de la cirugía. Además, el pie de Charcot suele ir asociado a procesos infecciosos de hueso y partes blandas en los que la osteosíntesis está formalmente contraindicada(11).
Se han reportado altas tasas de infección profunda (25%) en la fijación interna de pies con antecedentes de ulceración(12).
Existe literatura sobre el uso de la fijación externa en el tratamiento de la artropatía de Charcot. Prokuski y Saltzman presentaron uno de los primeros artículos en 1998(13); más tarde, Farber et al.(14) publicaron una de las primeras series en 2002, donde 12 pacientes se sometieron a una corrección en un tiempo, sin requerir una amputación de rescate durante el seguimiento. La tasa de fusión fue del 36%; sin embargo, ninguna de las pseudoartrosis fue sintomática. El tiempo promedio en el fijador externo fue de 57 días, seguido de 131 días con yeso de contacto total.
La fijación externa estática fue reportada inicialmente por Sticha et al.(15) para el tratamiento de la artropatía de Charcot con osteotomías correctivas y/o artrodesis del pie. Pinzur(16) demostró la utilidad de la fijación externa circular para mantener la corrección ósea después de resecciones por osteomielitis en 14 pacientes.
Sobre el uso de la técnica tradicional de Ilizarov o construcciones dinámicas de fijación externa, Roukis y Zgonis describieron la utilidad y las demandas técnicas del sistema computarizado de Taylor para la corrección dinámica del pie de Charcot agudo(17).
La combinación de la fijación interna y externa se ha vuelto más popular recientemente en los intentos de proporcionar una fijación sólida y la corrección de la deformidad a los pacientes con pie de Charcot más complejos. En 2015, Hegewald et al. publicaron una serie retrospectiva de 22 pacientes tratados con esta combinación(18).
El Dr. Pinzur planteó la cirugía “en un solo tiempo” para tratar y corregir la infección ósea y de partes blandas, además de la deformidad de base, mediante un sistema de fijación circular estático, con tasas de salvamento de la extremidad del 95,7%, siendo esta técnica utilizada en la actualidad con excelentes resultados(11,19,21). Esta técnica es la que practicamos en nuestro centro y está descrita en nuestro artículo en la revista de la Sociedad Española de Medicina y Cirugía del Pie y Tobillo (SEMCPT)(22).
Básicamente, se resume en los siguientes pasos:
1. Corrección del equinismo del retropié. Liberación percutánea del sistema aquíleo-calcáneo-plantar a nivel del tendón de Aquiles.
2. Osteotomía remodelante y exéresis del foco de osteomielitis. La planificación preoperatoria determina la forma y el tamaño de la osteotomía necesaria para conseguir el objetivo final, un pie plantígrado y alienado. La resección ósea debe incluir todo el tejido osteomielítico. Una vez realizada, procedemos a la fijación temporal con 2 agujas de Steinmann de 3,2 mm.
3. Exéresis de la úlcera y desbridamiento. Si existe una úlcera plantar, debe eliminarse y remitir el tejido para su estudio microbiológico; cualquier colección de la zona es drenada ampliamente.
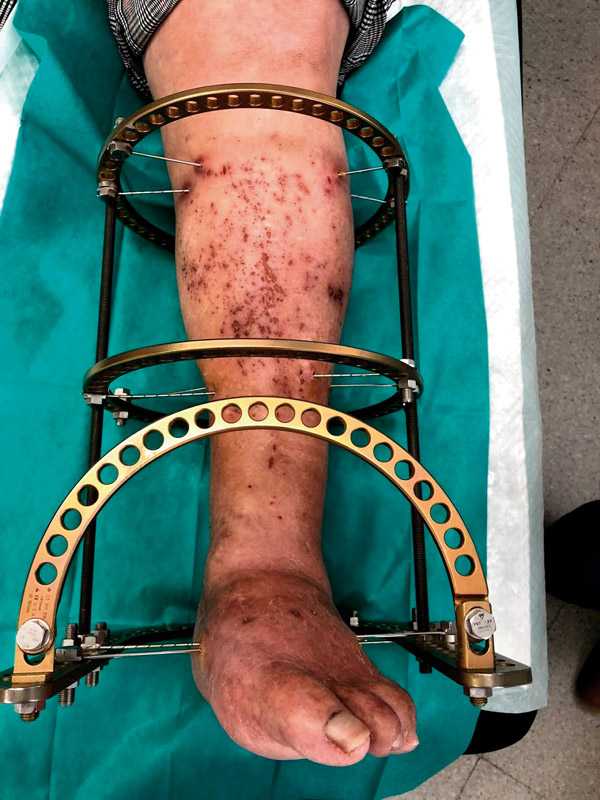
4. Colocación del fijador circular. Se utiliza el fijador externo circular estático (DOR Depuy®) con agujas olivadas de 1,8 mm con 30° de angulación (Figura 2). Todo esto siempre respetando las zonas de seguridad planteadas por Ilizárov(23).
Figura 2. Fijador circular estático en el tratamiento del Charcot.
5. Postoperatorio:
• Inicio inmediato de la marcha con bastones ingleses o demora de 48-72 horas. Los pacientes deben ser estimulados a realizar una carga parcial protegida.
• La retirada del fijador se realiza a las 8-12 semanas.
• Yeso de contacto total durante 4-6 semanas, para finalizar con una bota walker o calzado adaptado para pacientes diabéticos.
Fijación externa circular en el tratamiento podoplástico
Una de las principales ventajas que nos ofrece la fijación externa en la cirugía reconstructiva del pie diabético es la accesibilidad postoperatoria a la piel y la zona del abordaje quirúrgico, y la posibilidad de modificar el montaje si fuese necesario después de la cirugía(24,25).
El fijador externo supone una excelente herramienta si se requiere la realización de colgajos o injertos complejos, que habitualmente se protegen en descarga durante 4-6 semanas. El fijador nos permite, por un lado, la correcta alineación de la extremidad, ya que una excesiva dorsiflexión o flexión plantar pueden alterar el equilibrio arteriovenoso por alteración de las presiones en los diferentes compartimentos(26,27) y, por el otro, nos aporta gran estabilidad, evitando una excesiva movilidad de las articulaciones u osteotomías adyacentes que pueden irritar el colgajo o el pedículo vascular disminuyendo su viabilidad(25). Dentro de este tipo de cirugías, la posibilidad de revisar y curar las heridas quirúrgicas evita la maceración por la excesiva supuración; otra ventaja respecto al uso de yesos de contacto total postoperatorios es la posibilidad de revisar el colgajo o injerto, que muchas veces padece sucesos isquémicos o congestivos, así como controlar los pulsos distales y proximales(28,29).
La protección que supone el marco del fijador externo, ya sea por una disposición en caballete de un fijador híbrido (kickstand) o la colocación de una anilla de descarga en el fijador circular (dummy ring), evita las úlceras por decúbito de la extremidad y nos aporta un excelente sistema de elevación leve de la extremidad, vital para el control del flujo vascular a través de pedículos pequeños o débiles en los que una excesiva elevación puede isquemiar el colgajo y mantenerlos en el mismo plano del cuerpo puede congestionarlo, causando ambos mecanismos un fallo de la cirugía podoplástica(22,26).
En cuanto a las complicaciones, presenta las mismas encontradas en su uso para el tratamiento aislado del pie de Charcot, siendo la mayoría de ellas consideradas leves(24,30). En contraposición, nos aporta un área de protección a la presión externa, un acceso a los tejidos blandos, un aumento en la supervivencia de los colgajos e injertos vascularizados y una mejora en el confort del paciente difícil de obtener con los métodos tradicionales.
Papel de la fijación externa en las fracturas del paciente con pie diabético
Como hemos comentado previamente, el paciente diabético puede presentar una osteoporosis asociada a una tendencia a la pseudoartrosis por una combinación de arterioneuropatía añadida a una alteración del metabolismo del calcio. Además, es propicia una fragilidad cutánea que puede comprometer las heridas quirúrgicas con la consecuente exposición del material de osteosíntesis en el postoperatorio. Estos motivos nos orientan al uso de técnicas mínimamente invasivas pero que permitan alcanzar una estabilidad ósea adecuada.
En las fracturas abiertas o con unos tejidos blandos muy dañados, la fijación externa está indicada como primera línea de tratamiento, al igual que lo estaría en un paciente sano. Por otro lado, en las fracturas cerradas inestables, en pacientes neuropáticos, la corrección quirúrgica mediante la combinación de fijación interna mínimamente invasiva con fijación externa está descrita para alcanzar los 2 objetivos comentados en el párrafo anterior(31).
Creemos que uno de los elementos fundamentales en el tratamiento de las fracturas de estos pacientes es reconocer de forma precoz su grado de evolución de la enfermedad; esto nos permitirá poder planificar adecuadamente la cirugía con el objetivo de evitar las complicaciones típicas que se producen en el pie diabético. El uso del monofilamento de Semmes-Weinstein, la palpación de los pulsos periféricos, la valoración de las articulaciones adyacentes a las fracturas y el examen del estado cutáneo pueden evitarnos tratar erróneamente a un paciente con pie diabético no diagnosticado previamente.
Consideraciones generales de la fijación externa en el paciente diabético
Como hemos comentado, es de vital importancia una buena planificación preoperatoria, pero esta no debe limitarse a la extremidad afecta. Un mal cumplimiento de las pautas postoperatorias puede hacer que falle una cirugía perfectamente ejecutada, por lo que antes de la cirugía deberíamos asegurarnos de que el paciente no padece patología psiquiátrica o un mal cumplimiento de tratamientos previos, así como un correcto soporte social que haga viable el postoperatorio. Otros factores de carácter más orgánico que también pueden comprometer el postoperatorio son la obesidad mórbida, las limitaciones de la extremidad contralateral que limiten la deambulación con muletas (espasticidad, neuro- o artropatía) o una mala vascularización que puede condicionar una necrosis y amputación de la extremidad. Este último punto puede ser valorado por el cirujano vascular con opción a una revascularización que haga posible la intervención.
A nivel postoperatorio, es de destacar el papel de las agujas de Kirschner o pins y su tasa de infección. Las complicaciones publicadas son menores para las agujas de Kirschner, probablemente debido a que la calidad ósea debilita el agarre de los pins bicorticales de gran calibre respecto a las agujas de 1,8 o 2 mm transfixiantes(32). La tasa de infección superficial de las agujas ronda el 35%, con series publicadas que alcanzan el 100%. Se ha descrito una presentación bimodal a las 4 y 8 semanas asociada a un aflojamiento de la tensión de estas(33) y un aumento de la incidencia de infección a lo largo del trayecto de la aguja o los pins asociada a los micromovimientos(34). A pesar de estos datos, la mayoría de las infecciones suelen ser superficiales y controladas con antibióticos orales; en los casos más complejos, el desbridamiento quirúrgico del tejido circundante, el reposicionamiento de la aguja o la extracción de la misma si es posible, junto a tratamiento antibiótico endovenoso, suelen solucionar el proceso(35).
Discusión
La mayoría de las lesiones del pie de Charcot pueden ser tratadas de manera ortopédica(36). La guía de tratamiento más recientemente publicada por el International Working Group of Diabetic Foot (IWGDF)(37) aconseja el uso del yeso de contacto total como tratamiento de elección en los casos agudos hasta su estabilización clínica, lo que coincide con nuestro algoritmo de tratamiento.
En los casos de pie de Charcot con sospecha de osteomielitis por presencia de una úlcera plantar, la osteotomía, limpieza y biopsia ósea con fijador externo circular, junto a un tratamiento antibiótico, guiado por cultivo microbiológico, es la mejor opción como tratamiento definitivo y son múltiples los estudios que apoyan esta técnica como tratamiento de elección en estas situaciones(8,11,13,18,21,33,36).
El uso de la fijación externa también ha encontrado su camino en los tratamientos podoplásticos complejos del pie diabético y el tratamiento de fracturas complejas del pie y el tobillo en pacientes diabéticos.
Existen publicaciones que plantean el tratamiento del pie de Charcot y las fracturas con sistemas de fijación externa híbridos mediante agujas transfixiantes y fijadores monolaterales clásicos. Su inconveniente es el riesgo de fracturas en la zona de inserción de los pins gruesos de los fijadores clásicos, al tratarse de pacientes con una calidad ósea muy pobre(32).
Rogers et al.(35) refieren que las complicaciones del uso del sistema de fijación circular estático suelen ser frecuentes pero de poca relevancia clínica. La más común es la infección superficial de la zona de entrada y salida de las agujas transfixiantes, que se resuelven satisfactoriamente con curas locales y antibioticoterapia oral. Otras complicaciones con una tasa de aparición mucho menor son las relacionadas con el tiempo de isquemia, como la neuroapraxia compresiva, la trombosis venosa profunda, la necrosis cutánea y la infección de la herida operatoria.