Introducción
La posición en silla de playa se usa en cirugía artroscópica de hombro, ofreciendo mejor orientación anatómica, excelente visualización de las estructuras glenohumerales y mejorando el acceso a las vías aéreas. Sin embargo, un porcentaje mínimo se asocia a complicaciones neurológicas como eventos cerebrales isquémicos, lesiones compresivas de médula espinal, coma y muerte; fenómenos que se relacionan con hipoperfusión cerebral. La posición vertical está asociada con hipotensión y una reducción de la presión arterial por debajo del umbral de autorregulación puede disminuir el flujo sanguíneo cerebral y la oxigenación, que puede llegar, en la posición en silla de playa, a disminuir > 20%(1)(2).
El sistema nervioso simpático se activa en la posición de silla de playa, aumentando la resistencia vascular sistémica, el ritmo cardiaco y la presión arterial. Sin embargo, en pacientes anestesiados, la respuesta autonómica y la perfusión cerebral disminuyen por el efecto de vasodilatadores, conduciendo intraoperatoriamente a eventos de desaturación e isquemia cerebral. Los factores de riesgo, como son las anomalías de la circulación cerebral, pueden presentarse en más del 50% de la población. Se han recogido frecuentes episodios de desaturación cerebral intraoperatoria en la posición semisentado en comparación con el decúbito lateral(1)(2).
Presentamos el caso de un paciente joven, sin antecedentes conocidos, que presentó una complicación neurológica grave durante una intervención artroscópica de hombro en esta posición de silla de playa.
Caso clínico
Se trata de un varón de 33 años con dolor en el hombro izquierdo postraumático de 9 meses de evolución que no mejoró con el tratamiento conservador. Carecía de antecedentes de interés.
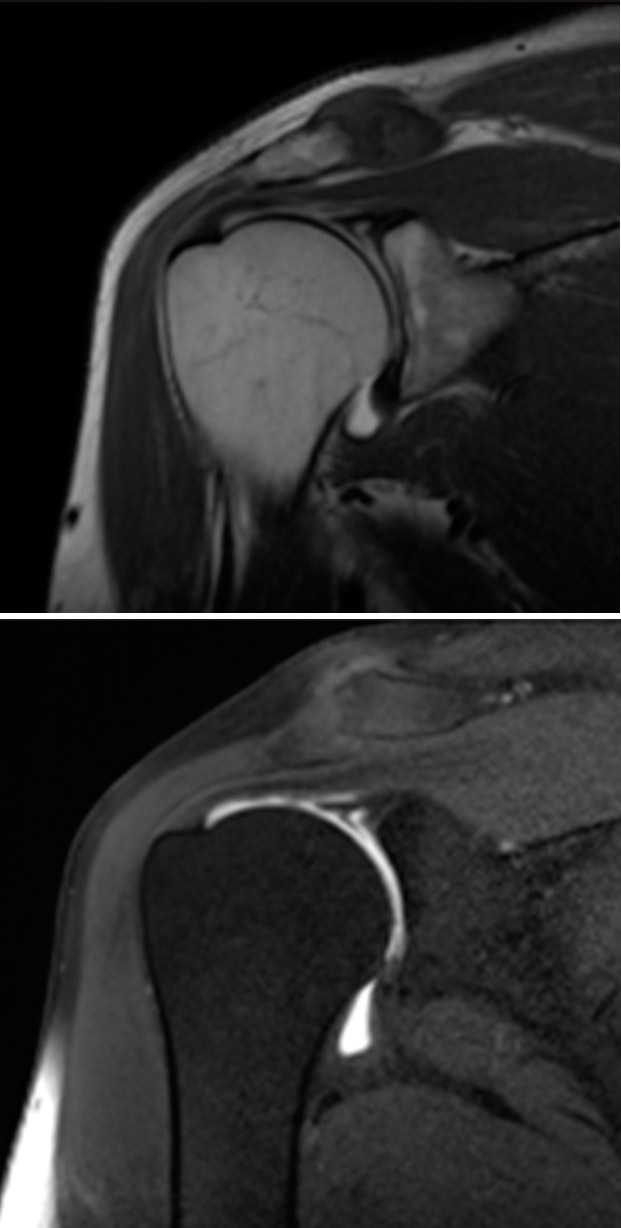
A la exploración física se evidenció movilidad completa, maniobras negativas para lesión de manguito de rotador o patología de articulación acromioclavicular. La exploración física fue positiva y compatible con lesión de SLAP (superior labrum anterior to posterior), confirmada con la artrorresonancia magnética (artro-RM) y diagnosticada como SLAP de tipo II; se programó para reparación artroscópica (Figura 1).
En la cirugía se realizó el bloqueo interescalénico del plexo braquial ecoguiado (Sonosite® Turbo), con ropivacaína 0,75% (10 cc) y mepivacaína 2% (12 cc). Tras confirmar el bloqueo, se indujo, previa monitorización, la anestesia general que se mantuvo con O2-aire, propofol y remifentanilo en perfusión.
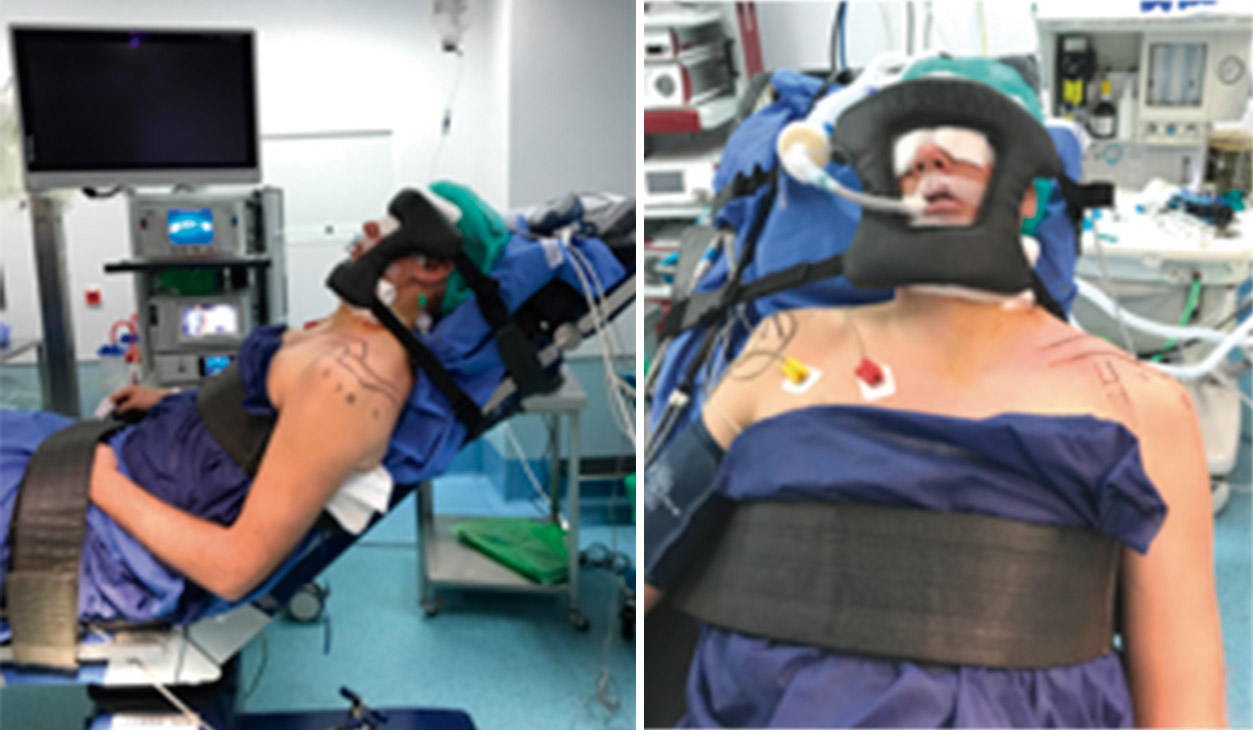
El posicionamiento se realizó incorporando el respaldo hasta 80° y se fijaron la cabeza, el tórax y las piernas mediante soportes específicos (Figura 2).
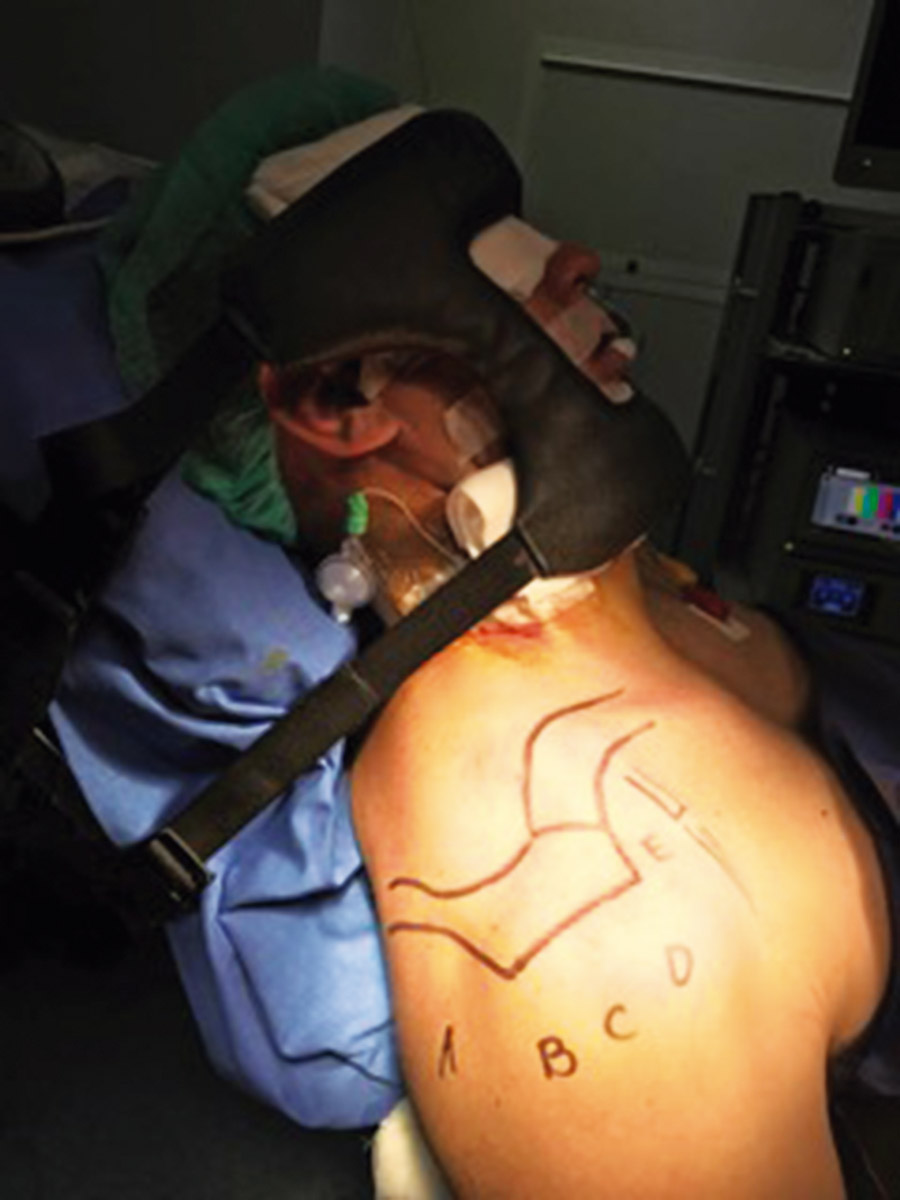
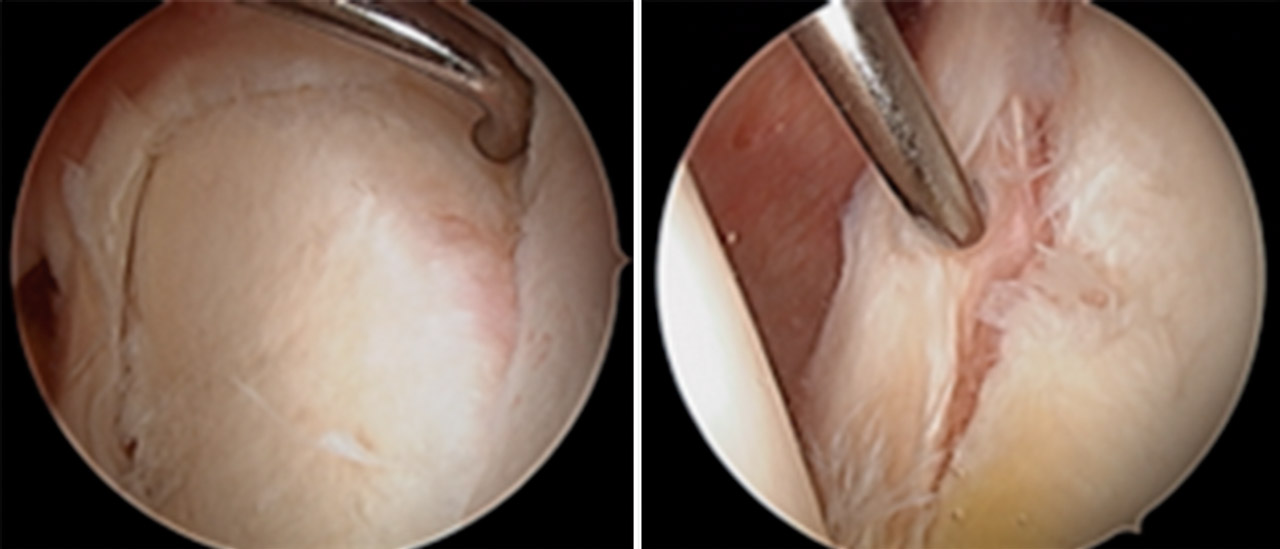
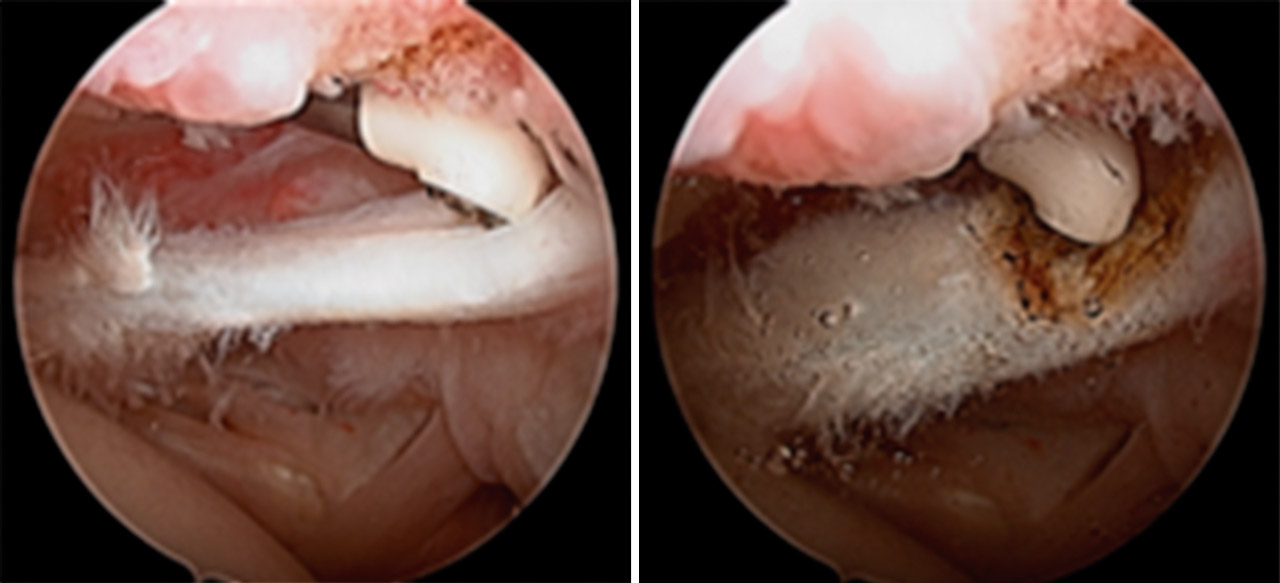
Se inició la artroscopia mediante el portal A habitual (Figura 3) y a través del portal E se confirmó la lesión de SLAP de tipo II con el gancho palpador (Figura 4). Confirmamos la laceración de la porción intraarticular del músculo bíceps braquial (Figura 5). Se realizó el portal D de trabajo para insertar un anclaje y comenzar a realizar la tenodesis de la porción larga del músculo bíceps braquial (PLB). En ese momento, el paciente presentó una grave inestabilidad hemodinámica que obligó a su colocación en decúbito supino y a despertarlo de la anestesia general. En esa posición, se decidió efectuar una tenotomía de la PLB para salvar el procedimiento (Figura 5).
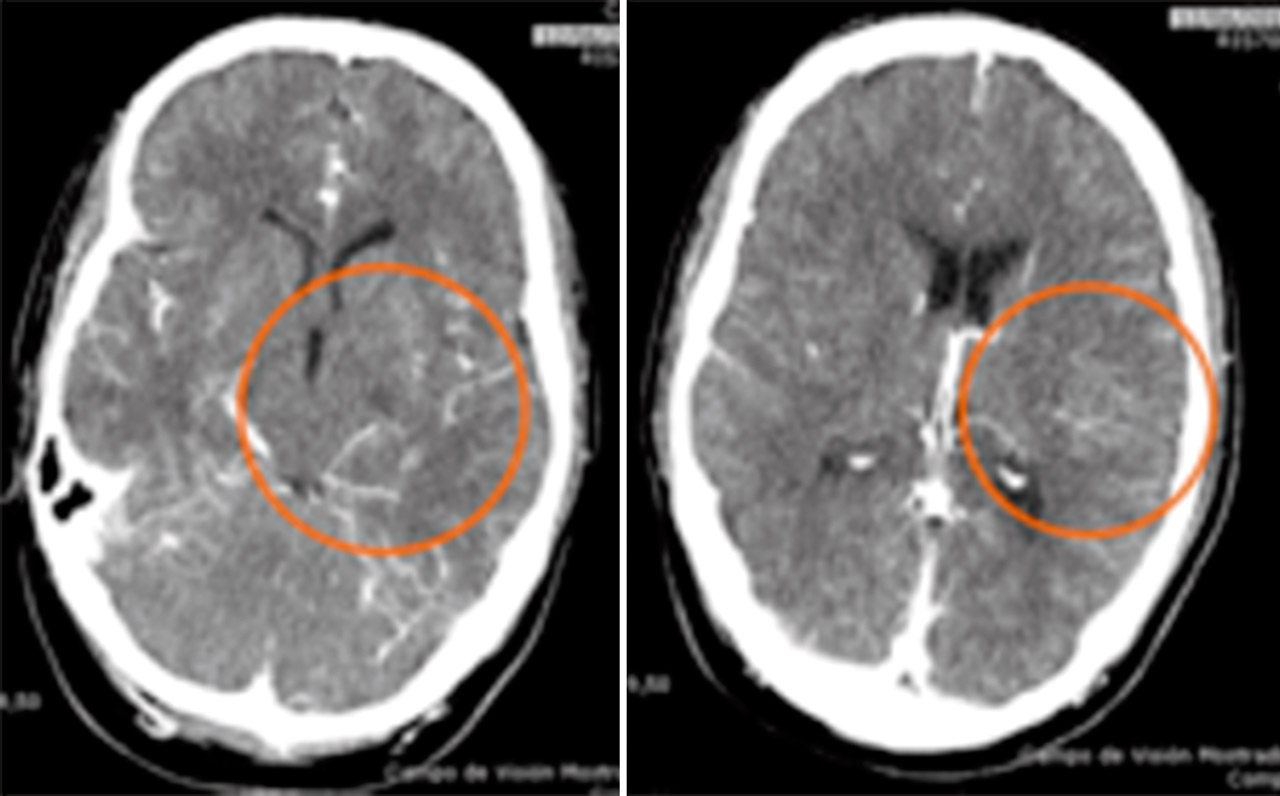
Se procedió a la desintubación, objetivando agitación y alteración para la emisión y comprensión del lenguaje. Ante la sospecha de un accidente cerebrovascular se realizó una tomografía computarizada (TC) craneal multimodal objetivando un aumento en los tiempos de tránsito medio, tiempo pico y del flujo sanguíneo, sin alteraciones en el volumen cerebral, compatibles con área de penumbra isquémica del 100%. En angio-TC, se evidenció un defecto de repleción en la arteria cerebral media izquierda, segmento M1, de 12,5 mm (Figura 6). Ante estos hallazgos, se inició el tratamiento trombolítico, 2 horas después de verle asintomático por última vez. A pesar de la mejoría progresiva, se decidió realizar una arteriografía para valorar la extensión del defecto, viendo una imagen arteriográfica compatible con oclusión crónica de M1 izquierda, sustituida por múltiples colaterales, dando el aspecto de Moyamoya (Figura 7).
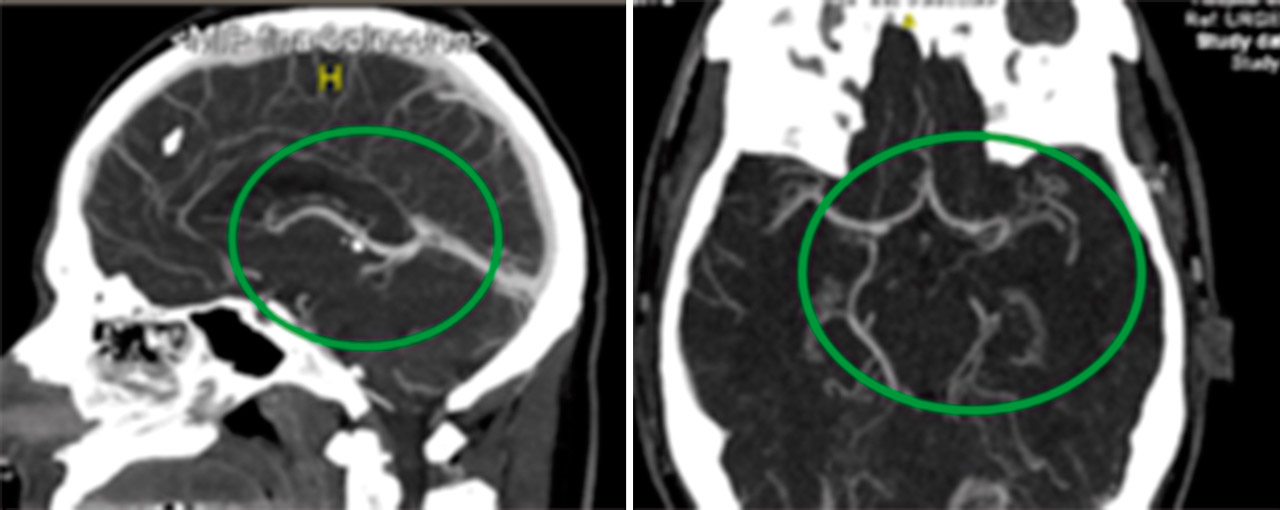
Ingresó en la Unidad de Ictus 5 horas después, donde se efectuaron estudios diagnósticos. En una nueva TC multimodal persistía el defecto de repleción de M1 izquierda y múltiples vasos colaterales; diagnosticándose de síndrome de pseudo-Moyamoya.
A los 15 días de la intervención acudió a revisión neurológica asintomático, con buena evolución de las heridas del hombro. A los 3 meses continuaba asintomático, con movilidad completa del hombro, sin dolor y maniobras de SLAP negativas, con remisión completa de la sintomatología.
Discusión
La posición en silla de playa puede reducir el flujo sanguíneo cerebral un 20%, lo cual, sumado a una disminución del flujo sanguíneo cerebral inducida durante la anestesia, puede conllevar complicaciones cerebrovasculares graves, incluso en pacientes sanos, pero especialmente en pacientes con estenosis de arterias extra- o intracraneales(2). Varios estudios recomiendan la monitorización de la saturación cerebral para evitar eventos isquémicos(1)(2). El paciente de nuestro estudio presentaba una patología de estenosis intracraneal de la arteria cerebral media izquierda que desconocía. Durante la intervención mantuvo tensiones en torno a 90 mmHg, lo cual indujo una isquemia cerebral por la hipoperfusión cerebral en una vascularización previamente comprometida, con la consecuente clínica neurológica, que se detectó tras interrumpir la anestesia general. La resolución de la hipotensión arterial fue lo que indujo la mejoría del cuadro, en las 72 h siguientes.
En caso de presentar alteraciones hemodinámicas relacionadas a la posición en silla de playa, se recomienda el uso de efedrina como el fármaco de primera elección o conjunta con atropina, ya que revierte la hipotensión e induce vasoconstricción periférica, elevando la presión arterial(3).
En las pruebas de imagen realizadas, se halló obstrucción crónica en la arteria cerebral media con aumento de la circulación colateral para suplir el defecto, simulando un síndrome Moyamoya, una vasculopatía de etiología desconocida que presenta oclusión progresiva de la porción proximal de arterias cerebrales, desarrollándose vasos colaterales compensatorios(4). Dicha patología no precisa tratamiento en situación asintomática pero es necesario, en este contexto u otros, prevenir situaciones que puedan producir hipoperfusión cerebral.
La posición en silla de playa aporta ventajas en la cirugía artroscópica y abierta de hombro; sin embargo, asociada a anestesia general puede producir eventos isquémicos cerebrales. A pesar de la baja incidencia de estas complicaciones, varios estudios recomiendan la monitorización de la saturación cerebral para prevenirlas. Si se presentan alteraciones hemodinámicas relacionadas con esta posición, se recomienda utilizar la efedrina como el fármaco de primera elección. La lesión de pseudo-Moyamoya no precisa tratamiento si es asintomática, pero se deben evitar las situaciones que produzcan hipoperfusión cerebral.
