Introducción
Las lesiones osteocondrales del astrágalo (LOT) se definen como un defecto en el cartílago hialino articular astragalino, predominantemente en la zona de carga de la cúpula y con afectación del hueso subyacente. Pueden pasar desapercibidas inicialmente hasta en un 67% de los casos(1), por lo que el diagnóstico a menudo es tardío.
Esta condición afecta a adultos jóvenes, entre 20 y 30 años, con antecedente de esguince de tobillo, que presentan dolor a la carga y movilización, y en ocasiones chasquidos y tumefacción del tobillo(2)(3)(4).
El tamaño de la lesión, la estabilidad del fragmento, la indemnidad o no de la superficie cartilaginosa, el tiempo de evolución y el estado del hueso subcondral influyen en la elección del tratamiento. Actualmente, no existe consenso sobre el tratamiento en estas lesiones(5).
A pesar de la elevada prevalencia de estas lesiones asociadas a los esguinces de tobillo, es extremadamente raro que el fragmento osteocondral aparezca volteado 180°. Hay pocos casos publicados en la literatura, en los que se realizó exéresis o desbridamiento y fijación del fragmento osteocondral(6)(7)(8)(9)(10)(11)(12). Presentamos el primer caso de una LOT volteada 180° tratada mediante reinserción y fijación artroscópica de fragmento.
Caso clínico
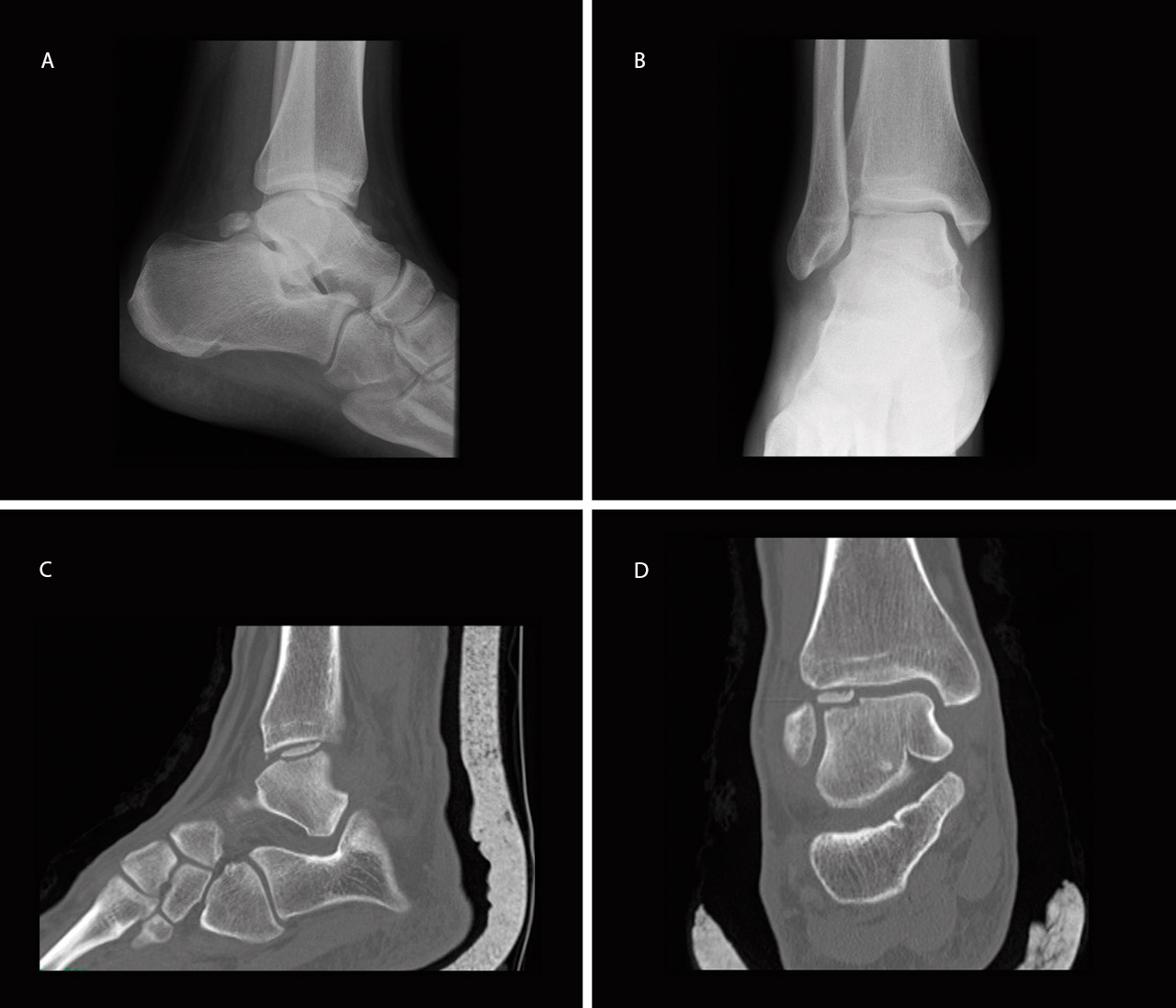
Se trata de un varón de 22 años de edad, atendido en urgencias por dolor en tobillo derecho tras mecanismo de supinación e inversión forzada en el tobillo derecho. Fue diagnosticado inicialmente de esguince de tobillo de grado II-III e inmovilizado con una férula suropédica durante 3 semanas. Inicialmente no se realizó ninguna prueba complementaria debido a que el paciente no cumplía los criterios de Ottawa. Cuando inició la deambulación, debido a la persistencia de dolor, tumefacción y limitación en la flexión dorsal del tobillo, a las 4 semanas se realizó una radiografía (Rx) en la que se observó un defecto óseo compatible con una LOT en la cúpula astragalina anteroexterna del tobillo (Figuras 1A y 1B). A los 5 días se realizó una tomografía computarizada (TC) que mostró una fractura osteocondral con fragmento de 1 cm2 volteado 180° (cartílago articular en contacto con hueso subcondral del talus), en la zona 3 de Elias(5)(Figuras 1C y 1D), por lo que se decidió realizar tratamiento quirúrgico.
A las 5 semanas del episodio de entorsis, bajo anestesia raquídea e isquemia en la raíz del miembro, se realizó artroscopia de tobillo derecho, con el paciente en decúbito supino. Utilizamos el artroscopio de 4,5 mm y 30° y los portales anteromedial y anterolateral estándar. Ya que en este caso la lesión se encontraba en la región anterolateral del astrágalo, se utilizó el portal anterolateral para el instrumental de trabajo y el anteromedial como portal de visión.
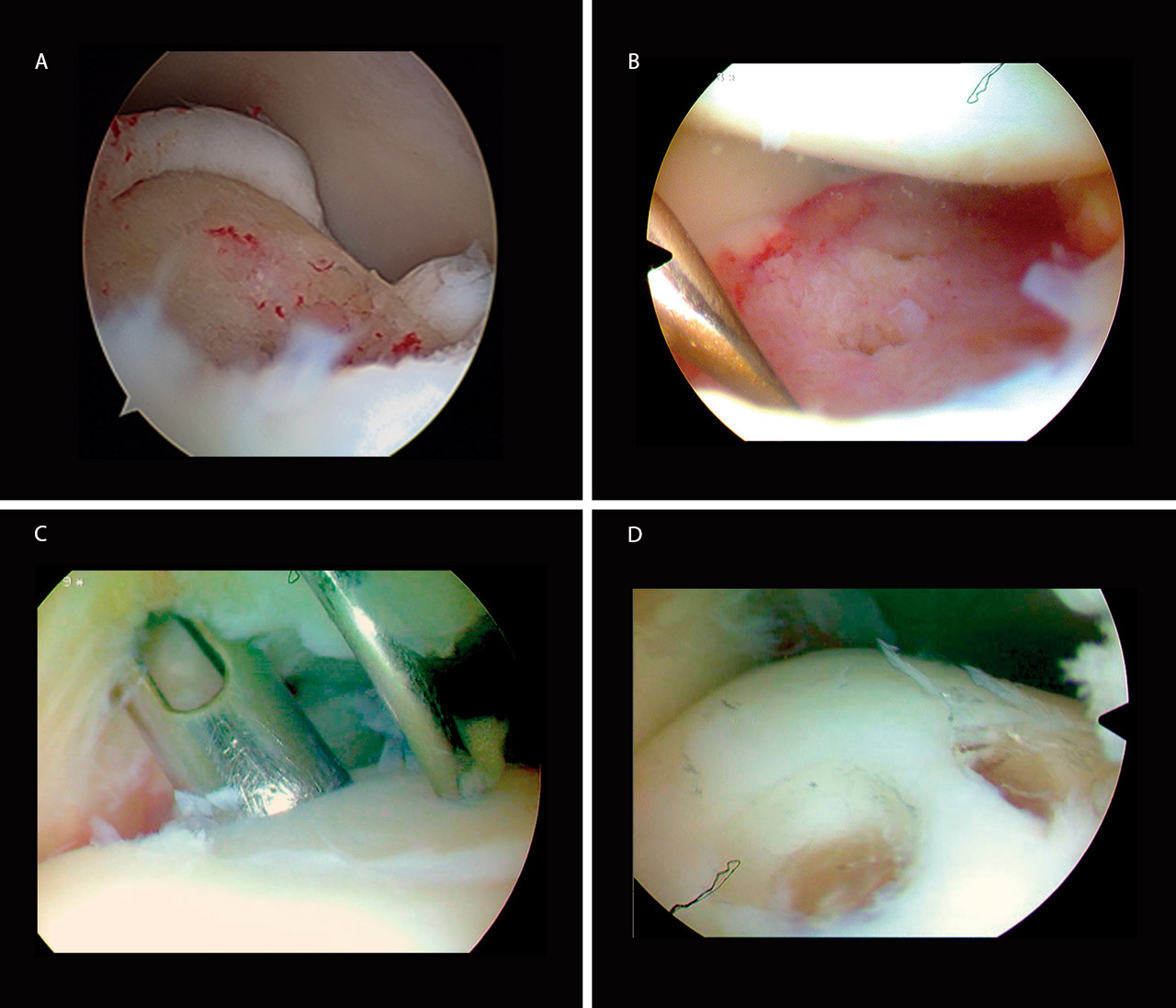
En la visión artroscópica se corroboró la existencia de la lesión encontrada en las Rx y TC prequirúrgicas, desplazada y rotada 180° (Figura 2A).
En primer lugar, se procedió a preparar el lecho óseo del astrágalo mediante desbridamiento con sinoviotomo de los restos de fibrosis y se realizaron varias microperforaciones con el sistema Osteopred® (Figura 2B). Posteriormente, se aplicó tracción no invasiva y, volteándolo dentro de la articulación del tobillo, se consiguió reducir el fragmento a su posición anatómica. Por último, se fijó el fragmento con 2 tornillos reabsorbibles (SmartNail®) (Figuras 2C y 2D) e intraoperatoriamente se comprobó la correcta reducción y el balance articular completo del tobillo.
Tras la cirugía, se colocó férula suropédica en descarga durante 2 semanas. A las 2 semanas, se retiró la férula e inició movilización activa de tobillo, según tolerancia, manteniendo la extremidad en descarga. A las 4 semanas comenzó con carga parcial progresiva, con la ayuda de dos bastones, hasta conseguir carga completa a las 6 semanas. El paciente realizó un programa de rehabilitación progresivo durante 1,5 meses, comenzando con ejercicios de propiocepción y movilización pasiva para prevenir la rigidez articular y progresando a ejercicios de movilización activos y de potenciación muscular.
Resultados
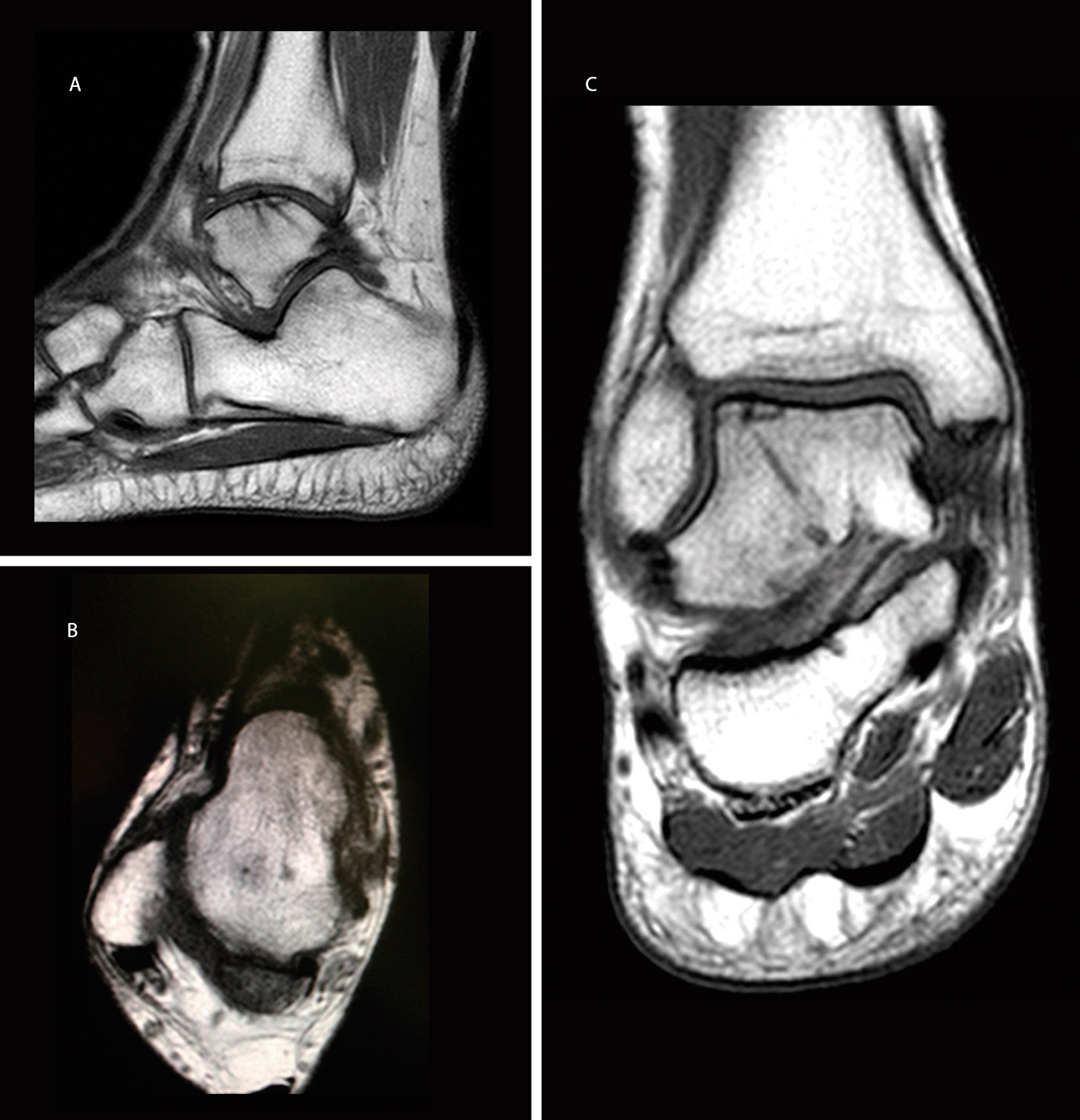
El paciente se reincorporó a su actividad laboral (mozo de almacén) y deportiva a los 4 meses del accidente, sin dolor ni inestabilidad y con un rango de movilidad completo del tobillo. A los 6 meses se realizó una resonancia magnética (RM) que mostró la integración del fragmento, sin escalón articular ni signos de inestabilidad (Figura 3).
A los 24 meses de seguimiento, continuó asintomático, con una puntuación de 90 puntos en la escala AOFAS, 90 puntos en la escala CNHF (Creighton Nebraska Health Foundation) y un grado de satisfacción subjetiva excelente.
Discusión
La mayoría de las LOT son de origen traumático y se localizan en la región medial de la cúpula astragalina(5).
La mayoría de las lesiones laterales son de causa traumática, mientras que las lesiones mediales pueden ser traumáticas o de otro origen. Las lesiones anterolaterales se producen tras mecanismos de dorsiflexión-inversión y son poco profundas. Las lesiones mediales se producen tras mecanismos de flexión plantar-inversión con rotación externa del tobillo y son más profundas, con aspecto de copa(13).
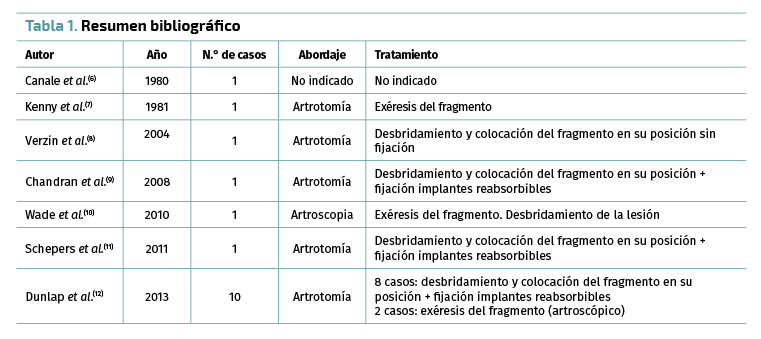
Es infrecuente que el fragmento aparezca rotado 180° (cartílago articular en contacto con hueso subcondral del talus), hay pocos casos publicados en la literatura (Tabla 1).
Inicialmente, estas lesiones suelen pasar desapercibidas y evolucionan a dolor crónico de tobillo. Ante un paciente con dolor de tobillo persistente tras esguince de tobillo y un tratamiento correcto, se recomienda aplicar los estudios de imagen, TC o RM, para valorar la existencia de una lesión osteocondral(2)(4)(6)(14)(15).
En la actualidad no existe consenso sobre el tratamiento de elección. El tratamiento conservador obtiene buenos resultados en los estadios I y II de Berndt y Harty. Pero en estadios más evolucionados obtenemos sólo un 45-50% de resultados satisfactorios(3)(4), teniendo que recurrir al tratamiento quirúrgico, mediante artrotomía o artroscopia(14)(16)(17).
Para la elección de la técnica tendremos en cuenta: el grado, la edad, el tamaño y la profundidad de la lesión, el estado del hueso subcondral, la localización, el índice de masa corporal (IMC) y la demanda funcional del paciente. Se puede optar por técnicas de estimulación osteocondral (desbridamiento, curetaje o perforaciones), fijación del fragmento (en presencia de fragmentos grandes y viables) o técnicas de reemplazamiento condral (mosaicoplastia, trasplante de aloinjerto osteocondral, implantación de condrocitos autólogos o de matriz con condrocitos inducidos)(13)(15)(18)(19)(20).
Con las evidencias científicas actuales, no es posible recomendar una técnica sobre otra. En la literatura actual no hay estudios con alto nivel de evidencia y seguimiento a largo plazo para las diferentes opciones. Los estudios actuales reflejan un mejoría del dolor y mejoría de la puntuación en las escalas AOFAS y VAS, por lo que la elección de cada una de ellas se basará en el tipo, el tamaño y la localización de la lesión y las preferencias del cirujano.
En la bibliografía no hay consenso sobre el tiempo límite para reinsertar el fragmento osteocondral. Kumai et al. consideran que, a medida que aumenta el tiempo transcurrido desde la lesión hasta la intervención quirúrgica, empeora el pronóstico. Sí parece haber consenso en que es necesario desbridar y preparar el lecho óseo antes de reimplantar el fragmento y en la importancia del remanente de hueso esponjoso en el fragmento osteocondral para la viabilidad del fragmento reimplantado. Si el fragmento se encuentra en malas condiciones (conminuto, lesión condral, etc.), se aconseja la exéresis(6)(7)(8)(9)(10)(11)(12)(14)(16)(17).
En la literatura aparecen pequeñas series en las que se realiza la reinserción del fragmento osteocondral a través de un abordaje abierto: Alexander et al.(20) reinsertan exitosamente el fragmento en 4 casos. Pectina et al.(21) reinsertan el fragmento en 5 pacientes con un éxito del 80%. Kumai et al.(1) publican la serie más larga, con 27 pacientes y un éxito del 90%, entre otros casos.
En este caso, hemos realizado una reducción y reinserción del fragmento osteocondral rotado, fijándolo con dos tornillos reabsorbibles a través de un acceso artroscópico anterior.
El manejo artroscópico de estas lesiones reduce la necesidad de abordajes extensos con osteotomías maleolares, de forma que disminuye el dolor y las complicaciones relacionadas con la herida quirúrgica, reduce la estancia hospitalaria y permite un retorno a las actividades más precoz. No obstante, la artroscopia no está exenta de complicaciones y debe ser realizada por cirujanos experimentados.
Conclusión
Es importante mantener un alto índice de sospecha en el caso de dolor, tumefacción y limitación en el rango de movilidad en un paciente con esguince de tobillo. El diagnóstico precoz nos permitiría realizar tratamientos menos agresivos e incluso conservar la anatomía previa y, por ende, esperar un recuperación más rápida y un mejor resultado final, pudiendo reproducir los resultados obtenidos con este caso. La reinserción del fragmento parece ser una buena opción, siempre que sea posible, ya que restaura la anatomía y permite recuperar rápidamente la función previa.
