Introducción
Desde principios de este siglo y a raíz de los trabajos de Ganz(1), el pinzamiento femoroacetabular (AFA) se considera como uno de los mecanismos causales más frecuentes relacionados con la artrosis de cadera(2). Desde su descripción, se comprende mejor su papel en el mecanismo de la lesión labral y del cartílago acetabular(1). A partir de una deformidad femoroacetabular y por atrapamiento del labrum se puede lesionar el complejo condrolabral(3). De esta forma, se inicia un proceso de pinzamiento mecánico que puede desembocar en un proceso biológico por artrosis(2)(4)(5).
Tradicionalmente, en ausencia de deformidades en la articulación coxofemoral, los síntomas de una cadera dolorosa no se relacionan con este pinzamiento ni con la posible presencia de lesiones labrales, por lo que ante unas pruebas radiológicas dentro de los límites de la normalidad, nos alejamos del diagnóstico de AFA(6)(7).
Ante la valoración de pacientes que presentan síntomas y signos clínicos que nos hacen sospechar un AFA, a pesar de la ausencia de unas imágenes que nos lo corroboren, la sospecha clínica tiene un mayor peso en nuestras decisiones terapéuticas(6)(7). Este suceso, aunque está descrito, se produce muy infrecuentemente y genera a los especialistas de esta patología serias dudas de manejo(6)(7).
En el presente trabajo se presentan 2 casos de jugadores de fútbol con clínica de dolor de cadera y exploración compatible con AFA pese a mostrar pruebas diagnósticas sin evidencia radiológica de AFA, que tras el tratamiento quirúrgico presentaron una evolución intra- y postoperatoria, donde se pudo corroborar que podrían ser manifestaciones subradiológicas de una deformidad de tipo CAM o un pinzamiento de partes blandas.
Casos clínicos
Hemos revisado, de nuestra serie de jugadores de fútbol intervenidos, aquellos que presentaban clínica de AFA con estudios de imagen negativos, tanto radiológicos como por resonancia y/o artrorresonancia.
Entre los años 2008 y 2016, fueron intervenidos 32 pacientes, jugadores activos de fútbol, en 3 de los cuales no se pudo identificar una causa clara de deformidad ósea a pesar de presentar una clínica clara de AFA. Solo se disponía de las imágenes preoperatorias de 2 de ellos, tanto radiología como resonancia, por lo que solo se ha realizado la evaluación de ambos, excluyendo al tercer paciente por falta de disponibilidad de las mismas.
Caso 1
El primer caso es un jugador varón de 15 años con más de 10 años de juego activo y federado (Tegner 9) que inicia dolor en su ingle izquierda aproximadamente 4 meses antes de la valoración. Las primeras semanas se atribuyó la clínica a una tendinopatía de recto femoral y se indicó reposo deportivo. La recidiva de los síntomas al reinicio de la actividad deportiva hizo derivar al paciente a nuestra consulta. En la exploración física presentaba limitación de la rotación interna a 20° respecto a 40° del lado derecho, con una flexión a 80° respecto a una contralateral a 130°, con signo de AFA positivo, maniobra de pinzamiento positiva y disminución del dolor con la decoaptación del mismo (test foveal positivo).
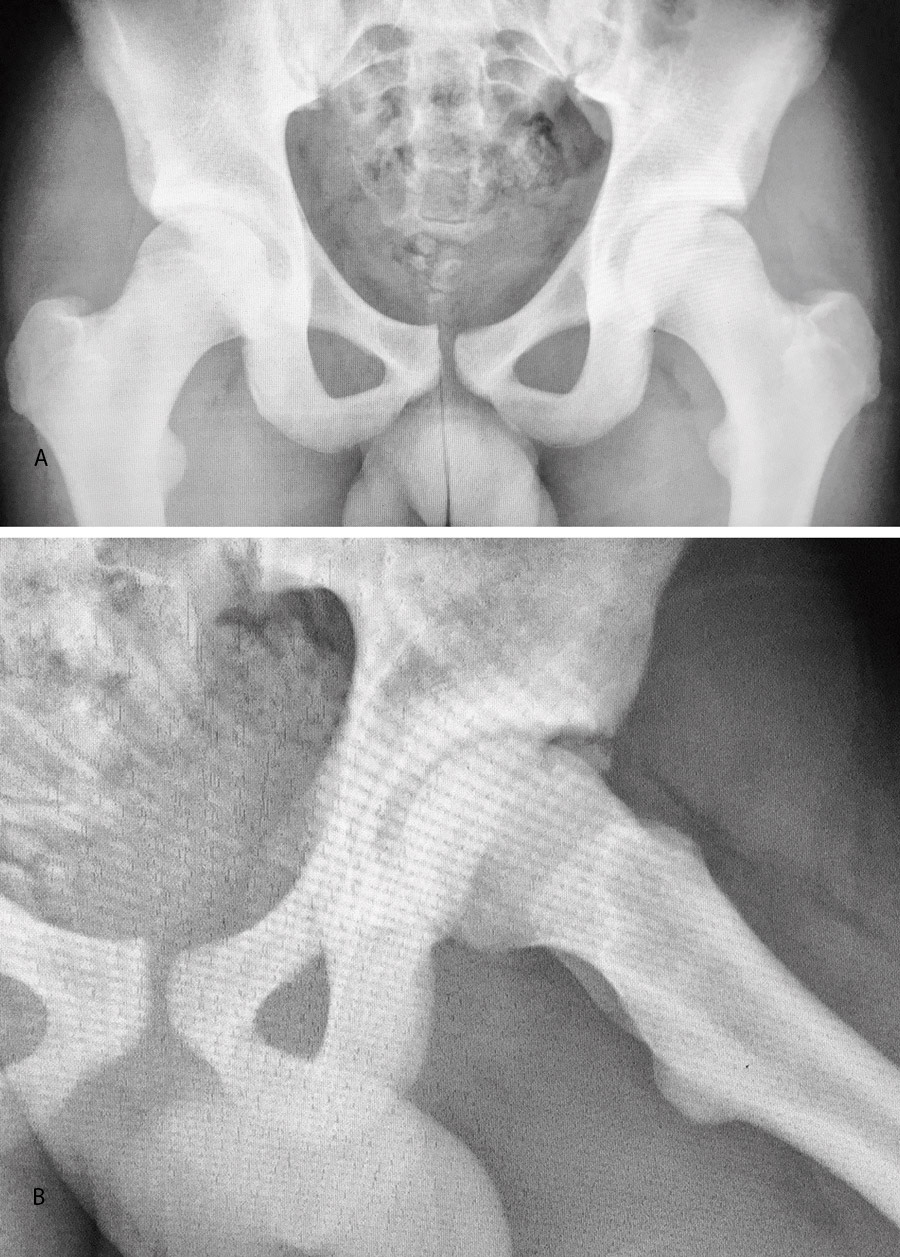
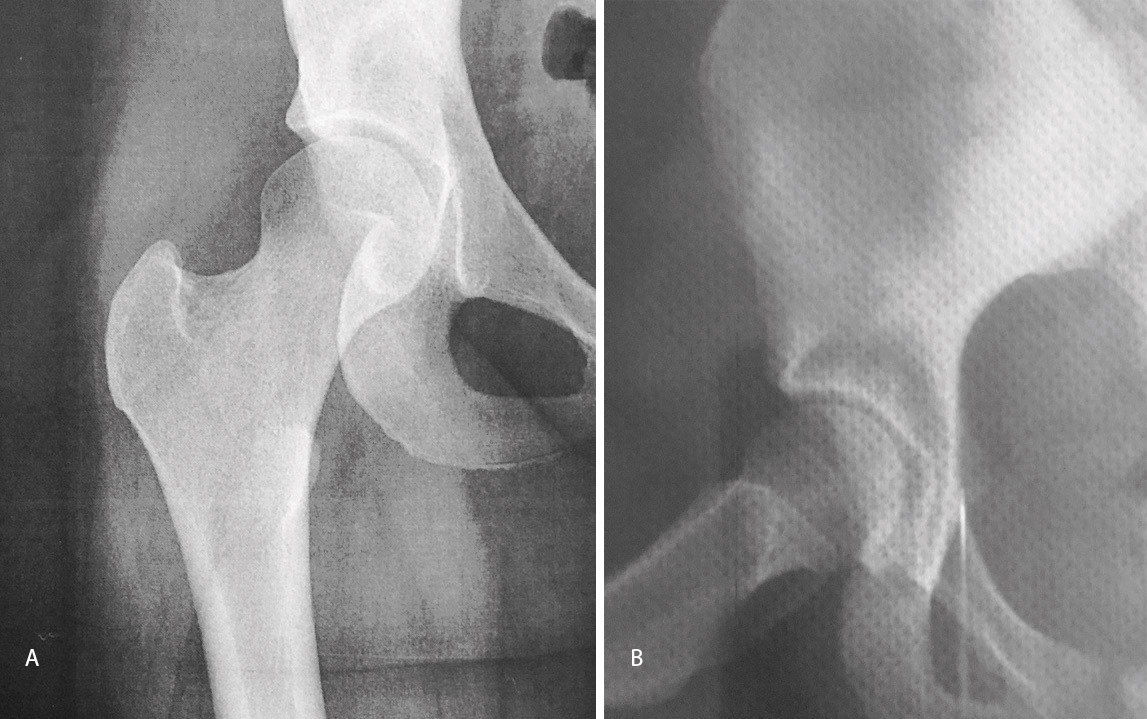
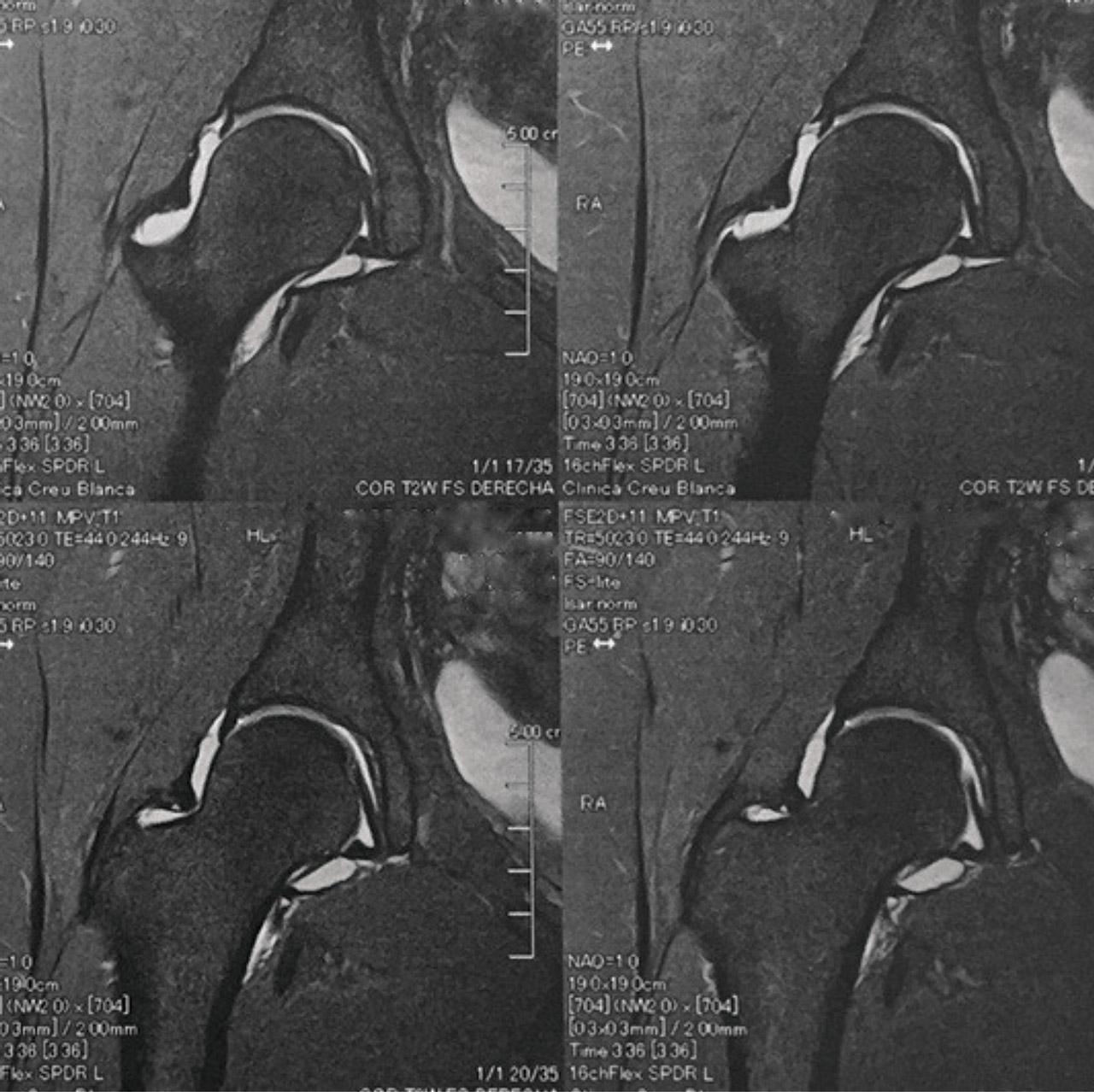
El estudio de imagen mostraba una ausencia de deformidad ósea y no se apreciaron lesiones en la radiografía ni la artrorresonancia (Figuras 1 y 2). El ángulo alfa en la imagen axial izquierda era de 49,6°, mientras que el ángulo de cobertura acetabular de Wiberg era de 34,6°.
Dada la ausencia de mejora durante 4 meses con medidas conservadoras, reposo deportivo, uso de antiinflamatorios no esteroideos (AINE) y fisioterapia durante 3 meses, se decide realizar una exploración artroscópica con la sospecha de AFA subradiológico.
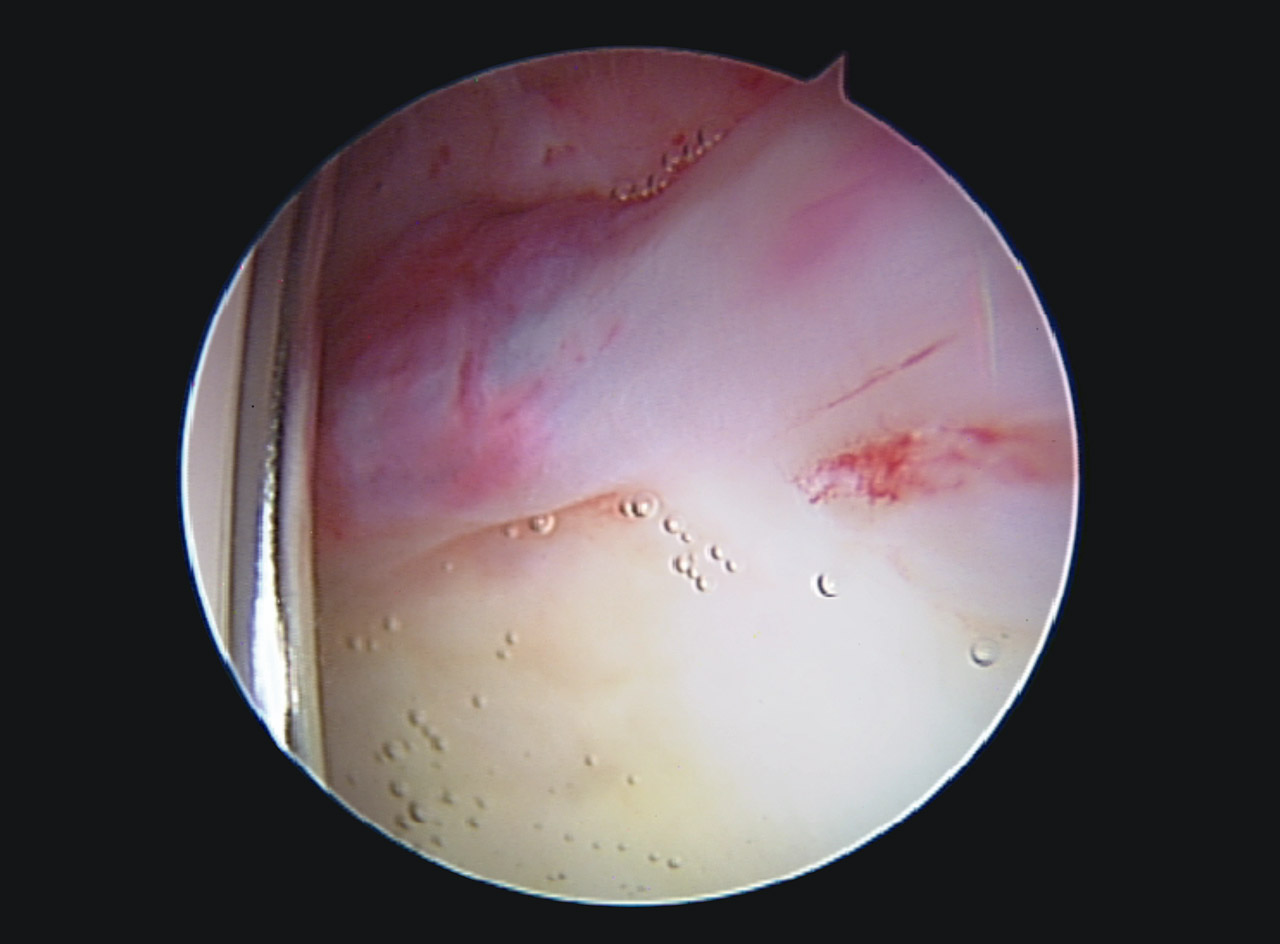
En la exploración artroscópica se observó un labrum hiperémico en la región anteroexterna, con un aumento del tejido sinovial adyacente al labrum. Se realizó una destrucción de dicho tejido mediante el uso de un vaporizador de radiofrecuencia, tal y como se observa en las Figuras 3 y 4. El complejo condrolabral se encontraba conservado y no requirió reanclaje.
El paciente inició bipedestación y deambulación asistido con muletas a las 24 horas. A la semana inició bicicleta estática, a las 2 semanas ejercicios dentro del agua, a las 6 semanas inició la carrera continua suave, a las 12 semanas los entrenos en equipo y a las 16 semanas se reincorporó completamente al juego y la competición al mismo nivel que tenía antes del cuadro doloroso.
Caso 2
El segundo caso es una jugadora de 15 años, con 10 años de juego activo y federada (Tegner 9). En el momento de nuestra valoración refiere una historia de dolor insidioso y progresivo los últimos 3 meses de su cadera derecha que le impide no solo las actividades deportivas, sino que requiere el uso de una muleta y no puede realizar sus actividades de la vida diaria como subir una escalera, darse la vuelta en la cama o vestirse y calzarse con normalidad.
Las primeras semanas, que presentaba una clínica más moderada, inició el tratamiento con reposo deportivo, AINE y sesiones de recuperación con fisioterapia pero, dada su mala evolución, se deriva a nuestro centro.
La exploración muestra una limitación severa con 10° de rotación interna y 100° de flexión respecto a 45° y 130° del lado izquierdo.
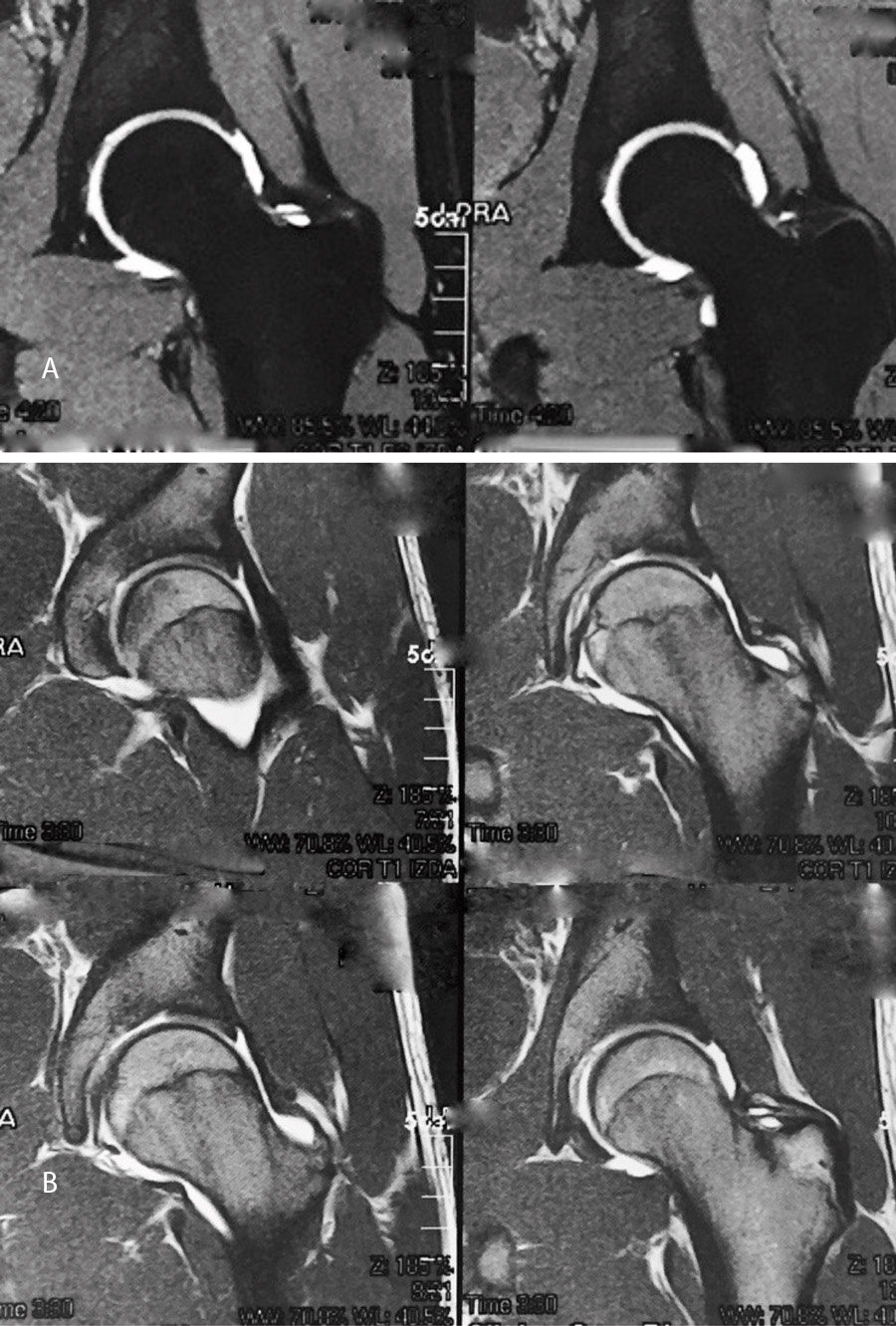
Las pruebas de imagen no muestran alteraciones en forma de deformidad de tipo CAM ni PINCER (tanto en radiografías como en resonancia). El ángulo alfa en la proyección axial era de 38,2° y el ángulo Wiberg de 34,5° (Figura 5). Asimismo, el estudio mediante artrorresonancia no evidenció lesiones de labrum ni deformidades del tipo AFA (Figura 6).
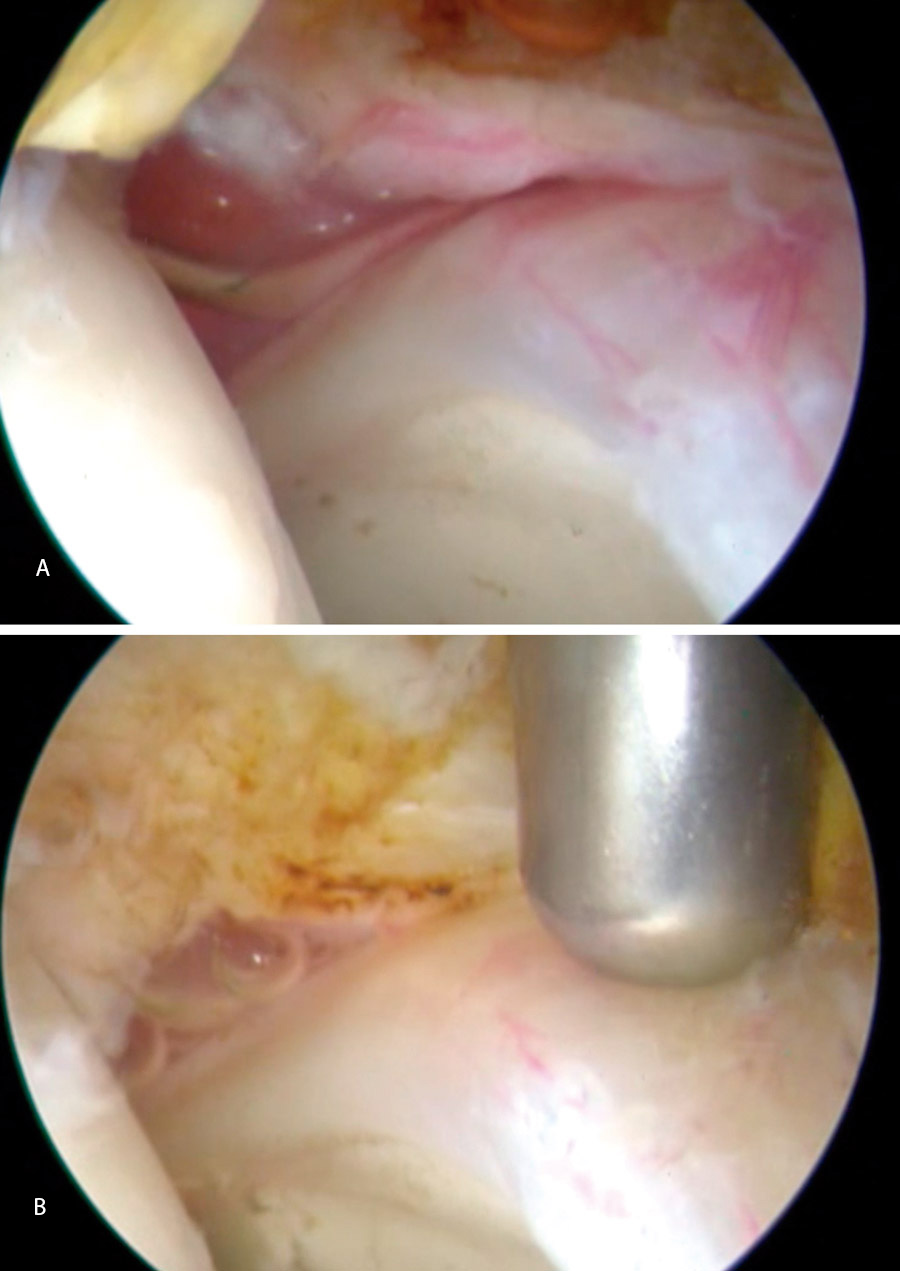
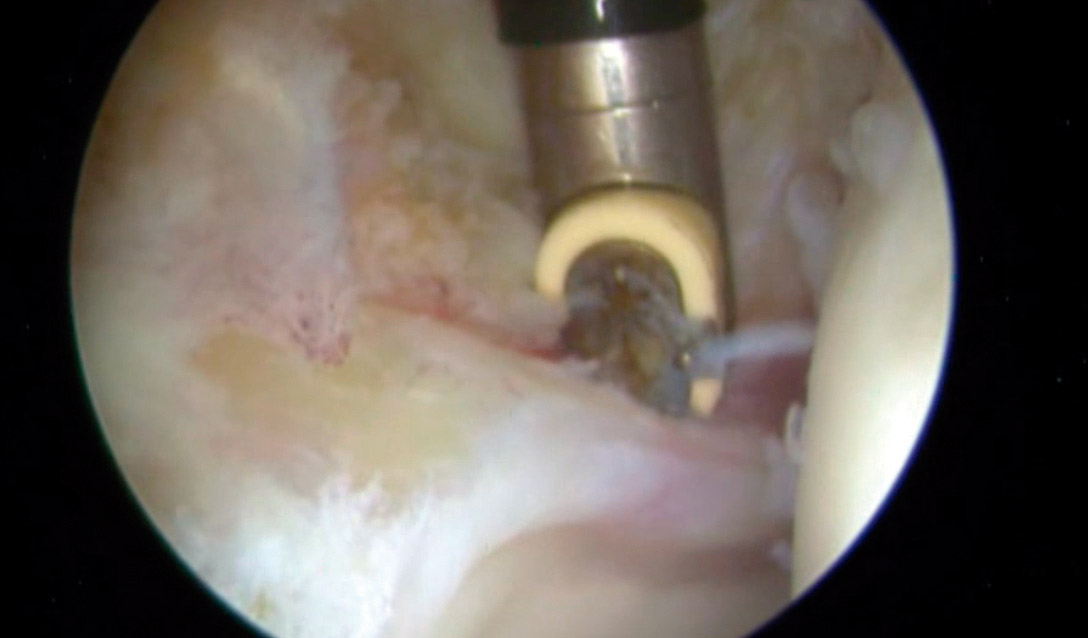
En vista de su evolución, se decidió realizar una cirugía artroscópica de cadera derecha bajo la sospecha de AFA sin signos radiológicos. La imagen artroscópica mostraba un labrum hiperémico con una zona anterosuperior con rotura condrolabral y lesiones cartilaginosas acetabulares de tipo ALAD 1 con wave sign presente (Figura 7). Se realizó una sinovectomía local con vaporizador de radiofrecuencia y reanclaje labral mediante sutura.
La paciente inició bipedestación y deambulación asistida con muletas a las 24 horas. A la semana inició bicicleta estática, a las 2 semanas ejercicios dentro del agua, a las 10 semanas inició la carrera continua suave, a las 14 semanas los entrenos en equipo y a las 16 semanas se reincorporó completamente al juego y la competición al mismo nivel que tenía antes del cuadro doloroso.
Tras la intervención quirúrgica, ambos pacientes recuperaron de forma completa la movilidad de la articulación (flexión 140°, rotación interna 40° de forma simétrica) alcanzando el mismo nivel de Tegner previo a la lesión.
Discusión
Ambos casos presentados demuestran cómo la clínica de AFA se puede producir en ausencia de deformidades radiológicas. Estos casos van en consonancia con estudios previos de casos aislados(6)(7). La localización de las lesiones presentes en el pinzamiento de partes blandas se ubica, a semejanza de las lesiones del AFA clínico, en la región anterolateral del labrum impactando sobre el cartílago acetabular.
El primer caso no requirió sutura labral, dado que no presentaba ningún tipo de inestabilidad del complejo condrolabral. Tampoco se observó ningún choque y no requirió osteoplastia. En el segundo caso sí que fue necesario reanclar el labrum y se realizó una moderada osteoplastia femoral, de la misma forma que se lleva a cabo en los casos habituales de AFA.
Notzli describe el angulo alfa en resonancia magnética como factor de riesgo del AFA(8). Los casos presentados con esta situación subradiológica nos llevan ante un ángulo alfa por debajo de los 55° que se considera patológico(8)(9)(10)(11) apoyando el trabajo de Rakhra que describe el infradiagnóstico del angulo alfa con radiología convencional(11). Las causas por las que se presenta clínica de AFA en ausencia de deformidad radiológica pueden ser varias. En primer lugar, hemos observado en ambos casos una hipertrofia de tejido sinovial, de características hiperémicas, que no se observa ni en radiología simple ni en resonancia magnética, pese a tratarse de partes blandas. Segundo, es obvio que a nivel radiológico simple no controlamos todos los ángulos e incluso en resonancia puede ser fácil no detectar algunos de los cortes donde pueda producirse la deformidad(12), por lo que es posible que no seamos capaces de observar la pérdida de esfericidad. Tercero, los pacientes son deportistas de alta demanda en sus caderas y, por ello, asumimos que ambos casos realizan una alta solicitación secundaria a su deporte(13) y ello podría explicar que la manifestación clínica se produce de forma muy precoz. De todos modos, se han descrito casos similares en pacientes no deportistas(6).
Por último, puede ser lógico que los pacientes no requieran una gran deformidad para generar un AFA y podamos plantearnos que para generar un AFA se requiere una angulación menor y no se necesita llegar a los 50 o 55° que se consideran en la mayor parte de los estudios(8)(14) como cifras que son patológicas. En esta línea, si combinamos pacientes con alta demanda de movilidad de su cadera con leve crecimiento de sus partes blandas, es probable que podamos encontrar puntos donde puede llegar a pinzar la estructura femoroacetabular y lesionarse el complejo condrolabral, con presencia de deformidades subradiológicas en las zonas donde aparece el dolor(15).
No obstante, este trabajo tiene varias limitaciones. En primer lugar, se describen únicamente 2 casos de una serie limitada de artroscopia de cadera en una población muy específica. De todos modos, la población de futbolistas sometida a cirugía artroscópica no es muy frecuente. Existe una revisión de este tipo de pacientes publicada por nuestro grupo donde este punto ya se manifiesta(16) En segundo lugar, nuestra valoración sobre este pinzamiento de partes blandas (soft AFA) tiene un componente subjetivo que, a pesar de corroborarse quirúrgicamente, no podemos objetivarlo desde un punto de vista numérico ni clasificarlo de ninguna forma, por lo que se encuadra en un plano de la experiencia del equipo quirúrgico. De todos modos, y a pesar de dichas limitaciones, se trata de un problema importante que debe ser tenido en cuenta en el momento de la valoración de pacientes con estas características, aunque lo consideremos de un menor nivel de evidencia científica.
Conclusiones
La ausencia de signos radiológicos no descarta la presencia de patología femoroacetabular que, a pesar de ser muy poco frecuente, debe estar presente en nuestro diagnóstico diferencial de dolor de cadera.
