Introducción
Las roturas del tendón distal del bíceps son lesiones infrecuentes (1,2/100.000 habitantes/año) que afectan habitualmente al brazo dominante de varones de mediana edad producidas tras un esfuerzo excéntrico del brazo(1). El tratamiento conservador de la lesión conlleva un déficit funcional de la supinación del antebrazo y, en menor medida, de la fuerza de flexión del brazo y, a pesar de que algunos pacientes mantienen una función aceptable, los estudios biomecánicos y clínicos parecen favorecer la reparación quirúrgica del mismo(2). El tratamiento quirúrgico consiste en la reinserción del tendón en la tuberosidad bicipital, para lo cual se han descrito distintos abordajes y diferentes técnicas de fijación no exentas de controversia(3). Los pacientes suelen volver a sus actividades tras la cicatrización del tendón, que ocurre a los 3 meses. Existen diferentes protocolos de rehabilitación que varían en función de la resistencia mecánica de la técnica de fijación utilizada, siendo infrecuentes las rerroturas(4,5,6). El objetivo del presente capítulo es repasar los aspectos más relevantes del tratamiento quirúrgico de las lesiones del tendón distal del bíceps.
Anatomía y conceptos biomecánicos del tendón y la tuberosidad radial
El conocimiento anatómico de las relaciones del tendón distal del bíceps con el lacerto fibroso, el nervio interóseo posterior (NIP) y el nervio cutáneo antebraquial lateral (NCAL) es importante para la reparación anatómica del mismo y para la prevención de complicaciones.
El tendón del bíceps distal está compuesto por dos cabezas que son distinguibles distalmente(7,8). La porción corta del bíceps discurre por la parte medial del brazo y se inserta en la parte más distal y anterior de la tuberosidad bicipital, mientras que la porción larga discurre lateralmente y se inserta en la parte mas proximal y posterior de la tuberosidad. Esta disposición de la inserción tiene implicaciones biomecánicas: la porción corta muestra un momento mayor con el antebrazo en neutro y pronación, y, por su inserción más distal, contribuye a la flexión del codo, mientras que la porción larga tiene un mayor momento en supinación por su inserción en la parte más posterior de la tuberosidad que se encuentra más alejada del centro de rotación del radio(9). Es importante identificar cada porción durante la cirugía y mantener esta disposición específica del tendón durante la reinserción.
La inserción del tendón se realiza en la tuberosidad radial. La inserción se produce en la parte más posterior de la misma con unas dimensiones medias de 21 mm de largo y 7 mm de ancho con inserciones específicas para la porción corta y la porción larga(7,8). La tuberosidad radial presenta una protuberancia justo anterior a la inserción del tendón que produce un fenómeno de leva por rotación, aumentando la distancia del centro del radio a la inserción del tendón, que aumenta la ventaja mecánica del mismo. La violación de dicha protuberancia disminuye la ventaja biomecánica, traducida en una pérdida de la fuerza normal de supinación(10). La realización de una trinchera para la introducción del tendón disminuiría la ventaja de la leva y podría no ser el mejor método de reconstrucción para preservar la fuerza de supinación. El uso de implantes para aproximar el tendón al hueso sin violar la tuberosidad bicipital podría ser beneficioso, al preservar la ventaja de la leva y, aunque existen dudas sobre la capacidad de cicatrización del tendón sobre hueso cortical, esta se ha demostrado en ensayos animales y en humanos(11,12). Desde el punto de vista biomecánico, preservar la tuberosidad radial aumenta el momento de supinación un 27%, aunque la relevancia clínica de este dato es desconocida(13).
Los pacientes con una rotura del tendón distal del bíceps pueden presentar una disminución de la fuerza de supinación del 40-60% y una pérdida de la fuerza de flexión del 30%(14,15). La variabilidad en las cifras de pérdida de supinación depende de la compensación por parte del músculo supinador y del brachioradialis.
El brachioradialis tiene un papel más importante desde la pronación hasta la posición neutra del antebrazo, mientras el supinador tiene mayor compensación de la posición neutra del antebrazo hasta la supinación; así, los pacientes con un supinador potente compensan mejor los síntomas por la lesión tendinosa(15). En las maniobras con supinación forzada como atornillar un tornillo, los pacientes pueden acotar el rango de movimiento de rotación del antebrazo y compensarlo mediante la aducción del hombro, siendo conocido como el síndrome del arco corto. A pesar de esta compensación por parte del hombro, los pacientes no pueden compensar el movimiento ya que presentan un déficit para crear potencia con el músculo de un 45%(15). Algunos pacientes pueden desarrollar síntomas de sobrecarga del músculo al desarrollar tareas repetitivas de rotación del antebrazo en supinación.
El lacerto fibroso es una estructura de tejido conectivo que se origina de la parte anterior del bíceps distal hasta la fascia de la musculatura flexora del antebrazo, estabilizando fundamentalmente a la cabeza corta. Si se encuentra indemne, puede minimizar la retracción del tendón, ayudando a estabilizar la porción corta y limitar el déficit funcional en pacientes de baja demanda funcional(8). La necesidad de repararlo cuando se produce una rotura asociada con la del tendón es muy controvertida y pocos autores la recomiendan por el potencial de producir un compromiso de las estructuras neurovasculares que discurren dorsalmente(16). En los casos de roturas crónicas con lesión asociada del lacerto parece que permite una mayor retracción del tendón del bíceps y es más probable tener que recurrir al uso de injertos tendinosos(17,18). Algunos autores han utilizado el mismo lacerto fibroso para aumentar el tendón distal del bíceps y disminuir la necesidad de injerto tendinoso(19).
La bibliografía revisada detalla lesiones neurológicas típicas, fundamentalmente del NABCL y del NIP, por lo que es importante detallar brevemente las relaciones anatómicas del mismo con el tendón del bíceps distal, la relación de los mismos durante la disección del abordaje anterior o posterior, y la posibilidad de lesionarlo con las brocas utilizadas con los botones corticales(20,21,22,23,24). El NABCL es una rama sensitiva del nervio musculocutáneo que discurre lateralmente al tendón del bíceps en el tejido celular subcutáneo y se lesiona típicamente por una separación excesiva o disección impetuosa en las lesiones agudas(25). En las lesiones crónicas se pueden producir lesiones por tracción del nervio al disecar las adherencias existentes entre el mismo y el tendón para conseguir la máxima longitud del tendón(26,27).
El NIP es la rama motora del nervio radial y rodea a la tuberosidad bicipital aproximadamente a 1,5 cm distal a su centro. Se ha demostrado que la posición del antebrazo modifica la distancia donde el nervio radial cruza sobre la articulación radiocapitelar, siendo mayor en pronación. De forma similar a las lesiones del NABCL, las lesiones agudas del PIN suelen producirse por una retracción excesiva alrededor del cuello del radio por la broca de los botones corticales si la inclinación no es adecuada, por atrapamiento durante el volteo de un botón cortical o por atrapamiento en tejido cicatricial en casos crónicos(28,29,30). Para evitar estas complicaciones, algunos autores han recomendado evitar el uso de separador de Hohmann u otros separadores agresivos en la parte anterior del cuello del radio y la disección y protección del nervio LABCN en casos crónicos(30).
Patología y presentación clínica de la inserción del tendón del bíceps distal
La lesión más grave, y frecuente, de la inserción es la rotura completa del tendón. Sin embargo, otras presentaciones clínicas incluyen la bursitis bicipitorradial, las lesiones parciales y las lesiones de la unión miotendinosa. Las roturas parciales pueden afectar a la zona de inserción o presentar lesiones intrasustancia del tendón. Las roturas completas se denominan agudas (cuando su diagnóstico es menor a las 4 semanas de la lesión) o crónicas.
El diagnóstico de las lesiones del bíceps distal es eminentemente clínico, lo cual favorece que alguna de estas lesiones puedan pasar desapercibidas. Los pacientes suelen presentarse tras un episodio de dolor en la fosa antecubital tras un esfuerzo excéntrico súbito (rotura completa o parcial) o un episodio de sobreuso (rotura parcial o bursitis bicipitorradial). Las lesiones parciales no suelen presentar equimosis evidente ni alteración del perfil del músculo del bíceps y solamente una evaluación de la fuerza comparada con el lado contralateral puede demostrar la diferencia de fuerza que pone de manifiesto la rotura parcial. En esos casos, el uso de la resonancia magnética (RM) en posición de Superman (posición FABS en la literatura anglosajona, con flexión del hombro, flexión del codo y supinación del antebrazo) puede demostrar las alteraciones en la parte distal del tendón. No realizar la resonancia en esta posición disminuye mucho las posibilidades de evaluar correctamente el tendón en el recorrido interesante(31).
Los pacientes con roturas completas pueden presentar equimosis y un aumento de la distancia desde el pliegue de flexión del codo hasta el inicio del vientre muscular(17,32). Una prueba clínica especialmente útil por su alta especificidad y sensibilidad para el diagnóstico es el denominado hook test (prueba del gancho), desarrollado y descrito por O’Driscoll, que se basa en desarrollar una tracción sobre el tendón distal del bíceps(33). Para ello, se pide al paciente que eleve los hombros hasta la horizontal y flexione los codos con el antebrazo en supinación para presentar ambas palmas delante de la cara. Con nuestro dedo índice flexionado a modo de gancho, intentamos enganchar el tendón distal del bíceps. En caso de lesiones completas, el dedo es incapaz de engancharse y es completamente diferente a la sensación del lado sano. En los pacientes con una rotura parcial o una bursitis bicipitorradial, el dedo sí se engancha pero el paciente suele percibir un sensación dolorosa y diferente a la del lado sano. Otras pruebas que ponen de manifiesto una disminución de la fuerza de supinación incluyen mostrar un retroceso tras colocar el antebrazo en máxima supinación. Cuando se coloca al paciente con una supinación máxima del antebrazo con el codo en flexión, se suelta esa posición y se le pide al paciente que la mantenga, se suele observar un retroceso de esa posición inicial que difiere del lado contralateral. La magnitud del retroceso es dependiente de la capacidad del paciente de compensar con el supinador. Adicionalmente, es posible detectar la lesión al observar una disminución de la fuerza de supinación, una disminución de la fuerza de flexión del codo desde la posición de extensión completa y la observación de que, al comprimir la parte distal y anterior del brazo con el antebrazo en pronosupinación media, el músculo bíceps no traduce la comprensión en un pequeño momento de supinación del antebrazo(34).
En los pacientes con una prueba del gancho positiva, la necesidad de realizar una prueba de imagen adicional no es clara y no parece necesaria desde un punto de vista socioeconómico(35). Si existen dudas sobre el diagnóstico en casos agudos, la ecografía es un prueba rápida, accesible y económica, y es capaz de detectar la presencia de líquido alrededor del tendón, la presencia de roturas parciales y determinar el grado de retracción en casos agudos con una alta sensibilidad y especificidad. En casos crónicos, el uso de una RM en posición FABS parece más recomendable(36,37,38).
Tratamiento quirúrgico de las lesiones del bíceps distal
La reinserción del tendón es el tratamiento de elección de las lesiones agudas en pacientes jóvenes, activos y sanos que necesiten de un uso moderado-intenso del brazo(39). De la misma manera, las roturas parciales en las que haya fracasado el tratamiento conservador pueden optar a la resección del tendón patológico y la reinserción del tendón(40).
La mayor parte de los pacientes deciden la intervención quirúrgica cuando se detallan la pérdida de fuerza de supinación y flexión, la fatiga muscular temprana y el déficit estético irrecuperable, a pesar de que algunos pacientes con tratamiento conservador pueden obtener puntuaciones de discapacidad según el DASH similares a pacientes quirúrgicos(14).
Históricamente, las roturas se reparaban a través de un abordaje anterior extenso de codo, pero la incidencia de lesiones neurológicas del nervio radial oscila entre un 4,4 y un 50% que desaconsejaba esta técnica(3). Boyd-Anderson describió un abordaje de doble incisión que mejoraba el déficit de supinación del abordaje anterior y presentaba una menor incidencia de lesión neurológica, pero a costa de una mayor incidencia de osificación heterotópica, incluyendo la sinóstosis radiocubital proximal. Con posterioridad se desarrolló en la Clínica Mayo (Rochester, MN, USA) una doble-incisión con una modificación en el abordaje posterolateral que evitaba disecar el ancóneo del cúbito y realizaba el abordaje posterolateral a través de una disección roma del extensor digitorum communis (EDC) o del extensor carpi ulnaris (ECU), presentando una menor incidencia de osificación heterotópica, comparable a la de los abordajes anteriores(41). Los nuevos métodos de fijación han renovado el interés de realizar un solo pequeño abordaje anterior con una recuperación temprana y menor riesgo de osificación heterotópica(42,43,44).
El objetivo primario de la cirugía es lograr la reinserción del bíceps distal en la tuberosidad radial. Existen multitud de técnicas publicadas y se diferencian fundamentalmente por el uso de un abordaje anterior o por un abordaje combinado de 2 incisiones, por el método de fijación (suturas transóseas, anclajes con suturas, tornillo interferencial o botones corticales) y por la recreación o no de la huella anatómica. Existe controversia actualmente sobre las ventajas e inconvenientes de las diferentes opciones quirúrgicas y falta información clínica al respecto, por lo que la mayor parte de las decisiones actuales se toman de acuerdo a la evidencia de estudios biomecánicos y a series de casos, por lo que hay que interpretarla con esas limitaciones.
Técnica quirúrgica común
El paciente se coloca en decúbito supino con el brazo implicado en una mesa de mano y con manguito de isquemia. Al colocar el manguito hay que tener la precaución de exprimir el bíceps distalmente mientras se aprieta el manguito proximalmente. Se realiza una incisión transversa corta a unos 4 cm distal al pliegue de flexión del codo. Se realiza una disección de la fascia de recubrimiento del bíceps y metiendo el dedo índice a través de la incisión se puede palpar el muñón distal de bíceps, que se encuentra habitualmente enrollado proximalmente sobre sí mismo. Una vez se expone el muñón a través de la herida, se reseca la parte degenerativa del mismo (habitualmente 1 cm). La porción del bíceps discurre medialmente por el brazo y se inserta distalmente rotando 90° en su trayecto(42,45,46). Dependiendo del método de fijación, la preparación del tendón sufre algunas modificaciones, pero generalmente incluye pasar suturas de alta resistencia de forma bloqueada para capturar el tendón. Solo en el caso de la fijación con arpones, estos se colocan primero y luego se utilizan las suturas del implante para capturar el tendón(47). En la reparación anatómica se coloca una sutura para la porción corta y otra sutura para la porción larga.
Técnica de incisión anterior única
A través de la inserción se palpa el trayecto natural del tendón hasta la tuberosidad bicipital que se suele palpar denudada. En los casos con mayor cronicidad, este trayecto suele estar obliterado y crear un nuevo trayecto aumenta el riesgo de complicaciones neurovasculares. Se introducen separadores de tipo Richardson para separar la musculatura evitando el uso de Hohmann alrededor del cuello radial para disminuir la posibilidad de producir una lesión del NIP. A través de la separación, se identifica la tuberosidad y se colocan los arpones o se realizan la perforaciones para introducir el botón cortical o el tornillo interferencial. Alternativamente, se puede utilizar el artroscopio para localizar la tuberosidad bicipital y realizar la perforación a través de la cánula artroscópica. Hay poca experiencia en la utilización de una técnica artroscópica completa para las roturas completas por la retracción del tendón, pero se ha descrito para la reparación de roturas parciales(48,49,50,51).
Existe variabilidad en la retroversión de la tuberosidad y es complicado estar localizado anatómicamente con las técnicas más habituales desde un abordaje anterior(52). Habitualmente, la colocación de los implantes se encuentra en mayor anteversión a la huella anatómica y, en los casos en los que se realiza un fresado para la colocación de un tornillo interferencial, el riesgo de fractura obliga a centrarse en el radio. De cualquiera de las dos formas, se pierde el efecto de leva y estos pacientes pueden no recuperar la fuerza de supinación completamente(10). Existen técnicas descritas desde una incisión anterior para lograr una inserción anatómica: en una de ellas se incluyen 2 perforaciones de anterior a posterior y colocando un mosquito curvo en la cara dorsal se recuperan las suturas (que se pasan de anterior a posterior) y se captura el tendón con las suturas y, al traccionar de las mismas por las hebras que salen por la cortical anterior del radio, se tensan y se anudan sobre el puente óseo en la cortical anterior (SPOC)(10,53).
Técnica de doble incisión modificada por la Clínica Mayo
Una vez realizada la preparación del tendón y la identificación del trayecto hasta la tuberosidad se introduce una pinza curva rodeando la cabeza del radio (con la convexidad de la pinza hacia el radio) y, alejándose lo más posible del cúbito, se introduce la pinza hasta que protruye por la cara lateral del antebrazo(54). Identificando esa localización, se realiza la incisión posterolateral generalmente en el intervalo entre el EDC y el ECU. Abierta esta fascia de cobertura, se encuentra uno las fibras del supinador que se identifica por la oblicuidad de sus fibras musculares. El plano hasta la tuberosidad bicipital se realiza disecando el músculo supinador en el sentido de sus fibras, evitando lesionarlo en la medida posible. Una vez localizada la tuberosidad, se pasan las suturas del tendón de anterior a posterior con ayuda de la pinza curva y se comprueba la excursión del tendón del bíceps a través de la incisión posterolateral.
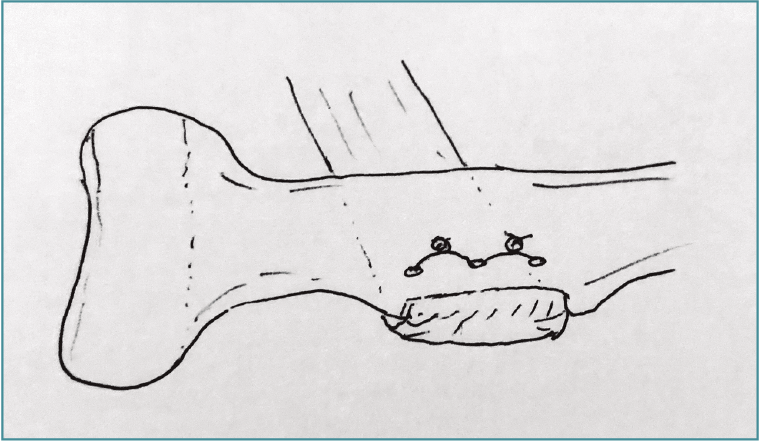
La preparación de la tuberosidad depende de la técnica utilizada. La técnica más clásica incluye la preparación de una trinchera con el uso de una fresa motorizada y la realización de 3 orificios anteriores a la trinchera, observando una distancia mínima entre orificios y trinchera de 5 mm para evitar su fractura. Las 4 suturas del tendón se pasan a través de la trinchera y se sacan por los orificios (2 suturas en el agujero central), observando que la porción corta se encuentre distal y la porción proximal proximalmente. Se anudan las suturas sobre el puente cortical anterior y se comprueba la estabilidad de la reparación (Figura 1).
Figura 1. Dibujo esquemático que muestra el tendón distal del bíceps reinsertado en una trinchera. Se realizan 3 perforaciones mediales a través de las cuales se pasan los hilos que capturan el tendón y se anudan fijando el tendón.
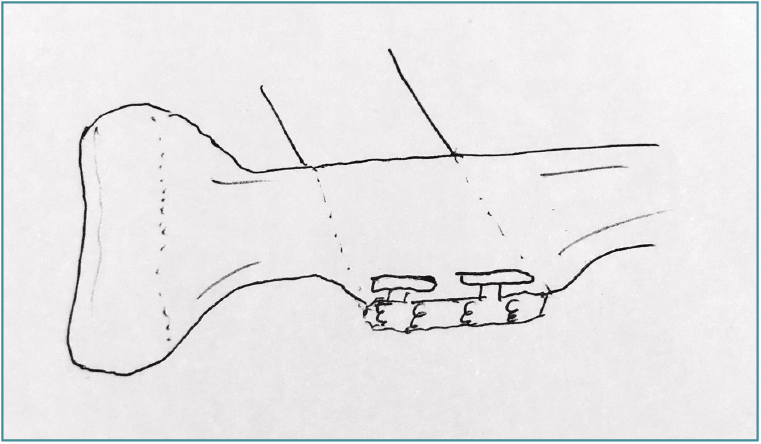
La técnica anatómica implica conservar el vuelo de la tuberosidad bicipital para conservar la leva y conservar la ventaja mecánica en supinación, insertando justo medial a la cresta de la tuberosidad bicipital la porción corta en la parte más distal y anterior, y la porción larga en la parte más proximal de la cresta de la tuberosidad(10). Esto se puede realizar con anclajes con suturas o con botones corticales uni- o bicorticales (Figuras 2 y 3).
Figura 2. Dibujo esquemático que muestra el tendón distal del bíceps reinsertado a través del uso de implantes insertados por un abordaje anterior (generalmente). Una vez implantados, los hilos de los implantes se utilizan para capturar el tendón distal y por medio del deslizamiento de los hilos fijarlo contra la tuberosidad para su cicatrización.
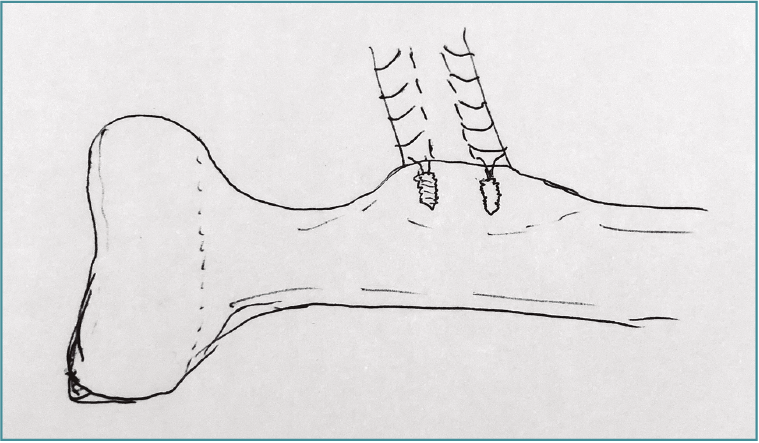
Figura 3. Dibujo esquemático que muestra el tendón distal del bíceps reinsertado a través del uso de botones intracorticales con fijación independiente de la cabeza corta y cabeza larga del bíceps distal (técnica anatómica).
La mayor parte de los autores utilizan algún tipo de inmovilización temporal durante aproximadamente 3 semanas, aunque las técnicas más modernas permiten teóricamente un uso suave del brazo casi inmediato(4,55,56,57). Durante el periodo de reposo se suelen realizar ejercicios de movilidad pasiva asistidos por el otro brazo y a las 6 semanas se permite la carga progresiva con pesas. A las 12 semanas se considera que el tendón está cicatrizado y se pueden realizar actividades sin restricción.
Resultados
La mayor parte de la información existente parte de series clínicas utilizando una técnica de 1 o 2 incisiones (Tablas 1 y 2)(5,58,59,60,61,62,63,64,65,66,67). Los resultados son buenos independientemente del abordaje o del método de fijación con tasas de rerrotura alrededor del 1-5%, con índices bajos de rigidez residual en extensión y supinación, leves pérdidas de fuerza, con vuelta a la actividad laboral en la mayoría de los casos en 6 semanas aproximadamente(39). En un estudio de 91 pacientes aleatorizado en reparación anterior con 2 anclajes con suturas y doble-incisión con suturas transóseas, los autores no encontraron diferencias clínicas apreciables en resultados finales, en la fuerza conseguida o en el índice de fracasos con tasas similares de osificación heterotópica y una tasa mayor de neuroapraxias transitorias del NABCL en el grupo de incisión anterior(44). En una revisión sistemática reciente sobre los resultados técnicos de 1 y 2 incisiones y las propiedades biomecánicas tampoco se encontraron diferencias clínicas, ni diferente incidencia de complicaciones, y encontraron una fijación biomecánica mejor con el uso del botón cortical(68,69,70). En otra revisión sistemática reciente de estudios clínicos, los autores encontraron menos complicaciones con la doble incisión y con la técnica transósea en comparación con otros métodos de fijación(71).
Tabla 1. Resumen de resultados con técnica de una incisión anterior
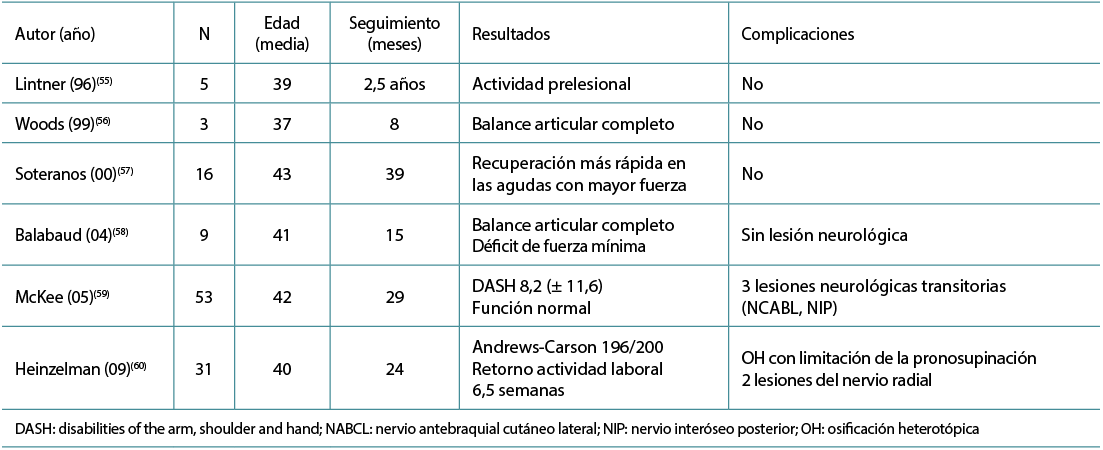
Tabla 1. Resumen de resultados con técnica de una incisión anterior

Tabla 2. Resumen de resultados con técnica de dos incisiones
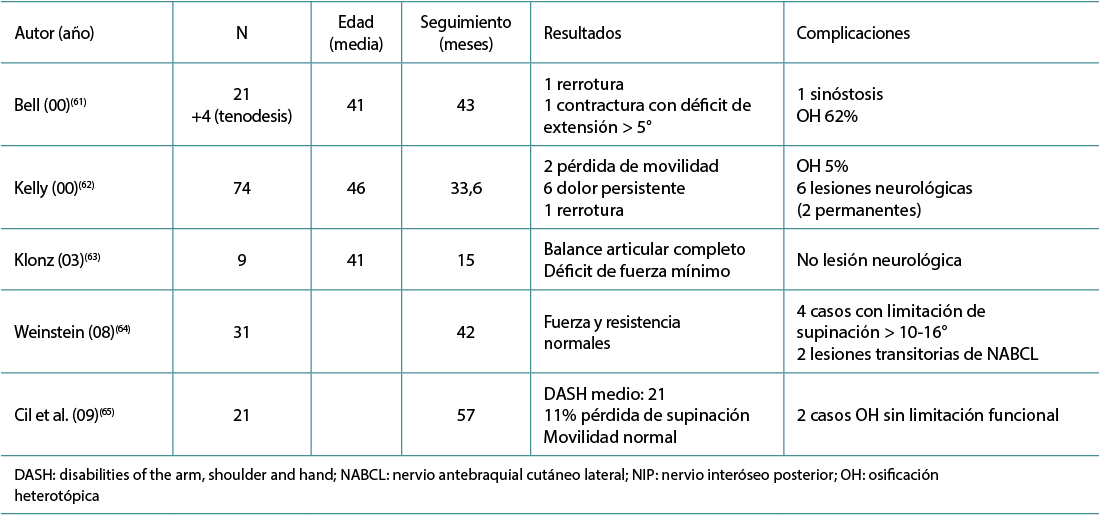
Tabla 2. Resumen de resultados con técnica de dos incisiones

Complicaciones
El análisis de las complicaciones se ha centrado en las lesiones neurovasculares y el grado de osificación heterotópica. A pesar de las asociaciones de estudios clásicos según el abordaje, los estudios más recientes no señalan grandes diferencias entre los 2 abordajes aunque un metaanálisis reciente señala una incidencia mayor con el abordaje único anterior (28,3 vs. 20,9%), con un índice de neuroapraxia del NACBL del 9,8% y un índice de rerrotura del 2,5%, mientras que en la doble-incisión la complicación más frecuente fue la osificación heterotópica, del 7%, y la tasa de rerrotura, que fue del 0,6%(72). En diferentes metaanálisis recientes se han observado unas tasas de complicaciones mayores para cada grupo pero en ningún caso han sido diferencias estadísticamente significativas(68,72,73).
Sin embargo, ninguna de estas complicaciones produce habitualmente limitaciones funcionales significativas. La existencia de sinóstosis radiocubital proximal completa es hoy en día excepcional con las técnicas modernas, las precauciones de lavado abundante y el uso profiláctico de indometacina(54,65,74).
La tasa de rerrotura con el uso de una doble incisión es del 1,5% y ocurre en las primeras 3 semanas de la cirugía por mala colaboración del paciente con las normas postoperatorias. También se ha descrito que el uso del tabaco aumenta el índice de rerrotura(6).
La lesión del PIN se ha observado con más frecuencia en la incisión anterior única y con el uso de túneles transóseos, anclajes y botones corticales y, aunque generalmente es transitoria, se han descrito lesiones completas(21). Se ha recomendado limitar el uso de separadores que rodeen la cabeza del radio y modificar el ángulo de entrada de la broca inclinándose 30° hacia cubital para evitar el NIP a su salida. Otra alternativa incluye el uso de botones unicorticales(23,24,29).
Conclusiones
Las lesiones del tendón del bíceps son poco frecuentes y afectan a varones en edad laboral que necesitan realizar esfuerzos grandes, por lo que generalmente deciden el tratamiento quirúrgico. Las técnicas actuales, por cualquiera de los abordajes utilizados y con diferentes métodos de fijación, consiguen una reparación eficaz del tendón con un índice bajo de rerrotura, siendo la reparación anatómica más fácil de conseguir a través de una incisión posterolateral. La rehabilitación depende del tipo de fijación más que del abordaje, pero la mayor parte de los autores recomiendan un periodo breve de inmovilización con vuelta a la carga con peso excéntrico a partir de las 12 semanas. Las complicaciones son frecuentes pero no comprometen el resultado funcional final. La atención a los detalles intraoperatorios, la restricción postoperatoria y la profilaxis para la osificación heterotópica pueden disminuir la incidencia de las mismas.
