Introducción
La osteocondritis disecante de codo (ODC) es una patología articular que afecta a pacientes jóvenes hasta la segunda década de la vida, asociada a deportes de contacto, tenistas y gimnastas.
Ocasiona una alteración del hueso subcondral y la superficie articular de cartílago hialino que ocasiona un amplio abanico de lesiones que van desde leves agresiones superficiales hasta grandes defectos articulares de espesor completo que desarrolla una incongruencia articular. La consecuencia final de la ODC es la degeneración radiohumeral y la artrosis en pacientes de larga evolución, que origina pérdida de movilidad y funcionalidad del codo.
El tratamiento quirúrgico se indica en casos de lesiones inestables. A pesar de los avances técnicos, el tratamiento de la ODC sigue siendo controvertido y hay descritas numerosas técnicas. La resección del fragmento asociado a perforaciones es la técnica más frecuentemente utilizada y se reservan los injertos osteocondrales para las lesiones de mayor tamaño.
Etiología
El patrón típico es una lesión progresiva como consecuencia de traumatismos repetidos ocasionados por fuerzas en valgo y de compresión axial asociadas a una hipovascularización del cóndilo humeral(1,2). Este tipo de contusión origina una zona de fractura subcondral que se desprende posteriormente originando un fragmento osteocondral libre(3). Este cuadro es característico de individuos esqueléticamente inmaduros(4).
Puede afectar a cualquier parte de la superficie articular del codo, pero se localiza con mayor frecuencia en la porción anterolateral del capitellum. Schenck et al.(5) demostraron que el cartílago articular de la cara lateral del capitellum es más fino que el de la cabeza del radio. Las diferencias de las propiedades intrínsecas del cartílago crean una discrepancia mecánica que, bajo condiciones de incremento de la carga axial, puede conducir a una mayor tensión local y condicionar un daño potencial al capitellum.
Diagnóstico
A la exploración física, los pacientes presentan dolor en la cara lateral del codo, pérdida de movilidad activa (que afecta especialmente a los últimos grados de extensión), crepitación, chasquidos y/o bloqueos. En la cara medial del codo duele la inestabilidad medial en caso de que coexista con la ODC pero, al haber compromiso entre cúpula radial y capitellum, el dolor en la ODC aparece en la región lateral del codo.
Una maniobra útil ante la sospecha de una lesión condral a este nivel es realizar la flexo-extensión del codo forzando el valgo pasivamente, como en el moving valgus stress test descrito por O’Driscoll et al.(6) para el diagnóstico de la inestabilidad medial. Los pacientes con ODC suelen presentar dolor en la cara medial del codo en el arco de 0-70° de flexo-extensión especialmente, al chocar la cabeza del radio contra la superficie de la lesión osteocondral.
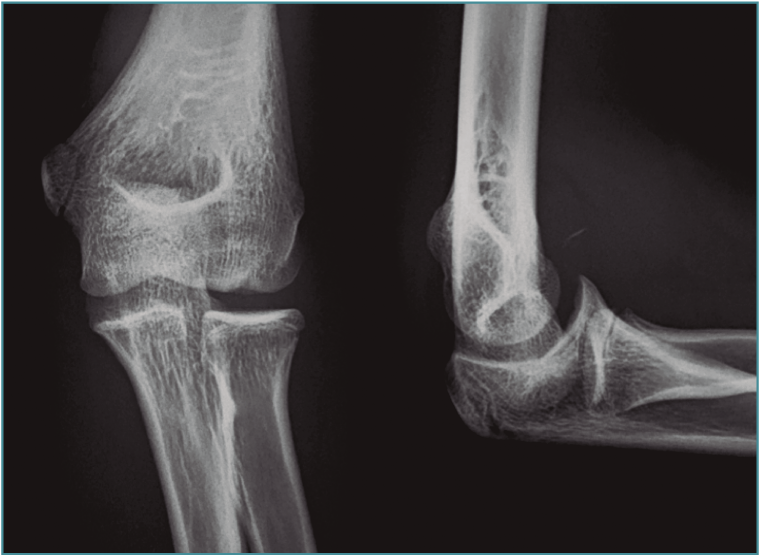
El diagnóstico de imagen se realiza mediante radiografías en 4 proyecciones (anteroposterior, lateral y oblicuas a 45°), apreciándose esclerosis del capitellum, líneas de radiolucencia y cuerpos libres (Figura 1). No obstante, tiene una utilidad muy limitada. Kijowski y De Smet(7) demostraron que menos del 50% de las ODC en estadios iniciales pueden ser diagnosticadas por estudios radiológicos con proyecciones simples. Además, estas proyecciones no permiten identificar la presencia de cuerpos libres en el mayoría de los pacientes.
Figura 1. Imagen radiológica de una lesión osteocondral en el capitellum de una gimnasta de 15 años de edad.
La tomografía computarizada (TC) permite una mejor definición del defecto. La resonancia magnética (RM) muestra edema óseo en las fases más iniciales(1). Además, esta última permite medir el tamaño y la extensión del defecto articular, que es esencial para planificar el tratamiento. En fases iniciales, se aprecian cambios en las secuencias T1 con aspecto normal en T2 (Figura 2). Cuando comienza a fragmentarse, se origina una señal hiperintensa alrededor de la lesión detectable en la secuencia T2, signo demostrativo de inestabilidad. Jans et al.(8) determinaron que la RM tiene una sensibilidad del 100% para diagnosticar una lesión inestable. Además, es extremadamente efectiva para localizar cuerpos libres, que aparecen en el 36% de los casos y que se calcifican con el tiempo, localizándose en la cámara anterior o la gotiera lateral (Figura 3).
Figura 2. Imágenes de resonancia magnética en el plano coronal del codo, donde se aprecia una lesión osteocondral en el capitellum con señal hiperintensa en la secuencia T2 (imagen derecha).
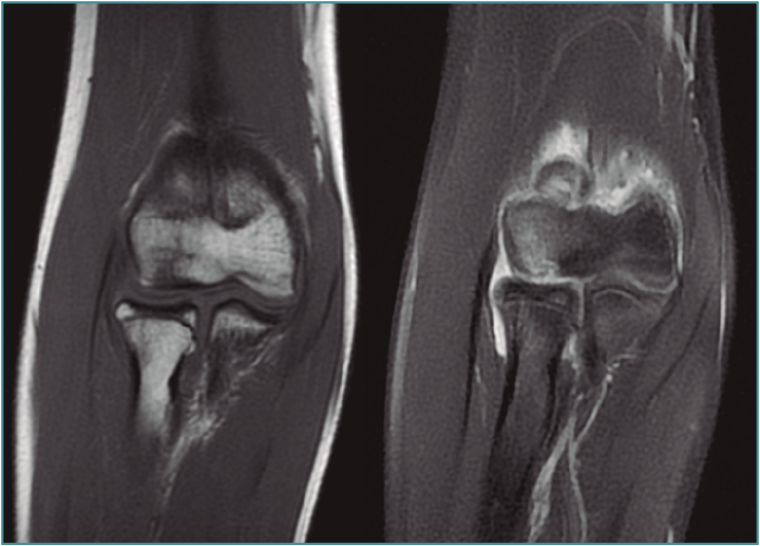
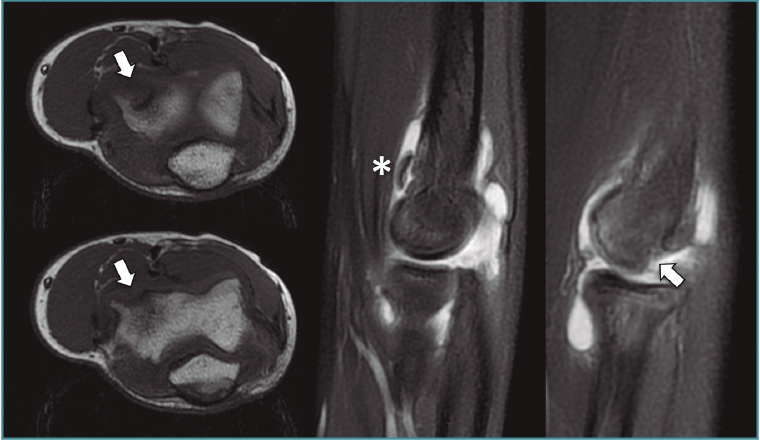
Figura 3. Imágenes de resonancia magnética de una osteocondritis disecante de codo de tipo IV de la International Cartilage Repair Society (ICRS). Se aprecia el defecto en los planos transversal y sagital en la región anteroinferior del capitellum (flechas) y cuerpo libre en la cámara anterior (asterisco).
Se debe hacer diagnóstico diferencial con las plicas radiohumerales, la artrosis radiohumeral y la enfermedad de Panner (necrosis del núcleo de crecimiento del capitellum), patología diferente en edad de presentación, imágenes radiográficas, pronóstico y tratamiento. Para ello, la RM puede ayudar: en el caso de la enfermedad de Panner, se apreciaría una señal difusa capitelar anormal, típicamente sin cambios morfológicos, a diferencia de la ODC, que reflejaría fragmentación ósea, cambios quísticos, defectos cartilaginosos y cuerpos libres intraarticulares(9).
Tratamiento
La elección del tratamiento de la ODC se realiza en función de su clasificación según la International Cartilage Repair Society (ICRS), que divide las lesiones en estables e inestables, y define el tipo de tratamiento más adecuado para cada caso (Tabla 1)(10).
Tabla 1. Clasificación de osteocondritis disecante del codo (ODC) de la International Cartilage Repair Society (ICRS)(9)
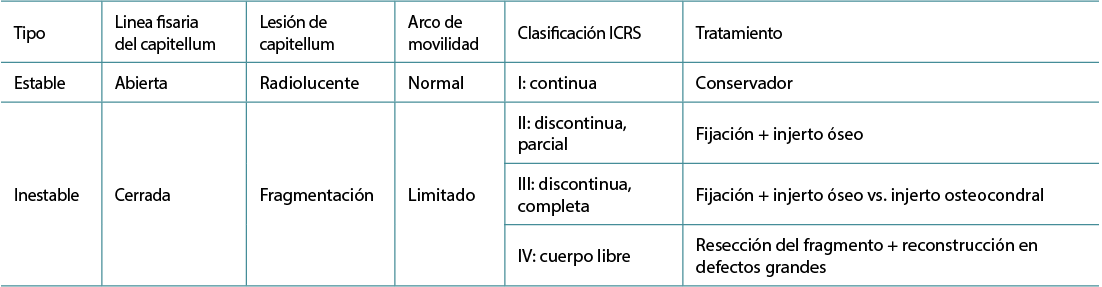
Las lesiones estables que curan completamente con tratamiento conservador muestran las siguientes características en el momento de presentación inicial: fisis capitelar abierta (ODC-ICRS I), aplanamiento o radiolucencia del hueso subcondral localizados y una buena movilidad del codo. Este tratamiento consiste en reposo funcional, antiinflamatorios y modificación de la actividad física(3).
La cirugía proporciona resultados significativamente superiores en el caso de las lesiones inestables, enmarcando en este contexto: fisis del capitellum cerrada, fragmentación o limitación de la movilidad del codo igual o mayor de 20°.
En las fases iniciales, donde el fragmento aún no se ha desplazado, el tratamiento quirúrgico consiste en la fijación del fragmento osteocondral (ODC-ICRS II). En estadios avanzados con lesiones osteocondrales libres está indicada la reducción abierta y la fijación interna (ODC-ICRS II y III). La resección del fragmento y la reconstrucción del defecto articular se reserva para lesiones mayores del 50% del capitellum (ODC-ICRS IV). En estos casos está indicado el desbridamiento y/o perforaciones del defecto condral(10), interposición de matrices con condrocitos autólogos activados, membranas de soporte y cobertura biológicas o los injertos osteocondrales(11). Estas técnicas pueden realizarse de forma abierta o artroscópica.
El trasplante osteocondral está indicado en estadios III o IV, en los que ha fracasado el tratamiento conservador después de más de 6 meses o la cirugía previa (fijación del fragmento libre o desbridamiento artroscópico), utilizando injertos cilíndricos osteocondrales del área de no carga de la parte proximal del cóndilo femoral lateral de la rodilla ipsilateral(12).
Tratamiento artroscópico de la osteocondritis disecante de codo
Indicaciones y contraindicaciones
Serán indicación de tratamiento quirúrgico artroscópico: el fracaso del tratamiento conservador, la evidencia de lesiones inestables o cuerpos libres articulares, la contractura articular progresiva y la rigidez de codo fija dolorosa. La infección activa es una contraindicación absoluta para la cirugía.
Colocación del paciente
Puede realizarse en decúbito lateral con el codo en flexión de 90° bajo anestesia general. Pero la posición en decúbito supino facilita la conversión a cirugía abierta si fuera necesario. Es útil la lente de 2,7 mm si el paciente es joven, delgado o en articulaciones de escasas dimensiones, y obligatoria en el compartimento posterior. En el resto de los casos, la óptica de 4,5 mm es suficiente.
Técnica quirúrgica
Los portales más adecuados son el anteromedial proximal para la óptica y el anterolateral, el anterolateral proximal y el mediolateral directo o soft-spot (Figura 4) como portales de trabajo. Los portales anteromediales permiten una excelente visualización de la cámara anterior, de la superficie articular de la cabeza radial, del cóndilo humeral, de la apófisis coronoides y de la cápsula anterior y lateral (Figura 5). A este nivel suelen observarse la gran mayoría de los cuerpos libres articulares que en ocasiones se encuentran en la zona lateral y posterior del codo (Figura 6).
Figura 4. Colocación del paciente en decúbito lateral para una artroscopia de codo. Portales anteromedial proximal (AMP), anterolateral proximal (ALP) y mediolateral directo (MLD). CR: cabeza del radio; NC: nervio cubital; P: portales posteriores, posterolateral y posterior proximal lateral.
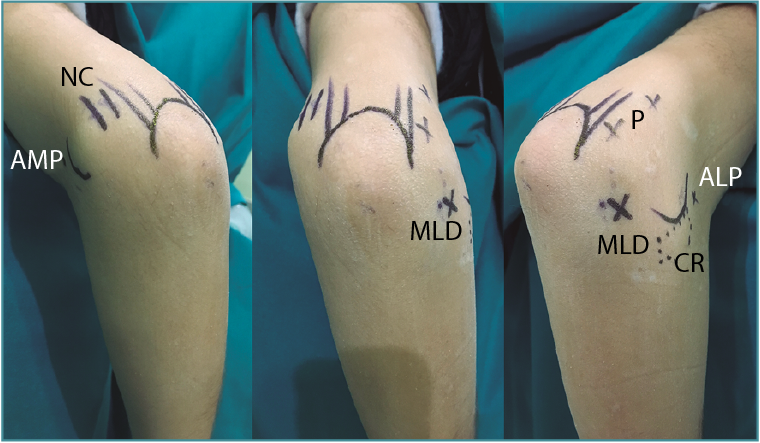
Figura 5. Imagen artroscópica de defecto condral en porción anteroinferior de capitellum. Óptica en portal anteromedial proximal.
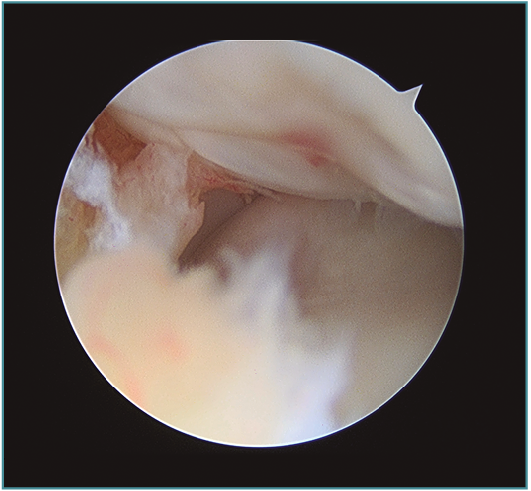
Figura 6. Abundante sinovitis y cuerpo libre alojado en cámara anterior en un paciente con lesión osteocondral de tipo IV de la International Cartilage Repair Society (ICRS).
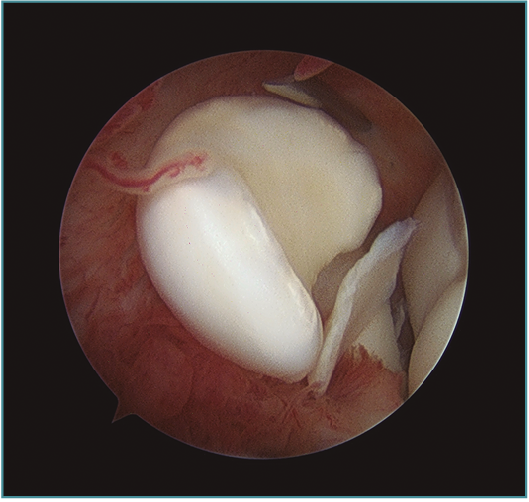
Pueden ampliarse los portales 1 cm a modo de mini-open para facilitar la extracción del fragmento libre articular o la fijación del mismo si fuera necesaria (Figura 7). Una vez extraído el cuerpo libre, se puede refrescar la zona origen del defecto con un sinoviotomo o incluso realizar unas perforaciones con un punzón o una aguja de Kirschner de 1,8-2 mm, con una separación entre ellas de 2-3 mm aproximadamente, para favorecer la creación de un tejido fibrocartilaginoso que proteja la zona (Figuras 8 y 9)(10). Por esta misma vía se pueden realizar técnicas complementarias como la introducción de matrices celulares o biogeles (véase más adelante).
Figura 7. Cuerpos libres resecados por artroscopia.
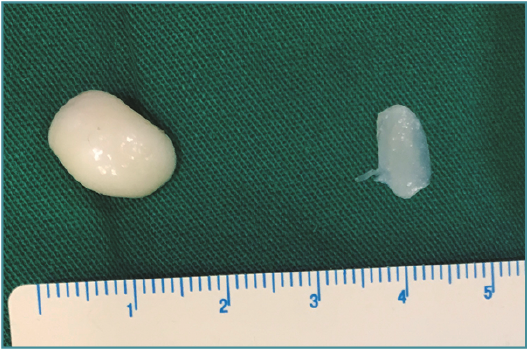
Figura 7. Cuerpos libres resecados por artroscopia.

Figura 8. Desbridamiento de una lesión osteocondral en la porción inferior del capitellum y perforaciones. Visión desde portal mediolateral directo.
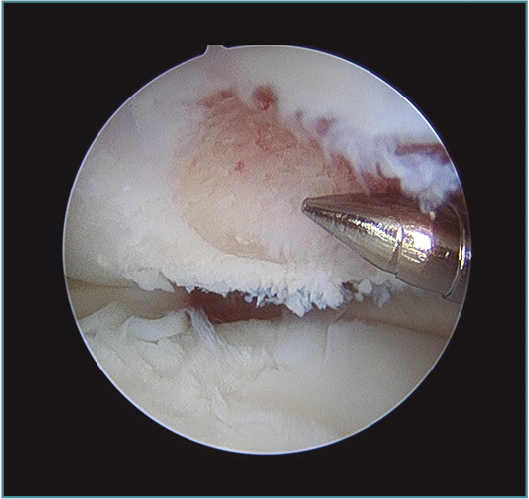
Figura 8. Desbridamiento de una lesión osteocondral en la porción inferior del capitellum y perforaciones. Visión desde portal mediolateral directo.

Figura 9. Sangrado del hueso osteocondral tras perforaciones.
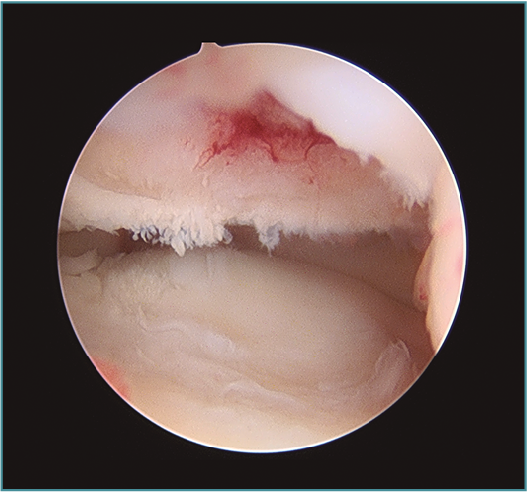
Figura 9. Sangrado del hueso osteocondral tras perforaciones.

Manejo postoperatorio
No precisa inmovilización rígida postoperatoria. Puede indicarse para disminuir el dolor (sobre todo en adolescentes y niños) durante 7-10 días. Pero solo en caso de trasplantes osteocondrales será obligada y siempre por un tiempo inferior a las 3 semanas. Pasado este tiempo, se inicia la movilización activa junto con medidas antiinflamatorias locales.
El periodo de recuperación postoperatoria incluye una terapia física supervisada que inicialmente se centra en reducir el dolor y la inflamación y recuperar el rango de movimiento. Los ejercicios de resistencia suave comienzan a los 3 meses y progresan a una resistencia total a los 4 meses, en caso de deportistas(13). No es preciso tratamiento alguno para prevenir calcificaciones heterotópicas.
Resultados
Los resultados a largo plazo de las OCD inestables (ICRS de tipos II-IV) no tratadas muestran una incidencia alta de deformidades del capitellum y la cabeza radial, hipertrofia de la cabeza del radio y formación de cuerpos libres articulares. Estas lesiones originan finalmente una incongruencia articular y artrosis radiohumeral, por lo que deben ser tratadas de forma quirúrgica.
Tradicionalmente, el tratamiento se ha basado en técnicas abiertas. La utilización del artroscopio permite valorar con más eficacia la superficie articular dañada y descubrir otras lesiones asociadas como sinovitis, plicas, inestabilidad asociada y el estado de las articulaciones vecinas, que pueden influir en el resultado final.
Además, supone un menor traumatismo de las partes blandas, lo que permite una movilización precoz, mantener la propiocepción de las estructuras capsuloligamentosas del codo y un mejor arco de movilidad final, al evitarse el riesgo de cicatrices retráctiles y artrofibrosis(14).
Se han descrito diferentes técnicas para la fijación de fragmentos en la ODC-ICRS II y III, como tornillos, agujas con sistemas de pull-out, cilindros óseos y pines bioabsorbibles. La fijación interna con tornillos canulados sin cabeza de pequeño tamaño ofrecen buenos resultados clínicos y radiológicos en fragmentos grandes (> 1 cm), pero no existe evidencia científica de que sea superior al desbridamiento y la resección del fragmento.
Son pocos los trabajos que describan los resultados de la fijación asistida por artroscopia(15,16,17,18). Takeba et al.(19) trataron 4 casos de ODC-ICRS III en atletas mediante fijación con pines bioabsorbibles asistido por artroscopia. Se obtuvo una mejoría considerable del arco de movilidad activo y en 3 casos se consiguió una consolidación confirmada por TC. Más recientemente, Koehler et al.(20) han descrito un método de fijación artroscópica “todo-dentro” del capitellum usando suturas para la fijación y el injerto óseo de la cresta autóloga. Según la técnica descrita, se realiza un brocado de posterior a anterior a través del húmero, evitando la violación de la superficie articular y la manipulación de fragmentos frágiles. Por otra parte, se utiliza una sutura reabsorbible, salvando la necesidad de tener que retirar el material en caso de una complicación futura. El procedimiento fue realizado en 4 pacientes deportistas de élite (13-15 años de edad). Al final de 2,8 años de seguimiento medio, se consiguió la unión del fragmento osteocondral a los 3 meses de media, con una vuelta a la competición a los 4 meses en todos los casos.
El desbridamiento artroscópico y microfracturas proporciona buenos resultados en los casos de OCD avanzada con fragmento libre (tipo IV de ICRS) en términos de dolor, función, rango de movilidad y complicaciones. Sin embargo, la gran mayoría de los trabajos solo presentan series cortas de casos (Tabla 2).
Tabla 2. Resultado del tratamiento artroscópico de la osteocondritis disecante del codo (ODC) inestable con fragmento libre (International Cartilage Repair Society –ICRS– de tipo IV)
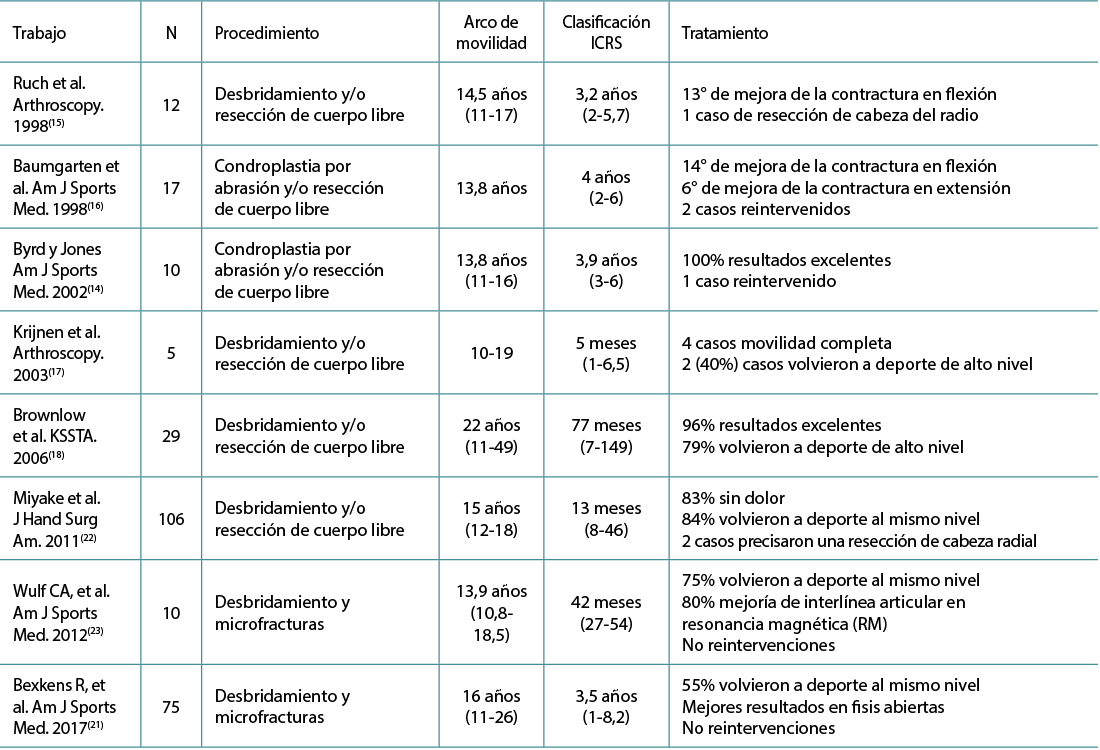
Bexkens et al.(21) han publicado recientemente su experiencia en 75 codos (71 pacientes) con ODC tratados mediante desbridamiento artroscópico, microfracturas y extirpación de cuerpos libres con buenos resultados clínicos, aunque tan solo el 55% de los pacientes pudo retornar a su actividad deportiva previa al mismo nivel y el 25% no volvió a realizar deporte por los síntomas residuales en el codo.
Miyake el al.(22) presentaron el resultado de 106 pacientes de 15 años de edad media con ODC que fueron tratadas mediante resección del fragmento asistido por artroscopia. A los 13 meses de seguimiento medio retrospectivo, obtuvieron peor resultado en los casos de mayor tamaño y fisis radial proximal abierta, que desarrollaron una artrosis precoz precisando una resección de la cabeza del radio. En el resto de los pacientes el resultado clínico y funcional fue satisfactorio. Esta técnica presenta mejores resultados en pacientes con la fisis abierta, probablemente debido a que la osificación endocondral de la placa de crecimiento del capitellum puede jugar un papel en el proceso de curación de las lesiones osteocondrales(23,24).
Las microfracturas promueven la formación de fibrocartílago, que se sabe que es menos duradero que el cartílago hialino y esto puede condicionar malos resultados en pacientes con alta exigencia de carga de la articulación(23). Recientemente ha sido descrita la opción quirúrgica de asociar las perforaciones con un suplemento de cartílago alogénico micronizado para promover la formación de cartílago hialino, pero aún no existe evidencia de que este método sea superior a las perforaciones simples(25).
Los resultados mediocres obtenidos en los pacientes deportistas de alto nivel pueden sugerir que puede ser necesario un abordaje más agresivo, especialmente en aquellos que deseen volver a su nivel previo a la lesión.
El trasplante autólogo osteocondral puede estar indicado en pacientes con lesiones osteocondrales de mayor tamaño (> 10 mm) con afectación del muro lateral, como procedimiento primario o de rescate si el primer tratamiento (desbridamiento artroscópico y microfracturas) falla.
La mosaicoplastia es una técnica de autoinjerto de múltiples segmentos osteocondrales que ha sido utilizada con éxito en el tratamiento de las lesiones de la rodilla. En la ODC es una alternativa de tratamiento a la resección del fragmento libre y las perforaciones. Teóricamente, la reconstrucción del defecto con injertos osteocondrales es superior a la estimulación del crecimiento de fibrocartílago, pero los estudios que existen hasta la actualidad no lo han demostrado(26).
Si bien la artroscopia permite una completa inspección de la articulación del codo y disminuye la morbilidad relacionada con la reconstrucción, siguen sin conocerse el tamaño y los parámetros de la OCD del capitellum que pueden ser tratados artroscópicamente. Gancarczyk et al.(27) demostraron que el trasplante autólogo osteocondral para el capitellum se puede realizar mediante artroscopia en lesiones centrales y laterales tan altas como 74,9° y 80,4° anteriores a la diáfisis humeral, respectivamente. Este rango engloba las lesiones más frecuentemente encontradas.
Al igual que en la técnica a cielo abierto, el principal obstáculo es la limitación que provoca la cabeza del radio, que se localiza bastante lejos de la localización de la mayoría de los defectos osteocondrales que tienen significación clínica en máxima flexión.
Ahmad y ElAtrache(28) describieron la técnica artroscópica “todo dentro” del tratamiento de ODC con mosaicoplastia utilizando como zona donante la fosa intercondílea de la rodilla. Obtuvieron excelentes-buenos resultados en los 7 pacientes tratados y 6 de ellos pudieron volver a retomar su actividad previa al incidente.
Conclusiones
La ODC es una patología frecuente en pacientes jóvenes y deportistas, que debe diferenciarse de otras lesiones como la enfermedad de Panner y las plicas radiohumerales. Suele presentar dolor y bloqueos a la extensión y el diagnóstico se confirma con TC y RM.
En estadios iniciales se debe disminuir la carga deportiva y realizar medidas conservadoras. En aquellos pacientes con un pobre resultado con el tratamiento conservador o lesiones inestables, se recomienda el tratamiento quirúrgico. Dentro de todas la opciones quirúrgicas se recomienda la fijación en casos de fragmentos grandes no desplazados y, en las inestables con fragmento libre, la resección con o sin perforaciones del defecto asistido por artroscopia.
