Introducción
La cirugía de reconstrucción del ligamento cruzado anterior (RLCA) tiene una incidencia en aumento(1,2), con una estimación de 200.000 RLCA anuales en los Estados Unidos(2). En general, es un procedimiento fiable, ya que alrededor del 90% de los pacientes presentan una mejoría en la función después de la cirugía(3,4). De la misma manera, el número de revisiones también ha ido en aumento, claramente determinado por el creciente número de lesiones e intervenciones. Varios factores han sido descritos como factores predisponentes para el fallo de una RLCA; entre ellos, las desalineaciones en el plano frontal y sagital de la rodilla.
Desalineación en el plano frontal
La desalineación en el plano frontal, en particular el varo de la rodilla, ha sido descrita como una causa potencial para el aumento de la tensión del LCA(5,6). La desalineación en varo se define tradicionalmente como más de 3° de varo entre los ejes mecánicos del fémur y de la tibia(7), o como un eje de carga que pasa medial al centro de la rodilla(8). Los estudios en cadáver han demostrado que existen fuerzas de tensión mayores en el LCA cuando se aplica varo a una rodilla en extensión(6,9,10,11). Además, varios estudios han identificado que aquellos pacientes con un varus-thrust que han sido sometidos a una RLCA tienen mayor probabilidad de fallos si la alineación en varo no se corrige en el momento de la reconstrucción(5,6,12,13,14). Las roturas crónicas del LCA con alineación en varo también han sido descritas como un factor de riesgo para la progresión de las lesiones condrales y meniscales(15,16,17).
El varus-thrust se refiere a una desalineación dinámica típicamente observada en las rodillas en varo, caracterizado por un empeoramiento abrupto del varo existente durante la fase de apoyo de la marcha y con un retorno a la alineación en varo inicial durante la fase de despegue de la marcha(18). Van de Pol et al.(6) realizaron un estudio con piezas cadavéricas y describieron los efectos del varo sobre la tensión del LCA y la apertura del compartimiento lateral en condiciones de carga axial. Los investigadores observaron que una rodilla con un varo importante (más de 10°), particularmente cuando se asociaba con un varus-thrust, producía tensiones en el LCA significativamente mayores en extensión y flexión de 10°. Los autores concluyeron que, bajo estas condiciones, se genera suficiente tensión en un injerto de LCA para provocar el fallo del mismo en una RLCA. En función de esto, aconsejaban realizar una osteotomía tibial alta (OTA) en pacientes con deficiencia del LCA y con alineación en varo y varus-thrust asociado. Noyes et al.(13), en un estudio de 41 pacientes adultos jóvenes sometidos a RLCA, demostraron la eficacia de la OTA de valguización en pacientes con roturas crónicas de LCA y genu varo asociado. Los investigadores recomendaron la OTA para pacientes sintomáticos con inestabilidad y artrosis medial que deseaban volver a un nivel más alto de actividad. Los pacientes que se sometieron al procedimiento tuvieron una mejoría sintomática estadísticamente significativa y presentaron un alto nivel de satisfacción general (88%).
En un estudio realizado por Bonin et al.(19), con 12 años de seguimiento, el 83% de los pacientes (25/30) que se habían sometido a una RLCA combinada con una OTA valguizante volvieron a niveles moderados, intensos o muy intensos de actividad deportiva. Ademas, radiológicamente observaron una baja tasa de progresión de la artrosis (17%) en estos pacientes.
En pacientes con una rodilla vara evidente, la evaluación preoperatoria debe incluir una exploración clínica de la marcha para determinar si está presente un varus-thrust o una hiperextensión. Como estudios radiológicos, deben realizarse: una telemetría para evaluar la alineación de las extremidades inferiores y una radiografía de tipo Schuss para evaluar el deterioro del compartimento femorotibial medial. Si bien los artículos iniciales sobre los resultados de la cirugía combinada han identificado una alta tasa de complicaciones(13,20), los estudios más recientes han encontrado que los procedimientos simultáneos son eficaces y producen resultados satisfactorios en rodillas de doble varo con lesión asociada del LCA(21,22,23). Li et al.(21), en una revisión sistemática sobre los resultados funcionales de la cirugía combinada, encontraron que un 85% de los pacientes tuvieron buenos resultados funcionales, con un retorno al deporte de entre el 35 y el 50%. En esta revisión, la complicación más frecuente señalada fue la trombosis venosa profunda.
Por lo tanto, las indicaciones para la OTA en rodillas con roturas de LCA y alineación en varo son la presencia de artrosis del compartimento medial o el varus-thrust asociado(12,20,24). Esto generalmente ocurre en casos de lesiones crónicas del LCA o fallos en la reconstrucción primaria. El procedimiento no solo mejora los resultados clínicos, sino que la evidencia biomecánica sugiere que reduce el estrés en el injerto de LCA y disminuye la progresión de la artrosis.
Un aspecto que hay que tener en cuenta a la hora de realizar la osteotomía valguizante de tibia es la pendiente tibial posterior (PTP). Una PTP acentuada tiene una repercusión negativa sobre la tensión del injerto de LCA; por tanto, debemos evitar aumentar la PTP con la realización de la OTA(25,26,27). Recientemente, en un estudio en cadáver, se ha demostrado que la OTA de cierre lateral tiene la ventaja de una corrección de la PTP más fiable que la OTA de apertura medial, además de determinar una traslación tibial anterior significativamente menor(28). Los autores sugieren que la OTA de cierre lateral mejora la cinemática y protege la plastia de LCA, recomendando este tipo de osteotomía para la cirugía combinada con RLCA. Otros autores muestran que la OTA de apertura medial tiende a aumentar la PTP(29,30,31). Finalmente, si se opta por realizar una OTA de apertura, Ducat et al.(29) recomiendan romper completamente la cortical posterior y realizar la apertura de la osteotomía a ese nivel, evitando así el aumento de la PTP.
Técnica quirúrgica
La cirugía tiene un tiempo inicial artroscópico que permite tratar las lesiones meniscales y de cartílago, así como realizar el túnel femoral. Este tiempo artroscópico se puede efectuar según la técnica habitual de cada cirujano. El túnel tibial se realiza también bajo control artroscópico, pero después de la osteotomía.
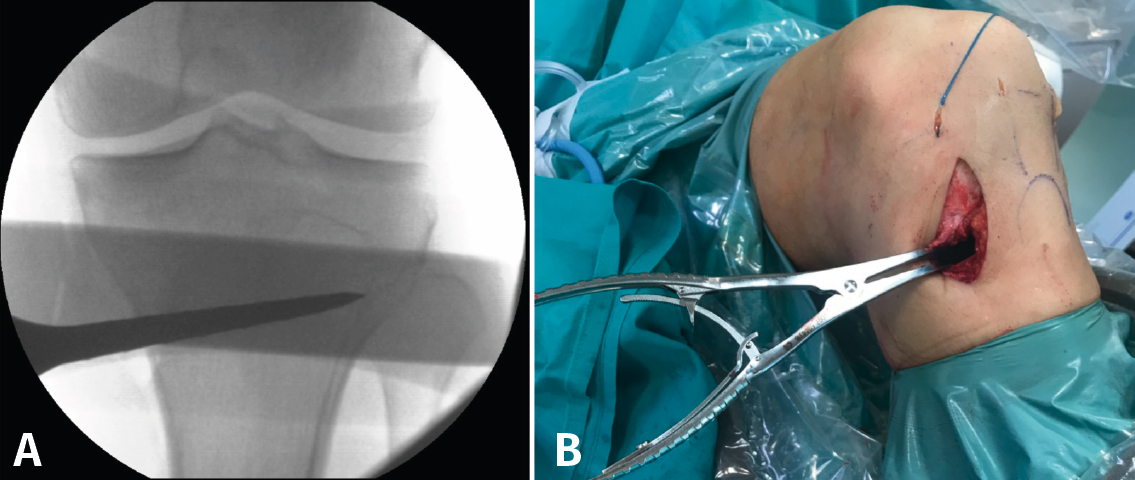
Figura 1. A: colocación del paciente con rodilla a 90° de flexión. Se marca la incisión de aproximadamente 4-6 cm que servirá para la extracción de los isquiotibiales y la osteotomía tibial alta; B: extracción de isquiotibiales para realizar la plastia.
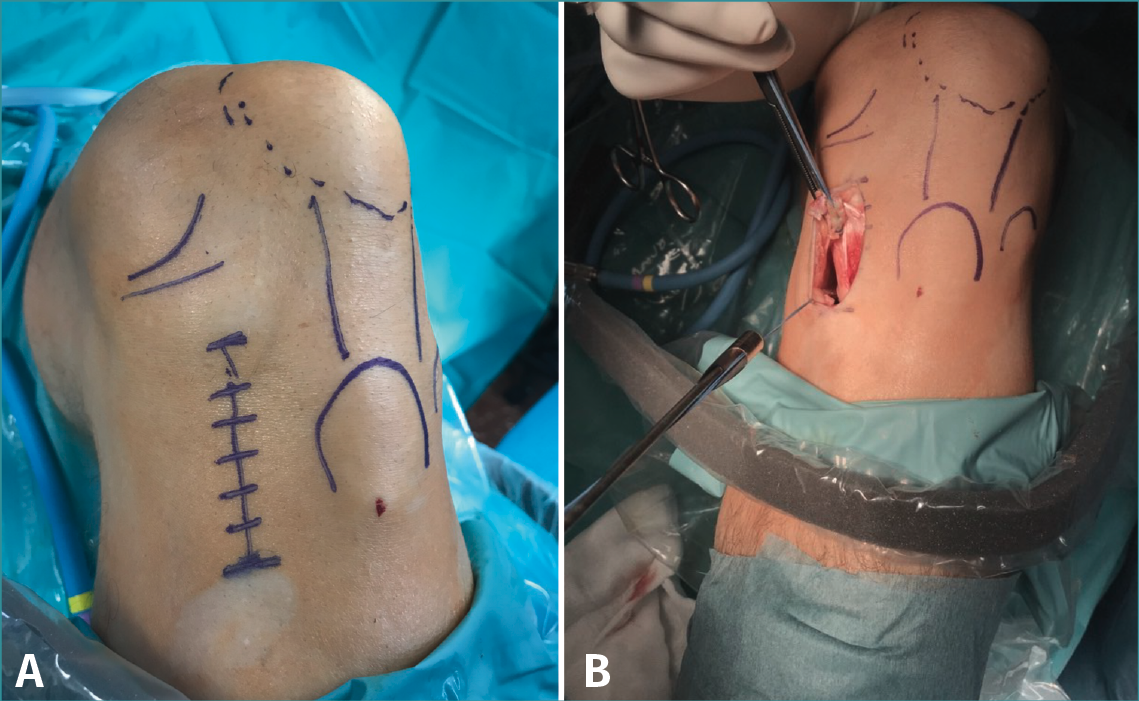
Se marca sobre la piel la línea de incisión de 4-6 cm en la cara medial de la tibia proximal, aproximadamente 1,5 a 2 cm por debajo de la interlínea articular (Figura 1A). Una de las ventajas de esta osteotomía es que no precisa disecar e inestabilizar el ligamento colateral medial (LCM). El corte se realiza entre las dos inserciones del LCM y la placa se coloca por encima de este ligamento. De esta manera, la rodilla sigue estable aunque se decida realizar una retirada de la placa una vez consolidada la osteotomía.
Figura 2. Colocación de aguja guía: punto de entrada en la unión metafisodiafisaria tibial dirigida hacia la cabeza del peroné.
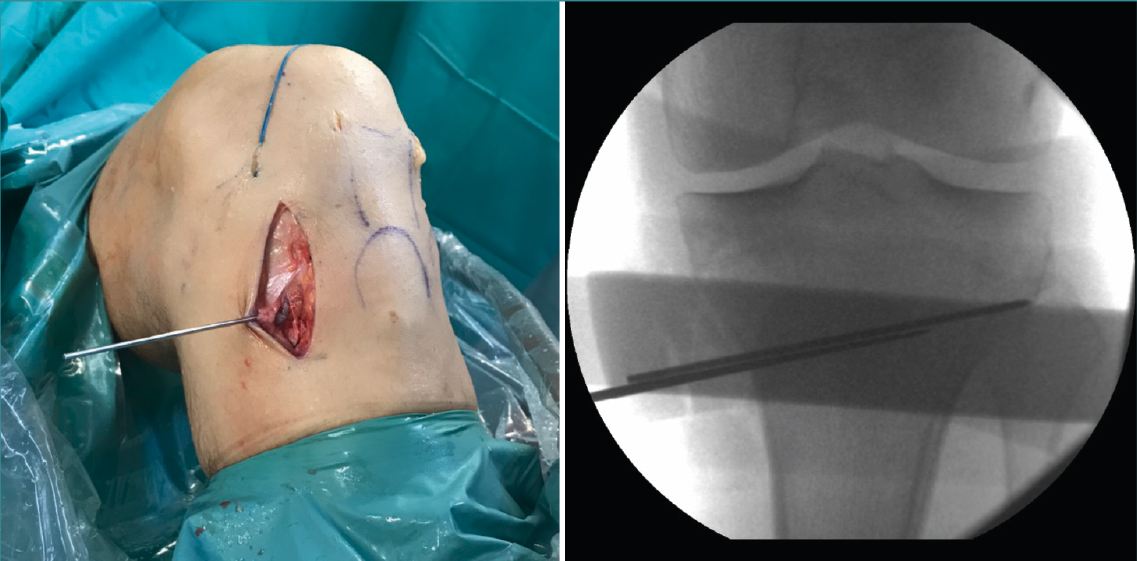
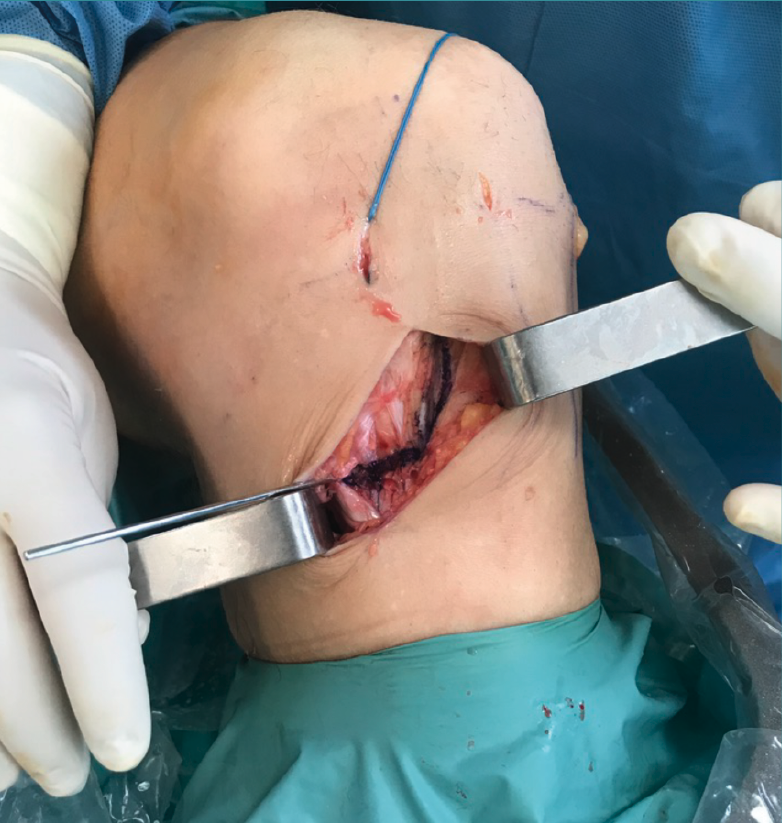
Una vez disecado el plano subcutáneo, se identifica la pata de ganso y se extraen los isquiotibiales según la técnica habitual de cada cirujano (Figura 1B). Bajo control radioscópico, se coloca la aguja guía aproximadamente medio centímetro por encima de la pata de ganso orientada hacia la cabeza del peroné, según la técnica clásica de osteotomía biplanar (Figura 2). Se marcan los cortes de la osteotomía biplanar y se realiza primero el corte vertical por encima de la tuberosidad tibial, con una inclinación de aproximadamente 120° respecto a la osteotomía de apertura llegando hasta la cortical lateral (Figura 3).
Figura 3. Se marcan los cortes de la osteotomía biplanar con un ángulo de 120°.
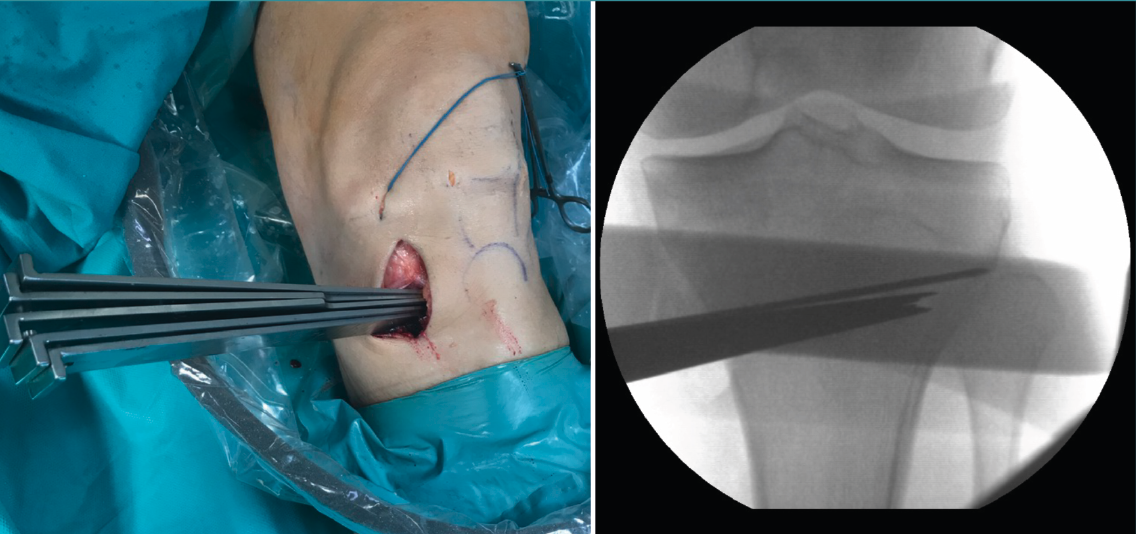
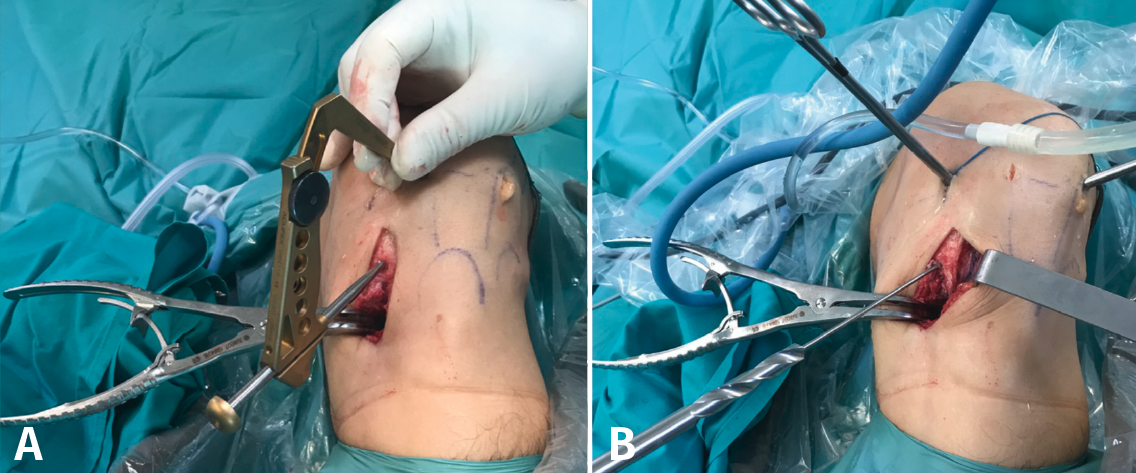
Posteriormente, bajo control radioscópico, se realiza la osteotomía apoyando la sierra por debajo de la aguja guía, llegando hasta 1 cm de la cortical lateral. Se introducen los escoplos para abrir la osteotomía (Figura 4). El primer escoplo, el más ancho, se introduce primero para comprobar el corte completo de la cortical posterior. Seguidamente, se coloca el medidor del ángulo de apertura (Figura 5A) y, a continuación, se introduce el distractor en la parte posterior de la osteotomía, evitando así un aumento de la PTP (Figura 5B). En este momento, se puede introducir en la apertura de la osteotomía el aloinjerto o sustituto óseo. Los autores utilizan aloinjerto óseo cuando la apertura es mayor de 10°. Antes de colocar y fijar la placa de osteotomía, se realiza el túnel tibial utilizando las herramientas artroscópicas clásicas (Figuras 6A y 6B). Al realizar una osteotomía biplanar, el corte es suficientemente distal como para permitir brocar el túnel tibial de la RLCA sin dificultades.
Figura 4. Colocación de escoplos de forma progresiva para realizar la apertura (una vez realizados los cortes con la sierra).
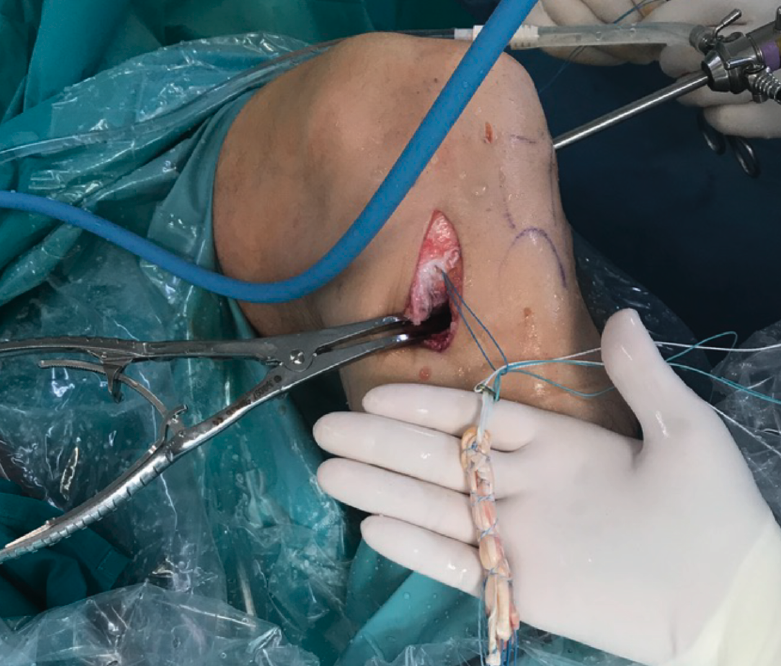
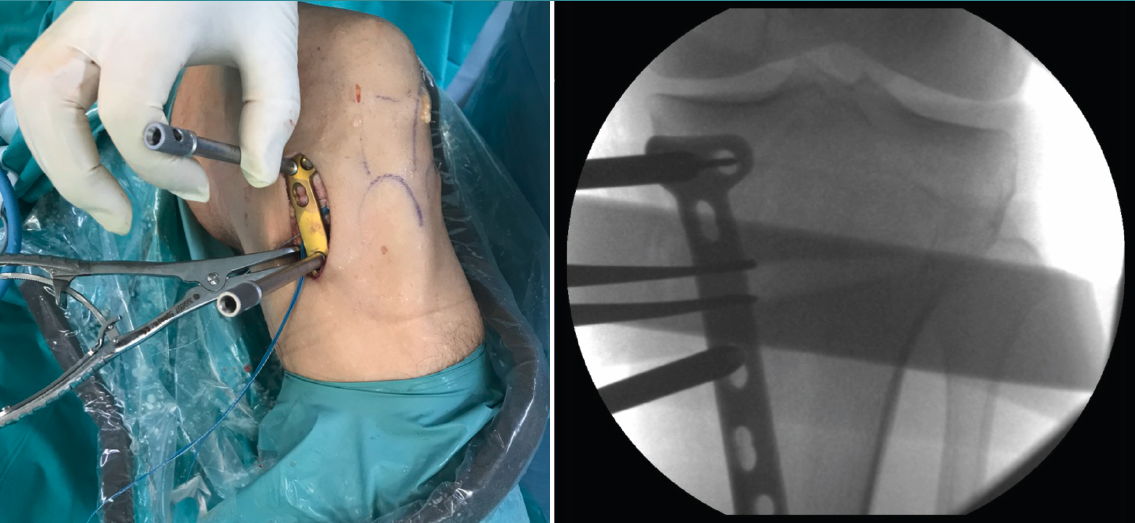
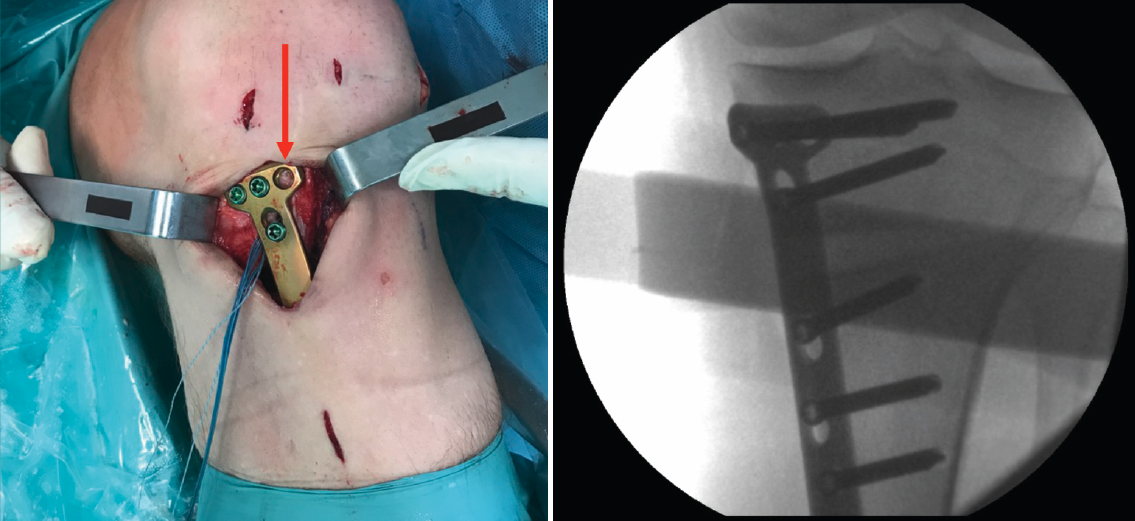
Una vez hecho el túnel tibial, se introduce la plastia y se fija a nivel femoral y tibial (Figura 7). Si se utiliza una plastia de isquiotibiales, los autores recomiendan una fijación femoral cortical de suspensión regulable, dejando unos milímetros para el ajuste final después de la colocación de la placa de osteotomía. Una vez fijada la plastia, se procede a la colocación de la placa de osteotomía TomoFix® (Synthes, Oberdorf, Switzerland) para la tibia proximal medial (Figura 8). En la mayoría de los casos el tornillo más anterior coincide con el túnel tibial de RLCA, motivo por cual no se coloca (Figura 9).
Figura 5. A: medición del ángulo de apertura de la osteotomía con el medidor; B: colocación del distractor en la parte posterior de la osteotomía, evitando así el aumento de la pendiente tibial posterior.
Finalmente, se hace una comprobación artroscópica de la tensión de la plastia. En caso de ser necesario y si se utiliza la fijación femoral cortical de bucle ajustable, se puede retensar la plastia unos milímetros.
Figura 6. A: colocación de la aguja guía para realizar el túnel tibial; B: brocado del túnel tibial. Se observa el espacio metafisario suficiente para realizar el túnel tibial, sin interferencias con la osteotomía.
Desalineación en el plano sagital
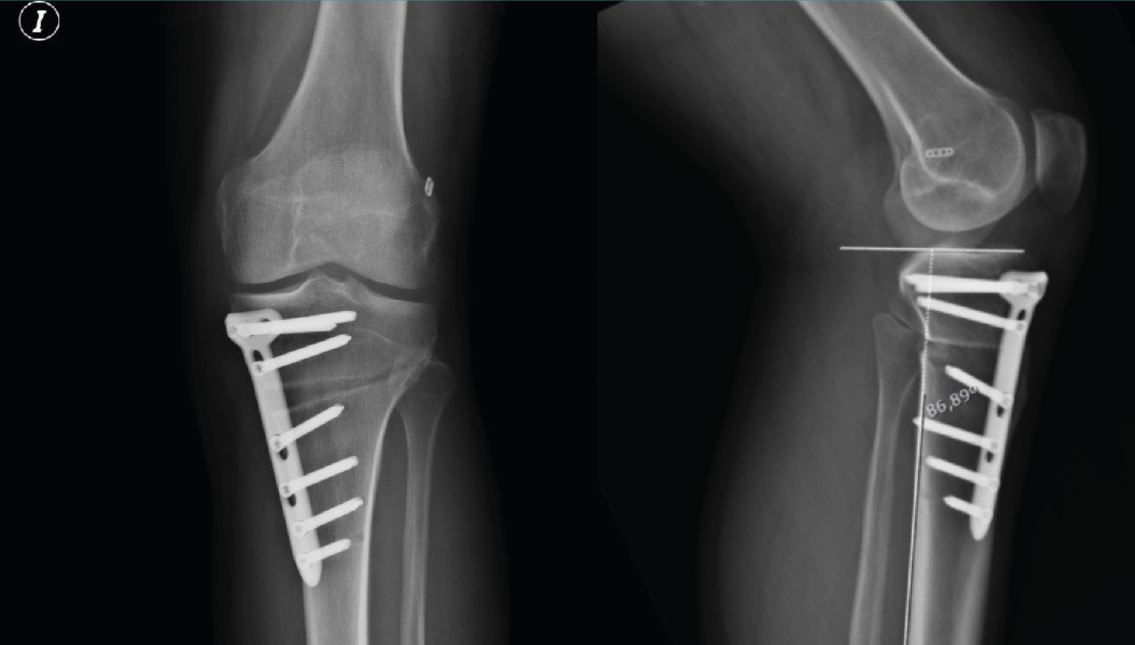
Uno de los factores de riesgo para la lesión del LCA que ha recibido reciente atención en la literatura es el aumento relativo en la PTP, que es el ángulo formado entre una línea perpendicular al eje mecánico de la tibia y la inclinación superior de la meseta tibial en el plano sagital (Figura 10).
Figura 7. Introducción de la plastia a través del túnel tibial, manteniendo el distractor en posición.
Numerosos estudios radiológicos han establecido una asociación entre una PTP elevada y el aumento del riesgo de lesión del LCA en adultos y población pediátrica(27,32,33). Dejour et al.(27) informaron que por cada aumento de 10° en la PTP se puede esperar un aumento de 6 mm adicionales de traslación tibial anterior, tanto para el LCA intacto como para la rodilla con LCA insuficiente. Durante la carga axial, a través de la articulación tibiofemoral, las fuerzas verticales de corte se convierten en fuerzas de traslación tibial dirigidas anteriormente. El LCA actúa como el restrictor principal para la traslación anterior de la tibia(34), de modo que, a medida que aumenta la PTP, se aplica una mayor fuerza al LCA (o injerto de RLCA) durante la carga funcional(35,36,37).
Figura 8. Colocación de la placa TomoFix® para la tibia proximal medial una vez fijada la plastia de ligamento cruzado anterior a nivel femoral y tibial.
Poco se ha escrito sobre los efectos de la PTP en la RLCA o revisiones. En un estudio de casos y controles de 40 pacientes que se habían sometido a una RLCA, Li et al.(38) demostraron que 20 pacientes con reconstrucciones fallidas tenían unas PTP significativamente mayores que sus contrapartes que experimentaron reconstrucciones exitosas. Su estudio demostró que una PTP medial mayor de 5° determinó una probabilidad de fallo de la RLCA con una odds ratio (OR) de 6,8 (p = 0,007), mientras que para la PTP lateral mayor de 5°, la OR fue de 10,8 (p = 0,000).
Figura 9. Fijación de la placa con tornillos. Se señala con la flecha la ausencia del tornillo más anterior, dada su coincidencia con el túnel tibial.
En una serie de 181 pacientes, Webb et al.(39) determinaron que los pacientes con una PTP mayor de 12° tenían una probabilidad 5 veces mayor de volver a sufrir una lesión después de la RLCA, con una tasa de lesión del 59% en su serie. Christensen et al.(40) validaron estos hallazgos en un estudio de casos y controles de 70 pacientes y encontraron que los pacientes con una PTP lateral mayor eran significativamente más propensos a tener fallos tempranos de RLCA.
Figura 10. Radiografía de control a los 3 meses en proyecciones anteroposterior y lateral. En la proyección lateral se aprecia que no se modifica la pendiente tibial posterior tras la osteotomía tibial alta de apertura medial.
La osteotomía de deflexión es un osteotomía de sustracción anterior a nivel de la tibia proximal con el propósito de disminuir la PTP. Dejour et al.(41) evaluaron 9 pacientes que se sometieron a una segunda revisión de la cirugía del LCA combinada con osteotomía de deflexión tibial para corregir una PTP mayor de 12°; los pacientes mejoraron significativamente con un seguimiento mínimo de 2 años. Ningún paciente en su serie tuvo una rotura del injerto o inestabilidad recurrente; 7 de los 9 pacientes informaron una satisfacción buena o muy buena, con una mejoría significativa en las escalas funcionales.
Sonnery-Cottet et al.(42) informaron mejorías similares en la estabilidad y los resultados funcionales en una serie de 5 pacientes con una PTP media de 13,6° (rango: 13-14°) que se sometieron a osteotomías de cierre anterior para corregir la PTP en el momento de la revisión de una RLCA, logrando una PTP media postoperatoria de 9,2° (rango: 8-10°).
Estos resultados, aunque limitados a pequeñas series de pacientes, indican que se debe considerar una osteotomía de deflexión en el contexto de una revisión de RLCA cuando se identifica una PTP mayor o igual a 12°. Magnussen et al.(43) recomendaron osteotomías de deflexión solo para pacientes con una pendiente de esta magnitud que además presenten una laxitud anterior crónica significativa, como lo demuestra el aumento de la traslación anterior de al menos 10 mm en relación con la rodilla contralateral en las radiografías de tipo TELOS.
Cantin et al.(44) afirmaron que, si bien una PTP incrementada puede justificar la consideración de una osteotomía de deflexión tibial, este procedimiento no debería realizarse en todos los casos de PTP incrementada, particularmente cuando se puede identificar otra fuente de fallo del injerto.
Estudios previos han destacado la eficacia y la seguridad de la OTA y la RLCA simultáneas(19,23,45,46,47). Los resultados recientes(41,42) indican que la osteotomía de deflexión se puede realizar de manera segura durante la revisión del LCA. Esto reduce la morbilidad inherente asociada a 2 cirugías y aborda simultáneamente todas las características anatómicas alteradas que puedan comprometer la reconstrucción. De momento, no parece tener un papel en la RLCA primaria, pero la presencia de una PTP mayor de 12° claramente aumenta el riesgo de fallo de esta plastia.
Técnica quirúrgica
Se describe la técnica de osteotomía de deflexión tibial mediante la sustracción de una cuña ósea anterior a nivel de la tibia proximal.
Se realiza un tiempo artroscópico inicial para tratar las lesiones meniscales y de cartílago, y para realizar el túnel femoral de la RLCA. El túnel tibial se realiza después de la osteotomía.
Figura 11. Escopia intraoperatoria de una osteotomía de deflexión. A: colocación de aguja guía paralela a la pendiente tibial; B: extracción de la cuña anterior una vez realizada la osteotomía preservando un puente óseo posterior; C: fijación de la osteotomía de cierre anterior con 2 placas de epifisiodesis y de la tuberosidad tibial con 2 tornillos corticales.
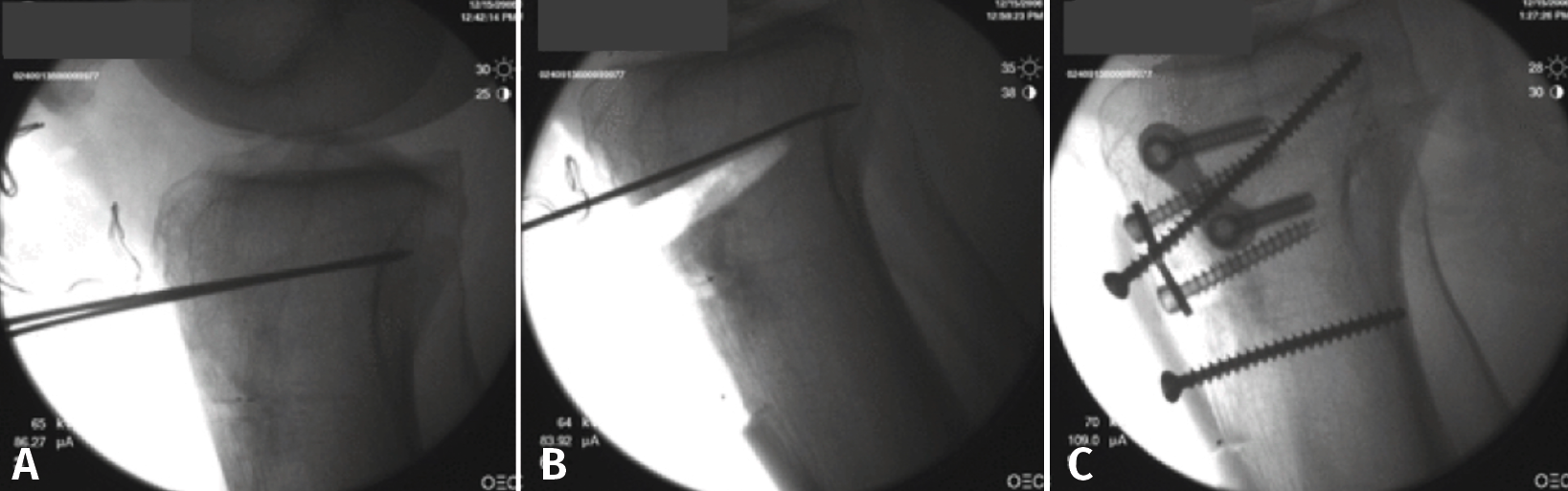
Se utiliza una incisión longitudinal anterior centrada o levemente medial a la tuberosidad tibial anterior (TTA). Primero se realiza una osteotomía de la TTA con un bloque óseo de 6 cm que se rebate hacia lateral permitiendo el acceso libre a la parte proximal de la tibia. La osteotomía de deflexión se realiza de acuerdo con el cálculo preoperatorio. Bajo el control fluoroscópico, se insertan 1 o 2 agujas guía desde la cortical anterior a la posterior de la tibia para marcar el sitio de la osteotomía, comenzando aproximadamente 3-4 cm distal a la interlínea articular, en dirección de la inserción del ligamento cruzado posterior (LCP) (Figura 11A). Mantener un puente óseo posterior intacto es fundamental para proteger las estructuras poplíteas y limitar el riesgo de desplazamiento secundario o pseudoartrosis (Figura 11B). El objetivo es obtener una PTP de entre 0 y 10° según la gravedad de la deformidad y la inestabilidad de la rodilla. La osteotomía de cierre anterior se fija con 2 grapas o 2 placas de epifisiodesis de tipo 8 colocadas en la parte medial y lateral con respecto a la TTA. La tuberosidad se vuelve a reposicionar desplazándola distalmente con una cantidad igual al grosor del fragmento óseo eliminado, para evitar el cambio postoperatorio de la altura patelar, y se fija con 2 tornillos corticales anteroposteriores: uno superior y otro inferior a la osteotomía (Figura 11C).
El túnel tibial para la revisión de la RLCA se perfora de forma estándar, evitando un posible conflicto con el material de osteosíntesis de la osteotomía.
Conclusión
La cirugía combinada de OTA y RLCA, tanto en el plano frontal como en el sagital, ofrece buenos resultados funcionales con poca morbilidad. Tanto la indicación quirúrgica como la precisión de la intervención son fundamentales para obtener una rodilla estable. Actualmente, existe mayor evidencia científica sobre las indicaciones y los resultados funcionales de la OTA valguizante respecto a la osteotomía de deflexión(48). Sin embargo, otros estudios serán necesarios para esclarecer estos aspectos.
