Introducción
Las lesiones multiligamentosas de rodilla (LMR) son aquellas en las que se lesionan al menos 2 de los 4 estabilizadores principales de la rodilla: ligamento cruzado anterior (LCA), ligamento cruzado posterior (LCP), complejo posterolateral (CPL) y ligamento colateral medial (LCM)(1,2). El CPL lo forman el ligamento femorofibular (o ligamento colateral lateral), el tendón del poplíteo y el ligamento poplíteo fibular(3). El LCM, formado por el colateral medial superficial (LCMs) y el colateral medial profundo (LCMp), es el principal estabilizador medial, acción suplementada por el complejo posteromedial (CPM). El CPM incluye 3 estructuras principales: ligamento posterior oblicuo (LPO), ligamento oblicuo poplíteo y cuerno posterior del menisco interno(4). De los estabilizadores mediales y posteromediales, las 2 capas del LCM y el LPO son las estructuras ligamentosas clave para el tratamiento de las lesiones multiligamentosas.
Las LMR son lesiones poco frecuentes, con incidencias descritas del 0,001(2) al 0,02%(5,6) en la población general y constituyen el 0,072% de los traumatismos ortopédicos(2,7). Estas lesiones pueden llevar a complicaciones potencialmente devastadoras(8), produciendo alteraciones funcionales en muchas ocasiones y asociando un alto riesgo de artrosis precoz postraumática(6,9). El mecanismo lesional es variable, incluyendo traumatismos de alta y baja energía, así como lesiones deportivas(8). Para caracterizar este tipo de lesiones la clasificación más utilizada es la de Schenck modificada por Wascher(1)(Figura 1). La mayoría de los estudios sobre LMR son series de casos(5,9,10,11,12). Los trabajos publicados durante las 2 últimas décadas sobre estas lesiones han analizado el mejor tipo de tratamiento(5,13) y la influencia del tipo de LMR sobre el resultado funcional(6,14). La influencia de los factores del paciente(15,16) y el mecanismo lesional(10,11) sobre el pronóstico y el resultado funcional en las LMR está poco estudiada.
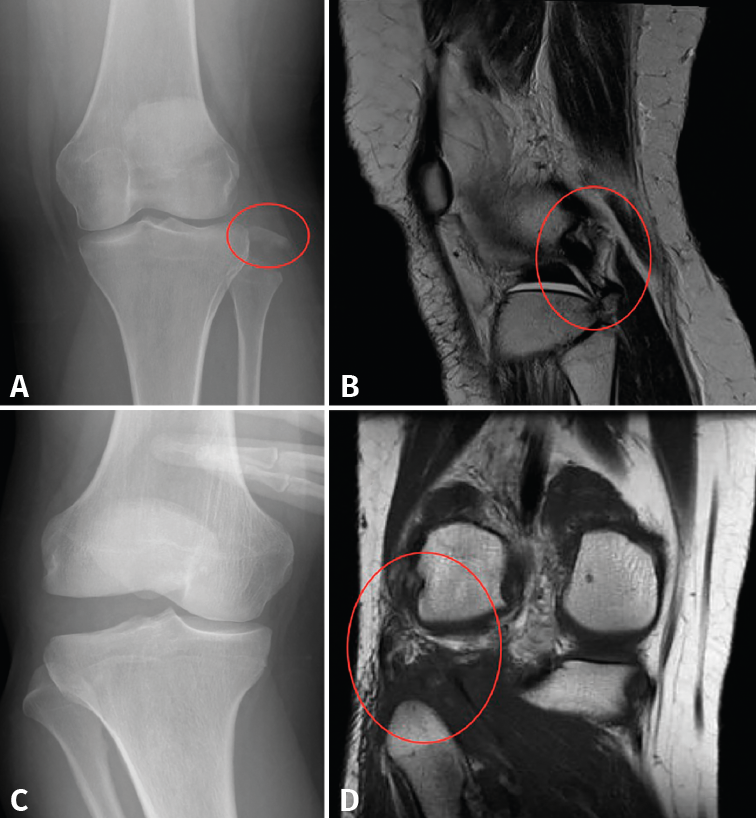
Figura 1. A: radiografía anteroposterior (AP) de rodilla, fractura-avulsión de la cabeza del peroné (círculo rojo) por lesión del complejo posterolateral (CPL); B: corte sagital de resonancia magnética del caso mostrado en la imagen A, en el que se evidencia la lesión del CPL (círculo rojo); C: radiografía AP en estrés de rodilla con bostezo al varo de grado III, por lesión del CPL; D: corte coronal de resonancia magnética del caso mostrado en la imagen C, donde se evidencia la lesión del CPL (círculo rojo).
El objetivo de este estudio es analizar la influencia del mecanismo lesional en el resultado funcional en las LMR.
Material y método
Se revisaron de forma retrospectiva todos los pacientes con LMR atendidos en el centro desde enero de 2015 hasta diciembre de 2018. Los criterios de inclusión fueron: pacientes mayores de 18 años, tratamiento quirúrgico de LMR y mínimo de un año de evolución desde que se realizó la cirugía. Se tomaron como criterios de exclusión: lesión previa en esa pierna y datos incompletos en los registros disponibles.
La realización del estudio fue aprobada por el Comité de Ética en Investigación Biomédica del centro donde se realizó el estudio.
Técnica quirúrgica
Todos los pacientes fueron intervenidos por el mismo cirujano. El tratamiento se adaptó a cada caso, realizando reconstrucción temprana (primeras 3 semanas) en un solo tiempo siempre que fue posible(7,12). Se realizó reconstrucción mediante aloinjertos: con tendón tibial anterior para las plastias de LCA, hemitendón de Aquiles con pastilla ósea para las plastias de LCP y LCM, y semitendinoso y/o recto interno para las reconstrucciones del CPL(17). En los casos de lesión del CPL con avulsión de la cabeza del peroné, se realizó reparación mediante reinserción ósea(18). Para el LCA se utilizó una técnica anatómica con fijación femoral con dispositivo de suspensión cortical (EndoButton®, Smith & Nephew, Londres, Reino Unido) y fijación tibial con tornillo interferencial reabsorbible (BioRCI®, Smith & Nephew, Londres, Reino Unido). Para el LCP se realizó reconstrucción anatómica artroscópica(19) con fijación femoral y tibial con tornillo interferencial (Figura 2), excepto en un caso en el cual se realizó ligamentoplastia con fijación femoral con tornillo interferencial y abordaje directo posterior en la tibia, con fijación tibial con pastilla ósea y tornillo de osteosíntesis según la técnica de inlay(20). El CPL se reconstruyó mediante ligamentoplastia según técnica de Arciero(21) con fijación femoral y en el peroné con tornillos interferenciales (Figuras 2 y 3). El CPM se reconstruyó en función de las estructuras dañadas, con ligamentoplastias anatómicas con fijación con tornillos interferenciales(22).
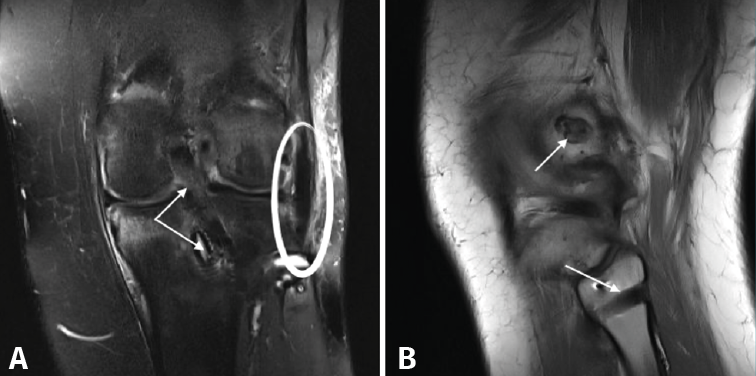
Figura 2. Paciente con lesión KD I (lesión del ligamento cruzado posterior –LCP– y el complejo posterolateral –CPL–). A: corte coronal de resonancia magnética (RM) postoperatoria en el que se muestra la plastia del LCP y el tornillo interferencial de fijación tibial de la misma (doble flecha blanca), así como la plastia del ligamento femorofibular (círculo blanco); B: corte sagital de RM postoperatoria en el que se muestra uno de los túneles femorales para la plastia del CPL (flecha superior), así como el túnel en el peroné para dicha plastia (flecha inferior).
Se recogieron como factores de estudio las variables: demográficas –edad(15), sexo(23), índice de masa corporal (IMC)(16), comorbilidades medidas por la escala de la American Society of Anesthesiologists (ASA)–; mecanismo lesional(24) (alta energía, baja energía o lesión deportiva); tipo de lesión según la clasificación de Schenck(1); contexto de politraumatismo (lesión producida en un paciente con criterios de politraumatizado según la puntuación de la escala New Injury Severity Score –NISS–, considerando como pacientes con politraumatismo aquellos con NISS de 16 o superior); y lesiones asociadas(1) (vascular, nerviosa, condral, meniscal o fractura). Se consideraron lesiones de alta energía las producidas por accidentes de tráfico (incluyendo atropellos) y caídas de una altura mayor de 3 metros.
Las variables del tratamiento recogidas fueron: momento de la cirugía(25) (agudo menos de 3 semanas tras la lesión o crónico más de 3 semanas); tipo de cirugía(26) (reparación vs. reparación y reconstrucción); número de cirugías(25,26) (un tiempo vs. estadiada); tipo de injerto(12,17) (autoinjerto vs. aloinjerto); inmovilización postoperatoria; y uso de ortesis(17). Las variables demográficas y postoperatorias se recogieron a partir de las historias clínicas de los pacientes.
La valoración funcional final fue realizada por un investigador distinto al cirujano principal, ciego para el tipo de lesión y el tratamiento realizado. En dicha revisión, mediante exploración clínica, se valoró: test de Lachman, cajones anterior y posterior, bostezos al varo y valgo (a 0 y 30° de flexión), dial test, rango articular (ROM) y déficit de flexión medido por la distancia talón-talón en flexión máxima(23). En la misma entrevista se realizaron las escalas Tegner pre- y posquirúrgica, y las escalas del International Knee Documentation Committee (IKDC) 2000 (formulario para la evaluación subjetiva de la rodilla) y Knee Injury and Osteoarthritis Outcome Score (KOOS) posquirúrgicas.
A partir de los datos de la entrevista, de la historia clínica y la exploración final se recogieron también las complicaciones: artrofibrosis, infección (superficial o profunda), molestias por material de osteosíntesis, inestabilidad y fallo de ligamentoplastias.
Análisis estadístico
Se realizó un análisis descriptivo empleando media y desviación estándar (DS) para variables continuas y porcentajes y frecuencias para variables dicotómicas. Para el análisis estadístico se emplearon: tablas de contingencias, test de Chi-cuadrado, análisis de la varianza –ANOVA– y test exacto de Fisher. Para todo ello, se empleó el programa estadístico PSPP (GNU Project, Free Software Foundation) versión 1.0.1, con una potencia del 80% y una significación para p < 0,05.
Resultados
Se identificaron 18 pacientes con diagnóstico de LMR en el periodo estudiado. De estos, 2 no recibieron tratamiento quirúrgico, 1 presentaba una lesión previa en la rodilla lesionada, 2 no completaron el seguimiento y 1 rehusó participar en el estudio. Finalmente, 12 pacientes cumplían todos los criterios y fueron incluidos en esta serie. En el momento de la valoración funcional, el tiempo desde la cirugía osciló entre los 12 y los 48 meses, con una media de 23 meses.
Variables demográficas y tipo de lesión
La mayoría de los pacientes fueron varones (9) con una edad media de 37 años (18-64). El mecanismo lesional más frecuente fue la lesión deportiva. Aplicando la escala NISS, 4 pacientes presentaron puntuaciones mayores de 16, considerándose por tanto pacientes politraumatizados. En cuanto a las lesiones asociadas: 7 pacientes presentaron fractura asociada (3 fracturas de peroné y 4 fracturas de tibia), 3 lesión meniscal (todos en el menisco externo) y uno lesión vascular, que requirió cirugía urgente con colocación de fijador externo y bypass poplíteo (Tabla 1).
Tabla 1. Características descriptivas de la muestra
Cirugía y postoperatorio
La cirugía y las indicaciones de postoperatorio se recogen en la Tabla 2.
Tabla 2. Descripción de los tratamientos realizados
Resultados funcionales
Todos los pacientes alcanzaron un rango articular con extensión completa; la flexión máxima media fue de 116° (100-140°), con una pérdida de flexión media, medida por la distancia talón-talón con respecto a la pierna contralateral, de 4,28 cm (1-15 cm). En cuanto a la estabilidad, 3 pacientes presentaron bostezo al varo, 2 bostezo al valgo, 2 dial test positivo, 1 cajón anterior positivo y 3 cajón posterior positivo (aunque solo uno con repercusión clínica). Los 12 pacientes podían realizar marcha monopodal con la pierna intervenida en el momento de la valoración funcional final. En las escalas funcionales, encontramos un Tegner prelesional medio de 5,2 (DS: 3) y Tegner poslesión medio de 4 (DS: 3,1). El IKDC medio fue de 73,5 (DS: 17,5; 44,7-94,7) y el KOOS de 73,4 (DS: 17,4; 40-97,8).
Respecto a las complicaciones, 3 pacientes presentaron artrofibrosis que requirió cirugía, 3 infección postoperatoria (2 superficiales que no requirieron cirugía y 1 artritis séptica que requirió cirugía), 1 paciente presentó molestias por el material de osteosíntesis del peroné, precisando retirada del mismo, y 1 inestabilidad final por fracaso de la plastia del LCP que requirió reintervención. Así, hubo 6 pacientes que presentaron alguna complicación (Tabla 3).
Tabla 3. Descripción de los resultados
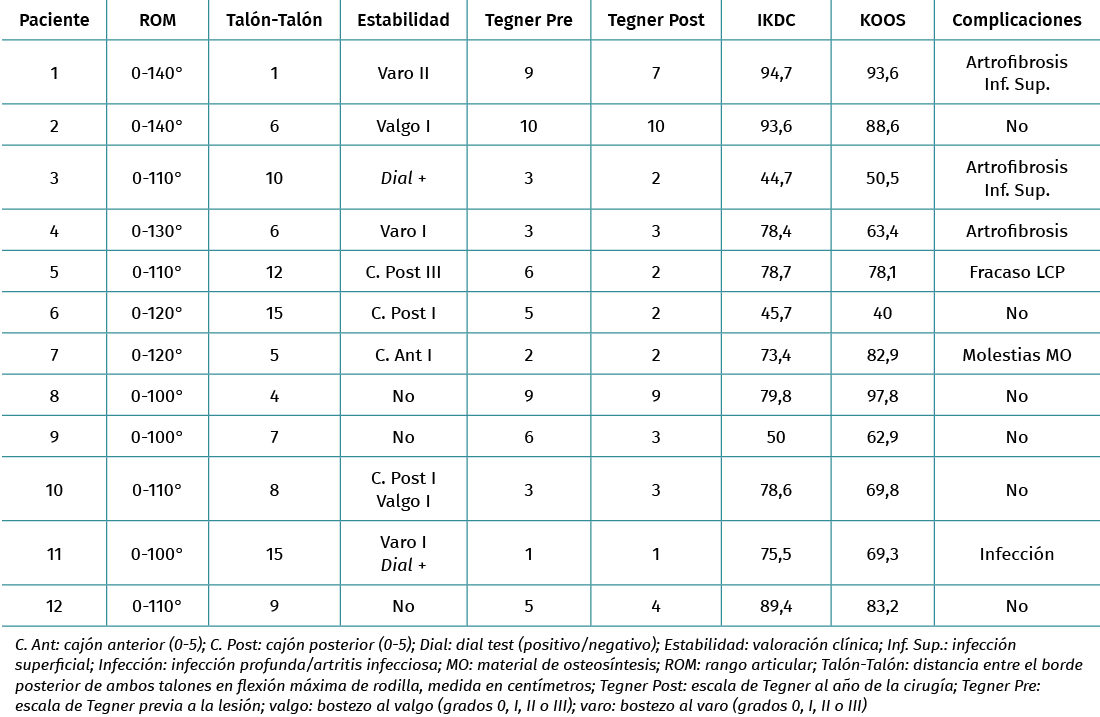
Los pacientes con LMR en el contexto de politraumatismo (escala NISS mayor de 16) tuvieron un peor resultado funcional que los que no asociaron politraumatismo, tanto en valores de IKDC (54,6 vs. 82,9; p = 0,002) como valores KOOS (57,9 vs. 81,1; p = 0,02). Las lesiones por mecanismos de alta energía asociaron peores resultados funcionales que las de baja energía en el IKDC (54,7 vs. 73,5; p = 0,006), pero no en la escala KOOS (75,5 vs. 80,8; p = 0.07).
No influyeron sobre el resultado final el sexo, la edad, el IMC, las comorbilidades, el tipo de lesión según la clasificación de Schenck, la presencia de fracturas asociadas, la presencia de lesión vascular, la presencia de lesión meniscal, el tiempo hasta la cirugía, la cirugía en un solo tiempo o en varios tiempos, ni la inmovilización posquirúrgica.
Discusión
El hallazgo más relevante de este estudio es el peor resultado funcional, medido en las escalas IKDC y KOOS, en pacientes politraumatizados intervenidos por LMR, respecto a pacientes similares sin politraumatismo asociado (IKDC 54,6 vs. 82,9, p = 0,002; KOOS 57,9 vs. 81,1, p = 0,02). Este hallazgo pone de manifiesto la influencia de factores concomitantes al traumatismo e independientes del tipo de lesión de rodilla en el resultado funcional final. El hecho de que todos los pacientes fueran tratados por un mismo cirujano y con protocolos similares, y que los resultados se recojan mediante parámetros objetivos clínicos y escalas funcionales validadas permite comparar los resultados con otras series.
Woodmass et al.(10) obtienen resultados similares, con un IKDC inferior en politraumatizados en comparación con pacientes sin politraumatismo (IKDC 57,2 vs. 71,2; p = 0,01) y peores puntuaciones en la escala de Lysholm (62 vs. 78; p = 0,003). Estas diferencias no son atribuibles a lesiones de rodilla de mayor gravedad en el grupo de los politraumatizados, ya que tanto en el presente estudio como en el de Woodmass ambos grupos son equiparables. Estudios previos como el de Sanders et al.(11) establecen la relación entre la lesión vascular y un peor resultado funcional tanto en la escala de Lysholm (62,5 vs. 86,4; p = 0,001) como en la IKDC (59,7 vs. 83,8; p = 0,002). Si bien no pueden explicar por completo este hecho, indican que una mayor incidencia de lesiones asociadas extraarticulares medidas por el Injury Severity Score (ISS) (ISS 32 vs. 25,3; p = 0,05) en la cohorte con lesión vascular puede ser una causa de estos peores resultados. Este estudio también apunta la posibilidad de que el politraumatismo sea una variable independiente relacionada con peor pronóstico, lo que estaría en consonancia con la serie presentada.
El otro factor que ha demostrado relación con el resultado funcional final es el mecanismo lesional. Los pacientes con lesiones de alta energía tuvieron peores resultados de IKDC (54,6) frente a los pacientes con lesiones de baja energía (incluyendo lesiones deportivas) con un IKDC medio de 73,5, siendo esta diferencia estadísticamente significativa (p = 0,006). En los resultados medidos por la escala KOOS, en cambio, no se encontró una diferencia estadísticamente significativa según el tipo de mecanismo lesional (KOOS 75,5 vs. 80,8; p = 0,07). La serie de Engebretsen et al.(6) sobre 85 pacientes también encuentra una relación entre los traumatismos de alta energía y un peor resultado funcional. Cuando el mecanismo lesional fue de alta energía se obtuvieron peores resultados en las escalas de Tegner, Lysholm, IKDC 2000 y los test de salto monopodal.
No se han encontrado otros estudios en los que se analice la relación entre la presencia de politraumatismo o el mecanismo lesional y los resultados funcionales en las LMR que puedan ser comparables a esta serie.
Ninguna variable demográfica analizada demostró asociarse a peores resultados funcionales, solo existió una tendencia a peores resultados en mayores de 30 años, estadísticamente no significativa. Por el contrario, Levy et al.(15) y Richter et al.(13) encuentran una relación entre peores resultados funcionales y mayor edad.
La presencia de lesiones meniscales concomitantes no influyó en los resultados funcionales. Esto contrasta con los hallazgos de Alentorn-Geli(9), donde la lesión meniscal asocia menor satisfacción (70 vs. 84; p = 0,02) y la lesión condral peores valores de IKDC (51,2 vs. 69,9; p = 0,04).
En la serie de casos presentada no se ha encontrado relación entre el resultado final y el momento de la cirugía (IKDC: p = 0,47; KOOS: p = 0,96), ni entre la secuenciación de la cirugía y el resultado funcional (IKDC: p = 0,65; KOOS: p = 0,52). Estos hallazgos son similares a lo descrito por LaPrade et al.(12), que no encuentran diferencias en el resultado funcional entre el grupo de cirugía en agudo o diferida, tanto en test funcionales como en satisfacción de los pacientes. Por el contrario, en el metaanálisis de Hohmann et al.(7), el grupo de cirugía temprana tiene mejores puntuaciones de Lysholm que el de cirugía tardía. Estos resultados contrastan con el estudio de Mook et al.(25), donde los pacientes con cirugía en agudo presentan peores resultados que aquellos tratados de forma crónica o estadiada.
La tasa de complicaciones fue elevada, con un 50% de los pacientes presentando una o más complicaciones. Estos datos son similares al estudio de Alentorn-Geli et al.(9), con una tasa de complicaciones del 61,5%, con la artrofibrosis (33%) como la más frecuente. En la serie de Cook et al.(5), la tasa de complicaciones es menor (28%), siendo la artrofibrosis la más frecuente. En su estudio asocia la cirugía en agudo y las lesiones de rodilla KD II o superiores a un mayor riesgo de artrofibrosis. Tanto LaPrade et al. como Engebretsen et al. reportan tasas de complicaciones del 14% con la artrofibrosis como la más frecuente(6,12). La tasa de complicaciones de esta serie se encuentra en el margen alto del rango reportado por otras series(5,6,9,12) y, al igual que en dichos estudios, la artrofibrosis es la complicación más habitual.
Hay múltiples limitaciones a considerar al analizar los resultados de este estudio. Se trata de un análisis sobre una serie de casos retrospectiva y el tamaño muestral es pequeño, lo que limita la solidez de los hallazgos. Por otro lado, la heterogeneidad de estas lesiones y de su tratamiento(5,7) supone un factor de confusión. El seguimiento medio fue de 23 meses, lo que puede limitar la capacidad para establecer la durabilidad de los resultados. Por último, no se recogen variables que pueden afectar al resultado final, como lesiones en otros órganos, ingreso en la Unidad de Cuidados Intensivos, nivel cultural o problemas legales y laborales. La principal fortaleza es la utilización de escalas objetivas estandarizadas (IKDC y KOOS) para medir los resultados clínicos.
Estudios a más largo plazo, con mayor número de pacientes y en los que se puedan realizar análisis de subgrupos para los distintos tipos de lesiones KD son necesarios para obtener evidencia de mejor calidad. Debido a la heterogeneidad de las LMR y a la gran variedad en su tratamiento quirúrgico y rehabilitador, un estudio prospectivo multicéntrico con protocolos unificados de tratamiento podría ser el diseño más apropiado para obtener resultados significativos sobre los distintos aspectos de las LMR que aún no han sido resueltos.
Conclusiones
De los factores analizados, únicamente la presencia de politraumatismo y el mecanismo lesional (alta energía) mostraron influir en los resultados funcionales, medidos por las escalas IKDC y KOOS. La tasa de complicaciones fue alta, con la mitad de los pacientes presentando alguna complicación, siendo la artrofibrosis la más frecuente (25%).
Los resultados funcionales fueron buenos, con un IKDC medio de 73,5 y unos valores medios en la escala KOOS de 73,3.
