Introducción
La regla de oro para el tratamiento de la rotura del ligamento cruzado anterior (LCA) es la reconstrucción artroscópica; de lo contrario, esta lesión puede generar cambios degenerativos articulares en 10 a 15 años en el 60-90% de los pacientes(1). Además, aumenta el riesgo de rotura del menisco, por lo que debe considerarse su reconstrucción(1,2,3). Las técnicas quirúrgicas actuales se centran principalmente en las reconstrucciones anatómicas, destinadas a garantizar una estabilidad adecuada tanto en el plano anteroposterior (AP) como en el rotacional, con el fin de permitir a los pacientes un retorno completo a sus actividades anteriores(4).
La colocación anatómica de la reconstrucción del LCA en el túnel femoral (TF) es crucial para el restablecimiento de la cinemática fisiológica de la rodilla(5). Múltiples estudios demuestran que la técnica del TF único estabiliza eficazmente la traslación anterior de la tibia, pero es posible que no restablezca la cinemática anatómica de rotación de la rodilla(6,7). La horizontalización del TF hacia la pared medial del cóndilo lateral, con una orientación hacia la hora 9-10 en lugar de la hora 11, permite un control más eficaz de la estabilidad rotacional(7).
La selección de los portales artroscópicos adecuados es esencial para una correcta visualización intraarticular(8). Los portales convencionales en artroscopia de rodilla son el anteromedial (AM) y el anterolateral (AL). El uso exclusivo de estos portales en la reconstrucción del LCA no permite una visualización completa del área intercondílea, lo que genera el riesgo de realizar el TF en una situación no anatómica incorrecta(4). La colocación anatómica del TF y la posterior inserción del injerto requieren una visualización completa y adecuada de la pared de la escotadura intercondílea del cóndilo femoral lateral(7).
Pueden ser necesarios portales accesorios que permitan una visualización completa de la zona en la que deben realizarse los túneles femoral y tibial, ya que pueden proporcionar información adicional útil. Habitualmente, se utiliza el portal superomedial (PSM) a nivel parapatelar interno, pero también se pueden considerar otros portales, como el transpatelar (PTP), como podemos ver en las Figuras 1A y 1B. Por lo que sabemos, no existen descripciones comparativas previas con respecto a la posición del TF, teniendo en cuenta si el portal de visualización utilizado fue el PTP o el PSM.
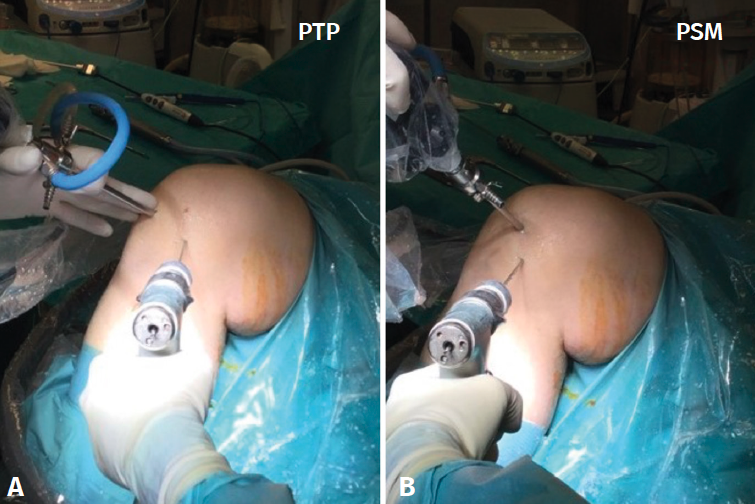
El objetivo de nuestro estudio es comparar la precisión de la posición de los túneles femorales en las reconstrucciones del LCA, teniendo en cuenta si el portal de visualización utilizado fue el PTP o el PSM. La hipótesis es que las reconstrucciones del LCA realizadas mediante visualización a través del PTP tendrían una mejor posición y orientación del TF que las realizadas mediante visualización a través del PSM.
Pacientes y métodos
Diseño del estudio
Se llevó a cabo un estudio retrospectivo de pacientes que habían sufrido una reconstrucción del LCA en una única institución. El periodo de inclusión abarcó desde diciembre de 2016 hasta enero de 2018. Los criterios de inclusión fueron los siguientes: rotura aguda del LCA, pacientes con la fisis cerrada, sin cambios artríticos. Criterios de exclusión: nuevas roturas de reconstrucciones previas del LCA, intervenciones ipsilaterales previas, presencia de lesiones multiligamentosas asociadas, pacientes con fisis abierta, cambios degenerativos. No se consideró obligatoria la aprobación de la IRB (Junta de Revisión Institucional) en este estudio retrospectivo y observacional, ya que la información se obtuvo de historias clínicas anteriores.
Población del estudio
Los pacientes se dividieron en dos grupos de estudio: el grupo 1 estaba formado por aquellos pacientes en los que el TF se realizó utilizando un PTP de visualización por parte de un cirujano consultor experto en este portal. El grupo 2 estuvo conformado por aquellos pacientes en los que el portal de visualización fue el PSM, utilizado por parte de otro cirujano consultor experto en dicho portal. El injerto utilizado en todos los casos fueron los tendones isquiotibiales de la rodilla ipsilateral del propio paciente.
Técnica quirúrgica
El procedimiento se realizó bajo anestesia raquídea con el paciente en decúbito supino. Se utilizó un soporte de piernas estándar y el cirujano se colocó frente a la rodilla del paciente. Durante la cirugía, se mantiene un torniquete de expresión entre 300 y 350 mmHg en función de la presión arterial sistólica del paciente. En todos los casos se realiza una artroscopia exploratoria utilizando los portales de trabajo que pueden verse en la Figura 2 para evaluar la presencia de lesiones intraarticulares concomitantes que puedan abordarse. Los portales PSM o PTP se utilizan para realizar la reconstrucción del LCA. El autoinjerto (tendones isquiotibiales) se obtuvo mediante una miniincisión (4 cm) sobre el punto transversal del peroné(9). El punto transversal del peroné toma como referencia el cuello del peroné, trazando una línea horizontal en dirección medial, 2,5 cm medial a la tuberosidad tibial anterior. Los tendones se duplican o triplican en función de su diámetro y longitud, por lo que el diámetro final del injerto oscila entre 8 y 10 mm.
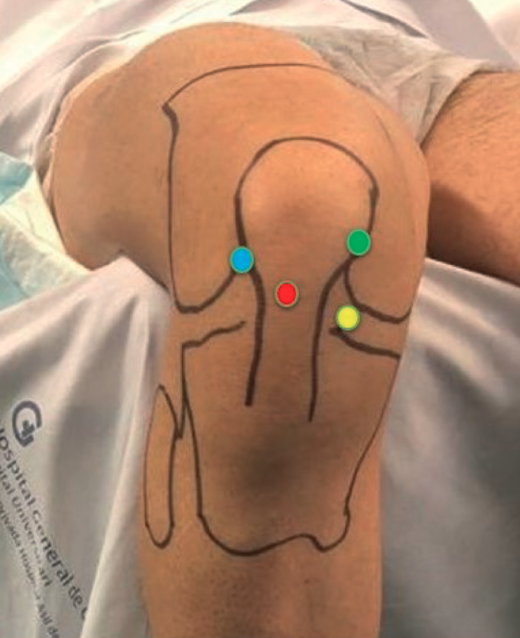
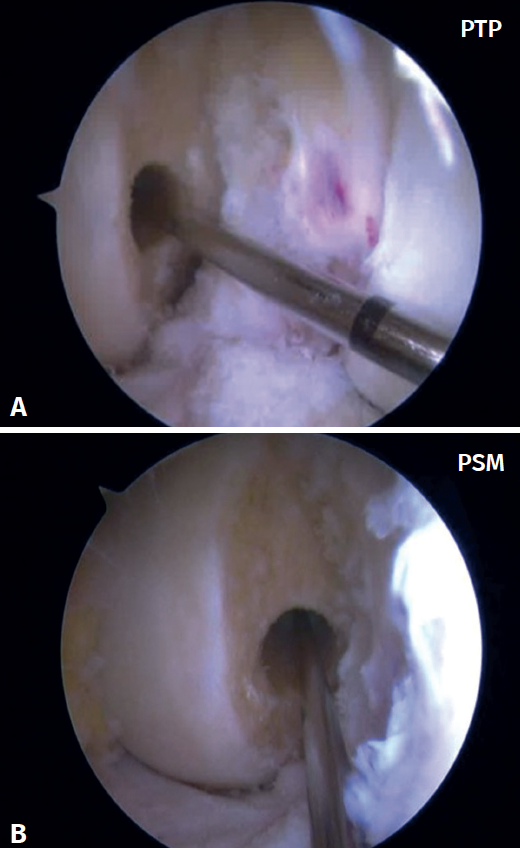
Las referencias anatómicas para el portal de artroscopia de rodilla PSM implican el posicionamiento del portal por encima y ligeramente medial al borde medial de la rótula a lo largo de la línea articular. Sin embargo, para el PTP el portal se coloca estratégicamente a través del tendón rotuliano en el espacio intercondíleo, lo que proporciona una visualización frontal, ya sea centralmente o a lo largo del tendón rotuliano, y se coloca dentro del espacio intercondíleo, entre los cóndilos femorales. La visualización artroscópica del cóndilo femoral desde el PTP puede verse en la Figura 3A. La visualización artroscópica del cóndilo femoral desde el PSM puede verse en la Figura 3B.
El autoinjerto se implanta en las huellas anatómicas nativas tanto del fémur como de la tibia, tunelizando primero el cóndilo femoral lateral y después la meseta tibial. La huella del LCA en el fémur está situada en la cara posterior de la pared medial del cóndilo lateral. Se utilizaron reparaciones anatómicas para colocar el TF, como la cresta intercondílea y la cresta bifurcada, situadas en la cara posterior de la cara medial del cóndilo femoral lateral. La “cresta del residente”, situada a nivel de la pared medial del cóndilo lateral, es uno de los puntos de referencia óseos utilizados como guía para la colocación del TF; sin embargo, no siempre es posible identificar esta marca. La huella de implantación del LCA en la tibia se encuentra en su inserción distal en la región anteromedial de la meseta tibial entre las espinas tibiales. La reparación anatómica que utilizamos para conseguir el posicionamiento adecuado del túnel tibial fue la identificación del cuerno anterior del menisco lateral. También está situado muy cerca del centro de la huella anatómica de inserción del ligamento a nivel de la tibia en el plano sagital.
La fijación femoral se realiza mediante suspensión cortical con EndoButton® de tipo R (EndoButton® R Type Smith & Nephew, Inc., MA, USA) y la fijación tibial con un tornillo de interferencia reabsorbible con un diámetro 1 mm menor que el del túnel realizado a nivel tibial (que coincide con el diámetro del injerto).
Manejo postoperatorio
La rehabilitación se dividió en varios periodos. En el primer periodo (de la primera a la cuarta semana), el objetivo era iniciar la activación muscular para reducir el dolor y el derrame, y conseguir la extensión completa de la rodilla hasta al menos 90°; el paciente tuvo que utilizar muletas para soportar el peso. En un segundo periodo, de la quinta a la cuadragésima semana, las prioridades eran mantenerse de pie sobre la pierna operada sin utilizar muletas y lograr la flexión completa. Además, debe lograrse un buen control neuromuscular en los deportes de bajo impacto. En cualquier caso, salvo en los casos de deportistas de élite que requieran una reincorporación precoz a su actividad deportiva, deben evitarse las actividades de pivotamiento y contacto hasta 8 o 10 meses después de la cirugía.
Seguimiento radiográfico
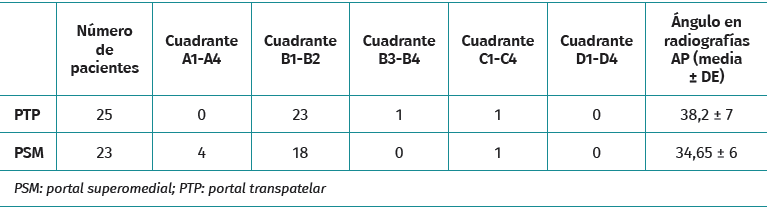
El posicionamiento del TF se evaluó mediante dos proyecciones radiológicas realizadas un mes después de la intervención: una proyección AP y otra de perfil (P) a 30° de flexión. El aparato de rayos Siemens Ysio® S y Siemens Axion Aritos® MX/VX se utiliza a una distancia de 1,5 metros. Las mediciones se realizaron con el programa informático Raim Alma. La proyección coronal permite estudiar la orientación del TF. Se mide el ángulo formado entre la superficie articular bicondilar y el TF. Revisando estudios previos incluidos en la bibliografía, un ángulo menor de 30° o mayor de 55° se asocia con reconstrucciones insuficientes del LCA y mayor riesgo de rotura(10). La vista sagital indica el posicionamiento de la entrada del TF en el área intercondílea femoral externa. Se utiliza el método del “cuadrante femoral”(11) según el cual se toma como referencia la línea de Blumensaat (intercondílea posterior), que sirve de guía para elaborar el eje de coordenadas que se muestra en la Figura 4A.
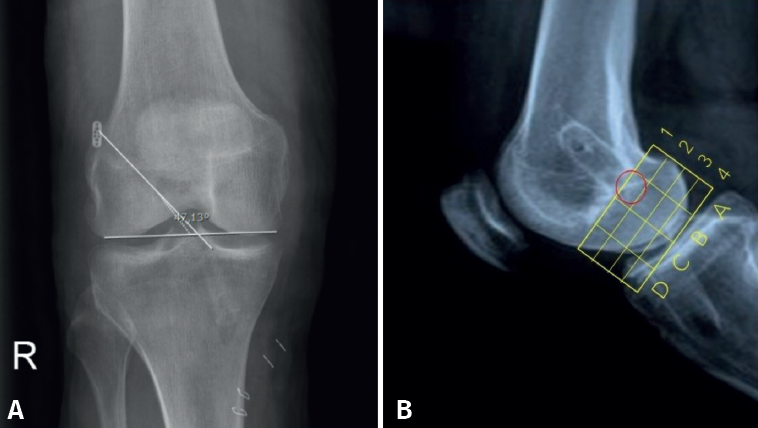
Paralelamente a la línea de Blumensaat, se traza otra línea a nivel de la superficie articular y este espacio se divide en 4 zonas horizontales del mismo grosor mediante otras 3 líneas paralelas. Los 4 espacios obtenidos constituyen el eje de ordenadas y se numeran de proximal a distal con los números 1, 2, 3 y 4.
Perpendicularmente a la línea de Blumensaat y con la superficie articular anterior y posterior como límite, la superficie se divide en 4 espacios de igual longitud. Estos espacios constituyen el eje de abscisas, que se identifican de posterior a anterior con las letras A, B, C y D. El correcto posicionamiento del TF para la inserción femoral del LCA corresponde al área delimitada según este eje de coordenadas del método del cuadrante femoral con los valores B1 y B2 que se muestran en la Figura 4B. El principal resultado radiológico fue la posición del TF, que se llevó a cabo mediante dos proyecciones radiológicas un mes después de la intervención: una proyección AP y una P a 30° de flexión. La proyección AP se utilizó para medir el ángulo formado entre la superficie articular bicondilar.
La proyección sagital se utilizó para determinar la entrada del TF en el área intercondílea femoral externa y se representó mediante coordenadas del método del cuadrante femoral.
Seguimiento clínico
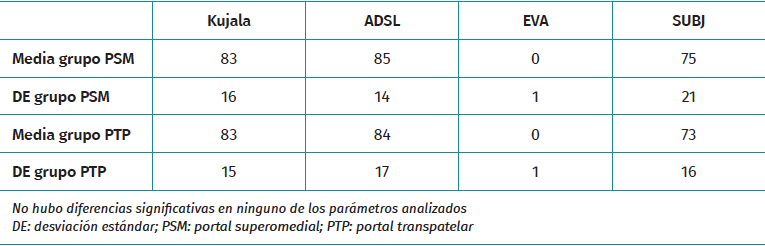
Se realizaron evaluaciones clínicas mediante cuestionarios clínicos para evaluar el dolor y la pérdida de función a una media de 5 años en ambos grupos. La pérdida de función se evaluó mediante los cuestionarios Kujala y ADLS(12,13). Para evaluar el dolor, utilizamos la escala visual analógica (EVA) y el dolor rotuliano medido mediante una escala subjetiva que oscila entre 0 si el paciente siente un dolor insoportable y 100 si no siente dolor alguno(14,15).
Análisis estadístico
Las variables continuas se presentan como media, desviación estándar o error estándar de la media. Las variables categóricas se presentan como frecuencias. La relación entre variables se analizó con tablas de contingencia para las categóricas y la inferencia se estudió con la prueba t de Student para analizar variables cuantitativas y la prueba exacta de Fisher para variables categóricas. Se utilizó la prueba t de Student para la medición angular en la proyección coronal y la prueba exacta de Fisher se usó para estudiar su posicionamiento en la proyección sagital. Shapiro-Wilk se utilizó para las variables cuantitativas que no se distribuyen normalmente. Se realizó un análisis estadístico mediante la prueba de Mann-Whitney (Tablas 1 y 2) para comparar la evaluación clínica y comprobar si existían diferencias significativas en cuanto a la pérdida de función y el dolor en los grupos de PSM y PTP. El nivel de significación se fijó en el 5% (α = 0,05). Los datos se analizaron mediante el programa SPSS 19 (SPSS Inc., Chicago, Illinois).
Resultados
Población del estudio
El estudio incluyó 54 pacientes consecutivos; un total de 48 pacientes se sometieron a cirugía artroscópica de reconstrucción del LCA durante el periodo de estudio; se descartaron 4 pacientes por reconstrucciones previas del LCA y 2 pacientes por presentar cambios artríticos previos. La edad media fue de 32 años (rango de 18 a 57 años). De los 48 pacientes evaluados, 29 eran hombres y 21 presentaban rotura del LCA en la rodilla derecha.
Resultados estadísticos
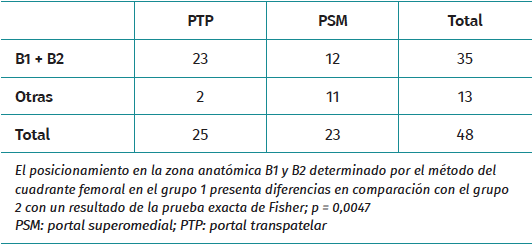
El PTP dio lugar a una verticalidad del TF marginalmente mayor (38,76 ± 7,04°) en comparación con el PSM (34,65 ± 6,44°; p = 0,041). Sin embargo, una parte de los pacientes de ambos grupos presentaban ángulos del túnel fuera del intervalo óptimo de 30-55°. El posicionamiento axial óptimo del TF en B1/B2 fue más frecuente con el PTP (92 frente a 52%; p = 0,0047) (Tabla 2).
Seguimiento clínico
No hubo diferencias significativas entre los grupos PTP y PSM en términos de dolor o pérdida de función a los 5 años. La puntuación de Kujala para los pacientes del grupo PTP fue de 83,15 y para los pacientes del grupo PSM fue de 83,16 (p = 0,69). Del mismo modo, la puntuación ADLS fue de 84,17 para los pacientes PTP y 85,14 para los pacientes PSM (p = 0,82). Además, la EVA mostró una media de 0 en los grupos PTP y PSM, con una p= =0,3396. La escala SUBJ fue de 75 para los pacientes PTP y de 73 para los pacientes PSM, con p = 0,566 (Tabla 3).
Registro de eventos adversos relacionados con el tratamiento y las complicaciones
El uso del PTP no fue acompañado de un aumento de la morbilidad en ninguno de los pacientes y no ha habido dolor en la zona, hemorragias intraoperatorias o postoperatorias, hemartros ni artrofibrosis.
Debate
El principal hallazgo de este estudio es que el PTP permitió una verticalidad marginalmente mayor del TF en comparación con el PSM, determinada por el ángulo formado entre la superficie articular bicondilar y el TF. Sin embargo, la gran desviación estándar sugiere una considerable variabilidad en la inclinación del túnel dentro de ambos grupos. Es importante señalar que algunos pacientes presentaban ángulos fuera del intervalo óptimo propuesto (30-55°), lo que indica que ninguna de las dos técnicas garantizaba sistemáticamente el posicionamiento ideal del túnel.
Ambas técnicas mantuvieron un rango de inclinación aceptable en general, pero la mejora con PTP fue pequeña y debe interpretarse con cautela. Además, el posicionamiento axial óptimo en las zonas B1/B2 fue más frecuente con el PTP, lo que sugiere una posible ventaja en la colocación del túnel. Sin embargo, estas diferencias radiográficas no se tradujeron en beneficios clínicos significativos, ya que el dolor y los resultados funcionales a los 5 años fueron similares entre los grupos.
El conocimiento y la destreza quirúrgica en el uso de los diferentes portales artroscópicos son esenciales para la excelencia en cualquier tratamiento quirúrgico artroscópico. Los portales habituales se describen claramente en la bibliografía clásica(16,17), pero el uso de algunos portales artroscópicos accesorios ha caído en desuso. La finalidad de los portales artroscópicos accesorios es permitir una mejor visualización, reduciendo los riesgos de lesión neurovascular y permitiendo optimizar la actividad quirúrgica. Sin embargo, como hemos visto en nuestro estudio, el uso del PSM que se suele utilizar en la reconstrucción del LCA no permite una visualización completa del área intercondílea, lo que da lugar a una exploración artroscópica parcial y genera un alto riesgo de realizar el TF en una posición no anatómica incorrecta. En cuanto a la colocación óptima del TF, existen múltiples estudios que demuestran que una posición vertical se asocia a mejores resultados, ya que una implantación no anatómica de este se relaciona con el fracaso en la reconstrucción del LCA, ya sea por generar inestabilidad postoperatoria o un pinzamiento femorotibial(18,19,20,21). Esta es la razón por la que los esfuerzos actuales para lograr una estabilidad que permita un resultado excelente se basan en la colocación anatómica del TF(5). Además, como hemos descrito anteriormente, las técnicas quirúrgicas actuales se centran principalmente en reconstrucciones anatómicas, con el fin de garantizar una estabilidad adecuada tanto en el plano AP como en el rotacional, lo que puede fallar en los resultados de los pacientes y no permitiría el retorno completo a sus actividades anteriores.
La visualización óptima del área intercondílea donde se perforará el TF es esencial para reconstruir la huella nativa proximal del LCA. Se han propuesto varios portales accesorios, desde un PSM modificado(22) a un portal medial accesorio central(20,23). En cuanto al uso adicional de portales en artroscopia, el más utilizado es el PSM, que se realiza a nivel parapatelar interno, pero también se pueden utilizar otros portales, como el PTP, que hemos visto que permitía una mayor visualización del área intercondílea. En nuestro estudio, hemos demostrado una mayor implantación del TF en las zonas seguras definidas por el método del cuadrante femoral, debido a la mayor visualización proporcionada por el PTP.
Patel, en 1981, defendió el uso del portal medio rotuliano interno o externo para mejorar la visualización artroscópica en la cirugía del LCA y el ligamento cruzado posterior (LCP)(24), y Calvisi et al.(22) describieron una modificación del portal medial rotuliano de Patel; describen un portal situado más proximalmente sobre todo para la reconstrucción del LCA, con la intención de alejar el portal de visualización del portal de trabajo. A pesar de las modificaciones de los portales rotulianos descritas, el objetivo de nuestro trabajo era evaluar si el uso del PTP permite una mejor orientación y posicionamiento del TF que el PSM. No hemos observado un aumento de la morbilidad en ninguno de los pacientes y no ha habido dolor en la zona, hemorragia intraoperatoria o postoperatoria, hemartros ni artrofibrosis. Por el contrario, la visualización con una perspectiva absolutamente frontal ha permitido una mejor orientación y posicionamiento del TF, que han sido estadísticamente significativos, y permite una mayor comodidad durante la cirugía y una mejor visualización del área intercondílea.
Las principales limitaciones de este estudio son su diseño retrospectivo, que la evaluación del posicionamiento del túnel no se realizó mediante tomografía computarizada (TC), el número limitado de pacientes y el hecho de que dos cirujanos diferentes, a pesar de tener conocimientos artroscópicos similares, realizaran los grupos de estudio. Se necesitan más estudios, incluidos los resultados clínicos, y superar las limitaciones actuales.
Conclusión
Este estudio muestra que el PTP permitió una verticalidad marginalmente mayor del TF en comparación con el PSM, aunque la variabilidad fue alta y algunos casos quedaron fuera del rango óptimo. Ambas técnicas mantuvieron una inclinación global aceptable, sin impacto en el dolor o la función.
