Introducción
La lesión de SLAP (superior labrum anterior to posterior) es la separación anormal de la región superior del labrum desde su parte anterior a su parte posterior. La primera clasificación y el nombre de la lesión del labrum fueron descritos por Snyder et al.(1).
La lesión del rodete glenoideo es importante, ya que esta estructura es la encargada del aumento de la profundidad de la articulación y con ello consigue aumentar la estabilidad del hombro. También sirve como anclaje para la inserción de la porción larga del bíceps (PLB), por lo que, en la lesión de SLAP, el tendón del bíceps sufre tensiones anormales, especialmente en movimientos que implican la rotación externa, abducción y flexión del hombro. Esta lesión compromete la función estabilizadora y altera la biomecánica del hombro, pudiendo provocar dolor y bloqueos del hombro(1,2,3).
Rao et al. describieron 3 variantes anatómicas distintas que ocurren en más del 10% de los pacientes y cuyo conocimiento es necesario para un correcto diagnóstico y para evitar una cirugía innecesaria. Estas variantes de la normalidad son ciertas configuraciones anatómicas del rodete o de los ligamentos que pueden predisponer a sufrir una lesión de SLAP si el paciente tiene una sobrecarga o estrés biomecánico. Se trata de: el receso sublabral superior, el foramen sublabral y el complejo de Buford (cuando el ligamento glenohumeral medio se encuentra engrosado en forma de cuerda sin tejido en el labrum anterosuperior y se inserta directamente en el labrum superior). Estas variantes anatómicas pueden contribuir a la hipermovilidad y a las microinestabilidades, es decir, una falta sutil de estabilidad de la articulación glenohumeral, que no llega a generar luxaciones completas, pero sí microdesplazamientos que pueden causar daños crónicos a las estructuras del hombro(4).
Por lo tanto, la etiopatogenia de una lesión de SLAP debe evaluarse considerando si el paciente tiene factores anatómicos que lo predispongan, si tiene sobrecarga mecánica repetitiva o si ha tenido algún evento traumático, ya que su etiología es multifactorial y se debe a una combinación de mecanismos traumáticos, sobrecarga repetitiva y factores degenerativos.
La incidencia de las lesiones de SLAP sigue siendo incierta, aunque ha aumentado significativamente en los últimos años, especialmente debido al reconocimiento y al avance de las técnicas de imagen diagnósticas. No existen cifras globales exactas, pero se estima que entre el 3 y el 26% de las lesiones del hombro que requieren intervención quirúrgica son lesiones de SLAP. En el ámbito deportivo esta lesión es mucho más común, especialmente en atletas que realizan movimientos repetitivos por encima de la cabeza(1,2,3).
En el diagnóstico de esta patología se tiene en cuenta tanto la historia clínica como la exploración física, aunque a veces es difícil debido a la falta de maniobras específicas y debido a las patologías concomitantes. La resonancia magnética (RM) es el método de imagen más utilizado y fiable para diagnosticar las lesiones SLAP; la artroscopia es considerada el gold standard para el diagnóstico definitivo, ya que permite la visualización directa de la lesión y además puede emplearse como parte del tratamiento quirúrgico.
El tratamiento de estos pacientes es controvertido, siendo el enfoque inicial en la mayoría de los pacientes el tratamiento conservador, especialmente en aquellos que no son atletas de alto rendimiento o no presentan inestabilidad significativa en el hombro.
El tratamiento conservador puede durar de 3 a 6 meses y, si no se observan mejorías significativas en los síntomas, es cuando se considera el tratamiento quirúrgico(3,5). No obstante, en los últimos años la indicación quirúrgica ha disminuido, ya que muchas lesiones de SLAP son hallazgos asintomáticos y sin relevancia en el contexto de otros problemas del hombro.
Cada vez hay más estudios, como el de Patterson et al.(6), que respaldan la tenotomía y la tenodesis del bíceps como alternativas eficaces a la reparación artroscópica para las lesiones de SLAP. Además, la elección del tratamiento quirúrgico está influenciada por la edad del paciente, observándose una mayor tendencia a realizar tenodesis o tenotomía en pacientes de mayor edad, mientras que los pacientes más jóvenes tienen más probabilidades de someterse a una reparación de la lesión labral.
Sin embargo, otros estudios como el de Schroder et al.(7) cuestionan la eficacia del tratamiento quirúrgico, ya que ni la reparación del labrum ni la tenodesis del bíceps demostraron un beneficio clínico significativo en comparación con la cirugía simulada en pacientes con lesiones de SLAP.
Este artículo tiene como objetivo introducir a los residentes en el estudio de esta patología, recomendando una serie de artículos considerados fundamentales para una mejor comprensión.
Stephen J. Snyder et al., 1990(1)
En 1985, Andrews et al., en su estudio, describe por primera vez la rotura labral glenoidea en relación con la PLB(8), pero es en 1990 cuando Stephen J. Snyder complementa el estudio de estas lesiones cuando escribe el artículo “SLAP Lesions of the Shoulder”(1) que, mediante un enfoque clínico observacional y retrospectivo, nos sirve como referencia para comprender las lesiones del SLAP, ya que identifica y clasifica en 4 tipos principales estas lesiones, basándose en hallazgos artroscópicos y en hallazgos encontrados en la RM (Figura 1). El tipo I se caracteriza por una degeneración en el labrum superior, manteniéndose el anclaje del bíceps intacto, y puede considerarse no patológico. La de tipo II es la más frecuente, se trata de un desprendimiento tanto del labrum superior como de la PLB sobre la cavidad glenoidea; la de tipo III se trata de una rotura en asa de cubo del labrum superior, permaneciendo la porción periférica adherida a la cavidad glenoidea y la PLB intacta; la de tipo IV es una rotura en asa de cubo del labrum superior con una rotura parcial de la PLB, lo que provoca un desplazamiento con el colgajo del labrum hacia la articulación.
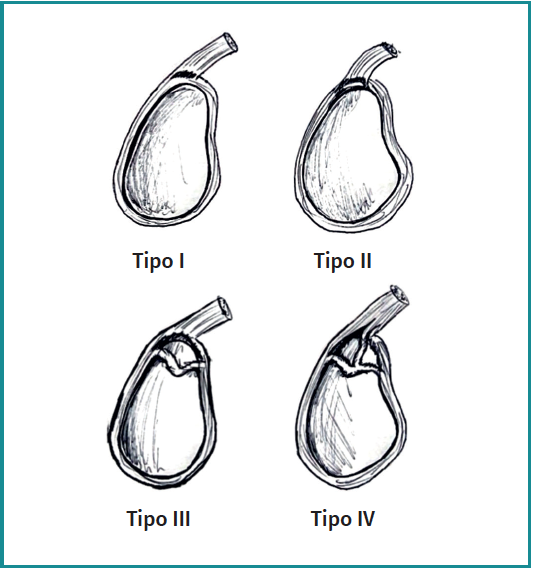
La importancia de este trabajo radica en su capacidad para establecer una base sólida para la comprensión y el manejo de las lesiones de SLAP, sirviendo como referencia fundamental para investigaciones posteriores y el desarrollo de nuevas estrategias terapéuticas.
La publicación de este artículo abrió una nueva perspectiva en la valoración de las lesiones del hombro en pacientes jóvenes y atletas que realizan movimientos repetitivos de hombro. Sin embargo, persisten algunas limitaciones en la clasificación y el diagnóstico precisos, debido a la complejidad de las presentaciones clínicas y a la falta de técnicas diagnósticas avanzadas en la época.
Stephen S. Burkhart et al., 1998(3)
En cuanto al mecanismo de producción de las lesiones de SLAP, Snyder et al. afirmaron que era debido a la fuerza de compresión sobre el hombro producida tras una caída con el brazo extendido y con el hombro en abducción y ligera flexión(1). Más tarde, Burkhart, en la nota técnica “The Peel-Back Mechanism: Its Role in Producing and Extending Posterior Type II SLAP Lesions and Its Effect on SLAP Repair Rehabilitation”(3), introduce el concepto del mecanismo del peel-back, que se trata de un mecanismo de lesión en el cual se produce un despegue torsional del labrum posterosuperior. Explica que es en la fase de preparación tardía del lanzamiento (el hombro está en abducción y rotación externa extrema) cuando se produce un mecanismo de torsión en la inserción de la PLB y en el labrum posterosuperior(3).
Las repercusiones son significativas, ya que este entendimiento puede influir en los enfoques quirúrgicos, destacando la importancia de la fijación mediante un anclaje de sutura en la esquina posterosuperior de la cavidad glenoidea, lo que permite resistir el peel-back torsional.
Stephen J. O’Brien et al., 1998(5)
La historia clínica y la exploración física son fundamentales para establecer un diagnóstico, aunque no existe ningún test exploratorio específico descrito para el diagnóstico de las lesiones del SLAP. Aun así, es importante conocer el test de O’Brien, descrito en este artículo mediante un estudio prospectivo llevado a cabo Stephen J. O’Brien et al. en 1998: “The active compression test: a new a new and effective test for diagnosing labral tears and acromioclavicular joint abnormality”(4), ya que mediante esta maniobra se pueden identificar patologías de la PLB, una estructura crucial debido a su relación con las alteraciones del labrum superior.
El test de O’Brien se realiza colocando el brazo del paciente en una posición de 90° de flexión anterior, 10-15° de aducción y con rotación interna máxima (Figura 2). De esta manera, desplazamos el tendón medial e inferiormente, tensándolo y creando fuerzas de cizallamiento en la cavidad glenoidea. Es importante que el paciente resista la fuerza que el examinador hace hacia abajo y no realizar una fuerza que supere a la resistencia ejercida por el examinador. Y hay que tener en cuenta que la prueba solo se considerará positiva cuando se reduce o se elimina el dolor al realizar la maniobra en supinación máxima.
Hay que recordar que esta maniobra exploratoria es subjetiva, lo cual representa una limitación, ya que las distintas interpretaciones de los resultados podrían cuestionar su utilidad en el diagnóstico de las lesiones de SLAP. Esto deriva en la necesidad de una evaluación clínica completa y de otras pruebas complementarias para confirmar el diagnóstico.
En el artículo de Dean et al. de 2022(9) se proporciona información actualizada sobre la sensibilidad y la especificidad de las maniobras exploratorias para esta patología, considerando que la maniobra con mayor sensibilidad es el dynamic labral shear test, con una sensibilidad del 85%. Esta prueba se realiza con el brazo del paciente abducido entre 90 y 120°, y el codo flexionado a 90°. El examinador sujeta el brazo y lo rota externamente mientras lo lleva hacia la extensión. La prueba es positiva si el paciente siente dolor o se oye un chasquido durante el movimiento. Por otro lado, la maniobra con mayor especificidad es el anterior slide test, con una especificidad del 90%. En esta prueba, el paciente está sentado con las manos en la cintura y con los pulgares hacia atrás mientras el examinador empuja hacia arriba y adelante el codo del paciente en dirección al hombro. La prueba es positiva si hay dolor en la parte anterior del hombro o si se escucha un chasquido (Figura 2).
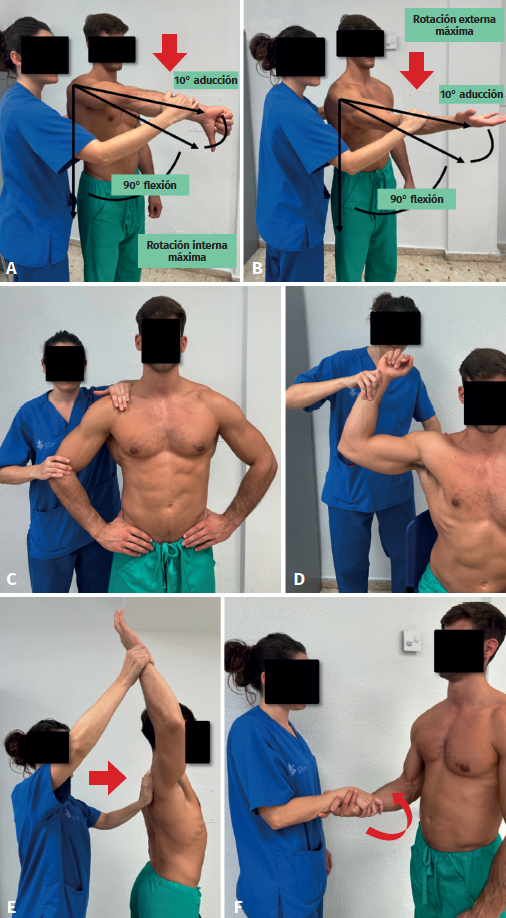
Tras el análisis realizado, se encontró que la combinación de las pruebas puede mejorar la precisión diagnóstica. La combinación de la maniobra de O’Brien y la maniobra de Crank ha demostrado ser la más sensible tanto en paralelo como en serie, con una sensibilidad combinada del 88%. En la maniobra de O’Brien, el paciente permanece sentado con el brazo en abducción entre 90 y 160° mientras el examinador aplica una fuerza axial hacia la articulación glenohumeral a lo largo del húmero, mientras realiza rotación externa e interna del húmero. La maniobra es positiva si se reproduce dolor profundo o se percibe un chasquido (Figura 2).
Por otro lado, la combinación de la maniobra de Yegarson y la maniobra de anterior slide test es la más específica tanto en paralelo como en serie, con una especificidad combinada del 92%. En la maniobra de Yegarson, el paciente permanece sentado con el codo en flexión de 90° y el antebrazo en pronación, se le pide al paciente que supine el antebrazo y flexione el codo mientras el examinador ofrece resistencia a ambos movimientos(8)(Figura 2).
Robert D. Boutin et al., 2018(10)
Como ya sabemos, las lesiones de SLAP son difíciles de identificar solamente por la exploración física y la historia clínica(5). Con la ayuda de la RM, identificamos con precisión las estructuras anatómicas afectadas, que es crucial para obtener un buen diagnóstico y evitar posibles procedimientos innecesarios como la artroscopia.
El artículo de revisión, escrito por Robert D. Boutin en 2018 y titulado “MR imaging of SLAP lesions”(10), nos proporciona criterios diagnósticos detallados para identificar las lesiones de SLAP mediante RM o artro-RM. Este trabajo se convierte en una referencia clave para profesionales médicos, permitiéndonos adquirir un mejor entendimiento de esta técnica diagnóstica y sus utilidades.
Además, destaca la importancia del conocimiento específico necesario para interpretar las imágenes de la RM, incluyendo la comprensión de la apariencia normal del labrum, sus variaciones anatómicas y los patrones característicos de las lesiones de SLAP (Figura 3).
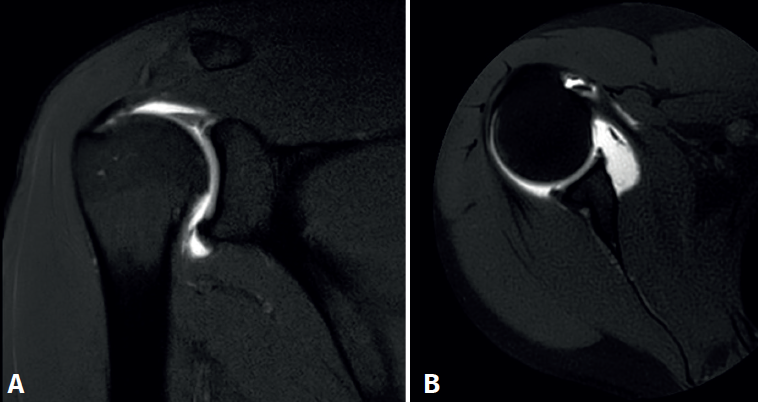
Las variantes anatómicas descritas pueden contribuir a la hipermovilidad y a las microinestabilidades. Estas incluyen el receso sublabral superior, el foramen sublabral y el complejo de Buford, que es cuando el ligamento glenohumeral medio se encuentra engrosado en forma de cuerda y se inserta directamente en el labrum superior sin tejido labral anterosuperior(4).
Dentro de los criterios diagnósticos descritos en el artículo, se encuentra la visualización de la línea simple o ramificada de alta intensidad de señal en el labrum superior, el desprendimiento con alta intensidad de señal entre el labrum y la cavidad glenoidea, y el quiste paralabral que se extiende desde el labrum superior.
Esta comprensión no solo facilita la identificación precisa de las lesiones, mejorando las directrices diagnósticas en la práctica clínica, sino que también permite clasificar los diversos tipos de SLAP presentes en los pacientes, lo cual optimiza la planificación preoperatoria. Aunque hay que señalar que la correlación radiológica y clínica de estos hallazgos es limitada, ya que se puede diagnosticar un SLAP mediante un estudio radiológico en un paciente sin esta clínica.
Matthew R. LeVasseur et al., 2021(2)
En el estudio de leVasseur et al., titulado “SLAP tears and return to sport and work: current concepts”(2), se hace una revisión detallada de la literatura de las lesiones de SLAP. El enfoque principal se centra en el tratamiento actual de estas lesiones, siempre comenzando con modificaciones en la actividad y fisioterapia en aquellos pacientes sintomáticos, centrándose en la corrección de la discinesia escapulotorácica y en la contractura capsular posterior, ya que se ha visto que los pacientes pueden ir bien con tratamiento no quirúrgico.
Cuando el tratamiento conservador fracasa o las exigencias deportivas impiden la modificación de la actividad, se recurre a la cirugía, que puede incluir desbridamiento, reparación, tenodesis o tenotomía del bíceps. La elección entre estas opciones quirúrgicas depende de varios factores, entre ellos el tipo de lesión, la calidad del tejido, la cronicidad, la edad y el nivel de actividad del paciente.
Se ha observado un cambio en las estrategias del tratamiento hacia enfoques menos agresivos, con un aumento en el número de tenodesis del bíceps y una disminución en el número de reparaciones en las últimas dos décadas, con altas tasas de retorno al deporte, alta satisfacción y resultados de buenos a excelentes en atletas(11).
A pesar de estas modas, todavía no se sabe con seguridad el papel que tiene el tendón de la PLB en la biomecánica del hombro, por lo que generalmente, siguiendo el algoritmo de tratamiento indicado en este artículo(2), se realiza un desbridamiento artroscópico del labrum superior y una tenodesis subpectoral abierta en aquellos pacientes más mayores o en aquellos pacientes que presenten cambios degenerativos o roturas tanto en el tendón del bíceps como en el manguito rotador. En cuanto a los pacientes más jóvenes, sobre todo en aquellos que necesitan para su actividad deportiva o laboral fuerza por encima de la cabeza, se les realiza como tratamiento una reparación artroscópica de la lesión mediante anclajes de sutura.
Hay que tener en cuenta que la colocación de un anclaje anterior al tendón del bíceps puede provocar una tensión excesiva del ligamento glenohumeral medio, lo que a su vez puede provocar una limitación de la rotación externa, por lo que se recomienda, para reparar de forma segura el labrum posterosuperior, colocar al menos un anclaje de sutura posterior a tendón del bíceps para resistir el peel-back torsional y localizar este anclaje de sutura en la esquina de la cavidad glenoidea en un ángulo de 45°(3). También hay que tener presente que un nudo voluminoso puede ser la causa de dolor e impingement, por lo que se recomienda utilizar sutura sin nudos.
Todavía nos faltan datos específicos sobre el seguimiento a largo plazo de ciertos procedimientos quirúrgicos y son necesarias más investigaciones para comprender mejor la eficacia de cada una de las opciones.
Conclusión
La lesión de SLAP es una afección compleja del hombro cuya etiología es multifactorial, incluyendo la predisposición anatómica, los traumatismos y la sobrecarga repetitiva. La clasificación de Snyder y el mecanismo de peel-back descrito por Burkhart han sido fundamentales para comprender su fisiopatología. Aunque la RM es el método diagnóstico más utilizado, la artroscopia sigue siendo el gold standard para confirmar la lesión. El tratamiento inicial suele ser conservador en la mayoría de los casos; sin embargo, cuando este fracasa o el paciente tiene unas demandas funcionales altas, se opta por el tratamiento quirúrgico. La cirugía consiste en realizar una tenotomía o tenodesis del tendón del bíceps o bien una reparación artroscópica de la lesión, dependiendo de la edad del paciente y de sus necesidades funcionales.
