Introducción
Epidemiológicamente, las fracturas de escápula constituyen en torno al 1% de todas las fracturas y aproximadamente el 5% del total de las fracturas que afectan al hombro. Por ello, podemos considerarlas fracturas inusuales(1).
Es importante reconocer que el tratamiento quirúrgico de este tipo de lesiones no constituye un nuevo fenómeno ni un producto de la cultura quirúrgica de nuestra especialidad. De hecho, existe un amplio cronograma de hitos históricos en el diagnóstico y el manejo de estas lesiones.
La primera clasificación de las fracturas de escápula se remonta al año 1723, gracias al extraordinario trabajo de Jean Louis Petit(2), quien las clasificó entre fracturas de cuerpo, cuello y ambas apófisis. Posteriormente, fueron documentadas radiográficamente por Grune en 1911(3). Dos años más tarde, el cirujano belga Albin Lambotte publicó el primer caso de fractura de escápula tratado mediante reducción abierta y fijación interna (RAFI)(4). En adelante, fueron publicadas varias series de casos en Europa y los Estados Unidos durante la primera mitad del siglo XX; Reggio y posteriormente Fischer publicaron las primeras series de fracturas intraarticulares(5).
La inmensa mayoría de las fracturas de escápula acontecen como resultado de traumatismos de alta energía, por lo que es habitual encontrar otras lesiones asociadas, como pueden ser lesiones de la caja torácica, neumotórax, traumatismo craneoencefálico o lesiones vasculonerviosas. Hasta en el 80-95% de los casos se encuentran asociadas a otras fracturas como costales, de clavícula, de húmero, etc.
Se ha descrito también que estas fracturas pueden producirse por avulsión, como resultado de un mecanismo indirecto y también se han descrito fracturas de escápula por mecanismo de fatiga o estrés(1).
Una evaluación clínica completa se antoja fundamental en aquellos pacientes con fracturas de la escápula, debido a la alta tasa de lesiones asociadas presentes en numerosas series publicadas de pacientes tratados quirúrgicamente(6,7,8). De estas series obtenemos que hasta el 50% de estos pacientes asocian otras fracturas de miembro superior; alrededor de un 10% asocian lesiones del plexo braquial y de nervio periférico; lesiones torácicas hasta en el 80%; y lesión espinal y encefálica en el 15%.
Clínicamente, estas lesiones cursan con dolor localizado, inflamación y aumento de la sensibilidad. Poca deformidad (“pseudorroturas del manguito”) e impotencia funcional con el brazo en aducción.
En pacientes con traumatismos de alta energía una radiografía de tórax o una tomografía computarizada de cuerpo (body-TC) pueden ser la primera oportunidad para identificar una fractura de escápula.
A pesar de ello, debemos solicitar un estudio radiográfico con proyecciones anteroposterior (Grashey), lateral transescapular (‘Y’ de escápula) y axial. Una proyección anteroposterior satisfactoria nos permitirá apreciar la superficie articular de la glenoides con forma de media luna. Una buena proyección lateral en ‘Y’ nos permitirá apreciar la base del acromion orientada posteriormente y la coracoides anteriormente, así como la superposición del ángulo superomedial(9).
La TC con reconstrucciones 3D ha demostrado ser el gold standard para aquellas fracturas subsidiarias de tratamiento quirúrgico mediante RAFI, es decir, fracturas desplazadas del cuerpo y el cuello. En el trabajo de Anavian et al. se refleja que la TC 3D mostró una mayor tasa de fiabilidad inter- e intraobservador en la precisión para la medición del desplazamiento, así como la medición de la angulación, la medialización, el ángulo glenopolar y la traslación escapular(10).
Es importante no confundir las variantes de la normalidad, sobre todo en el estudio mediante radiografía simple. Un os acromiale consiste en un fallo de coalescencia de los centros de osificación adyacentes, son bilaterales hasta en un 60% de los casos y se estima que afectan a un 2-3% de la población. El acromion presenta 4 núcleos de osificación: basiacromion, metacromion, mesoacromion y preacromion (Figura 1). El fallo de osificación suele darse más frecuentemente entre meso- y metacromion. Las hipoplasias glenoideas, menos frecuentes, y las líneas epifisarias pueden llevar también a equivocación a la hora de valorar radiográficamente las fracturas de escápula.
Figura 1. Tipos de os acromiale. A: metacromion; B: mesoacromion; C: preacromion.
Se han desarrollado muchas clasificaciones para las fracturas de escápula. La anatomía única de este hueso plano supone un desafío para desarrollar un único sistema de clasificación que sea fácilmente comprensible y tenga al mismo tiempo un valor pronóstico.
Clásicamente (Petit, 1723)(2), la clasificación más usada era la anatómica, que dividía estas fracturas en aquellas que afectaban al cuerpo, al cuello y a las apófisis. Algunas de las clasificaciones más comprensibles incluyen las de Hardegger et al.(11), Ada y Miller(12), y la Orthopaedic Trauma Association/AO Foundation (OTA/AO)(13). Las dos primeras incluyen subclasificaciones basadas en patrones comúnmente encontradas en la práctica clínica. La clasificación de la OTA/AO publicó en 2018 una actualización de la clasificación en la que divide la escápula en 3 segmentos básicos: cuerpo, ambas apófisis y fosa glenoidea; y subdivide estas últimas en función del cuadrante afectado y el número de fragmentos presentes.
Figura 2. Diagrama basado en la clasificación de Ideberg para las fracturas de glenoides.
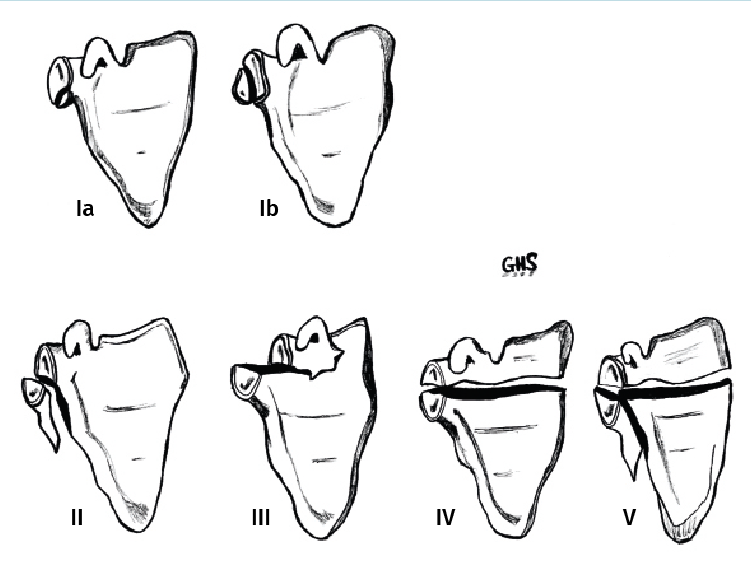
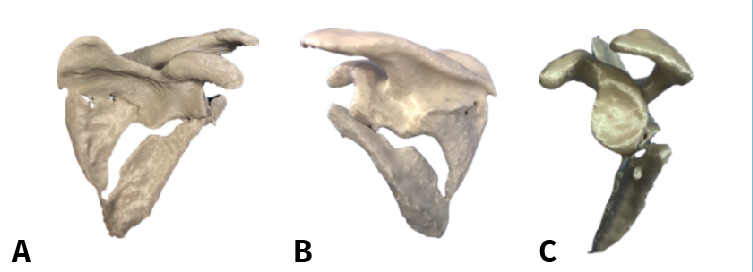
Probablemente, la clasificación más usada y conocida para las fracturas de glenoides sea la de Ideberg(14), actualizada por Mayo et al.(8) y basada en los hallazgos de imagen e intraoperatorios de 27 individuos con fracturas de glenoides. Esta consiste en la siguiente división (Figura 2):
- Tipo I: avulsión del margen anterior (IA, más frecuente) o posterior (IB). Se trata de fracturas producidas por un mecanismo indirecto tras luxaciones o subluxaciones de la cabeza.
- Tipo II: transversas u oblicuas a través de la glenoides. Presentan un fragmento anterior libre y son fracturas inestables.
- Tipo III: oblicuas a la glenoides y el cuello hasta la mitad del borde superior de la escápula. Son inestables.
- Tipo IV: horizontales desde la glenoides y el cuello hasta el borde medial. Suponen una incongruencia articular.
- Tipo V: combinación de los tipos III y IV. Son fracturas de alta energía.
- Tipo VI (añadidas por Goss)(15): conminución glenoidea.
Ogawa et al. propusieron un sistema específico de clasificación para las fracturas del acromion y la coracoides(16,17). Las fracturas de la coracoides fueron clasificadas en función de si la línea de fractura se trazaba anterior o posterior a los ligamentos coracoclaviculares, mientras que las fracturas de acromion se clasificaban en función de la proximidad de la fractura a la incisura espinoglenoidea.
Caso clínico
Figura 3. Radiografías anteroposterior (A) y lateral (B).
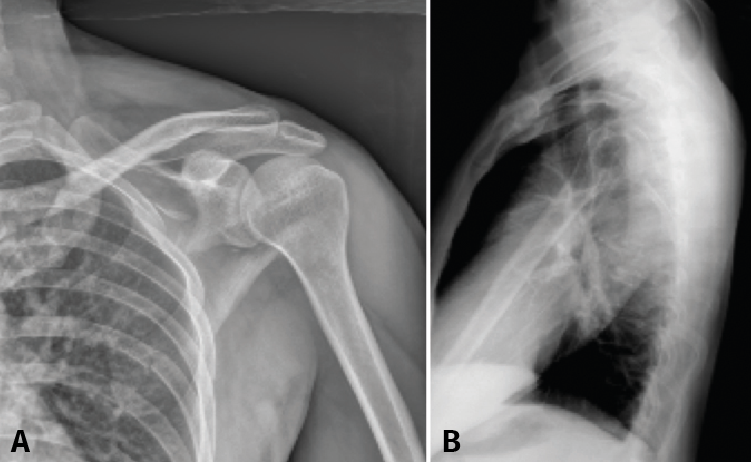
Presentamos el caso de un varón de 35 años, cerrajero de profesión y diestro. Sin antecedentes medicoquirúrgicos de interés. Sufre una caída desde un andamio de aproximadamente 2 metros de altura. Como resultado, es diagnosticado de una fractura de escápula en varios fragmentos, fractura del sexto arco costal derecho y una fractura no desplazada del ala sacra derecha. Las imágenes de la radiografía simple, de la TC y su reconstrucción 3D se muestran en las Figuras 3, 4 y 5.
Figura 4. A y B: corte axial; C y D: sagital; E: coronal de tomografía computarizada (TC).
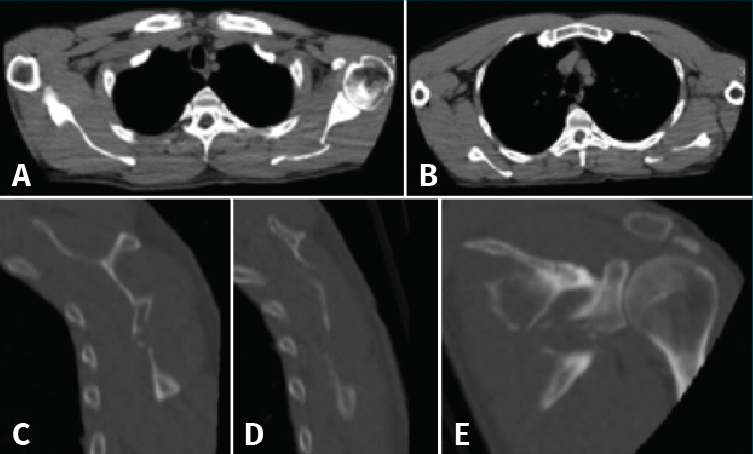
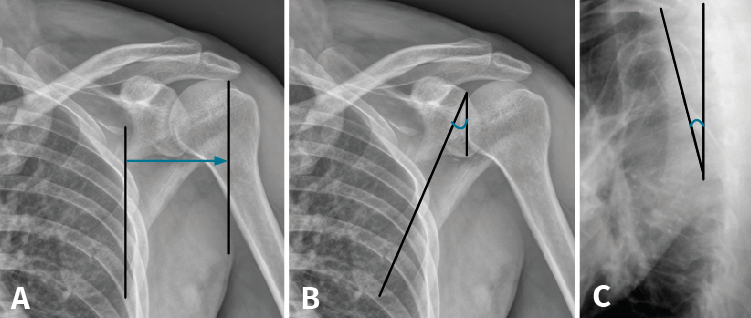
Tras la realización del estudio de imagen obtuvimos unas medidas de 64 mm para el offset del borde lateral, un ángulo glenopolar de 27,5°, una angulación de la deformidad correspondiente a 12,9° (Figura 6) y, por último, una superficie articular conservada íntegramente, visualizada en los cortes y en la reconstrucción tridimensional de la TC.
Figura 5. Reconstrucción tridimensional de tomografía computarizada (TC). A: visiones anteromedial; B: posteromedial; y C: posterior.
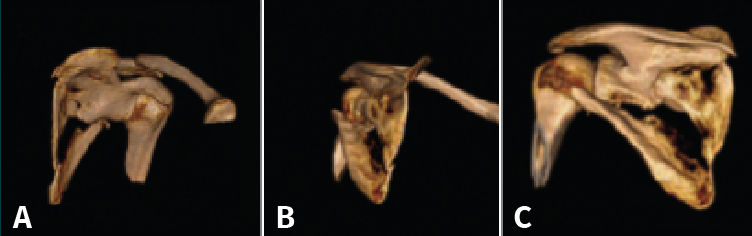
Realizamos una impresión tridimensional de la escápula como soporte para la planificación quirúrgica (Figura 7). Dicha reconstrucción, además de suponer una mejor visualización de la fractura para el cirujano con antelación al momento de la cirugía, nos permite preseleccionar el material de osteosíntesis que vamos a utilizar y calcular las medidas de las placas y los tornillos individualizando cada caso.
Figura 6. A: offset del borde lateral; B: ángulo glenopolar; C: angulación de la deformidad.
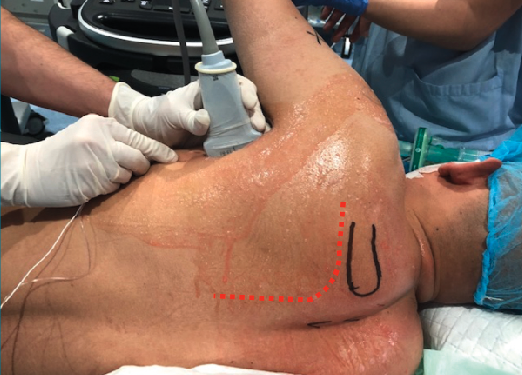
Una vez planificada la cirugía, el paciente es sometido a anestesia locorregional mediante bloqueos axilar e interescalénico más anestesia general. Colocamos al paciente en decúbito lateral con el miembro superior izquierdo libre para permitirnos libertad a la hora de realizar maniobras de reducción. Realizamos un abordaje posterior de Judet, en el que realizamos una incisión con forma de ‘L’ invertida de manera que uno de los dos “brazos”, horizontal, discurre siguiendo el borde inferior de la espina de la escápula, desde la base del acromion hasta el borde medial de la escápula, y otro “brazo” vertical discurre siguiendo craneocaudalmente todo el borde medial (Figura 8).
Figura 7. Visiones anterior (A), posterior (B) y lateral-articular (C) del modelo tridimensional de nuestro paciente.
A modo de recuerdo anatómico, cabe reseñar que el origen del deltoides y la inserción del trapecio se encuentran juntos a lo largo de la espina, el acromion y la porción lateral de la clavícula. En la cara posterior se insertan el elevador de la escápula y los romboides mayor y menor a lo largo del borde medial y actúan como elevadores de la escápula. El supraespinoso ocupa la fosa superior de la espina escapular. Inferior a la espina se encuentran el infraespinoso y los redondos mayor y menor.
Figura 8. Anestesia locorregional ecoguiada y señalización del abordaje quirúrgico.
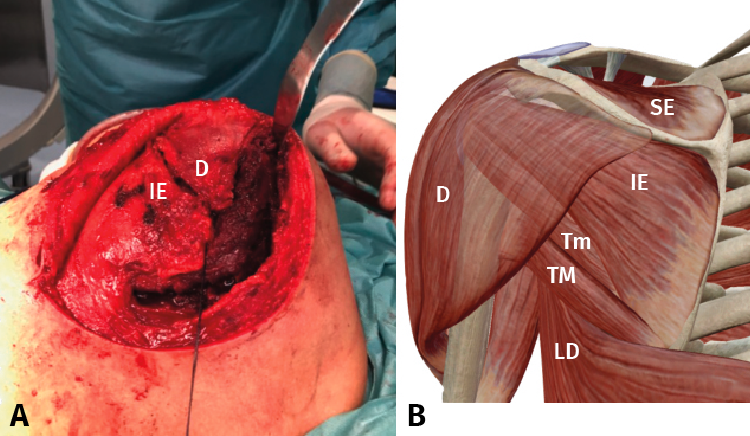
Una vez realizada la disección más superficial, la fascia dorsal es disecada a lo largo del margen inferior de la espina y de la base del acromion para permitirnos visualizar el deltoides. Una vez rechazada la fascia, desinsertamos el deltoides de la espina de la escápula y visualizamos los vientres musculares del infraespinoso y el redondo menor (Figura 9). Ambos músculos los desinsertamos cuidadosamente con el periostotomo comenzando de medial a lateral. Visualizamos el pedículo neurovascular del infraespinoso en el espesor de la superficie anterior del músculo. A continuación, con ayuda de separadores de Hohmann, obtenemos una correcta visualización de la superficie posterior del hueso y, por lo tanto, del foco de fractura, que presenta 2 trazos principales; el más largo, horizontal, se dirige hacia el cuello de la escápula.
Figura 9. Disección muscular (A) y su comparación con un diagrama de las relaciones anatómicas de la escápula (B). D: deltoides; IE: infraespinoso; LD: dorsal ancho (latissimus dorsi); SE: supraespinoso; TM: redondo mayor (teres major); Tm: redondo menor (teres minor). Fuente: VisibleBody® app.
Los márgenes mediales de la escápula tienen un espesor aproximado de 10-14 mm y, por ello, permiten una sujeción cortical densa para el posterior montaje de la placa. Una vez obtenida una visualización óptima del foco de fractura, obtenemos las placas que vamos a utilizar, que ya habíamos seleccionado previamente gracias a nuestro modelo tridimensional que utilizamos en la planificación preoperatoria. En este caso, optamos por colocar 2 placas anatómicas premoldeadas Scapula Plating System®, de la casa comercial Acumed, una en ‘L’ invertida, para el borde medial, y otra recta, con ensanchamiento lateral para los tornillos glenoideos, para el borde lateral (Figura 10).
Figura 10. Exposición del foco de fractura (A) y su comparación con el resultado tras la reducción y la fijación interna con placas y tornillos (B).
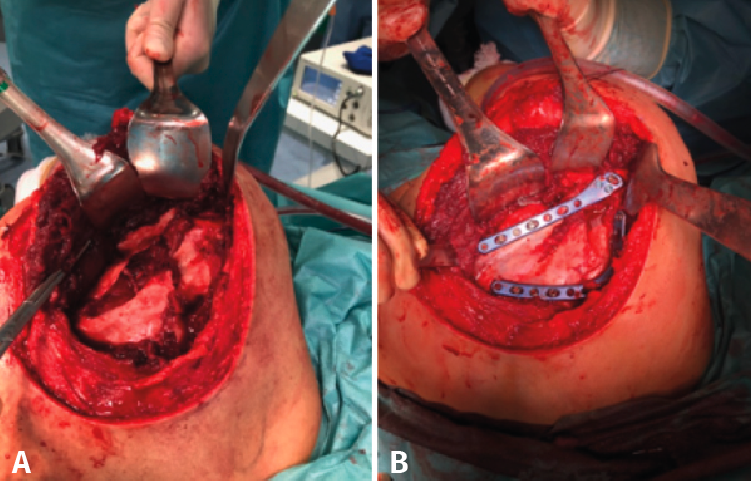
Una vez colocados los tornillos, comprobamos la correcta reducción de la fractura mediante control fluoroscópico. Dejamos un drenaje aspirativo subcutáneo, que retiraríamos a las 24 horas de la cirugía, momento en el que hacemos el primer control radiográfico. El paciente sale del quirófano con un cabestrillo que mantenemos durante 4 semanas, en las cuales le permitimos iniciar ejercicios de péndulo. Entre la segunda y la cuarta semana tras la cirugía el paciente comienza a realizar ejercicios pasivos en todo el rango de movimiento. A partir de la cuarta semana, son permitidos los ejercicios activo-asistidos hasta la sexta semana, momento en el que se le permite realizar ejercicios activos, una vez que se espera encontrar signos de consolidación clínicos y radiológicos.
Resultados
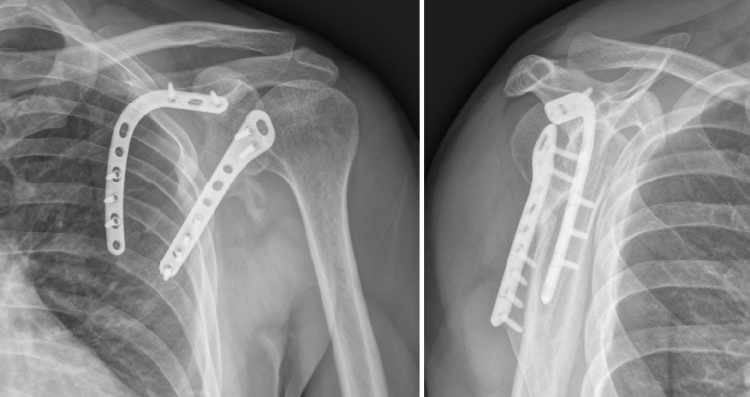
En el control de la cuarta semana postoperatoria se observaron signos de consolidación radiográfica y ausencia de dolor sin medicación analgésica (escala visual analógica = 0). Al final del seguimiento (7 meses tras el tratamiento quirúrgico) el paciente conseguía una movilidad activa consistente en 120° de flexión y de abducción, una rotación interna suficiente para tocar con el pulgar su espalda a nivel de la vértebra T12 y una rotación externa en la que conseguía llevarse la mano a la nuca sin antepulsar el codo. Se evidenció, no obstante, una leve pérdida de fuerza con respecto al hombro contralateral. Tras 112 días de baja laboral desde el día del accidente, el paciente fue reincorporado a su puesto de trabajo laboral sin secuelas reseñables y con el control radiográfico que se muestra en la Figura 11.
Figura 11. Control radiográfico al final del seguimiento (7.º mes postoperatorio).
Discusión
Las fracturas de la escápula, generalmente, no plantean tratamientos de carácter urgente a menos que se trate de una fractura abierta, en cuyo caso el tratamiento se guiaría por los mismos principios que el resto de las fracturas abiertas; normalmente, cuando se producen este tipo de lesiones, suelen acontecer a nivel del acromion, ya que se trata de un hueso superficial.
Aquellas fracturas que se producen en un contexto de traumatismo de alta energía pueden advertir otro tipo de lesiones vitales que requieren un tratamiento preferente encaminado a salvar la vida del paciente.
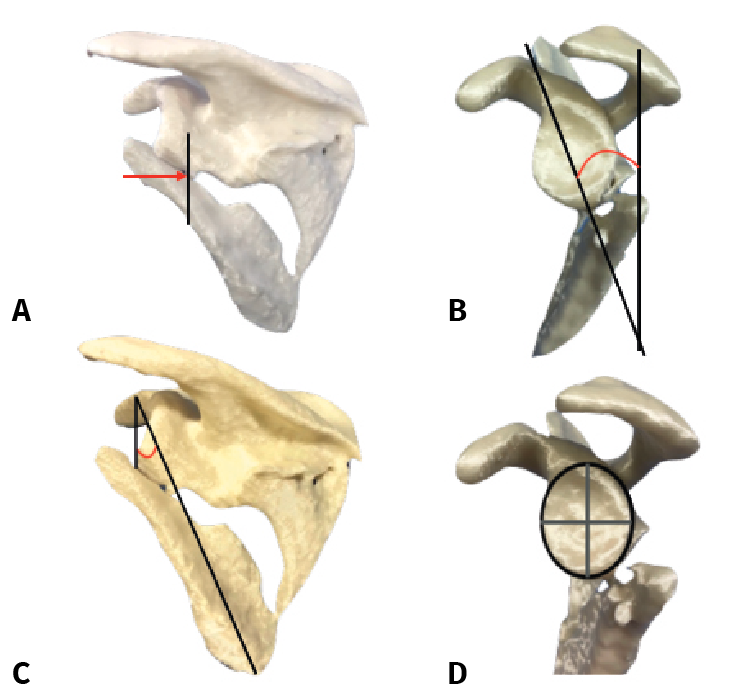
La reconstrucción tridimensional de la TC se acepta como el método más preciso para visualizar estas lesiones y realizar una mejor evaluación del porcentaje de superficie articular afectada, del offset del borde lateral, de la deformidad angular y del ángulo glenopolar, ya que pueden ser medidos cuantitativamente. Además, una impresión tridimensional permite al cirujano una mejor planificación de la cirugía en cuanto a las maniobras de reducción necesarias y a las medidas del material de osteosíntesis que será requerido para solidarizar los fragmentos fractuarios en el momento de la intervención (Figura 12).
Figura 12. Mediciones realizadas sobre el modelo tridimensional del caso clínico: offset del borde lateral (A), deformidad angular (B), ángulo glenopolar (C) y porcentaje de la superficie articular afectada (D).
Se ha observado que un ángulo glenopolar inferior a 22° se relaciona directamente con una peor escala funcional de Constant(18,19).
La impresión de modelos tridimensionales individualizados basada en las reconstrucciones de la TC está cada vez más extendida en nuestros hospitales, no solo para las fracturas de escápula sino también para otro tipo de fracturas complejas en huesos (o la porción articular de los mismos), cuya configuración anatómica en los 3 planos del espacio no resulta fácil de visualizar para el cirujano. Samalia et al.(20) estudiaron 52 pacientes con fracturas articulares complejas de calcáneo, meseta tibial y radio distal, llevando a cabo la impresión de modelos tridimensionales a tamaño real en cada uno de los casos, concluyendo que el tiempo quirúrgico había sido reducido un 15% en comparación con procedimientos equiparables realizados previamente, así como una reducción similar en términos de costes. Asimismo, utilizaron los modelos con fines docentes para el entrenamiento de los residentes. Además, tanto los cirujanos como los pacientes obtuvieron una mejor comprensión de los patrones de las fracturas y, por lo tanto, una mayor puntuación en los cuestionarios de satisfacción.
Recientemente, Morgan et al.(21) publicaron un metaanálisis en el que incluyeron 17 estudios (ensayos aleatorizados, cohortes, casos-controles y series de casos; 922 pacientes en total) y evaluaron los resultados en términos de tiempo quirúrgico, pérdida intraoperatoria de sangre y número de veces de uso de la fluoroscopia intraoperatoria, obteniendo una reducción del 19,85, el 25,73 y el 23,80%, respectivamente. Otros trabajos(22) hacen hincapié en las ventajas de la impresión tridimensional con fines docentes para el entrenamiento en cirugía traumatológica.
Esta práctica está más ampliamente extendida en otros campos como la neurocirugía o la cirugía maxilofacial, pero es innegable que existe infinidad de potenciales aplicaciones dentro de la cirugía traumatológica, como el uso de estos modelos en la reconstrucción de deformidades esqueléticas, tumores o, como se expone en el presente trabajo, en fracturas de anatomía compleja. No es menos cierto que precisa un personal entrenado en la utilización del software pertinente para llevar a cabo la impresión del modelo tridimensional.
En cuanto a las indicaciones de tratamiento definitivo de las fracturas de escápula, persisten siendo relativas; sin embargo, cada vez existen más publicaciones que demuestran buenos resultados asumiendo bajos riesgos quirúrgicos. Es cierto que la mayoría de las publicaciones se basan en la experiencia personal y únicamente unos pocos basan las indicaciones en parámetros y medidas cuantitativas(23).
Muchas de las publicaciones utilizan los términos “desplazamiento” o “inestable” de manera inespecífica y muy pocos han propuesto guías basadas en parámetros de medida.
En general, se acepta que:
- El tratamiento conservador basado en 2 semanas de inmovilización con cabestrillo seguidas de una movilización precoz se indica en la inmensa mayoría de las fracturas de escápula, ya que en torno al 90% de las fracturas están mínimamente desplazadas con una alineación aceptable. Como resultados, lo esperable es encontrar la consolidación hacia la sexta semana y una recuperación funcional completa.
- El tratamiento quirúrgico basado en la RAFI se reserva para aquellos casos en los que exista inestabilidad glenohumeral, entendida como una afectación de la superficie glenoidea superior al 25% acompañada de subluxación cefálica, un escalón o gap articular superior a 5 mm o bien una medialización excesiva de la glena. El tratamiento quirúrgico también está reservado para aquellas fracturas de cuello desplazadas, entendidas como una angulación mayor a 40° o separación mayor a 1 cm. Además, indicaríamos un tratamiento quirúrgico para fracturas abiertas, pérdida de la función del manguito rotador, fracturas de la coracoides desplazadas más de 1 cm o para aquellos casos en los que exista una doble disrupción del complejo suspensorio superior del hombro (concepto descrito por Goss(24) que hace referencia al anillo osteoligamentoso formado por la glenoides, la coracoides, la clavícula y el acromion junto con los tejidos blandos que conectan estas estructuras). El abordaje quirúrgico más frecuentemente utilizado es el posterior de Judet, que describimos en la presentación de nuestro caso clínico.
Conclusiones
Pese a que el tratamiento quirúrgico de las fracturas de escápula fue descrito hace más de un siglo, ha sido en las 2 últimas décadas cuando se han publicado más trabajos científicos acerca de ello. Aunque todavía no existe un completo consenso en cuanto a los límites del desplazamiento y la angulación que permitan la indicación quirúrgica, los últimos avances en técnica de imagen permiten ajustar más las medidas y guiar la decisión. La TC con reconstrucción tridimensional nos ayuda a mejorar la precisión de las medidas de desplazamiento y deformidad, y planificar así de manera más segura la cirugía.
La impresión de modelos tridimensionales, en general, y de las fracturas de la escápula, en particular, constituye una herramienta innovadora y útil mediante la cual el cirujano obtiene una mejor información preoperatoria que le permite visualizar la anatomía de la fractura a tamaño real con antelación y poder así disminuir el tiempo quirúrgico y la dosis de radiación intraoperatoria. En definitiva, puede favorecer una práctica médica de calidad e individualizada a un coste razonable. Precisa, no obstante, un personal entrenado en la impresión de estos modelos.
Los objetivos de la cirugía en las fracturas complejas de escápula se pueden llegar a asemejar a los de las fracturas en otras regiones: conseguir una reducción anatómica de la glenoides, restablecer la longitud, el alineamiento y la rotación, así como proporcionar la estabilidad que permita un correcto tratamiento rehabilitador posteriormente.
Es frecuente encontrar variantes de estas lesiones en la población anciana debido a la fragilidad ósea, pero es importante tener presente que en la población activa suelen estar asociadas a traumatismos de alta energía y, por tanto, no debemos subestimar las posibles lesiones asociadas a otros niveles que pudiesen comprometer incluso la vida del paciente y el tratamiento definitivo debe ser coordinado junto con el resto de los especialistas médicos y quirúrgicos.