Introducción
Las lesiones del tendón del subescapular son una causa frecuente de dolor del hombro. Actualmente las lesiones del tendón del subescapular son cada vez diagnosticadas y tratadas con más frecuencia. La dificultad en su diagnóstico y tratamiento es debida a su retracción y fibrosis; sobre todo en las lesiones crónicas la movilización es más complicada. El pronóstico varía si las roturas son aisladas o tienen lesiones asociadas (roturas del tendón supraespinoso o del tendón de la porción larga del bíceps –PLB–), si son agudas o crónicas y si el tratamiento se retrasa(1). El antecedente de traumatismo, la clínica y la exploración física sistemática nos harán sospechar de la lesión del tendón del subescapular(2).
El músculo subescapular es muy importante en la funcionalidad del hombro, tanto por ser un potente rotador interno, como estabilizador del hombro(2). Al repararlo, ganamos funcionalidad y, asociado con roturas del tendón del supraespinoso, este es reparado mejor y con menor tensión(3).
Las lesiones del tendón del subescapular pueden afectar a entre el 2 y el 10% de las lesiones del manguito rotador(4,5,6,7), pero artículos más recientes reportan hasta un 50% de las lesiones del manguito rotador(8).
Diferentes factores sumados a una disminución del espacio subcoracoideo pueden contribuir a las roturas del tendón del subescapular(9).
Las lesiones se clasifican en parciales o totales y, en este último caso, ocupar parte o toda la inserción del tendón(10); Lafosse las clasifica en 5 tipos: I, lesión parcial del tercio superior; II, lesión completa del tercio superior; III, lesión completa de los dos tercios superiores; IV, lesión completa con la cabeza humeral bien centrada y degeneración grasa menor de 3; y V, lesión completa con subluxación de la cabeza humeral, conflicto coracoideo y degeneración grasa mayor de 3(11).
La etiología puede ser traumática, por caída con el brazo en hiperextensión o rotación externa (RE) con el brazo abducido, luxación o las degenerativas(5,12).
Es muy importante la exploración física detallada buscando un aumento de la RE y realizando las maniobras específicas: lift off(12), belly test(13), the bear-hug test(14) (abrazo del oso) y test de Napoleón(15). Parece ser que el bear-hug test y el de Napoleón detectan mejor lesiones parciales y el lift off solo es positivo en lesiones completas(14,15,16,17).
La radiografía en las proyecciones estándar ayuda a descartar otras patologías y en la visión de perfil de escápula se puede valorar la morfología de la apófisis coracoides y la distancia coracohumeral. La resonancia magnética nuclear (RMN) nos confirma el diagnóstico, el tipo de lesión, el grado de retracción y la degeneración grasa, la presencia o no de atrofia muscular e informa de otras patologías asociadas, como el impingement coracoideo y el estado del tendón de la PLB en los cortes axiales, y la afectación del resto del manguito rotador. Hay que tener en cuenta que la luxación de la PLB nos debe hacer sospechar una lesión del tendón subescapular(2,18).
La ecografía, al ser una prueba dinámica, nos puede ayudar si hay atrapamiento coracohumeral.
Hay que tener en cuenta que la RMN estándar y la ecografía tienen falsos negativos en las lesiones parciales, siendo la artro-RMN mucho más sensible(19,20,21,22) (Figura 1).
Figura 1. Corte axial de una resonancia magnética nuclear donde se observa una luxación del tendón de la porción larga del bíceps.
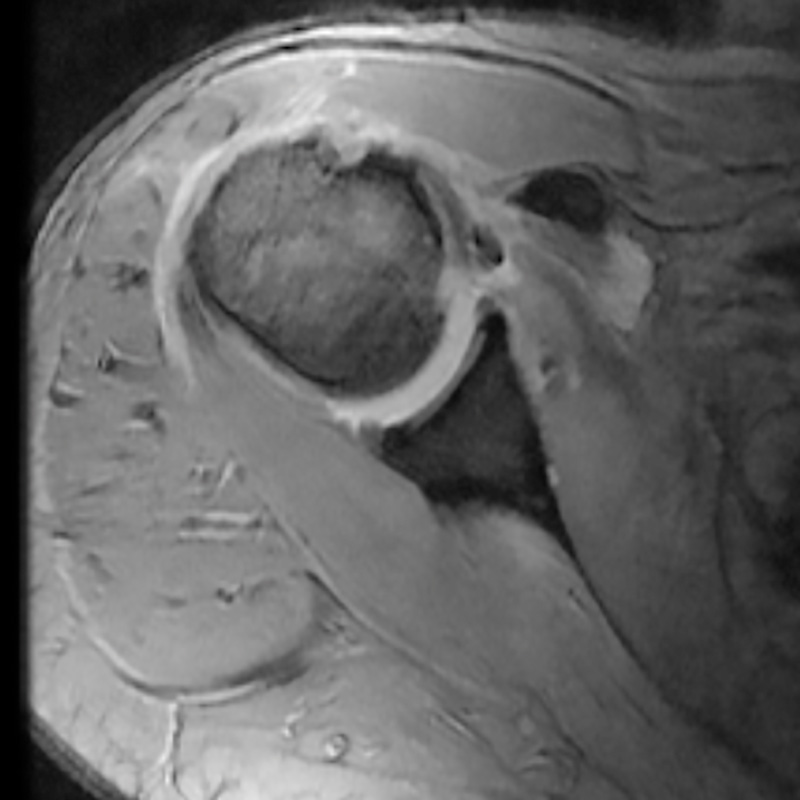
El bridging sign es un hallazgo de RMN que correspondería con el signo de la coma artroscópico descrito por Burkhart(2) y es específico de las lesiones completas del tendón del subescapular y de la inserción del tendón del supraespinoso(23).
Las indicaciones descritas en la bibliografía para la sutura del tendón del subescapular serían: lesiones traumáticas agudas, lesiones crónicas con déficit funcional, descentralización de la cabeza, inestabilidad y rerroturas sintomáticas. La degeneración grasa no contraindica la intervención, aunque sí la artropatía glenohumeral(2,24,25).
La reparación del tendón del subescapular aislada o junto con el resto del manguito mejora los resultados funcionales. La tenotomía o tenodesis del tendón de la PLB es recomendada con la inestabilidad o luxación de este(26,27,28,29,30,31,32,33,34).
En lesiones que afectan al tercio superior se considera que un anclaje es suficiente, pero las que afectan al 100% de la inserción necesitarían 2 anclajes(2,35). La indicación de coracoplastia varía según diferentes autores y se recomienda cuando la distancia coracohumeral es menor de 7-10 mm(2,36).
En este artículo exponemos nuestra experiencia en el diagnóstico, el tratamiento y los resultados obtenidos en la sutura del tendón del subescapular mediante técnica artroscópica.
Métodos
Se trata de un estudio retrospectivo, que incluye a 13 pacientes intervenidos en nuestro servicio por 2 de los autores, entre los años 2014 y 2016, con el diagnóstico de rotura completa del tendón del subescapular tanto aguda como crónica y en los que durante la intervención este fue tratado mediante sutura. Se identificaron y trataron las lesiones asociadas.
Los pacientes fueron evaluados preoperatoriamente, a las 6 semanas, 3 y 6 meses postoperatorios y al alta clínica.
El alta cínica se dio después de tener el alta por parte del servicio de rehabilitación, cuando el paciente tiene una escala visual analógica (EVA) menor de 1, rango de movilidad y fuerza completa o simétrica con el lado contralateral o estos parámetros se estabilizaron.
Se examinó el rango de movilidad: los grados de RE, la flexión anterior y la abducción (ABD). Para la rotación interna se evaluó el nivel alcanzado por la mano detrás de la espalda. También la EVA para el dolor con puntuaciones de 0 a 10 y el test de Constant-Murley. También se registró el tiempo transcurrido entre la lesión y la cirugía, el tiempo de inmovilización y el de rehabilitación.
En cuanto a la técnica quirúrgica, el paciente se coloca en posición de silla de playa y utilizamos la óptica de 30°. La técnica quirúrgica se inicia con una visión desde el portal posterior estándar para la articulación glenohumeral. Se utilizan dos portales de trabajo: uno anterior, pegado al borde lateral de la punta de la coracoides, más medial al habitual y que se utiliza para la inserción de anclajes, y el otro anterosuperolateral de trabajo, en el borde anterolateral del acromion. Puede también utilizarse como portal de visión (out box) para identificar la lesión, la colocación de anclajes y comprobar la sutura, aunque no es una técnica que nosotros utilicemos habitualmente (Figura 2).
El primer paso que seguimos para la sutura del tendón del subescapular es la identificación de la lesión (Figura 3). En las roturas parciales, es relativamente sencillo identificarlas; las crónicas pueden ser más laboriosas por la retracción y fibrosis del tendón. El signo de la coma nos ayuda a identificarla(2). Realizamos el portal anterior y colocamos una cánula. El examen artroscópico de la articulación ayuda a identificar las lesiones asociadas.
Figura 2. Portales de artroscopia para la reparación del tendón subescapular. Paciente en silla de playa. Visión lateral.
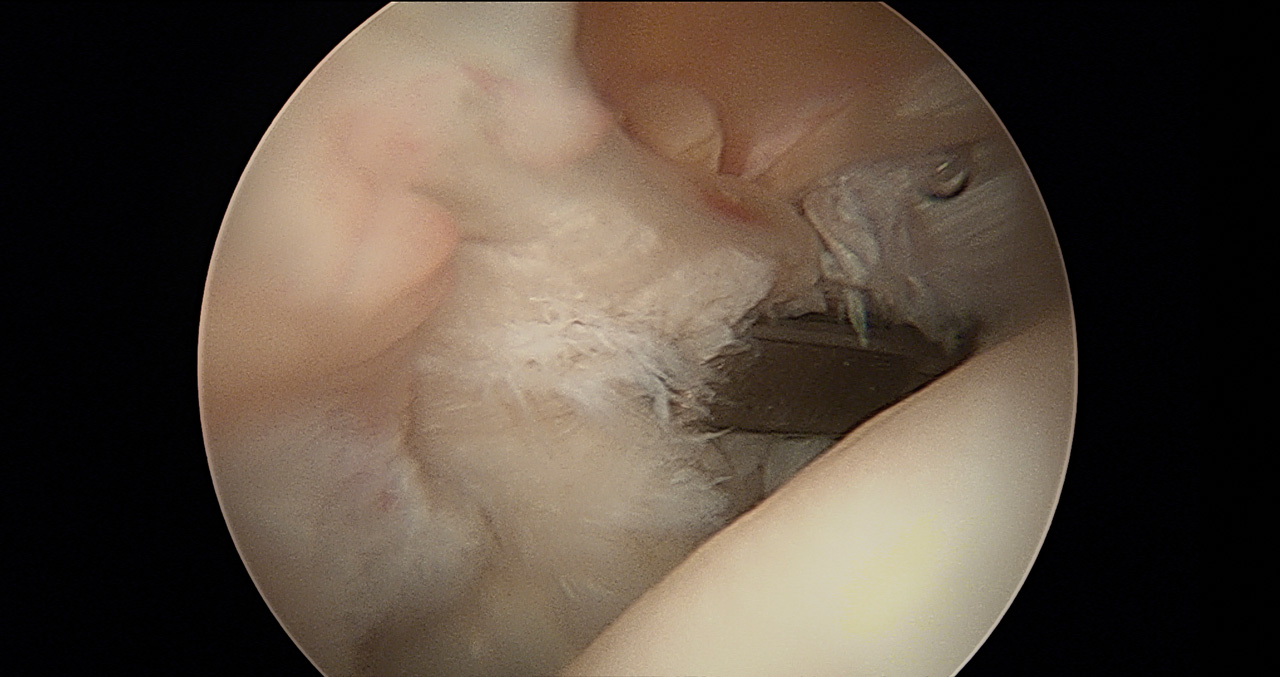
Figura 3. Rotura completa del tendón del subescapular. Paciente en silla de playa, hombro derecho, visión desde el portal posterior con óptica de 30°. Tracción del tendón.
Al explorar el tendón de la PLB, delante de lesiones parciales, hiperemia, subluxación o luxación de la PLB se realizó tenotomía del mismo tendón. Las lesiones del tendón del supraespinoso y/o tendón del infraespinoso se intentan suturar; lo realizamos después de la sutura del tendón del subescapular.
Se recomienda pasar un hilo de sutura desde el portal anterolateral para traccionar y comprobar la movilidad del tendón del subescapular. Realizamos la apertura del intervalo rotador. Si la distancia subcoracoidea es menor de 7 mm se puede realizar una coracoplastia. La medición corresponde más o menos a 1,5 del diámetro de la fresa motorizada de 4,5 mm. Posteriormente, se realiza la liberación, el desbridamiento y la movilización del tendón y se comprueba si llega a su lugar de inserción. Hay que tener cuidado con las estructuras neurovasculares, que incluyen el nervio axilar, la arteria axilar, el nervio musculocutáneo y el tronco lateral del plexo braquial, al desbridar la parte anterior del tendón del subescapular.
Preparamos la huella de inserción del tendón del subescapular desde el portal anterolateral con el sinoviotomo. Desde el portal anterior se colocan 1 o 2 anclajes de 5,5 mm y doble hilo, según el tamaño de la lesión. Los transportamos al portal anterolateral y, con un sistema de pinza pasasuturas directo desde el portal anterolateral, se pasan las suturas y se recogen por el portal anterior, anudando con nudos de tipo colchonero. También se pueden utilizar para pasar los hilos métodos indirectos de tipo lasso o pinzas penetradoras. Se comprueba la aposición del tendón en la cara anterior de la cabeza humeral, la movilidad y la estabilidad del tendón.
La pauta postoperatoria fue inmovilización con sling durante 6 semanas; a partir de la cuarta se remite a rehabilitación, para realizar movilidad pasiva, limitando a 0° la RE y a 45° la flexoabducción hasta las 6 semanas. Posteriormente se va incrementando la movilidad pasiva y activa según la tolerancia.
Con respecto al estudio estadístico, el análisis estadístico se llevó a cabo con el programa SPSS v10.0. Las comparaciones de variables cuantitativas normales se hicieron con el test de la t de Student. El nivel de significación se estableció en p < 0,05.
Resultados
De los 13 pacientes, 4 eran agudos y 9 crónicos; 6 eran mujeres y 7 hombres, con una edad media de 57,5 años (24-73); 8 corresponden a lado dominante y 5 no dominante. El intervalo de tiempo entre la lesión o el comienzo de la sintomatología y la cirugía fue de 18 semanas (2-48). En 8 pacientes (61,5%) se realizó tenotomía de la PLB y en 6 (46%) se suturó el tendón del supraespinoso. La inmovilización media postoperatoria fue de 5,6 semanas (4-6). La rehabilitación se inició de media a las 4 semanas, la rehabilitación total después de la cirugía fue de 4,2 meses (4-6) y el alta clínica a los 7 meses (4-12).
Se evaluó la movilidad –la RE, flexión y ABD–, la EVA y el test de Constant-Murley antes de la cirugía, a las 6 semanas, 3 y 6 meses postoperatorios y al alta clínica.
La media de la RE antes de la cirugía era de 47° (25°) y aumentó desde las 6 semanas de 31,1° (17,21°) a 53,2° (7,22°) al alta (p = 0,0001). La flexión anterior era de 113° (58°) antes de la cirugía y aumentó desde las 6 semanas de 98,8° (34) a 165,5° (21°) (p = 0,0001). La ABD era de 109° (58°) y aumentó desde las 6 semanas de 83,8° (39,64°) a 162,7° (21,51°) (p = 0,0001); la rotación interna preoperatoriamente era de sacro y pasó desde las 6 semanas de media del glúteo hasta nivel de T12.
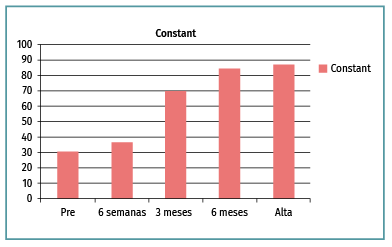
La EVA pasó de 6,15 (1,86) preoperatoriamente hasta 6 semanas posterior a la cirugía de 3 (1,89) y 0,3 (1,23) al alta, y el Constant-Murley desde 30 (8,9) previo a la cirugía hasta 36,6 (12,34) a las 6 semanas y 85,16 (9,12) al alta (Figuras 4, 5 y 6).
Figura 4. Evolución de la movilidad desde antes de la cirugía hasta el alta clínica. Abd: abducción; Flex: flexión; IQ: intervención quirúrgica; RE: rotación externa; RI: rotación interna.
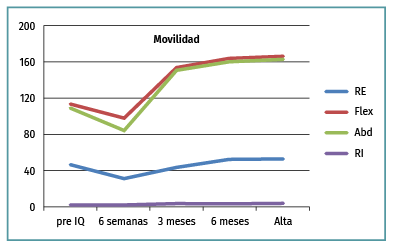
Figura 5. Evolución del dolor, mediante la escala visual analógica (EVA), desde antes de la cirugía hasta el alta clínica.
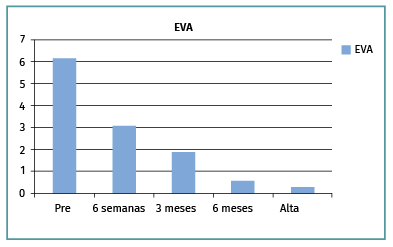
Figura 6. Evolución de los resultados del test de Constant- Murley desde antes de la cirugía hasta el alta clínica.
Los pacientes con lesiones agudas fueron 4, con una edad media de 50 años y un tiempo medio entre el traumatismo y la cirugía de 2,5 meses. Según la clasificación de Lafosse, el 60% eran de grado III y el 40% de grado IV. El 100% tenía patología sobre el tendón de la PLB y en todos se realizó tenotomía; el 25% de los pacientes también tenía lesiones del tendón del supraespinoso. Se inmovilizaron todos con sling durante 6 semanas y a las 4 semanas empezaron la rehabilitación, limitando la RE a 0° y la flexión anterior a 45°. Estos pacientes obtuvieron el alta clínica a los 5 meses, con un test de Constant-Murley de 86,75 y una EVA de 0,25.
Los pacientes con lesiones crónicas del tendón del subescapular fueron 9, con una edad media de 60 años, con un tiempo medio entre el inicio de los síntomas y la cirugía de 25,3 meses. Según la clasificación de Lafosse el 66% (6 pacientes) eran de grado III, 22% (2 pacientes) de grado IV y 12% (1 paciente) de grado IV. El 55% tenía patología sobre el tendón de la PLB, en todos se realizó tenotomía y el 66% lesiones del tendón del supraespinoso. El 33% tenía alteraciones tanto del tendón de la PLB como del tendón del supraespinoso. Se inmovilizaron todos con sling durante 5,4 semanas y a las 4 semanas empezaron la rehabilitación, limitando la RE a 0° y la flexión anterior a 45°. Estos pacientes obtuvieron el alta clínica a los 7 meses, con un test de Constant-Murley de 84,33 y una EVA de 0,77. A un paciente, al año de la intervención, se le implantó una prótesis invertida de hombro.
Discusión
El tratamiento mediante la sutura de las lesiones del tendón del subescapular mejora tanto la función como el dolor.
La técnica de sutura artroscópica de las roturas del tendón del subescapular descrita en este artículo, con visión glenohumeral desde el portal posterior estándar y óptica de 30°, permite por una parte el diagnóstico y el tratamiento de las lesiones asociadas, que son relativamente frecuentes, sobre todo del tendón de la PLB y del tendón del supraespinoso, y, por otra, diagnosticar y reparar el tendón del subescapular, tanto en las lesiones parciales como en las completas.
En las lesiones asociadas, como en la del tendón de la PLB (luxaciones o subluxaciones), es recomendable realizar una tenotomía o tenodesis(27,28,29) y, si el espacio coracohumeral es menor de 7 mm, realizar una coracoplastia para proteger la sutura del subescapular(2,36). Asimismo, la reparación de las lesiones del resto del manguito rotador mejoran la función del hombro y dan más resistencia a la reparación del tendón del subescapular(3).
En los casos en los que detectemos lesiones agudas o subagudas, se recomienda tratarlas lo antes posible, porque se obtienen mejores resultados(1,37,38,39,40).
Las lesiones parciales pueden pasar desapercibidas con RMN o ecografía, solo la artro-RMN nos dará un diagnostico más fiable(19). Por lo tanto, la exploración física sistemática, con maniobras dirigidas a descartar lesiones tanto parciales como totales –teniendo en cuenta que el signo de Napoleón y el bear hug test son las mas sensibles para las lesiones parciales– son muy importantes en nuestra consulta diaria(15,16,17). Y durante la artroscopia tenemos que descartar siempre una posible lesión del tendón del subescapular.
En cuanto a la técnica quirúrgica, los pasos más importantes a tener en cuenta son: la buena posición de los portales, la identificación de la rotura del tendón del subescapular y de lesiones asociadas, una buena liberación y movilización del tendón, la preparación de la huella de inserción, la colocación de los anclajes y el anudado de las suturas. Es importante el tiempo de inmovilización y posteriormente la limitación de la movilidad, sobre todo de la RE. En cuanto a la inmovilización, en las agudas, al ser pacientes más jóvenes, se indica de 6 semanas, sin importar el grado de la lesión; y en las crónicas, de 6 semanas en las de grado IV y V, y de 5 semanas en las de grado III de la clasificación de Lafosse.
En los resultados obtenidos en nuestro trabajo pueden verse 2 grupos diferenciados: el de las lesiones agudas, que se intentan reparar lo antes posible y que afectan habitualmente a gente joven, con mejores resultados; y las crónicas, que en algunas ocasiones son hallazgos durante la artroscopia. Aunque los resultados son poco valorables –por el tamaño de la muestra, el corto seguimiento y la falta de pruebas de imagen para comprobar la reparación de la lesión– en cuanto a los resultados globales, los valores a las 6 semanas de la EVA y el test de Constant-Murley son estadísticamente significativos en comparación con los previos. También es estadísticamente significativo comparar los resultados antes de la cirugía con los resultados obtenidos a los 3 y 6 meses después de la cirugía.
Nuestros resultados son comparables con los de otras series(30,37,38,41,42).
Conclusión
En nuestra serie, los casos agudos de las roturas completas del tendón del subescapular fueron postraumáticos. Se dieron en pacientes relativamente jóvenes y fueron de menor grado en la clasificación de Lafosse. Estas lesiones se asociaron a la tenotomía del tendón de la PLB por afectación de este y se realizó un tratamiento quirúrgico precoz. El número de pacientes con lesiones crónicas fue mayor, estuvo asociado a más casos de lesión del tendón del supraespinoso, se encontraron lesiones de mayor grado y el tratamiento quirúrgico se realizó más tarde. Obtuvimos mejores resultados en las lesiones agudas que en las crónicas.
Recomendamos tener en cuenta una sistemática en la exploración física y la técnica quirúrgica, evaluando y tratando las lesiones asociadas.
Es necesario tener un seguimiento más largo y una mayor muestra para poder evaluar los resultados, pero creemos que el procedimiento es reproducible y da buenos resultados.
